ES2819211T3 - Formulación novedosa - Google Patents
Formulación novedosa Download PDFInfo
- Publication number
- ES2819211T3 ES2819211T3 ES14784423T ES14784423T ES2819211T3 ES 2819211 T3 ES2819211 T3 ES 2819211T3 ES 14784423 T ES14784423 T ES 14784423T ES 14784423 T ES14784423 T ES 14784423T ES 2819211 T3 ES2819211 T3 ES 2819211T3
- Authority
- ES
- Spain
- Prior art keywords
- ropivacaine
- pharmaceutical formulation
- transdermal patch
- propylene glycol
- adhesive
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
Classifications
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K9/00—Medicinal preparations characterised by special physical form
- A61K9/70—Web, sheet or filament bases ; Films; Fibres of the matrix type containing drug
- A61K9/7023—Transdermal patches and similar drug-containing composite devices, e.g. cataplasms
- A61K9/703—Transdermal patches and similar drug-containing composite devices, e.g. cataplasms characterised by shape or structure; Details concerning release liner or backing; Refillable patches; User-activated patches
- A61K9/7038—Transdermal patches of the drug-in-adhesive type, i.e. comprising drug in the skin-adhesive layer
- A61K9/7046—Transdermal patches of the drug-in-adhesive type, i.e. comprising drug in the skin-adhesive layer the adhesive comprising macromolecular compounds
- A61K9/7053—Transdermal patches of the drug-in-adhesive type, i.e. comprising drug in the skin-adhesive layer the adhesive comprising macromolecular compounds obtained by reactions only involving carbon to carbon unsaturated bonds, e.g. polyvinyl, polyisobutylene, polystyrene
- A61K9/7061—Polyacrylates
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/33—Heterocyclic compounds
- A61K31/395—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins
- A61K31/435—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom
- A61K31/44—Non condensed pyridines; Hydrogenated derivatives thereof
- A61K31/445—Non condensed piperidines, e.g. piperocaine
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/33—Heterocyclic compounds
- A61K31/395—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins
- A61K31/435—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom
- A61K31/47—Quinolines; Isoquinolines
- A61K31/485—Morphinan derivatives, e.g. morphine, codeine
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K47/00—Medicinal preparations characterised by the non-active ingredients used, e.g. carriers or inert additives; Targeting or modifying agents chemically bound to the active ingredient
- A61K47/06—Organic compounds, e.g. natural or synthetic hydrocarbons, polyolefins, mineral oil, petrolatum or ozokerite
- A61K47/08—Organic compounds, e.g. natural or synthetic hydrocarbons, polyolefins, mineral oil, petrolatum or ozokerite containing oxygen, e.g. ethers, acetals, ketones, quinones, aldehydes, peroxides
- A61K47/10—Alcohols; Phenols; Salts thereof, e.g. glycerol; Polyethylene glycols [PEG]; Poloxamers; PEG/POE alkyl ethers
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K47/00—Medicinal preparations characterised by the non-active ingredients used, e.g. carriers or inert additives; Targeting or modifying agents chemically bound to the active ingredient
- A61K47/06—Organic compounds, e.g. natural or synthetic hydrocarbons, polyolefins, mineral oil, petrolatum or ozokerite
- A61K47/08—Organic compounds, e.g. natural or synthetic hydrocarbons, polyolefins, mineral oil, petrolatum or ozokerite containing oxygen, e.g. ethers, acetals, ketones, quinones, aldehydes, peroxides
- A61K47/14—Esters of carboxylic acids, e.g. fatty acid monoglycerides, medium-chain triglycerides, parabens or PEG fatty acid esters
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K47/00—Medicinal preparations characterised by the non-active ingredients used, e.g. carriers or inert additives; Targeting or modifying agents chemically bound to the active ingredient
- A61K47/06—Organic compounds, e.g. natural or synthetic hydrocarbons, polyolefins, mineral oil, petrolatum or ozokerite
- A61K47/22—Heterocyclic compounds, e.g. ascorbic acid, tocopherol or pyrrolidones
Landscapes
- Health & Medical Sciences (AREA)
- Chemical & Material Sciences (AREA)
- Veterinary Medicine (AREA)
- Engineering & Computer Science (AREA)
- Pharmacology & Pharmacy (AREA)
- Epidemiology (AREA)
- Life Sciences & Earth Sciences (AREA)
- Animal Behavior & Ethology (AREA)
- General Health & Medical Sciences (AREA)
- Public Health (AREA)
- Medicinal Chemistry (AREA)
- Bioinformatics & Cheminformatics (AREA)
- Chemical Kinetics & Catalysis (AREA)
- General Chemical & Material Sciences (AREA)
- Oil, Petroleum & Natural Gas (AREA)
- Dermatology (AREA)
- Emergency Medicine (AREA)
- Medicinal Preparation (AREA)
- Pharmaceuticals Containing Other Organic And Inorganic Compounds (AREA)
- Acyclic And Carbocyclic Compounds In Medicinal Compositions (AREA)
Abstract
Un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación: (i) ropivacaína; (ii) un adhesivo farmacéuticamente aceptable; y adicionalmente un potenciador de la penetración seleccionado entre ésteres y éteres de ácidos grasos de azúcar, alcohol graso C8-C18, azona, éteres oleicos, terpenos y etoxietanoles; y adicionalmente un material hidrófilo; y adicionalmente un aceite portador seleccionado de monooleato de sorbitán, trioleato de sorbitán, triglicéridos de ácido carprílico/cáprico, dicaprilato/dicaprato de propilenglicol, etoxi diglicol, monocaprilato de propilenglicol, monooleato de glicerol, lanolina, lanolina acetilada, lanolina de polietilenglicol, monocaprilato/caprato de glicerol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico; en el que el parche comprende además una membrana de soporte.
Description
DESCRIPCIÓN
Formulación novedosa
Campo de la invención
La presente invención se refiere a una nueva formulación. Más específicamente, la presente invención se refiere a una nueva formulación anestésica o analgésica apropiada para administración transdérmica. Tales formulaciones son apropiadas para el tratamiento tópico del dolor neuropático y/o nociceptivo. La presente invención también se refiere a procedimientos para la preparación de las formulaciones definidas en este documento, así como a estas formulaciones para uso en el tratamiento tópico del dolor neuropático y/o nociceptivo.
Antecedentes de la invención
El dolor nociceptivo es el dolor generado por los nociceptores que responden a estímulos enviando señales nerviosas a la médula espinal y al cerebro. Tales señales pueden ser indicativas de irritación tisular, lesión inminente o lesión real, y a menudo se caracterizan como dolor y/o dolores directos. Ejemplos de condiciones asociadas con el dolor nociceptivo incluyen fracturas óseas, quemaduras, golpes, hematomas, inflamación (por una infección o trastorno artrítico), artralgia, mialgia general y mialgia más específica causada por síntomas categorizados generalmente como síndrome de dolor musculoesquelético amplificado (AMP).
El dolor neuropático es un dolor causado por un daño o enfermedad que afecta al sistema somatosensorial. El dolor neuropático es el resultado de una lesión o mal funcionamiento en el sistema nervioso central o periférico. El dolor suele ser provocado por una lesión, pero no es necesario que dicha lesión implique un daño real al sistema nervioso central. Los nervios pueden ser infiltrados o comprimidos por tumores, estrangulados por tejido cicatricial o inflamados por infección. Por lo general el dolor se caracteriza por sensación de ardor, lancinante, frialdad o las denominadas sensaciones de tipo pinchazo. La alodinia persistente, el dolor resultante de un estímulo no doloroso, tal como un toque ligero, también es una característica común del dolor neuropático. El dolor en sí puede tener componentes continuos y/o episódicos (paroxísticos), con cualidades similares a las de una descarga eléctrica. El dolor puede persistir durante meses o años más allá de la aparente curación de cualquier tejido dañado. En estos escenarios, tales señales de dolor ya no representan una alarma sobre una lesión en curso o inminente, sino que es el sistema de alarma en sí el que está fallando. Las causas comunes de neuropatías periféricas dolorosas son el herpes zóster, la infección, las neuropatías relacionadas con el VIH, las deficiencias nutricionales, las toxinas, las manifestaciones remotas de neoplasias malignas, los trastornos inmunomediados y el trauma físico en un tronco nervioso. El dolor neuropático también es común en los casos de cáncer, ya sea como resultado directo de un cáncer en los nervios periféricos (por ejemplo, a través de la compresión por un tumor) o como efecto secundario de la radiación de quimioterapia, una lesión o una cirugía.
En determinadas condiciones, el dolor puede estar causado por una mezcla compleja de factores nociceptivos y neuropáticos. Por ejemplo, se entiende que el dolor miofascial es el resultado de la entrada nociceptiva de los músculos. Sin embargo, es plausible que tal actividad muscular anormal sea en sí misma el resultado de condiciones neuropáticas.
En los tipos de enfermedades tanto neuropáticas como nociceptivas, las neuronas se vuelven inusualmente sensibles y desarrollan actividad espontánea, excitabilidad anormal y una mayor sensibilidad a los estímulos químicos, térmicos y mecánicos. Este fenómeno se conoce como "sensibilización periférica". La administración localizada de anestésico puede proporcionar un método para desensibilizar los estímulos aberrantes.
La lidocaína (a menudo denominada lignocaína) se usa ampliamente como anestésico local y está disponible comercialmente tanto en forma inyectable como en parche transdérmico. Cuando se compara con una dosis sistémica, la administración transdérmica de anestésicos locales proporciona una anestesia prolongada en el sitio objetivo para la supresión del dolor e implica niveles plasmáticos reducidos, por consiguiente, una toxicidad potencial reducida.
Sin embargo, a pesar del uso generalizado de parches transdérmicos de lignocaína, sigue existiendo la necesidad de mejores formulaciones anestésicas transdérmicas.
Además, sigue existiendo la necesidad de formulaciones de parches transdérmicos analgésicos mejorados para proporcionar analgesia, en particular parches mejorados para la administración de analgésicos opioides.
También existe la necesidad de formulaciones transdérmicas que tengan buenas propiedades de permeación de la piel. Además, existe la necesidad de formulaciones transdérmicas de agentes anestésicos o analgésicos que exhiban una potencia farmacológica mejorada y que tengan una duración de acción más prolongada para reducir la aparición de dolor episódico.
Los aspectos de la invención se idearon teniendo en cuenta lo anterior.
El documento EP 2759294 A1 se refiere a una preparación transdérmica que comprende capas apiladas secuencialmente de una capa de soporte, una capa de barrera, una capa adhesiva de fármaco y una capa de
liberación, en la que la capa adhesiva de fármaco comprende un fármaco seleccionado de fentanilo y un análogo y una sal farmacéuticamente aceptable del mismo, un potenciador de la penetración de la piel y un adhesivo de poliacrilato seleccionado entre un adhesivo de poliacrilato no funcional y un adhesivo de poliacrilato que contiene carboxilo. El documento US 2002/197284 se refiere a la administración transdérmica de agentes anestésicos locales. Sumario de la invención
La presente invención proporciona un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación:
(i) ropivacaína;
(ii) un adhesivo farmacéuticamente aceptable;
y adicionalmente un potenciador de la penetración seleccionado entre ésteres y éteres de ácidos grasos de azúcar, alcohol graso C8-C18, azona, éteres oleicos, terpenos y etoxietanoles;
y adicionalmente un material hidrófilo;
y adicionalmente un aceite portador seleccionado de monooleato de sorbitán, trioleato de sorbitán, triglicéridos de ácido carprílico/cáprico, dicaprilato/dicaprato de propilenglicol, etoxi diglicol, monocaprilato de propilenglicol, monooleato de glicerol, lanolina, lanolina acetilada, lanolina de polietilenglicol, monocaprilato/caprato de glicerol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico;
en el que el parche comprende además una membrana de soporte.
La invención también proporciona una formulación farmacéutica apropiada para su inclusión en un parche transdérmico según la invención, en la que dicha formulación es como se define en las reivindicaciones.
La invención también proporciona una formulación farmacéutica de la invención o un parche transdérmico de la invención para su uso como medicamento.
La invención también proporciona una formulación farmacéutica de la invención o un parche transdérmico de la invención para su uso en el tratamiento del dolor o en el tratamiento de uno o más de los dolores neuropáticos y nociceptivos.
La invención también proporciona un método de preparación de una formulación farmacéutica de la invención, comprendiendo dicho método mezclar:
(i) ropivacaína;
(ii) un adhesivo como se establece en las reivindicaciones; y
(iii) tres excipientes seleccionados de un potenciador de la penetración según se establece en las reivindicaciones, un material hidrófilo como se establece en las reivindicaciones y un aceite portador según se establece en las reivindicaciones.
En las reivindicaciones se exponen aspectos adicionales de la invención.
Resumen de la divulgación
La presente divulgación describe una nueva formulación farmacéutica apropiada para aplicación tópica para el tratamiento del dolor, por ejemplo, dolor nociceptivo y/o neuropático.
De este modo, se describe en este documento un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación ropivacaína o un opioide y un adhesivo farmacéuticamente aceptable, y en el que dicha formulación tiene una tasa de permeación in vitro mayor a 1.8 |ig cm-2 h-1.
También se describe un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación:
(i) ropivacaína o un opioide,
(ii) un adhesivo farmacéuticamente aceptable y, opcionalmente
(iii) uno o más de un potenciador de la penetración, un material hidrófilo y un aceite portador que tiene una ropivacaína o una solubilidad en opioides mayor o igual al 1.5 % (p/p).
También se describe una formulación farmacéutica apropiada para su inclusión en un parche transdérmico como se define en este documento, comprendiendo dicha formulación ropivacaína o un opioide y un adhesivo
farmacéuticamente aceptable, y en el que dicha formulación tiene una tasa de permeación de la piel humana in vitro mayor a 1.8 |ig cm-2 h-1.
También se describe una formulación farmacéutica que comprende:
(i) ropivacaína o un opioide,
(ii) un adhesivo farmacéuticamente aceptable y, opcionalmente
(iii) uno o más de cualquiera un potenciador de la penetración, un material hidrófilo y un aceite portador que tiene una ropivacaína o una solubilidad en opioides mayor o igual al 1.5 % (p/p).
en la que dicha formulación es apropiada para su inclusión en un parche transdérmico como se define en este documento.
También se describe una formulación farmacéutica o parche transdérmico como se define en este documento para su uso como medicamento.
También se describe una formulación farmacéutica o parche transdérmico como se define en este documento para su uso en el tratamiento del dolor (por ejemplo, dolor neuropático y/o nociceptivo).
También se describe un método para tratar el dolor (por ejemplo, dolor neuropático y/o nociceptivo), comprendiendo dicho método administrar por vía tópica a un sujeto humano o animal que necesita dicho tratamiento una cantidad terapéuticamente eficaz de una formulación farmacéutica como se define en este documento, o aplicar un parche transdérmico como se define en este documento.
También se describe un método de preparación de una formulación farmacéutica como se define en este documento, comprendiendo dicho método mezclar:
(i) ropivacaína o un opioide,
(ii) un adhesivo como se define en este documento, y opcionalmente
(iii) uno o más de un potenciador de la penetración como se define en este documento, un material hidrófilo como se define en este documento y un aceite portador como se define en este documento y que tiene una ropivacaína o una solubilidad en opioides mayor o igual al 1.5 % (p/p).
Descripción detallada
Ropivacaína
La ropivacaína, nombre químico (2S) -N-(2,6-dimetilfenil) -1-propil-2-piperidincarboxamida y que tiene la estructura que se muestra a continuación, es una aminoamida que contiene un átomo de carbono asimétrico y se produce como el único enantiómero S para uso clínico como anestésico local.
Los estudios que se centran en el uso de anestésicos locales durante la cirugía de cataratas han demostrado que, dosis por dosis, la ropivacaína puede ser hasta cuatro veces más potente que los anestésicos de lidocaína. En este estudio, se prefirió el uso de ropivacaína a lidocaína debido a su semivida más larga, lo que contribuyó a una reducción en los niveles de dolor episódico.
En vista de las ventajas anteriores, la ropivacaína presenta un candidato apropiado para su inclusión en un parche transdérmico para el tratamiento del dolor, tal como el dolor nociceptivo y neuropático. En teoría, tales ventajas permitirían un parche transdérmico que tenga una potencia del fármaco mejorada y características mejoradas de persistencia del fármaco.
Sin embargo, a pesar de las ventajas discutidas anteriormente, se ha demostrado que e1H2O saturada con ropivacaína exhibe características de permeación de la piel significativamente peores que e1H2O saturada con lidocaína (véase la figura 6), presentando así una barrera considerable para el desarrollo del parche transdérmico.
Cuando se usa junto con la presente divulgación, la ropivacaína puede estar presente en su forma de base libre o como una sal. De forma apropiada, cuando se usa como parte de la formulación farmacéutica descrita en este documento, la ropivacaína está presente en su forma de base libre, ya que se entiende comúnmente que la piel es por lo general más permeable a los permeantes lipófilos no cargados, en oposición a las especies cargadas. También se esperaría que la forma de base libre fuera más soluble en adhesivos farmacéuticos típicos que una forma de sal (por ejemplo, ropivacaína HCl).
La cantidad de ropivacaína presente en la formulación farmacéutica de la presente divulgación dependerá de cuán soluble sea en el adhesivo y excipientes presentes farmacéuticamente aceptables. Por lo general, la ropivacaína se presentará en una cantidad del 3 al 20 % p/p.
En un caso, la cantidad de ropivacaína está entre el 3 y el 10 % p/p.
De forma apropiada, la cantidad de ropivacaína está entre el 6 y el 8 % p/p.
Analgésicos opioides
Los parches transdérmicos de la presente divulgación pueden comprender un analgésico opioide. Se puede usar cualquier analgésico opioide apropiado.
En un caso, el analgésico opioide se selecciona de morfina, codeína, tebaína, diacetilmorfina (diacetato de morfina; heroína), nicomorfina (dinicotinato de morfina), dipropanoilmorfina (dipropionato de morfina), desomorfina, acetilpropionilmorfina, dibenzoilmorfina, diacetildihidromorfina, hidromorfona, hidrocodona, oxicodona, oximorfona, etilmorfina y buprenorfina, fentanilo, petidina, levorfanol, metadona, tramadol y dextropropoxifeno.
En otro caso, el analgésico opioide es oxicodona.
La cantidad de opioide presente en la formulación farmacéutica de la presente divulgación dependerá de cuán soluble sea en el adhesivo y excipientes presentes farmacéuticamente aceptables. Por lo general, el opioide se presentará en una cantidad de 3 - 20 % p/p.
En un caso, la cantidad de opioide está entre el 3 y el 10 % p/p.
De forma apropiada, la cantidad de opioide está entre el 6 y el 8 % p/p.
Parche transdérmico
A pesar de la escasa permeación de la piel in vitro observada con una solución saturada de ropivacaína en comparación con una solución saturada de lidocaína (véase la figura 6), se ha descubierto sorprendentemente que es posible preparar un sistema de administración transdérmica de ropivacaína.
Los parches transdérmicos de la presente divulgación se preparan mediante el moldeo de una capa de formulación farmacéutica húmeda como se describe en este documento con un espesor conocido sobre un revestimiento de liberación apropiado. En su forma más simple, la formulación farmacéutica puede comprender ropivacaína o un opioide y un adhesivo farmacéuticamente aceptable. La formulación farmacéutica puede comprender adicionalmente uno o más excipientes adicionales, incluyendo un aceite portador, potenciadores de la penetración y materiales hidrófilos. Por lo general, la formulación farmacéutica se moldea con un espesor en húmedo de entre aproximadamente 240 |im y aproximadamente 550 |im, para proporcionar un espesor en seco de entre aproximadamente 45 |im y aproximadamente 95 |im, de forma apropiada entre aproximadamente 80 |im y aproximadamente 85 |im. Después del moldeo, la capa se seca y luego se estratifica con una membrana de soporte. Se puede usar un recipiente o sistema de cierre apropiado para proteger el parche transdérmico durante el transporte y almacenamiento.
Las membranas de soporte apropiadas pueden ser oclusivas o no oclusivas. Cuando se usa una membrana de soporte no oclusiva, es deseable usar un recipiente o sistema de cierre completamente oclusivo para evitar la degradación de la capa de formulación farmacéutica moldeada antes de su uso. La membrana de soporte puede ser de cualquier espesor, pero de forma apropiada tiene un espesor de entre aproximadamente 10 y 260 |im. Los materiales apropiados incluyen, pero no se limitan a, polímeros sintéticos que incluyen, por ejemplo, poliésteres, policarbonatos, poliimidas, polietileno, poli (tereftalato de etileno), polipropileno, poliuretanos y cloruros de polivinilo. La membrana de soporte también puede ser un laminado que comprende capas adicionales que pueden incluir metal depositado en fase de vapor, tal como aluminio, polímeros sintéticos adicionales y otros materiales, para permitir un termosellado, tal como el copolímero EVA. De forma apropiada, la membrana de soporte comprende Scotchpak 9730® oclusivo que se puede obtener de 3M.
El revestimiento de liberación se coloca por lo general en una superficie opuesta de la capa de formulación farmacéutica a la membrana de soporte y proporciona una capa protectora o impermeable removible, usualmente pero no necesariamente convertida en antiadherente para no adherirse a la capa de formulación farmacéutica. El revestimiento de liberación sirve para proteger la capa de formulación farmacéutica durante el almacenamiento y el tránsito, y está destinado a ser eliminado durante el uso. El revestimiento de liberación se puede formar a partir de los mismos materiales usados para la membrana de soporte, pero se puede formar a partir de láminas metálicas, Mylar®, tereftalato de polietileno, poliéster siliconado, sílice pirógena en caucho de silicona, politretrafluoroetileno, celofán, papel siliconado, papel aluminizado, película de cloruro de polivinilo, láminas compuestas o películas que contienen poliéster tales como tereftalato de poliéster, poliéster o poliéster aluminizado, politetrafluoroetileno, copolímeros de amida de bloque de poliéter, copolímeros de bloque de metacrilato de metilo de polietileno, poliuretanos, cloruro de polivinilideno, nailon, elastómeros de silicona, poliisobutileno a base de caucho, estireno, estireno-butadieno y copolímeros de estireno-isopreno, polietileno y polipropileno.
De forma apropiada, el revestimiento de liberación es una película de respaldo oclusiva o semioclusiva que es compatible con el adhesivo farmacéuticamente aceptable presente en la capa de formulación farmacéutica.
De forma apropiada, el revestimiento de liberación se puede seleccionar de Scotchpak 9741®, Scotchpak 1022®, Scotchpak 9742®, Scotchpak 9744®, Scotchpak 9748® y Scotchpak 9755®, todos los cuales se pueden obtener de 3M y comprenden fluoropolímeros recubiertos sobre polipropileno o película de poliéster. También se pueden usar otros revestimientos de liberación apropiados fabricados por otros fabricantes. El revestimiento de liberación puede tener cualquier espesor conocido en la técnica. De forma apropiada, el revestimiento de liberación tiene un espesor de aproximadamente 0.01 mm a aproximadamente 2 mm.
En un caso, el revestimiento de liberación es Scotchpak 9741®. En otro caso, el revestimiento de liberación es Scotchpak 1022®.
El recipiente o sistema de cierre puede estar hecho de una variedad de materiales apropiados para proteger el parche transdérmico empaquetado de la humedad y la luz.
Tasa de permeación de ropivacaína u opioide
Como se indicó anteriormente, la presente divulgación proporciona un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación ropivacaína o un opioide y un adhesivo farmacéuticamente aceptable, y en el que dicha formulación tiene una tasa de permeación de ropivacaína u opioide en la piel humana in vitro que es mayor a 1.8 |ig citt2 h-1. Se ha medido la permeación de ropivacaína u opioide a través de la piel humana de parches seleccionados y soluciones saturadas. Se usaron medidas de permeación/liberación de ropivacaína u opioide a través de una membrana de EVA al 9 % como herramienta para seleccionar parches candidatos. Los datos de permeación/liberación solo se registraron para aquellos parches que permanecieron libres de ropivacaína o precipitación de opioides (esto es, aquellos que estaban por debajo de la concentración de saturación).
La presente divulgación también proporciona una formulación farmacéutica, comprendiendo dicha formulación ropivacaína u opioide y un adhesivo farmacéuticamente aceptable, y en la que dicha formulación tiene una tasa de permeación de ropivacaína u opioide en la piel humana in vitro mayor a 1.8 |ig cm-2 h-1.
Por tasa de permeación de la piel humana in vitro se entiende la tasa de suministro de ropivacaína u opioide a través de las membranas epidérmicas humanas en períodos de tiempo de hasta 12 horas.
De forma apropiada, la tasa de permeación de la piel humana in vitro de ropivacaína u opioide es el flujo de estado estable aparente (calculado a partir de la porción aproximadamente lineal del perfil de permeación acumulativo), por lo general observado entre 3 y 12 horas, o entre 4 y 12 horas, cuando se evalúa en las condiciones detalladas en las siguientes secciones.
En un caso, la tasa de permeación de la piel humana in vitro de ropivacaína u opioide está entre 1.8 |ig cm’2 Ir1 y 10 |ig cm-2 h-1.
En otro caso, la tasa de permeación de la piel humana in vitro de ropivacaína u opioide está entre 2 |ig cm-2 h-1 y 6 |ig cm-2 h-1.
En otro caso, la tasa de permeación de la piel humana in vitro de ropivacaína u opioide está entre 3 |ig cm-2 h-1 y 5 |ig cm-2 h-1.
Adhesivo farmacéuticamente aceptable
El adhesivo farmacéuticamente aceptable se selecciona tanto en términos de su capacidad para solubilizar la ropivacaína o un opioide, como de sus propiedades adhesivas de pegajosidad y pelado.
En un caso, el adhesivo tiene una solubilidad en ropivacaína u opioide mayor al 2.5 % p/p a temperatura ambiente.
Se puede usar cualquier adhesivo apropiado. En un caso, el adhesivo se selecciona de materiales de acrilato/poliacrilato, cauchos y siliconas. De forma apropiada, el adhesivo es un material de acrilato o poliacrilato, que incluye copolímeros de acrilato y acetato de acrilato-vinilo, tal como Duro-Tak 87-2677®, Duro-Tak 87-900A®, Duro-Tak 87-2074®, Duro-Tak 87 -2054®, Duro-Tak 87-2052®, Duro-Tak 87-2196®, que se puede obtener de Henkel.
En otro caso, el adhesivo se selecciona de Duro-Tak 87-900A®, Duro-Tak 87-2677® y Duro-Tak 87-2074®, que tiene aproximadamente 4 % (p/p), 8 % (p/p) y 12 % (p/p) de solubilidad de ropivacaína respectivamente y exhibiendo un excelente comportamiento de pelado y pegajosidad.
De forma apropiada, el adhesivo es Duro-Tak 87-2677®.
En un caso, se agrega un disolvente volátil apropiado al adhesivo para reducir la viscosidad y ayudar a la solvatación. Los disolventes apropiados pueden incluir, pero no se limitan a, alcohol isopropílico, metanol, etanol y acetato de etilo.
Por lo general, la cantidad de adhesivo está entre 58 y 97 % p/p.
Aceite portador
El aceite portador se selecciona tanto por su compatibilidad con el adhesivo farmacéuticamente aceptable como por su capacidad para solubilizar la ropivacaína o el opioide. Los aceites portadores usados junto con la presente divulgación incluyen, pero no se limitan a, monooleato de sorbitán, trioleato de sorbitán, triglicéridos de ácido carprílico/cáprico, dicaprilato/dicaprato de propilenglicol, etoxi diglicol, monocaprilato de propilenglicol, monooleato de glicerol, lanolina, lanolina acetilada, lanolina de polietilenglicol, monocaprilato/caprato de glicerol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico.
De forma apropiada, el aceite portador tiene una solubilidad en agua de menos del 0.1 % (p/p) y una solubilidad en ropivacaína u opioide mayor al 3 % (p/p).
De forma apropiada, el aceite portador puede ser trioleato de sorbitán, monocaprilato de propilenglicol, monocaprilato/caprato de glicerol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico. De forma apropiada, el aceite portador está presente en la formulación farmacéutica a una concentración de entre aproximadamente un 2.5 % (p/p) y aproximadamente un 35 % (p/p).
En un caso, el aceite portador está en una cantidad entre el 9 y el 21 % p/p.
De forma apropiada, el aceite portador está en una cantidad entre el 12 y el 21 % p/p.
De forma apropiada, el aceite portador tiene una solubilidad en ropivacaína u opioide mayor al 4 % (p/p).
De forma apropiada, el aceite portador puede ser monocaprilato de propilenglicol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico. Incluso de forma más apropiada, el aceite portador es monocaprilato de propilenglicol, que se puede obtener con el nombre comercial Capryol 90®.
En un caso, el aceite portador se incluye en la formulación farmacéutica sin ningún otro excipiente.
De forma apropiada, el aceite portador se incluye en la formulación farmacéutica como parte de una mezcla ternaria que incluye tanto un potenciador de la penetración como un material hidrófilo.
En otro caso, el aceite portador se incluye en la formulación farmacéutica como parte de una mezcla cuaternaria que incluye un potenciador de la penetración, un material hidrófilo y un aditivo seleccionado entre surfactantes no iónicos, surfactantes hidrófilos, terpenos y disruptores de doble membrana, incluidos los que se pueden obtener con los nombres comerciales Transcutol®, Brij 98®, Tween 80®, Cremphor EL® y mentol.
Potenciador de la penetración
Los potenciadores de la penetración usados junto con la presente divulgación sirven para promover la absorción percutánea de ropivacaína u opioide al disminuir temporalmente la impermeabilidad de la piel. Es importante destacar que, cuando se incluye en las formulaciones farmacéuticas de la presente divulgación, el potenciador de la penetración no debe comprometer las características de liberación del adhesivo.
De forma apropiada, el potenciador de la penetración y las cantidades en las que se agrega deben ser no tóxicos, no irritantes, no alergénicos, inodoros, insípidos, incoloros, solubles y compatibles con la ropivacaína o el opioide y los otros excipientes descritos en este documento. Es importante destacar que el potenciador no debe provocar la pérdida de fluidos corporales, electrolitos y otros materiales endógenos, y la piel debe recuperar inmediatamente sus propiedades de barrera al eliminarlo. Los ejemplos de potenciadores de la penetración apropiados para su inclusión en la formulación farmacéutica de la presente divulgación incluyen, pero no se limitan a, ésteres y éteres de ácidos grasos de azúcar, alcohol graso Cs-C-is, azona, éteres oleicos, terpenos y etoxietanoles. De forma apropiada, cuando se usa, el potenciador de la penetración está presente en la formulación farmacéutica a una concentración de entre aproximadamente el 1.4 % (p/p) y aproximadamente el 15 % (p/p).
De forma apropiada, el potenciador de la penetración está en una cantidad entre 1.5 y 4 % p/p.
De forma apropiada, el potenciador de la penetración puede ser éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®, o 2-(2-etoxietoxi) etanol, que se puede obtener con el nombre comercial Transcutol®, o mentol.
En un caso, el potenciador de la penetración se incluye en la formulación farmacéutica sin ningún otro excipiente.
En otro caso, el potenciador de la penetración se incluye en la formulación farmacéutica como parte de una mezcla binaria que incluye un aceite portador o un material hidrófilo.
De forma apropiada, el potenciador de la penetración se incluye en la formulación farmacéutica como parte de una mezcla ternaria que incluye tanto un aceite portador como un material hidrófilo.
En otro caso, el potenciador de la penetración se incluye en la formulación farmacéutica como parte de una mezcla cuaternaria que incluye un aceite portador, un material hidrófilo y un aditivo seleccionado entre surfactantes no iónicos, surfactantes hidrófilos, terpenos (tales como mentol) y disruptores de membrana, incluidos los que se pueden obtener con los nombres comerciales Transcutol®, Brij 98®, Tween 80® y Cremphor EL®.
Material hidrófilo
Los materiales hidrófilos usados junto con la presente divulgación pueden ayudar a la absorción cutánea de la ropivacaína o el opioide. El material hidrófilo puede estar presente como potenciador polar, y es líquido a la temperatura de la piel. De forma apropiada, el material hidrófilo y las cantidades en las que se agrega deben ser no tóxicos, no irritantes, no alergénicos, inodoros, insípidos, incoloros, solubles y compatibles con la ropivacaína o el opioide y los otros excipientes descritos en este documento.
En un caso, el material hidrófilo tendrá un equilibrio hidrófilo-lipófilo (HLB) mayor a 7. Los ejemplos de materiales hidrófilos apropiados para su inclusión en la formulación farmacéutica de la presente divulgación incluyen, pero no se limitan a, propilenglicol, glicerol, polietilenglicol, ésteres de ácido cítrico solubles en agua de cadena corta, ácido acético, hexilenglicol y alcoholes, incluidos dioles y polioles. De forma apropiada, cuando se usa, el material hidrófilo está presente en la formulación farmacéutica a una concentración de entre aproximadamente 1.5 % (p/p) y aproximadamente 20 % (p/p).
De forma apropiada, el material hidrófilo está en una cantidad entre el 6 y el 11 % p/p.
De forma apropiada, el material hidrófilo es propilenglicol.
En un caso, el material hidrófilo se incluye en la formulación farmacéutica como parte de una mezcla binaria que incluye ya sea un aceite portador o un potenciador de la penetración.
De forma apropiada, el material hidrófilo se incluye en la formulación farmacéutica como parte de una mezcla ternaria que incluye tanto un aceite portador como un potenciador de la penetración.
En otro caso, el material hidrófilo se incluye en la formulación farmacéutica como parte de una mezcla cuaternaria que incluye un aceite portador, un potenciador de la penetración y un aditivo seleccionado de surfactantes no iónicos, surfactantes hidrófilos, terpenos (tales como mentol) y disruptores de membrana, incluidos aquellos materiales que se pueden obtener con los nombres comerciales Transcutol®, Brij 98®, Tween 80® y Cremphor EL®.
Combinaciones de excipientes
Como se indica en los párrafos anteriores, las formulaciones farmacéuticas de la presente divulgación comprenden opcionalmente uno o más excipientes además de la ropivacaína u opioide y el adhesivo farmacéuticamente aceptable.
De forma apropiada, la formulación farmacéutica comprende dos excipientes presentes como una mezcla binaria y, de forma más apropiada, la formulación farmacéutica comprende tres excipientes presentes como una mezcla ternaria.
Se ha demostrado que para formulaciones farmacéuticas que contienen mezclas ternarias de excipientes, se puede lograr una liberación transdérmica mejorada de ropivacaína o un opioide.
Las mezclas binarias o ternarias pueden mejorar la liberación transdérmica de la ropivacaína u opioide mediante la alteración temporal de la función de barrera cutánea, o mediante mejoras en la partición fármaco/piel resultante de una mayor solubilidad del fármaco en el estrato córneo. La selección de mezclas binarias/ternarias/cuaternarias está diseñada para mantener una solubilidad razonable de la ropivacaína u opioide en el adhesivo farmacéuticamente aceptable. No es necesario que la mezcla binaria/ternaria/cuaternaria aumente la solubilidad del fármaco en el adhesivo farmacéuticamente aceptable. En ciertos casos, la solubilidad de la ropivacaína o el opioide en las mezclas ternarias de excipientes seleccionadas es mayor que la solubilidad de la ropivacaína o el opioide en cada excipiente individual. En tales casos, la solubilidad observada es significativamente mayor que la solubilidad predicha basada en
contribuciones proporcionales de las solubilidades en excipientes individuales, lo que sugiere un efecto cooperativo significativo sobre la solubilidad del fármaco.
La inclusión de uno o ambos de un potenciador de la penetración y/o un material hidrófilo en las mezclas binarias o ternarias puede contribuir a mejorar la administración transdérmica de ropivacaína u opioides aumentando la permeación de la piel según los mecanismos discutidos en los párrafos anteriores.
Mezclas binarias
Las mezclas binarias para su uso junto con la presente divulgación contienen dos excipientes seleccionados de un aceite portador, un potenciador de la penetración y/o un material hidrófilo.
En un caso, la cantidad de mezcla binaria presente en las formulaciones farmacéuticas es de aproximadamente un 5 % (p/p) a aproximadamente un 40 % (p/p). De forma apropiada, desde aproximadamente el 10 % (p/p) hasta aproximadamente el 35 % (p/p).
Opcionalmente, la mezcla binaria puede contener uno o más aditivos, seleccionados del grupo que consiste en surfactantes no iónicos, surfactantes hidrófilos, terpenos (tales como mentol) y disruptores de membrana. Los aditivos apropiados incluyen, pero no se limitan a, los que se pueden obtener con los nombres comerciales Transcutol®, Brij 98®, Tween 80® y Cremphor EL®.
En un caso, la mezcla binaria comprende un potenciador de la penetración seleccionado del grupo que consiste en éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®, o 2-(2-etoxietoxi) etanol, que se puede obtener con el nombre comercial Transcutol® y un material hidrófilo seleccionado del grupo que consiste en propilenglicol, glicerol, polietilenglicol, ésteres solubles en agua de cadena corta de ácido cítrico, ácido acético, hexilenglicol y alcoholes, incluidos dioles y polioles.
En otro caso, la mezcla binaria comprende un aceite portador seleccionado del grupo que consiste en monocaprilato de propilenglicol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico, y un potenciador de la penetración seleccionado del grupo que consiste en éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®, o 2-(2-etoxietoxi) etanol, que se puede obtener con el nombre comercial Transcutol®.
De forma apropiada, la mezcla binaria comprende monocaprilato de propilenglicol, que se puede obtener con el nombre comercial Capryol 90®, y éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®.
En otro caso, la mezcla binaria comprende un aceite portador seleccionado del grupo que consiste en monocaprilato de propilenglicol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico, y un material hidrófilo seleccionado del grupo que consiste en propilenglicol, glicerol, polietilenglicol, ésteres solubles en agua de cadena corta de ácido cítrico, ácido acético, hexilenglicol y alcoholes, incluidos dioles y polioles.
De forma apropiada, la mezcla binaria comprende monocaprilato de propilenglicol, que se puede obtener con el nombre comercial Capryol 90®, y propilenglicol.
Mezclas ternarias
Las mezclas ternarias para su uso junto con la presente divulgación contienen un aceite portador, un potenciador de la penetración y un material hidrófilo.
En un caso, la cantidad de mezcla ternaria presente en las formulaciones farmacéuticas es de aproximadamente 10 % (p/p) a aproximadamente 40 % (p/p), de forma apropiada de aproximadamente 15 % (p/p) a aproximadamente 35 % (p/p), y de forma más apropiada aproximadamente 35 % (p/p).
Opcionalmente, la mezcla ternaria puede contener uno o más aditivos, seleccionados del grupo que consiste en surfactantes no iónicos, surfactantes hidrófilos, terpenos (tales como mentol) y disruptores de membrana. Los aditivos apropiados incluyen, pero no se limitan a, los que se pueden obtener con los nombres comerciales Transcutol®, Brij 98®, Tween 80® y Cremphor EL®.
En un caso, la mezcla ternaria comprende un aceite portador seleccionado del grupo que consiste en monocaprilato de propilenglicol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico; un potenciador de la penetración seleccionado del grupo que consiste en éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®, o 2-(2-etoxietoxi) etanol, que se puede obtener con el nombre comercial Transcutol®; y un material hidrófilo seleccionado del grupo que consiste en propilenglicol, glicerol, polietilenglicol, ésteres solubles en agua de cadena corta de ácido cítrico, ácido acético, hexilenglicol y alcoholes, incluidos dioles y polioles.
De forma apropiada, la mezcla ternaria comprende monocaprilato de propilenglicol, que se puede obtener con el nombre comercial Capryol 90®; éter oleílico de polioxietileno, que se puede obtener con el nombre comercial Brij 93®; y propilenglicol.
Preparación de formulaciones farmacéuticas.
Las formulaciones farmacéuticas de la presente divulgación se pueden preparar usando técnicas convencionales conocidas en la técnica.
Las formulaciones farmacéuticas se preparan de forma apropiada mezclando todos los componentes.
Los componentes individuales se pueden mezclar simplemente agregando todos los componentes al mismo tiempo en un recipiente de mezcla y luego mezclándolos todos juntos (una mezcla de "un solo recipiente"). Alternativamente, los componentes se pueden agregar secuencialmente en dos o más pasos o etapas. De forma apropiada, cuando más de un excipiente forma parte de la formulación, tales excipientes se pueden mezclar previamente para formar mezclas de excipientes binarias o ternarias, que se pueden mezclar posteriormente con los otros componentes de la formulación.
Otras condiciones experimentales requeridas para preparar las formulaciones de la presente divulgación, tales como tiempos de mezcla, equipo de mezcla, control de temperatura, etc., se pueden determinar fácilmente por una persona con conocimientos ordinarios en la técnica.
Los detalles experimentales adicionales también serán evidentes a partir de los ejemplos adjuntos.
Una vez preparadas, las formulaciones farmacéuticas de la presente divulgación se forman en un parche transdérmico para aplicación tópica.
Usos terapéuticos
Las formulaciones farmacéuticas de la presente divulgación son particularmente apropiadas para el tratamiento del dolor. Una vez administrado, el parche transdérmico que comprende la formulación farmacéutica proporciona una liberación localizada de la ropivacaína u opioide, proporcionando de este modo alivio del dolor en un lugar deseado. Durante la administración localizada, se pueden absorber cantidades de ropivacaína u opioide en el torrente sanguíneo del paciente, proporcionando así una administración sistémica adicional del anestésico.
Los tipos de dolor que se pueden tratar con el parche transdérmico de la presente divulgación incluyen dolor nociceptivo y neuropático.
El dolor nociceptivo puede ser un dolor asociado con la irritación del tejido, una lesión inminente o una lesión real y, a menudo, se caracteriza por dolor y/o dolores directos. Ejemplos de condiciones asociadas con el dolor nociceptivo incluyen fracturas óseas, quemaduras, golpes, hematomas, inflamación (por una infección o trastorno artrítico), artralgia, mialgia general y mialgia más específica causada por síntomas categorizados generalmente como síndrome de dolor musculoesquelético amplificado (AMP).
El dolor neuropático es un dolor causado por un daño o una enfermedad que afecta al sistema somatosensorial. El dolor se caracteriza por lo general por sensación de ardor, lancinante, frialdad o las denominadas sensaciones de tipo pinchazo. La alodinia persistente, el dolor resultante de un estímulo no doloroso, tal como un toque ligero, también es una característica común del dolor neuropático. El dolor en sí puede tener componentes continuos y/o episódicos (paroxísticos), con cualidades similares a las de una descarga eléctrica. Las causas comunes de neuropatías periféricas dolorosas que se pueden tratar con los parches transdérmicos de la presente divulgación incluyen herpes zoster, infección, neuropatías relacionadas con el VIH, deficiencias nutricionales, toxinas, manifestaciones remotas de neoplasias malignas, trastornos inmunomediados y traumatismo físico en un tronco nervioso. El dolor neuropático también es común en los casos de cáncer, ya sea como resultado directo de un cáncer en los nervios periféricos (por ejemplo, a través de la compresión por un tumor) o como efecto secundario de la radiación de quimioterapia, una lesión o una cirugía.
Los parches transdérmicos de la presente divulgación también pueden resultar eficaces en los casos en los que el dolor es causado por una mezcla compleja de factores nociceptivos y neuropáticos, por ejemplo, dolor miofascial.
Las composiciones farmacéuticas de la presente divulgación se pueden usar solas como única terapia. Alternativamente, las composiciones se pueden administrar como parte de una terapia de combinación con uno o más de otros tratamientos para el dolor o anestésicos. Tal tratamiento conjunto se puede lograr mediante la administración simultánea, secuencial o separada de los componentes individuales del tratamiento.
Descripción detallada de los dibujos
La presente divulgación se define adicionalmente con referencia a las figuras adjuntas, en las que los datos se presentan como una media ± error estándar (SE), y donde:
La figura 1 compara la permeación, durante 48 horas, de ropivacaína de una variedad de parches transdérmicos de la presente divulgación, con una solución acuosa saturada de ropivacaína y una solución reguladora de acetato de citrato saturado de ropivacaína a pH 5, usando una membrana continua de EVA (3M 9702).
La figura 2 compara la permeación, durante 48 horas, de ropivacaína de una variedad de parches transdérmicos de la presente divulgación, con una solución acuosa saturada de ropivacaína usando una membrana de EVA continua (3M 9702).
La figura 3 compara la permeación, durante 48 horas, de ropivacaína de un parche simple de ropivacaína en adhesivo (Duro-Tak® 87-2677), con uno que contiene 15 % (p/p) de una mezcla de excipientes propilenglicol ternario, Capryol®90, Brij®93 (30/60/10), usando membrana continua de EVA (3M 9702).
La figura 4 compara la permeación, durante 48 horas, de ropivacaína de diversos parches transdérmicos de la presente divulgación, usando una membrana de EVA continua (3M 9702).
La figura 5 compara la permeación, durante 48 horas, de ropivacaína de varios parches transdérmicos de la presente divulgación, usando una membrana de EVA continua (3M 9702).
La figura 6 compara las propiedades de permeación de la piel humana in vitro de una solución saturada de ropivacaína frente a las de una solución saturada de lignocaína.
La figura 7 compara la permeación de la piel humana in vitro, durante 48 horas, de ropivacaína de un parche que contiene 7.5 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-2677, con una solución saturada de ropivacaína simple.
La figura 8 demuestra la permeación in vitro de la piel humana, durante 48 horas, de ropivacaína de un parche que contiene 4 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-900A.
La figura 9 demuestra el flujo de punto medio del tiempo) de ropivacaína para una ropivacaína al 4 % (p/p) en el parche transdérmico Duro-Tak® 87-900A.
La figura 10 compara la permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de un parche que contiene 7.5 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-2677, con un parche idéntico que contiene 15 % (p/p) de una mezcla de excipientes de propilenglicol ternario, Capryol®90, Brij®93 (30/60/10).
La figura 11 demuestra el flujo de punto medio (|ig/cm2lr 1) de ropivacaína para un parche transdérmico que contiene 7.5 % (p/p) de ropivacaína y 15 % (p/p) de una mezcla de excipientes ternaria propilenglicol, Capryol®90, Brij ®93 (30/60/10) en adhesivo Duro-Tak® 87-2677.
La figura 12 compara la permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de diversos parches transdérmicos de la presente divulgación, con un parche transdérmico de lidocaína disponible comercialmente (Verstatis).
La figura 13 compara el flujo de punto medio del tiempo (^g/cm2h'1) de ropivacaína para diversos parches transdérmicos de la presente divulgación, con el de lidocaína de un parche transdérmico de lidocaína disponible comercialmente (Verstatis).
Ejemplos
Evaluación de solubilidad
Parches adhesivos solamente
La solubilidad inicial se evaluó visualmente en el adhesivo húmedo antes del moldeo. Solo se moldearon las mezclas en las que el fármaco se había disuelto por completo. Las mezclas se moldearon sobre un revestimiento de liberación apropiado y se secaron antes de laminar con una membrana de soporte oclusiva, laminándose una pequeña porción con un revestimiento de liberación. Esto proporcionó una sección de parche que podría prepararse fácilmente para la evaluación microscópica (mediante transferencia a un portaobjetos de vidrio). La solubilidad en la mezcla adhesiva seca se evaluó visualmente y mediante microscopía polarizada. La presencia de precipitado indicó que la carga de fármaco estaba por encima de la saturación.
Se eligieron los adhesivos Duro-Tak® 87-2677, 87-900A y 87-2074 como adhesivos de plomo en base a su solubilidad para la ropivacaína. Las solubilidades fueron >7.5 <10 % (p/p), >4 <5 % (p/p) y >12 <14 % (p/p) respectivamente, como se indica en la tabla 1 a continuación:
Tabla 1 - Adhesivos seleccionados farmacéuticamente aceptables y su solubilidad (% p/p) para ropivacaína
Mejora de la solubilidad con excipientes
Se estudiaron combinaciones de adhesivo y excipientes individuales o mezclas de excipientes con el fin de mejorar la solubilidad de la ropivacaína y, por lo tanto, posiblemente aumentar su velocidad de administración desde el parche transdérmico. Además, la inclusión de uno o más excipientes en la formulación farmacéutica, incluidos potenciadores de la penetración y materiales hidrófilos, resultó ventajosa con el fin de mejorar la permeación de la piel.
Se seleccionaron una serie de excipientes para la investigación de la solubilidad de la ropivacaína, como se ve en la tabla 2 a continuación. Las solubilidades aproximadas se evaluaron visualmente mediante la adición gradual de ropivacaína a un volumen conocido de excipiente a temperatura ambiente hasta que se observó saturación.
Tabla 2 - Solubilidad de ropivacaína (% p/v) en excipientes candidatos
Se evaluaron otros excipientes para determinar la solubilidad de la ropivacaína y la compatibilidad con el adhesivo Duro-Tak® 87-900A. La compatibilidad del adhesivo se evaluó mezclando ropivacaína (4 % (p/p)) y excipiente (5 % (p/p)) con Duro-Tak® 87-900A. Las mezclas que eran miscibles se moldearon con un espesor en húmedo de 350 |im sobre un revestimiento de liberación 3M 9741 y luego se secaron y estratificaron con una membrana de soporte oclusiva 3M 9730. Los vaciados exitosos no demostraron precipitado después de 72 horas. Los excipientes compatibles con adhesivos se sometieron luego a pruebas de solubilidad según el protocolo descrito anteriormente, véase la tabla 3 a continuación:
Tabla 3 - Solubilidad de ropivacaína (% p/v) en excipientes candidatos, que muestra compatibilidad con Duro-Tak®
87-900A
Se estudiaron las solubilidades de ropivacaína de mezclas binarias y ternarias de excipientes con el fin de mejorar la liberación de ropivacaína. Además, era deseable incorporar las propiedades de permeación de la piel de más de un excipiente.
Se prepararon mezclas binarias de Capryol 90® y Transcutol® -25/75, 50/50, 75/25 (% v/v) - y mostraron solubilidades de ropivacaína de >3.6 <4.8 % (p/v), > 4.6 <5.6 % (p/v) y >4.6 <5.2 % (p/v) respectivamente.
Se prepararon otras mezclas binarias y ternarias de propilenglicol, Capryol 90® y Brij 93® que se ven en la tabla 4 en una base p/p y se agitaron con un exceso de ropivacaína en viales de 20 ml durante aproximadamente 24 horas a temperatura ambiente. Después se centrifugaron alícuotas de cada mezcla, se filtraron, se diluyeron (1/5000) con acetonitrilo y agua 50/50 y se analizaron por HPLC. Las solubilidades de ropivacaína de las mezclas binaria y ternaria se muestran en la tabla 4 a continuación:
Tabla 4 - Solubilidad de la ropivacaína (% p/v) en mezclas de excipientes binarias y ternarias preparadas en base p/p o p/p/p
Se realizó una evaluación adicional de la solubilidad en una variedad de mezclas ternaria y cuaternaria de excipientes (mezcla ternaria más aditivo), véase la tabla 5. Los excipientes seleccionados para los análisis fueron propilenglicol, Capryol 90®, Brij 93®, Brij 98®, Tween 80® y Cremphor EL®. Se prepararon las mezclas de excipientes y se registraron sus solubilidades de ropivacaína, según los protocolos discutidos anteriormente para las mezclas de excipientes binarios y ternarios.
Tabla 5 - Solubilidad de ropivacaína (% p/v) en mezclas ternaria y cuaternaria de excipientes preparadas en base al peso
Los datos de solubilidad presentados en las tablas 4 y 5 demuestran flexibilidad en las mezclas binarias, ternarias y cuaternarias para ser incluidas en adhesivos.
Preparación de parches transdérmicos
Parches adhesivos solamente
Las formulaciones de parche se prepararon por lo general con 4 g de adhesivo (húmedo).
Se pesó ropivacaína en un solo recipiente. Luego se agregó adhesivo y se tapó el recipiente. El contenido del recipiente se mezcló usando un mezclador de rodillo hasta que la mezcla se volvió homogénea y la ropivacaína se disolvió completamente. A continuación, la mezcla de adhesivo se vertió usando un recubrimiento de cuchilla (Elcometer) con un espesor húmedo apropiado sobre un revestimiento de liberación apropiado. Excepto por los parches que incorporan mentol, se seleccionó un espesor de película húmeda para producir un espesor de película seca de 70-95 |im, o de forma apropiada 80-85 |im. Los espesores de fundición típicos fueron 450 |im para Duro-Tak® 87-2677, 350 |im para Duro-Tak® 87-900A y 520 |im para mezclas adhesivas Duro-Tak® 87-2074, lo que dio como resultado espesores de película seca que oscilan entre 70-95 |im. La película húmeda se secó a temperatura ambiente durante 15 minutos, luego a 50 °C, durante 5 minutos y finalmente a 90 °C, durante 10 minutos. Las películas se estratificaron con un laminado de película de poliéster oclusivo 3M 9730. Los parches que incorporan mentol se moldearon con un espesor húmedo más bajo, por lo general 240-400 |im, y de forma apropiada 240 |im. Estas películas se secaron durante 1 hora a temperatura ambiente, luego durante 5 o 10 minutos a 50 °C. De forma apropiada, los parches se secaron a 50 °C, durante 5 minutos. Las películas secas oscilaron dese 45 a 78 |im, de forma apropiada aproximadamente 45 |im. Las películas más delgadas sometidas a tiempos de secado más cortos a 50 °C redujeron en gran medida la pérdida del componente de mentol volátil. Las películas que incorporan mentol se estratificaron con un laminado de película de poliéster oclusivo 3M 9730.
Se midieron los espesores de película usando un micrómetro digital. El espesor del parche se midió en cinco lugares y el espesor del revestimiento de liberación/membrana de soporte se midió en tres lugares. El espesor medio de la película se determinó restando el espesor medio del revestimiento de liberación/membrana de soporte del espesor medio del parche
El fármaco en mezclas adhesivas para el adhesivo Duro-Tak® 87-2677 requirió la adición de alcohol isopropílico (1 g antes de la adición de 4 g de adhesivo) antes del moldeo para reducir la viscosidad de la mezcla y ayudar a la solvatación. Este disolvente adicional se eliminaría durante el secado.
La siguiente tabla 6 proporciona un ejemplo de una mezcla adhesiva de moldeo húmeda.
Tabla 6 - Mezcla de moldeo húmeda - 4 % de ropivacaína en Duro-Tak® 87-900A
Duro-Tak® 87-2677 y Duro-Tak® 87-900A demostraron compatibilidad con el revestimiento de liberación 3M 9741 (película de polipropileno recubierta de fluoropolímero). Duro-Tak® 87-2074 demostró compatibilidad con el revestimiento de liberación 3M 1022 (película de polipropileno recubierta de fluoropolímero).
En la tabla 7 a continuación se proporciona una gama de ropivacaína en parches adhesivos preparados según el protocolo anterior:
Tabla 7 - Ropivacaína (API) en composiciones adhesivas de parches transdérmicos
Adhesivo más uno o más excipientes
Todas las formulaciones se prepararon con 4 g de adhesivo. Las cargas de otros constituyentes (preparados como p/p), tales como excipientes, se ajustaron para el porcentaje de sólidos de adhesivo, de modo que las cargas del parche fueran relativas al peso del adhesivo seco.
Se pesó ropivacaína en un solo recipiente. Se agregaron el uno o más excipientes seguidos del adhesivo y se tapó el recipiente. Se agregó alcohol isopropílico antes de la adición del adhesivo para preparaciones que usan Duro-Tak® 87-2677. A continuación, se mezcló el contenido del recipiente usando un mezclador de rodillo hasta que se obtuvo una mezcla homogénea y la ropivacaína se disolvió completamente. Los espesores de moldeo se ajustaron para tener en cuenta la inclusión de la mezcla de excipientes cuando fuera apropiado. Las mezclas se moldearon, secaron y estratificaron según los protocolos descritos para formulaciones adhesivas solamente.
Se preparó con éxito un parche transdérmico que contenía 7.5 % (p/p) de ropivacaína y 5 % (p/p) de Transcutol® según el protocolo anterior usando adhesivo Duro-Tak® 87-2677, revestimiento de liberación 3M 9741 y membrana de soporte oclusiva 3M 9730.
La tabla 8, a continuación, proporciona una variedad de otros parches transdérmicos preparados según el protocolo anterior, cada uno de los cuales contiene un único excipiente.
Tabla 8 - Ropivacaína (API) en parches transdérmicos que contienen adhesivo y 1 excipiente
Una mezcla de excipientes binarios que contenía propilenglicol y Brij®93 demostró una buena compatibilidad con el adhesivo Duro-Tak® 87-900A. Se preparó un parche que contenía propilenglicol al 10 %, Brij®93 al 2 % (p/p) y ropivacaína al 4 %.
Se prepararon parches transdérmicos que contenían una mezcla ternaria de excipientes según el protocolo anterior. La tabla 9, a continuación, proporciona un ejemplo de una mezcla de moldeo húmeda que contiene un adhesivo y una mezcla de excipiente ternario:
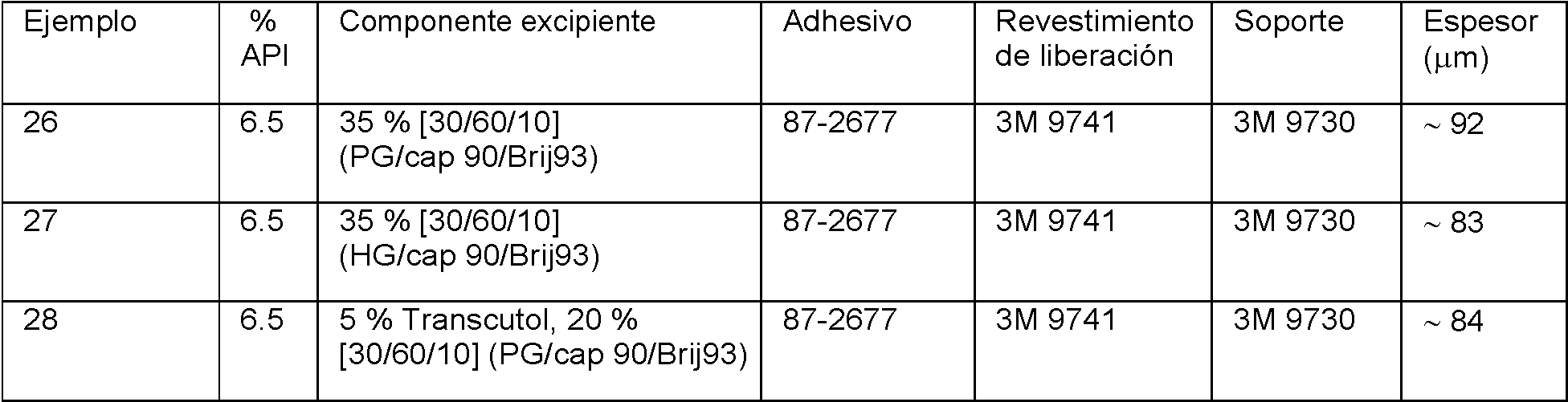
Tabla 9 - Mezcla de moldeo húmeda - 6.5 % (p/p) de ropivacaína, 35 % (p/p) [30/60/10]
propilenglicol/Capryol®90/Brij®93 en Duro-Tak® 87-2677
Se prepararon más formulaciones de parches transdérmicos que contenían adhesivo y una mezcla ternaria de excipientes, como se muestra en la tabla 9 a continuación:
Tabla 9 - Ropivacaína (API) en parches transdérmicos que contienen adhesivo y una mezcla ternaria de excipientes
También se prepararon parches transdérmicos que contenían otras mezclas ternarias o cuaternarias de excipientes según el protocolo anterior, véanse las tablas 10 y 11 a continuación:
Tabla 10 - Ropivacaína (API) en parches transdérmicos que contienen adhesivo y una mezcla ternaria o cuaternaria de excipientes
Tabla 11 - Ropivacaína (API) en parches transdérmicos que contienen adhesivo y una mezcla ternaria o cuaternaria de excipientes
Estudios de liberación de membranas de EVA
Se realizaron estudios de liberación para parches transdérmicos seleccionados y soluciones acuosas saturadas. Para los parches transdérmicos, se perforaron muestras circulares (10 mm de diámetro) y se aplicaron a membranas 3M 9702 CoTran® (9 % EVA) montadas en celdas de difusión horizontales de tipo Franz. Se prepararon soluciones acuosas saturadas a 32 °C (tiempo de mezcla >18-24 horas). Para evitar el agotamiento de la fase donante, se agregó un exceso de ropivacaína a la solución saturada cuando se aplicó (1 ml) a membranas 3M 9702 CoTran® (9 % de EVA) y se ocluyeron las cámaras donantes. El medio receptor usado fue la solución reguladora de acetato de Walpole pH 4. Las células se sumergieron en un baño de agua controlado termostáticamente a 32 °C ± 0,5 °C y la fase receptora se agitó continuamente con un seguidor magnético. Se midió la permeación de ropivacaína y lidocaína a través de la membrana de EVA a ocho intervalos durante 48 horas (por lo general a 1, 2, 4, 6, 8, 12, 24 y 48 horas desde la dosificación). Cada muestra se colocó en un vial de vidrio de 200 pl previamente etiquetado (grado dorado, Chromacol®) y se aplicó una tapa de PTFE. Si el análisis no se pudo realizar de inmediato, las muestras se congelaron a -20 °C en espera del análisis. El líquido eliminado en cada muestra se reemplazó con medio receptor en blanco recién preparado con temperatura equilibrada. Se analizaron muestras de la fase receptora para determinar la presencia de ropivacaína por HPLC y se calcularon las cantidades permeadas (pg/cm2).
Se construyeron parcelas de calibración apropiadas usando soluciones estándar preparadas en solución reguladora de acetato de Walpole pH 4. Las calibraciones de cinco niveles variaron de 0.1 a 50 pg/ml de ropivacaína o lidocaína. El límite de cuantificación (LOQ) fue el área para el nivel de calibración 1 (0.1 pg/ml) y cualquier resultado por debajo del LOQ se clasificó como resultado cero. Se incluyó una muestra de garantía de calidad (QA) (nivel de calibración 4, 10 pg/ml) en cada serie analítica.
Parches adhesivos solamente
La figura 1 compara la permeación, durante 48 horas, de ropivacaína de la formulación de parche transdérmico proporcionada en la tabla 7, junto con una solución acuosa saturada de ropivacaína y una solución reguladora de acetato de citrato saturado de ropivacaína a pH 5, usando un 9 % de membrana EVA ((3M 9702).
Adhesivo más uno o más excipientes
La figura 2 sugiere que la tasa de permeación de ropivacaína de un 4 % (p/p) de ropivacaína en Duro-Tak® 87-900A es mayor que la de un 7.5 % (p/p) de ropivacaína en parche Duro-Tak® 87-2677 que contiene 5 % (p/p) de Transcutol®.
La figura 3 compara la permeación, durante 48 horas, de ropivacaína de un parche simple de ropivacaína en adhesivo (Duro-Tak® 87-2677), con uno que contiene 15 % (p/p) de una mezcla ternaria de propilenglicol, excipientes Capryol®90, Brij®93 (30/60/10). Se observa una permeación mejorada para el parche que contiene la mezcla ternaria de excipientes.
La figura 4 compara la permeación, durante 48 horas, de ropivacaína a partir de formulaciones de parches transdérmicos seleccionados proporcionadas en la tabla 10, que contienen 15 % (p/p) de mezclas ternarias/cuaternarias de excipientes. Todos los parches probados demostraron características de permeabilidad similares.
La figura 5 compara la permeación, durante 48 horas, de ropivacaína a partir de formulaciones de parche transdérmico seleccionadas proporcionadas en la tabla 11, con un parche transdérmico que contiene una cantidad aumentada de ropivacaína. Los resultados demuestran que para los parches que tienen una mayor cantidad de mezcla de excipientes, se puede lograr una mejor permeación usando cantidades reducidas de ropivacaína disuelta.
Estudios in vitro de permeación de la piel humana
Se realizaron estudios de permeación de piel humana in vitro para parches transdérmicos seleccionados y soluciones acuosas saturadas. Para los parches, se perforaron muestras circulares (10 mm de diámetro) y se aplicaron a membranas epidérmicas humanas (exceso de tejido abdominal quirúrgico de 3 donantes, n = 6) montadas en células de difusión de tipo Franz horizontales. Se prepararon soluciones acuosas saturadas a 32 °C (tiempo de mezcla >18-24 horas). Para evitar el agotamiento de la fase donante, se agregó un exceso de ropivacaína o lidocaína a la solución saturada cuando se aplicó (1 ml) a la piel in vitro. Se ocluyeron las cámaras de los donantes. El medio receptor era etanol 25/75 (v/v)/solución salina regulada con fosfato de pH 7.4 (EPBS) y proporcionaba condiciones de inmersión para los permeantes de prueba (<10 % saturados). La temperatura de la superficie de la piel se mantuvo a 32 °C ± 1 °C sumergiendo las células en un baño de agua controlado termostáticamente (a 37 °C ± 0.5 °C). El medio receptor se agitó continuamente con un seguidor magnético. Se midió la permeación de ropivacaína a través de la membrana cutánea en cinco puntos de tiempo durante 24 horas. Las muestras de la fase receptora se analizaron para determinar su actividad mediante HPLC y se calcularon las cantidades permeadas (pg/cm2) y el flujo del punto de tiempo medio (velocidad de administración, pg/cm2/h). Se presentan los datos de la media ± error estándar (SE).
La separación se realizó en una columna HPLC C18, 4 pm, 150 x 4.6 mm. Se usó un método isocrático y la fase móvil era acetonitrilo/H2O 35/65 (v/v) más heptano sulfonato de sodio 10 mM y ácido acético al 0.1 %. La velocidad de flujo fue de 1 ml/min y el tiempo de ejecución de 10 minutos por muestra. Se usó una inyección de circuito completo de 20 pl para todas las muestras y la temperatura del horno de la columna fue de 35 °C. Se recogieron longitudes de onda discretas a 224 nm (Xmáx y longitud de onda usada para la cuantificación) y se recogieron 263 nm más datos de barrido UV 210-310 nm con fines de identificación de picos. El tiempo de retención de la ropivacaína fue ~ 7.0 minutos y ~ 4.6 minutos para la lidocaína. Cuando fue necesario, las muestras se diluyeron en el intervalo de calibración (0.1 - 50 pg/ml).
Parches adhesivos solamente
La figura 6 demuestra las malas propiedades de permeación de la piel humana in vitro de una solución de ropivacaína saturada frente a las de una solución de lidocaína saturada (ambas soluciones contenían un exceso de sólido).
La figura 7 compara la permeación de la piel humana in vitro, durante 48 horas, de ropivacaína de un parche que contiene 7.5 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-2677, con una solución simple saturada de ropivacaína (más exceso de sólidos). Se muestra claramente el efecto de retirar el parche después de 24 horas (liberación de aproximadamente 4 pg/cm2 de la piel durante las 24 horas siguientes).
La figura 8 demuestra la permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de un parche que contiene 4 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-900A. La comparación de estos datos con los de un 7.5 % (p/p) de ropivacaína en el adhesivo Duro-Tak® 87-2677 mostró características de permeabilidad de la piel humana in vitro similares para ambos parches.
La figura 9 demuestra el flujo de punto medio del tiempo (pg/cm2h'1) para una ropivacaína al 4 % (p/p) en el parche transdérmico Duro-Tak® 87-900A.
Adhesivo más uno o más excipientes
La tabla 12, a continuación, proporciona los valores de permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de un parche que contiene 7.5 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-2677, con un parche idéntico que contiene 15 % (p/p) de una mezcla ternaria de excipientes de propilenglicol ternario, Capryol®90, Brij®93 (30/60/10). También se proporcionan los valores de permeación para una ropivacaína al 4 % (p/p) en el adhesivo Duro-Tak® 87-900A.
Tabla 12 - Permeación de la piel humana in vitro de ropivacaína a partir de parches de mezcla ternaria de excipientes y adhesivos únicamente
Con referencia a la tabla 12, la figura 10 compara la permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de un parche que contiene 7.5 % (p/p) de ropivacaína en adhesivo Duro-Tak® 87-2677, con un parche idéntico. que contiene 15 % (p/p) de una mezcla ternaria de excipientes de propilenglicol, Capryol®90, Brij®93 (30/60/10). Se observa una mejor permeación de la piel humana in vitro para el parche que contiene la mezcla ternaria de excipientes.
Con referencia a la tabla 12, la figura 11 demuestra el flujo de punto medio del tiempo (pg/cm2h-1) para un parche transdérmico que contiene 7.5 % (p/p) de ropivacaína y 15 % (p/p) de una mezcla ternaria de excipientes propilenglicol, Capryol®90, Brij®93 (30/60/10) en adhesivo Duro-Tak® 87-2677.
La tabla 13, a continuación, proporciona los valores de permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de parches que contienen mezclas ternaria y cuaternaria de excipientes, con un parche transdérmico de lidocaína disponible comercialmente (Verstatis).
Tabla 13 - Permeabilidad de la piel humana in vitro a partir de parches transdérmicos de ropivacaína y lignocaína
Con referencia a la tabla 13, la figura 12 compara la permeación de la piel humana in vitro, durante 24 horas, de ropivacaína de ciertos parches transdérmicos que contienen mezclas ternaria y cuaternaria de excipientes, con un parche transdérmico de lignocaína disponible comercialmente (Verstatis).
Con referencia a la tabla 13, la figura 13 compara el flujo de punto medio del tiempo (|ig/cm2lr 1) para ciertos parches transdérmicos que contienen mezclas ternaria y cuaternaria de excipientes, y un parche transdérmico de lignocaína disponible comercialmente (Verstatis).
La tabla 14, a continuación, proporciona los valores de flujo en estado estable aparente de la piel humana in vitro para ropivacaína, durante ya sea 3-12 o 4-12 horas, de parches que contienen ya sea fármaco en adhesivo solo o con mezclas ternaria y cuaternaria de excipientes. También se proporcionan los valores de flujo para las soluciones acuosas saturadas de ropivacaína y lidocaína. Los valores de flujo se calcularon usando un ajuste lineal de los datos de permeación (como se presentan en las figuras 7, 8, 10 y 12) durante la entrega en estado estable aparente y se proporcionan los coeficientes de correlación (r2 > 0.998 en todas partes).
Tabla 14 - Valores de flujo en estado estable aparente de piel humana in vitro de parches transdérmicos de ropivacaína y soluciones acuosas saturadas de ropivacaína y lignocaína
Claims (17)
1. Un parche transdérmico que comprende una formulación farmacéutica, comprendiendo dicha formulación:
(i) ropivacaína;
(ii) un adhesivo farmacéuticamente aceptable;
y adicionalmente un potenciador de la penetración seleccionado entre ésteres y éteres de ácidos grasos de azúcar, alcohol graso C8-C18, azona, éteres oleicos, terpenos y etoxietanoles;
y adicionalmente un material hidrófilo;
y adicionalmente un aceite portador seleccionado de monooleato de sorbitán, trioleato de sorbitán, triglicéridos de ácido carprílico/cáprico, dicaprilato/dicaprato de propilenglicol, etoxi diglicol, monocaprilato de propilenglicol, monooleato de glicerol, lanolina, lanolina acetilada, lanolina de polietilenglicol, monocaprilato/caprato de glicerol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico;
en el que el parche comprende además una membrana de soporte.
2. Un parche transdérmico según la reivindicación 1, en el que la cantidad de potenciador de la penetración, material hidrófilo y aceite portador presente en la formulación farmacéutica es del 10 % (p/p) al 40 % (p/p).
3. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que la formulación farmacéutica tiene una tasa de permeación de la ropivacaína en la piel humana in vitro que es:
(a) más de 1.8 |ig cm-2 h-1;
4. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que la cantidad de ropivacaína en la formulación farmacéutica es:
(a) entre 3 y 20 % p/p;
5. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que el adhesivo:
(a) tiene una solubilidad de ropivacaína mayor al 2.5 % p/p a temperatura ambiente; y/o
(b) se selecciona de materiales de acrilato/poliacrilato, cauchos o siliconas; y/o
(c) es un material de copolímero de acrilato o un material de acrilato-acetato de vinilo.
6. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que el aceite portador está presente en la formulación farmacéutica en una cantidad entre el 2.5 y el 35 % p/p.
7. Un parche transdérmico según la reivindicación 6, en el que:
(a) el aceite portador está presente en la formulación farmacéutica en una cantidad entre el 9 y el 21 % p/p o en una cantidad entre el 12 y el 21 % p/p; y/o
(b) el aceite portador es monocaprilato de propilenglicol, laurato de propilenglicol y/o mono o diglicéridos de ácido cáprico, en el que opcionalmente el aceite portador es monocaprilato de propilenglicol.
8. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que el potenciador de la penetración está presente en la formulación farmacéutica en una cantidad entre el 1.4 y el 15 % p/p.
9. Un parche transdérmico según la reivindicación 8, en el que:
(a) el potenciador de la penetración está presente en la formulación farmacéutica en una cantidad entre 1.5 y 4 % p/p; y/o
(b) el potenciador de la penetración se selecciona del grupo que consiste en éter oleílico de polioxietileno, 2-(2-etoxietoxi) etanol y mentol; y/o
(c) el potenciador de la penetración es éter oleílico de polioxietileno.
10. Un parche transdérmico según cualquiera de las reivindicaciones anteriores, en el que el material hidrófilo está presente en la formulación farmacéutica en una cantidad entre 1.5 y 20 % p/p.
11. Un parche transdérmico según la reivindicación 10, en el que:
(a) el material hidrófilo está presente en la formulación farmacéutica en una cantidad entre 6 y 11 % p/p; y/o
(b) el material hidrófilo se selecciona del grupo que consiste en ésteres solubles en agua de cadena corta de ácido cítrico, ácido acético y alcoholes, incluidos dioles y polioles; y/o
(c) el material hidrófilo es propilenglicol.
12. Un parche transdérmico según cualquiera de las reivindicaciones 1 a 5, que comprende monocaprilato de propilenglicol, propilenglicol y éter oleílico de polioxietileno presentes en una cantidad entre 10 y 40 % p/p en la formulación farmacéutica.
13. Un parche transdérmico según la reivindicación 12, en el que:
(a) el monocaprilato de propilenglicol, el propilenglicol y el éter oleílico de polioxietileno están presentes en la formulación farmacéutica en una cantidad entre el 15 y el 35 % p/p o en una cantidad del 35 % p/p; y/o
(b) la formulación farmacéutica comprende además un aditivo seleccionado del grupo que consiste en surfactantes no iónicos, surfactantes hidrófilos, terpenos y disruptores de membrana, en la que opcionalmente el aditivo se selecciona del grupo que consiste en mentol y éter monoetílico de dietilenglicol.
14. Una formulación farmacéutica apropiada para su inclusión en un parche transdérmico según la reivindicación 1, en la que dicha formulación es como se define en cualquier reivindicación anterior.
15. Una formulación farmacéutica según la reivindicación 14 o un parche transdérmico según cualquiera de las reivindicaciones 1 a 13 para uso como medicamento.
16. Una formulación farmacéutica según la reivindicación 14 o un parche transdérmico según cualquiera de las reivindicaciones 1 a 13 para su uso:
(a) en el tratamiento del dolor; o
(b) en el tratamiento de uno o más de los dolores neuropáticos y nociceptivos.
17. Un método de preparación de una formulación farmacéutica según la reivindicación 14, comprendiendo dicho método mezclar:
(i) ropivacaína;
(ii) un adhesivo según la reivindicación 1 o 5; y
(iii) tres excipientes seleccionados de un potenciador de la penetración según la reivindicación 1, 8 o 9, un material hidrófilo según la reivindicación 1, 10 u 11, y un aceite portador según la reivindicación 1, 6 o 7.
Applications Claiming Priority (2)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| GBGB1317718.3A GB201317718D0 (en) | 2013-10-07 | 2013-10-07 | Novel formulation |
| PCT/EP2014/071437 WO2015052183A1 (en) | 2013-10-07 | 2014-10-07 | Novel formulation |
Publications (2)
| Publication Number | Publication Date |
|---|---|
| ES2819211T3 true ES2819211T3 (es) | 2021-04-15 |
| ES2819211T9 ES2819211T9 (es) | 2021-08-06 |
Family
ID=49630305
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES14784423T Active ES2819211T3 (es) | 2013-10-07 | 2014-10-07 | Formulación novedosa |
Country Status (6)
| Country | Link |
|---|---|
| US (1) | US10166199B2 (es) |
| EP (1) | EP3054918B9 (es) |
| CA (1) | CA2926146C (es) |
| ES (1) | ES2819211T3 (es) |
| GB (1) | GB201317718D0 (es) |
| WO (1) | WO2015052183A1 (es) |
Families Citing this family (2)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| GB201520647D0 (en) * | 2015-11-23 | 2016-01-06 | Buzzz Pharmaceuticals Ltd | Transdermal patches |
| WO2017153441A1 (en) * | 2016-03-09 | 2017-09-14 | Tesa Labtec Gmbh | Topical composition |
Family Cites Families (20)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US4956171A (en) * | 1989-07-21 | 1990-09-11 | Paco Pharmaceutical Services, Inc. | Transdermal drug delivery using a dual permeation enhancer and method of performing the same |
| US6673363B2 (en) | 1999-12-16 | 2004-01-06 | Dermatrends, Inc. | Transdermal and topical administration of local anesthetic agents using basic enhancers |
| US7988991B2 (en) | 2001-03-07 | 2011-08-02 | Hisamitsu Pharmaceutical Co., Inc. | Adhesive patch |
| US20070059351A1 (en) | 2003-10-17 | 2007-03-15 | Murrell George A C | Transdermal patches containing a nitric oxide-donor and a second active agent and associated methods |
| TW592672B (en) | 2003-10-24 | 2004-06-21 | Liou Yue Ming | Earplug and device using the earplug |
| US8907153B2 (en) | 2004-06-07 | 2014-12-09 | Nuvo Research Inc. | Adhesive peel-forming formulations for dermal delivery of drugs and methods of using the same |
| US20070189978A1 (en) * | 2004-06-07 | 2007-08-16 | Jie Zhang | Compositions and methods for dermally treating musculoskeletal pain |
| WO2005123046A1 (en) | 2004-06-15 | 2005-12-29 | Amorepacific Corporation | Novel transdermal preparation and its producing method |
| US7744918B2 (en) * | 2004-11-22 | 2010-06-29 | Hisamitsu Pharmaceutical Co., Inc. | Drug-containing patch |
| EP1959931A4 (en) | 2005-12-14 | 2012-08-22 | Zars Pharma Inc | COMPOSITIONS AND METHODS FOR THE DERMAL TREATMENT OF PAIN |
| DE602007002154D1 (de) * | 2007-03-02 | 2009-10-08 | Flamek Corp Oue | Analgesische Zusammensetzung von topisch angewendeten, nichtsteroiden und entzündungshemmenden Arzneimitteln und Opioiden |
| CN101147739B (zh) | 2007-07-06 | 2010-12-08 | 北京康倍得医药技术开发有限公司 | 含罗替戈汀的组合物及其制药用途以及含该组合物的透皮贴剂 |
| US8231906B2 (en) | 2008-07-10 | 2012-07-31 | Noven Pharmaceuticals, Inc. | Transdermal estrogen device and delivery |
| US20110008413A1 (en) | 2009-07-08 | 2011-01-13 | Msk Pharma, Llc | Compositions and Methods of Topical Drug Delivery for the Treatment of Carpal Tunnel Syndrome |
| US20110104093A1 (en) * | 2009-11-02 | 2011-05-05 | Living Proof, Inc | Hair volumizing compositions and methods |
| WO2011121082A1 (en) | 2010-04-01 | 2011-10-06 | Pharmanest Ab | Bioadhesive compositions of local anaesthetics |
| KR20120107153A (ko) * | 2011-03-15 | 2012-10-02 | 아이큐어 주식회사 | 펜타닐 경피 패치제 |
| WO2012129429A2 (en) * | 2011-03-24 | 2012-09-27 | Teikoku Pharma Usa, Inc. | Transdermal compositions comprising an active agent layer and an active agent conversion layer |
| EP2759294B1 (en) * | 2011-09-22 | 2017-11-01 | Samyang Biopharmaceuticals Corporation | Formulation for percutaneous administration containing Fentanyl and analague thereof |
| EP3169317B1 (en) | 2014-07-18 | 2020-04-08 | Buzzz Pharmaceuticals Limited | Oxymorphone transdermal patch |
-
2013
- 2013-10-07 GB GBGB1317718.3A patent/GB201317718D0/en not_active Ceased
-
2014
- 2014-10-07 ES ES14784423T patent/ES2819211T3/es active Active
- 2014-10-07 WO PCT/EP2014/071437 patent/WO2015052183A1/en active Application Filing
- 2014-10-07 EP EP14784423.7A patent/EP3054918B9/en active Active
- 2014-10-07 CA CA2926146A patent/CA2926146C/en active Active
- 2014-10-07 US US15/027,905 patent/US10166199B2/en active Active
Also Published As
| Publication number | Publication date |
|---|---|
| US10166199B2 (en) | 2019-01-01 |
| US20160235689A1 (en) | 2016-08-18 |
| EP3054918B1 (en) | 2020-09-02 |
| CA2926146A1 (en) | 2015-04-16 |
| CA2926146C (en) | 2023-10-10 |
| WO2015052183A1 (en) | 2015-04-16 |
| EP3054918B9 (en) | 2021-07-14 |
| GB201317718D0 (en) | 2013-11-20 |
| EP3054918A1 (en) | 2016-08-17 |
| ES2819211T9 (es) | 2021-08-06 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| ES2785549T3 (es) | Parche transdérmico de oximorfona | |
| ES2286028T3 (es) | Parches para uso externo. | |
| ES2632946T3 (es) | Parche | |
| ES2456328T3 (es) | Preparación de cinta | |
| RU2428186C2 (ru) | Лекарственная композиция для чрескожной абсорбции, изделие, сохраняющее лекарственную композицию, и содержащий ее препарат для чрескожной абсорбции | |
| JP5392495B2 (ja) | リドカインテープ剤 | |
| US20190388544A1 (en) | Composition for Patch Preparation Comprising Drug, Organic Solvent, Lipophilic Mass Base, and Powder | |
| ES2743524T3 (es) | Parche no acuoso | |
| ES2555258T3 (es) | Profármacos de opioides administrables por vía transdérmica, composiciones que no inducen al abuso y procedimientos de uso de los profármacos opioides | |
| ES2841138T3 (es) | Composición de base novedosa para agente de cinta adhesiva | |
| TR201808178T4 (tr) | Aktif ajanların transdermal dağıtımı için bileşimler. | |
| ES2651639T3 (es) | Formulaciones tópicas de tipo suspensión que comprenden depsipéptido cíclico | |
| ES2757960T3 (es) | Parche cutáneo adhesivo que contiene fármaco antagonista receptor de serotonina | |
| ES2805342T3 (es) | Parche cutáneo adhesivo | |
| ES2819211T3 (es) | Formulación novedosa | |
| PT1589973E (pt) | FORMULAÃO E MéTODOS PARA O TRATAMENTO DE TROMBOCITEMIA | |
| US20180325839A1 (en) | Transdermal patches | |
| KR100552649B1 (ko) | 펠비낙 함유 소염진통용 플라스터 | |
| WO2020250144A2 (en) | Lidocaine matrix adhesive patch and it's process | |
| EP2829272B1 (en) | Transdermal absorption preparation | |
| CA3236197A1 (en) | Diclofenac-containing tts comprising dimethylpropyleneurea | |
| JP2009235065A (ja) | 経皮吸収促進剤、並びにこれを含有する皮膚処理用製剤及び経皮吸収型製剤 | |
| BR112016007327B1 (pt) | Uso de dispositivo de distribuição transdérmica para controlar dor |