ES2875742T3 - Métodos para aumentar la inhibición tónica y tratamiento del síndrome de Angelman - Google Patents
Métodos para aumentar la inhibición tónica y tratamiento del síndrome de Angelman Download PDFInfo
- Publication number
- ES2875742T3 ES2875742T3 ES18169211T ES18169211T ES2875742T3 ES 2875742 T3 ES2875742 T3 ES 2875742T3 ES 18169211 T ES18169211 T ES 18169211T ES 18169211 T ES18169211 T ES 18169211T ES 2875742 T3 ES2875742 T3 ES 2875742T3
- Authority
- ES
- Spain
- Prior art keywords
- composition
- drug
- thip
- use according
- pharmaceutically acceptable
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
- 0 CCC(O*1)=C(CC*)*1=O Chemical compound CCC(O*1)=C(CC*)*1=O 0.000 description 1
Classifications
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/33—Heterocyclic compounds
- A61K31/395—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins
- A61K31/435—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom
- A61K31/4353—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom ortho- or peri-condensed with heterocyclic ring systems
- A61K31/437—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom ortho- or peri-condensed with heterocyclic ring systems the heterocyclic ring system containing a five-membered ring having nitrogen as a ring hetero atom, e.g. indolizine, beta-carboline
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K9/00—Medicinal preparations characterised by special physical form
- A61K9/0012—Galenical forms characterised by the site of application
- A61K9/0053—Mouth and digestive tract, i.e. intraoral and peroral administration
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61P—SPECIFIC THERAPEUTIC ACTIVITY OF CHEMICAL COMPOUNDS OR MEDICINAL PREPARATIONS
- A61P25/00—Drugs for disorders of the nervous system
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K9/00—Medicinal preparations characterised by special physical form
- A61K9/0012—Galenical forms characterised by the site of application
- A61K9/0019—Injectable compositions; Intramuscular, intravenous, arterial, subcutaneous administration; Compositions to be administered through the skin in an invasive manner
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K9/00—Medicinal preparations characterised by special physical form
- A61K9/70—Web, sheet or filament bases ; Films; Fibres of the matrix type containing drug
- A61K9/7023—Transdermal patches and similar drug-containing composite devices, e.g. cataplasms
Landscapes
- Health & Medical Sciences (AREA)
- Chemical & Material Sciences (AREA)
- Medicinal Chemistry (AREA)
- Pharmacology & Pharmacy (AREA)
- Life Sciences & Earth Sciences (AREA)
- Animal Behavior & Ethology (AREA)
- General Health & Medical Sciences (AREA)
- Public Health (AREA)
- Veterinary Medicine (AREA)
- Epidemiology (AREA)
- Engineering & Computer Science (AREA)
- Bioinformatics & Cheminformatics (AREA)
- Chemical Kinetics & Catalysis (AREA)
- General Chemical & Material Sciences (AREA)
- Organic Chemistry (AREA)
- Biomedical Technology (AREA)
- Neurology (AREA)
- Neurosurgery (AREA)
- Nuclear Medicine, Radiotherapy & Molecular Imaging (AREA)
- Physiology (AREA)
- Nutrition Science (AREA)
- Dermatology (AREA)
- Pharmaceuticals Containing Other Organic And Inorganic Compounds (AREA)
- Medicinal Preparation (AREA)
- Medicines Containing Plant Substances (AREA)
- Steroid Compounds (AREA)
Abstract
Una composición farmacéutica que comprende una cantidad eficaz de 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente efectiva del mismo y un vehículo o excipiente farmacéuticamente aceptable para su uso en un método para tratar a un sujeto humano con síndrome de Angelman, en la que la cantidad efectiva es 10 mg a 20 mg.
Description
DESCRIPCIÓN
Métodos para aumentar la inhibición tónica y tratamiento del síndrome de Angelman
Campo de la invención
El campo de la invención se refiere generalmente a una composición que incluye 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente aceptable del mismo para su uso en un método de tratar a un sujeto humano con síndrome de Angelman.
Antecedentes de la invención
Aunque se han realizado muchos avances, los tratamientos para enfermedades neurodegenerativas y enfermedades neurogenéticas siguen siendo en gran parte inadecuados.
En algunos casos, las enfermedades neurológicas están vinculadas por una fisiopatología subyacente, por ejemplo, el síndrome de X frágil y el síndrome de Angelman están vinculados por la pérdida de inhibición tónica en ciertos tejidos del cerebro. En algunos casos, las enfermedades neurológicas están vinculadas por los síntomas. Por ejemplo, aunque diferentes enfermedades neurodegenerativas se caracterizan por una amplia gama de síntomas, muchas de las enfermedades y trastornos están vinculadas por uno o más trastornos relacionados con el sueño, tales como insomnio, sueño interrumpido y arquitectura alterada del sueño (Jennum, et al., "CAPÍTULO 39: Sleep disorders in neurodegenerative disorders and stroke", European Handbook of Neurological Management, volumen 1, segunda edición (Ed. Gilhus, et al.) Blackwell Publishing Ltd. 2011)).
Para enfermedades tales como la enfermedad de Huntington, la enfermedad de Parkinson, la esclerosis lateral amiotrófica, la enfermedad de Alzheimer, el síndrome de X frágil y el síndrome de Angelman, los tratamientos son muy limitados y no existen curas. Por lo tanto, existe la necesidad de opciones terapéuticas adicionales para tratar enfermedades neurodegenerativas, neurogenéticas y otros trastornos del sistema nervioso central.
Es un objetivo de la invención proporcionar una composición para su uso en un método para tratar a un sujeto humano con síndrome de Angelman.
Egawa et al. " Decreased Tonic Inhibition in Cerebellar Granule Cells Causes Motor Dysfunction in a Mouse Model of Angelman Syndrome", Science Translational Medicine, Vol. 4, No. 163, 05 Dec 2012, Art. 157 se refiere al uso de 4,5,6,7-tetrahidroisoxazolo (5,4-c)piridin-3-ol (THIP) en un modelo de ratón de Angelman.
Sumario de la invención
Se proporcionan composiciones para su uso en métodos para aumentar la inhibición tónica de neuronas en un sujeto, en particular sujetos con síndrome de Angelman. Las composiciones están destinadas a administrar al sujeto una cantidad eficaz de 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente aceptable del mismo para aumentar la inhibición tónica de las neuronas en el sujeto.
La composición farmacéutica está formulada para una liberación prolongada. La composición farmacéutica se puede administrar por vía transdérmica, por ejemplo, poniendo en contacto un parche transdérmico que incluye la composición farmacéutica con la piel del sujeto. En una realización particular, la dosis diaria de THIP o de una sal farmacéuticamente aceptable del mismo está entre 10 mg y 50 mg por día.
Descripción detallada de la invención
I. Definiciones
Como se usa en el presente documento, el término "vehículo" o "excipiente" se refiere a un ingrediente orgánico o inorgánico, ingrediente inactivo natural o sintético en una formulación, con el que se combinan uno o más ingredientes activos.
Como se usa en este documento, el término "farmacéuticamente aceptable" significa un material no tóxico que no interfiere con la efectividad de la actividad biológica de los ingredientes activos.
Como se usa en el presente documento, los términos "cantidad eficaz" o "cantidad terapéuticamente eficaz" significan una dosis suficiente para aliviar uno o más síntomas de un trastorno, enfermedad o afección que se está tratando, o para proporcionar un efecto farmacológico y/o fisiológico deseado. La dosis precisa variará de acuerdo con una variedad de factores tales como variables dependientes del sujeto (por ejemplo, edad, salud del sistema inmunológico, etc.), la enfermedad o trastorno que se está tratando, así como la vía de administración y la farmacocinética del agente que se está administrando.
Como se usa en este documento, el término "prevención" o "prevenir" significa administrar una composición a un sujeto o un sistema en riesgo o que tiene una predisposición a uno o más síntomas causados por una enfermedad o trastorno para provocar el cese de un síntoma particular de la enfermedad o trastorno, una reducción o prevención de uno o más síntomas de la enfermedad o trastorno, una reducción en la gravedad de la enfermedad o trastorno, la ablación completa de la enfermedad o trastorno, estabilización o retraso del desarrollo o progresión de la enfermedad o trastorno.
II. Composiciones que incluyen gaboxadol o un derivado del mismo
Se divulgan métodos para usar 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente aceptable del mismo para aumentar la inhibición tónica. Los métodos se utilizan para aumentar la inhibición tónica en un sujeto con una enfermedad o trastorno caracterizado por un defecto o deficiencia en la inhibición tónica, específicamente el síndrome de Angelman.
A. 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP)
Las composiciones para uso en los métodos divulgados incluyen 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (también denominado THIP y gaboxadol) o una sal farmacéuticamente aceptable del mismo. Se conocen en la técnica THIP, así como derivados y compuestos estructuralmente relacionados, y los métodos de preparación de los mismos. Véanse, por ejemplo, las patentes de los Estados Unidos Nos. 4.278.676, 4.362.731, 4.353.910 y el documento WO 2005/094820.
THIP se tolera bien y es un agonista de GABA muy potente que tiene una actividad muy específica y es inactivo como inhibidor de la captación de GABA. El gaboxadol es un agonista selectivo de GABAa extrasináptico (SEGA) (Deacon, et al., Sleep, 30 (3): 281-287 (2007)). El receptor de GABAa es una proteína transmembrana pentamérica que tiene 5 subunidades que forman un canal aniónico central. El gaboxadol se une en la interfaz entre las subunidades a y p, el mismo sitio al que se une el ligando de GABA endógeno. El gaboxadol ejerce efectos directos sobre la conductancia del cloruro, independientemente de GABA, y puede activar directamente receptores que contienen 8 localizados extrasinápticamente a través de la interacción con el sitio de unión de GABA. Los receptores extrasinápticos que contienen 8 se expresan predominantemente en el tálamo, la corteza cerebral y el sistema límbico. Estas regiones del cerebro se han relacionado con la regulación del sueño y la sincronización de la actividad cortical.
Se cree que la actividad selectiva del compuesto Ia es atribuible a la posición particular del átomo de nitrógeno en el anillo de 6 miembros en relación con el grupo hidroxi ácido en el anillo de 5 miembros.
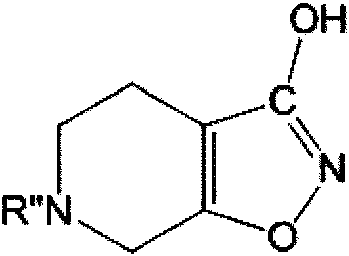
Por lo tanto, el compuesto Ia y sus derivados, en particular los derivados que tras la administración se descompondrán in situ para producir el compuesto original Ia, en particular compuestos de fórmula general I
en la que R" es hidrógeno, acetilo o un grupo de fórmula general II
en la que R5 es alquilo C1-8; fenilo; fenilo sustituido en la posición 4 con halógeno, alcoxi inferior o alquilo inferior; o fenilalquilo tal como bencilo o feniletilo en el que el grupo fenilo puede estar sustituido en la posición 4 con halógeno, alcoxi inferior o alquilo inferior; y sus sales.
Se cree que los grupos R" que son diferentes del hidrógeno pueden mejorar la penetración de los compuestos en el cerebro en el sentido de que pueden mejorar la capacidad de los compuestos para atravesar la barrera hematoencefálica y, posteriormente, se escindirán en in situ para producir el compuesto original. Además, se puede obtener un efecto prolongado del compuesto Ia mediante la descomposición in situ de compuestos en los que R" es diferente de hidrógeno, para producir el compuesto original.
"Alquilo inferior", "alcoxi inferior" y "alquiloxi inferior" designan grupos que contienen de 1 a 6 átomos de carbono, preferiblemente de 1 a 4 átomos inclusive.
Los compuestos de fórmula general I pueden existir en una forma tautomérica, como se muestra en la fórmula I'
Debe entenderse que la fórmula I cubre también esta forma tautomérica (I') y mezclas de las dos formas tautoméricas.
Ejemplos de compuestos de fórmula general I en los que R" es diferente de hidrógeno son: 6-acetil-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridin-3-ol, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridin-6-carboxilato de metilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridin-6-carboxilato de etilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c] piridin-6-carboxilato de terc-butilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridina-6-carboxilato de fenilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridin-6-carboxilato de 4-clorofenilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c] piridin-6-carboxilato de 4-metoxifenilo, 3-hidroxi-4,5,6,7-tetrahidroisoxazolo[5,4-c]piridin-6-carboxilato de bencilo y sales de los mismos con bases.
Se conocen en la técnica derivados de THIP. Véase, por ejemplo, la patente de los Estados Unidos No. 4.353.910.
Los derivados preferidos tienen la fórmula
en la que R es un grupo alquilo, ramificado o no ramificado, que tiene de uno a diecisiete átomos de carbono inclusive, un grupo fenilo opcionalmente sustituido con uno o dos grupos seleccionados de alquilo inferior, alquiloxi inferior y halógeno, un grupo fenilalquilo, grupo alquiloxi inferior o un grupo -NHR1, en el que R1 es hidrógeno, alquilo inferior, fenilo o ciclohexilo, así como sus sales de adición de ácido farmacéuticamente aceptables.
La Fórmula III, así como sus sales de adición de ácido farmacéuticamente aceptables, muestran actividad relacionada con GABA al mismo nivel que el compuesto THIP, y algunos de los compuestos también muestran un efecto prolongado en comparación con THIP. Además, muestran efectos analgésicos y miotonolíticos pronunciados.
Como ejemplos de sales farmacéuticamente aceptables de los compuestos de las fórmulas divulgadas se pueden mencionar las sales con ácidos inorgánicos. Ejemplos de sales de los compuestos de las fórmulas son sus sales de adición de ácido, tales como sales farmacéuticamente aceptables con ácidos inorgánicos, por ejemplo, ácidos clorhídrico, bromhídrico, nítrico, sulfúrico, fosfórico y similares, o con ácidos orgánicos, tales como ácidos carboxílicos orgánicos, por ejemplo, ácido acético, propiónico, glicólico, malónico, succínico, maleico, fumárico, málico, tartárico, cítrico, glucurónico, benzoico, pamoico y similares, o ácidos sulfónicos orgánicos, por ejemplo metano sulfónico, etano sulfónico, benceno sulfónico, tolueno sulfónico y similares, cuyas sales pueden prepararse mediante procedimientos ya conocidos, por ejemplo, añadiendo el ácido en cuestión a la base, preferiblemente en un disolvente. Los compuestos de las fórmulas pueden formar sales farmacéuticamente aceptables con bases, tales como sales metálicas, por ejemplo, sales de sodio, potasio, calcio o aluminio, y sales de amonio y amonio sustituido, por ejemplo, sales de aminas tales como trietilamina, trietanolamina, etilpiperidina, procaína y dibencilamina.
A lo largo de la descripción, "THIP o un derivado del mismo" pretende incluir cualquier forma del compuesto, tal como la base (ión zwitterión), sales farmacéuticamente aceptables, por ejemplo, sales de adición de ácido farmacéuticamente aceptables, hidratos o solvatos de la base o sal, así como anhidratos, y también formas amorfas o cristalinas.
B. Formulaciones
Los compuestos divulgados se pueden formular en una composición farmacéutica. Las composiciones farmacéuticas pueden ser para administración por vía parenteral (intramuscular, intraperitoneal, intravenosa (IV) o subcutánea), enteral, transdérmica (ya sea de forma pasiva o usando iontoforesis o electroporación) o transmucosa (nasal, pulmonar, vaginal, rectal o sublingual) o usando insertos bioerosionables y se pueden formular en formas de dosificación apropiadas para cada vía de administración.
Las composiciones se pueden administrar por vía sistémica.
Los fármacos se pueden formular para liberación inmediata, liberación prolongada o liberación modificada. Una forma de dosificación de liberación retardada es aquella que libera un fármaco (o fármacos) en un momento que no sea inmediatamente después de la administración. Una forma de dosificación de liberación prolongada es aquella que permite al menos una reducción de dos veces en la frecuencia de dosificación en comparación con el fármaco presentado como una forma de dosificación convencional (por ejemplo, como una solución o una forma de dosificación sólida convencional de liberación rápida del fármaco). Una forma de dosificación de liberación modificada es aquella para la que las características de liberación del fármaco según el tiempo y/o la ubicación se eligen para lograr objetivos terapéuticos o de conveniencia que no ofrecen las formas de dosificación convencionales tales como soluciones, ungüentos o formas de dosificación que se disuelven rápidamente. Las formas de dosificación de liberación retardada y de liberación prolongada y sus combinaciones son tipos de formas de dosificación de liberación modificada.
Las formulaciones se preparan usando un "vehículo" farmacéuticamente aceptable compuesto de materiales que se consideran seguros y eficaces y pueden administrarse a un individuo sin causar efectos secundarios biológicos indeseables o interacciones no deseadas. El "vehículo" son todos los componentes presentes en la formulación farmacéutica distintos del ingrediente o ingredientes activos. El término "vehículo" incluye, pero no se limita a, diluyentes, aglutinantes, lubricantes, desintegradores, rellenos y composiciones de recubrimiento.
"Vehículo" también incluye todos los componentes de la composición de recubrimiento que pueden incluir plastificantes, pigmentos, colorantes, agentes estabilizantes y deslizantes. Las formulaciones de dosificación de liberación retardada se pueden preparar como se describe en referencias tales como ""Pharmaceutical dosage form tablets", eds. Liberman et. al. (Nueva York, Marcel Dekker, Inc., 1989), "Remington - The science and practice of pharmacy", 20a ed., Lippincott Williams & Wilkins, Baltimore, MD, 2000, y "Pharmaceutical dosage forms and drug delivery systems", 6a Edition, Ansel et. al., (Media, PA: Williams y Wilkins, 1995) que proporcionan información sobre vehículos, materiales, equipos y procesos para preparar tabletas y cápsulas y formas de dosificación de liberación retardada de tabletas, cápsulas y gránulos.
El compuesto se puede administrar a un sujeto con o sin la ayuda de un vehículo de administración. Los vehículos de administración apropiados para los compuestos se conocen en la técnica y pueden seleccionarse para adaptarse al agente activo particular. Por ejemplo, en algunas realizaciones, el o los agentes activos se incorporan o encapsulan o se unen a una nanopartícula, micropartícula, micela, partícula de lipoproteína sintética o nanotubo de carbono. Por ejemplo, las composiciones se pueden incorporar en un vehículo tal como micropartículas poliméricas que proporcionan una liberación controlada del agente o agentes activos. En algunas realizaciones, la liberación del fármaco o fármacos se controla mediante la difusión del agente o de los agentes activos fuera de las micropartículas y/o degradación de las partículas poliméricas por hidrólisis y/o degradación enzimática.
Los polímeros adecuados incluyen etilcelulosa y otros derivados de celulosa naturales o sintéticos. Los polímeros que se solubilizan lentamente y forman un gel en un entorno acuoso, tales como hidroxipropilmetilcelulosa u óxido de polietileno, también pueden ser adecuados como materiales para micropartículas o partículas que contienen fármacos. Otros polímeros incluyen, entre otros, polianhídridos, poli(anhídridos de éster), polihidroxiácidos, tales como polilactida (PLA), poliglicólido (PGA), poli(lactida-co-glicólido) (PLGA), poli-3-hidroxibutirato (PHB) y copolímeros del mismo, poli-4-hidroxibutirato (P4HB) y copolímeros del mismo, policaprolactona y copolímeros del mismo, y combinaciones de los mismos. En algunas realizaciones, ambos agentes se incorporan en las mismas partículas y se formulan para su liberación en diferentes momentos y/o durante diferentes períodos de tiempo. Por ejemplo, en algunas realizaciones, uno de los agentes se libera completamente de las partículas antes de que comience la liberación del segundo agente. En otras realizaciones, comienza la liberación del primer agente seguida de la liberación del segundo agente antes de que se libere todo el primer agente. En otras realizaciones más, ambos agentes se liberan al mismo tiempo durante el mismo período de tiempo o durante diferentes períodos de tiempo.
1. Formulaciones para administración parenteral
Los compuestos y composiciones farmacéuticas de los mismos se pueden administrar en una solución acuosa,
mediante inyección parenteral. La formulación también puede estar en forma de suspensión o emulsión. En general, se proporcionan composiciones farmacéuticas que incluyen cantidades eficaces del agente o de los agentes activos y opcionalmente incluyen diluyentes, conservantes, solubilizantes, emulsionantes, adyuvantes y/o vehículos farmacéuticamente aceptables. Tales composiciones incluyen los diluyentes: agua estéril, solución salina tamponada de diversos contenidos de tampón (por ejemplo, Tris-HCl, acetato, fosfato), pH y fuerza iónica; y opcionalmente, aditivos tales como detergentes y agentes solubilizantes (por ejemplo, TWEEN® 20, TWEEN® 80 también denominados POLYSORBATE® 20 u 80), antioxidantes (por ejemplo, ácido ascórbico, metabisulfito de sodio) y conservantes (por ejemplo, timerosal, alcohol bencílico) y sustancias de carga (por ejemplo, lactosa, manitol). Ejemplos de disolventes o vehículos no acuosos son propilenglicol, polietilenglicol, aceites vegetales, tales como aceite de oliva y aceite de maíz, gelatina y ésteres orgánicos inyectables tales como oleato de etilo. Las formulaciones se pueden liofilizar y redisolver/resuspender inmediatamente antes de su uso. La formulación puede esterilizarse, por ejemplo, mediante filtración a través de un filtro de retención de bacterias, incorporando agentes esterilizantes en las composiciones, irradiando las composiciones o calentando las composiciones.
2. Formulaciones orales de liberación inmediata
Las formas de dosificación oral adecuadas incluyen tabletas, cápsulas, soluciones, suspensiones, jarabes y grageas. Los tabletas se pueden fabricar usando técnicas de compresión o moldeado bien conocidas en la técnica. Las cápsulas de gelatina o que no son de gelatina se pueden preparar como cubiertas de cápsulas duras o blandas, que pueden encapsular materiales de relleno líquidos, sólidos y semisólidos, usando técnicas bien conocidas en el arte.
Ejemplos de materiales de recubrimiento adecuados incluyen, pero no se limitan a, polímeros de celulosa tales como acetato ftalato de celulosa, hidroxipropil celulosa, hidroxipropil metilcelulosa, ftalato de hidroxipropil metilcelulosa y acetato succinato de hidroxipropil metilcelulosa; ftalato de acetato de polivinilo, polímeros y copolímeros de ácido acrílico y resinas metacrílicas que están disponibles comercialmente con el nombre comercial Eudragit® (Roth Pharma, Westerstadt, Alemania), zeína, goma laca y polisacáridos.
Además, el material de recubrimiento puede contener vehículos convencionales tales como plastificantes, pigmentos, colorantes, deslizantes, agentes estabilizadores, formadores de poros y tensioactivos.
Los excipientes opcionales farmacéuticamente aceptables presentes en las tabletas, perlas, gránulos o partículas que contienen fármaco incluyen, entre otros, diluyentes, aglutinantes, lubricantes, desintegrantes, colorantes, estabilizadores y tensioactivos.
Los diluyentes, también denominados "cargas", son típicamente necesarios para aumentar el volumen de una forma de dosificación sólida de modo que se proporcione un tamaño práctico para la compresión de tabletas o la formación de perlas y gránulos. Los diluyentes adecuados incluyen, pero no se limitan a, fosfato dicálcico dihidratado, sulfato de calcio, lactosa, sacarosa, manitol, sorbitol, celulosa, celulosa microcristalina, caolín, cloruro de sodio, almidón seco, almidones hidrolizados, almidón pregelatinizado, dióxido de silicio, óxido de titanio, silicato de magnesio y aluminio y azúcar en polvo.
Los aglutinantes se utilizan para impartir cualidades cohesivas a una formulación de dosificación sólida y, por lo tanto, garantizar que una tableta, perla o gránulo permanezca intacto después de la formación de las formas de dosificación. Los materiales aglutinantes incluyen, entre otros, almidón, almidón pregelatinizado, gelatina, azúcares (incluyendo sacarosa, glucosa, dextrosa, lactosa y sorbitol), polietilenglicol, ceras, gomas naturales y sintéticas tales como acacia, tragacanto, alginato de sodio, celulosa, incluyendo hidroxipropilmetilcelulosa, hidroxipropilcelulosa, etilcelulosa y Veegum, y polímeros sintéticos tales como copolímeros de ácido acrílico y ácido metacrílico, copolímeros de ácido metacrílico, copolímeros de metacrilato de metilo, copolímeros de metacrilato de aminoalquilo, ácido poliacrílico/ácido polimetacrilato y polivinilpirrolidona.
Los lubricantes se utilizan para facilitar la fabricación de tabletas. Los ejemplos de lubricantes adecuados incluyen, pero no se limitan a, estearato de magnesio, estearato de calcio, ácido esteárico, behenato de glicerol, polietilenglicol, talco y aceite mineral.
Los desintegrantes se usan para facilitar la desintegración o "ruptura" de la forma de dosificación después de la administración, y generalmente incluyen, entre otros, almidón, glicolato de almidón sódico, almidón de carboximetil sódico, carboximetilcelulosa de sodio, hidroxipropilcelulosa, almidón pregelatinizado, arcillas, celulosa, alginina, gomas o polímeros entrecruzados, tales como PVP entrecruzada (Polyplasdone XL de GAF Chemical Corp).
Los estabilizadores se utilizan para inhibir o retardar reacciones de descomposición de fármacos que incluyen, a modo de ejemplo, reacciones oxidativas.
Los tensioactivos pueden ser agentes tensioactivos aniónicos, catiónicos, anfóteros o no iónicos. Los tensioactivos aniónicos adecuados incluyen, pero no se limitan a, aquellos que contienen iones carboxilato, sulfonato y sulfato. Los ejemplos de tensioactivos aniónicos incluyen alquil sulfonatos de sodio, potasio, amonio de cadena larga y alquil aril sulfonatos tales como dodecilbencenosulfonato de sodio; dialquil sulfosuccinatos de sodio, tales como
dodecilbencenosulfonato de sodio; dialquil sulfosuccinatos de sodio, tales como bis-(2-etiltioxil)-sulfosuccinato de sodio; y alquil sulfatos tales como lauril sulfato de sodio. Los tensioactivos catiónicos incluyen, pero no se limitan a, compuestos de amonio cuaternario tales como cloruro de benzalconio, cloruro de bencetonio, bromuro de cetrimonio, cloruro de estearil dimetilbencil amonio, polioxietileno y amina de coco. Ejemplos de tensioactivos no iónicos incluyen monoestearato de etilenglicol, miristato de propilenglicol, monoestearato de glicerilo, estearato de glicerilo, poligliceril-4-oleato, acilato de sorbitán, acilato de sacarosa, laurato de PEG-150, monolaurato de PEG-400, monolaurato de polioxietileno, polisorbatos, polioxietilén octilfeniléter, PEG-1000 cetil éter, polietilen tridecil éter, polipropilén glicol butil éter, POLOXAMER® 401, estearoil monoisopropanolamida y amida de sebo hidrogenada de polioxietileno. Los ejemplos de tensioactivos anfóteros incluyen N-dodecil-p-alanina sódica, N-lauril-p-iminodipropionato sódico, miristoanfoacetato, lauril betaína y lauril sulfobetaína.
Si se desea, las tabletas, perlas, gránulos o partículas también pueden contener una cantidad menor de sustancias auxiliares no tóxicas tales como agentes humectantes o emulsionantes, colorantes, agentes tamponantes del pH y conservantes.
3. Formas de dosificación de liberación prolongada
Las formulaciones de liberación prolongada se preparan generalmente como sistemas osmóticos o de difusión, por ejemplo, como se describe en "Remington - The science and practice of pharmacy" (20a ed., Lippincott Williams & Wilkins, Baltimore, MD, 2000). Un sistema de difusión consta típicamente de dos tipos de dispositivos, depósito y matriz, y es bien conocido y descrito en la técnica. Los dispositivos de matriz se preparan generalmente comprimiendo el fármaco con un portador de polímero de disolución lenta en forma de tableta. Los tres tipos principales de materiales utilizados en la preparación de dispositivos de matriz son plásticos insolubles, polímeros hidrófilos y compuestos grasos. Las matrices de plástico incluyen, pero no se limitan a, acrilato de metilo-metacrilato de metilo, cloruro de polivinilo y polietileno. Los polímeros hidrófilos incluyen, pero no se limitan a, metilcelulosa, hidroxipropilcelulosa, hidroxipropilmetilcelulosa, carboximetilcelulosa de sodio y carbopol 934, óxidos de polietileno. Los compuestos grasos incluyen, pero no se limitan a, diversas ceras tales como cera de carnauba y triestearato de glicerilo.
Alternativamente, se pueden preparar formulaciones de liberación prolongada usando sistemas osmóticos o aplicando un recubrimiento semipermeable a la forma de dosificación. En el último caso, el perfil de liberación de fármaco deseado se puede lograr combinando materiales de recubrimiento de baja permeabilidad y alta permeabilidad en una proporción adecuada.
Los dispositivos con diferentes mecanismos de liberación de fármacos descritos anteriormente podrían combinarse en una forma de dosificación final que comprenda unidades únicas o múltiples. Los ejemplos de unidades múltiples incluyen tabletas multicapa, cápsulas que contienen tabletas, perlas, gránulos, etc.
Se puede agregar una porción de liberación inmediata al sistema de liberación prolongada mediante la aplicación de una capa de liberación inmediata en la parte superior del núcleo de liberación prolongada utilizando un proceso de recubrimiento o compresión o en un sistema de unidades múltiples, tal como una cápsula que contiene perlas de liberación prolongada e inmediata.
Los tabletas de liberación prolongada que contienen polímeros hidrófilos se preparan mediante técnicas comúnmente conocidas en el arte, tales como procesos de compresión directa, granulación húmeda o granulación seca. Sus formulaciones generalmente incorporan polímeros, diluyentes, aglutinantes y lubricantes, así como el ingrediente farmacéutico activo. Los diluyentes habituales incluyen sustancias en polvo inertes tales como cualquiera de los muchos tipos diferentes de almidón, celulosa en polvo, especialmente celulosa cristalina y microcristalina, azúcares tales como fructosa, manitol y sacarosa, harinas de granos y polvos comestibles similares. Los diluyentes típicos incluyen, por ejemplo, varios tipos de almidón, lactosa, manitol, caolín, fosfato o sulfato de calcio, sales inorgánicas tales como cloruro de sodio y azúcar en polvo. También son útiles los derivados de celulosa en polvo. Los aglutinantes de tabletas típicos incluyen sustancias tales como almidón, gelatina y azúcares tales como lactosa, fructosa y glucosa. También se pueden usar gomas naturales y sintéticas, que incluyen goma arábiga, alginatos, metilcelulosa y polivinilpirrolidina. El polietilenglicol, los polímeros hidrófilos, la etilcelulosa y las ceras también pueden servir como aglutinantes. Es necesario un lubricante en la formulación de una tableta para evitar que la tableta y los punzones se peguen en la matriz. El lubricante se elige entre sólidos resbaladizos como talco, estearato de magnesio y calcio, ácido esteárico y aceites vegetales hidrogenados.
Las tabletas de liberación prolongada que contienen materiales de cera se preparan generalmente usando métodos conocidos en la técnica tales como un método de mezcla directa, un método de congelación y un método de dispersión acuosa. En un método de congelación, el fármaco se mezcla con un material de cera y se congela por aspersión o congela y se tamiza y procesa.
4. Formas de dosificación de liberación retardada
Las formulaciones de liberación retardada se crean recubriendo una forma de dosificación sólida con una película de un polímero que es insoluble en el ambiente ácido del estómago y soluble en el ambiente neutro del intestino delgado.
Las unidades de dosificación de liberación retardada se pueden preparar, por ejemplo, recubriendo un fármaco o una composición que contiene fármaco con un material de recubrimiento seleccionado. La composición que contiene fármaco puede ser, por ejemplo, una tableta para incorporar en una cápsula, una tableta para usar como núcleo interno en una forma de dosificación de "núcleo recubierto", o una pluralidad de perlas, partículas o gránulos que contienen fármaco, para incorporación en una tableta o cápsula. Los materiales de recubrimiento preferidos incluyen polímeros bioerosionables, gradualmente hidrolizables, gradualmente solubles en agua y/o degradables enzimáticamente, y pueden ser polímeros "entéricos" convencionales. Los polímeros entéricos, como apreciarán los expertos en la técnica, se vuelven solubles en el entorno de pH más alto del tracto gastrointestinal inferior o se erosionan lentamente a medida que la forma de dosificación pasa por el tracto gastrointestinal, mientras que los polímeros enzimáticamente degradables se degradan por las enzimas bacterianas presentes en el tracto gastrointestinal inferior, particularmente en el colon. Los materiales adecuados de recubrimiento para efectuar una liberación retardada incluyen, entre otros, polímeros celulósicos tales como hidroxipropilcelulosa, hidroxietilcelulosa, hidroximetilcelulosa, hidroxipropil metilcelulosa, acetato succinato de hidroxipropilmetilcelulosa, ftalato de hidroxipropilmetilcelulosa, metilcelulosa, etilcelulosa, acetato de celulosa, ftalato acetato de celulosa, trimelitato acetato de celulosa y carboximetilcelulosa de sodio; polímeros y copolímeros de ácido acrílico, preferiblemente formados a partir de ácido acrílico, ácido metacrílico, acrilato de metilo, acrilato de etilo, metacrilato de metilo y/o metacrilato de etilo y otras resinas metacrílicas que están disponibles comercialmente con el nombre comercial EUDRAGIT® (Rohm Pharma; Westerstadt, Alemania), incluidos EUDRAGIT® L30D-55 y L100-55 (soluble a pH 5,5 y superior), EUDRAGIT® L-100 (soluble a pH 6,0 y superior), EUDRAGIT® S (soluble a pH 7,0 y superior, como resultado de un mayor grado de esterificación) y EUDRAGITS® NE, RL y RS (polímeros insolubles en agua que tienen diferentes grados de permeabilidad y capacidad de expansión); polímeros y copolímeros de vinilo tales como polivinilpirrolidona, acetato de vinilo, ftalato de acetato de vinilo, copolímero de ácido crotónico de acetato de vinilo y copolímero de etileno-acetato de vinilo; polímeros enzimáticamente degradables tales como polímeros azo, pectina, quitosano, amilosa y goma guar; zeína y goma laca. También se pueden usar combinaciones de diferentes materiales de recubrimiento. También se pueden aplicar recubrimientos multicapa que utilizan diferentes polímeros.
Los expertos en la técnica pueden determinar fácilmente los pesos de recubrimiento preferidos para materiales de recubrimiento particulares mediante la evaluación de perfiles de liberación individuales para tabletas, perlas y gránulos preparados con diferentes cantidades de diversos materiales de recubrimiento. Es la combinación de materiales, método y forma de aplicación lo que produce las características de liberación deseadas, que solo se pueden determinar a partir de los estudios clínicos.
La composición de recubrimiento puede incluir aditivos convencionales, tales como plastificantes, pigmentos, colorantes, agentes estabilizantes, deslizantes, etc. Normalmente está presente un plastificante para reducir la fragilidad del recubrimiento, y generalmente representará aproximadamente de 10% en peso hasta 50% en peso con respecto al peso seco del polímero. Ejemplos de plastificantes típicos incluyen polietilenglicol, propilenglicol, triacetina, ftalato de dimetilo, ftalato de dietilo, ftalato de dibutilo, sebacato de dibutilo, citrato de trietilo, citrato de tributilo, citrato de trietilacetilo, aceite de ricino y monoglicéridos acetilados. Se usa preferiblemente un agente estabilizador para estabilizar las partículas en la dispersión. Los agentes estabilizantes típicos son emulsionantes no iónicos tales como ésteres de sorbitán, polisorbatos y polivinilpirrolidona. Se recomiendan los deslizantes para reducir los efectos de adherencia durante la formación y el secado de la película, y generalmente representan aproximadamente el 25% en peso hasta 100% en peso del peso del polímero en la solución de recubrimiento. Un deslizante eficaz es el talco. También pueden usarse otros deslizantes tales como estearato de magnesio y monoestearatos de glicerol. También se pueden usar pigmentos tales como dióxido de titanio. También se pueden añadir a la composición de recubrimiento pequeñas cantidades de un agente antiespumante, tal como una silicona (por ejemplo, simeticona).
Métodos de fabricación
Como apreciarán los expertos en la técnica y como se describe en los textos y la literatura relevantes, hay varios métodos disponibles para preparar tabletas, perlas, gránulos o partículas que contienen fármacos que proporcionan una variedad de perfiles de liberación de fármacos. Dichos métodos incluyen, pero no se limitan a, los siguientes: recubrir un fármaco o composición que contiene fármaco con un material de recubrimiento apropiado, típicamente aunque no necesariamente incorporando un material polimérico, aumentando el tamaño de partícula del fármaco, colocando el fármaco dentro de una matriz y formando complejos del fármaco con un agente complejante adecuado.
Las unidades de dosificación de liberación retardada pueden recubrirse con el recubrimiento de polímero de liberación retardada usando técnicas convencionales, por ejemplo, usando una cubeta de recubrimiento convencional, una técnica de pulverización sin aire, equipo de recubrimiento de lecho fluidizado (con o sin un inserto de Wurster). Para obtener información detallada sobre materiales, equipos y procesos para preparar tabletas y formas de dosificación de liberación retardada, véase Pharmaceutical Dosage Forms: Tablets, eds. Lieberman et al. (Nueva York: Marcel Dekker, Inc., 1989), y Ansel et al., Pharmaceutical Dosage Forms and Drug Delivery Systems, 6a Ed. (Media, PA: Williams & Wilkins, 1995).
Un método preferido para preparar tabletas de liberación prolongada es comprimiendo una mezcla que contiene fármaco, por ejemplo, una mezcla de gránulos, preparada usando un proceso de mezcla directa, granulación en
húmedo o granulación en seco. Las tabletas de liberación prolongada también pueden moldearse en lugar de comprimirse, comenzando con un material húmedo que contenga un lubricante soluble en agua adecuado. Sin embargo, las tabletas se fabrican preferiblemente usando compresión en lugar de moldeo. Un método preferido para formar una mezcla que contiene fármaco de liberación prolongada es mezclar partículas de fármaco directamente con uno o más excipientes tales como diluyentes (o cargas), aglutinantes, desintegrantes, lubricantes, deslizantes y colorantes. Como alternativa a la mezcla directa, se puede preparar una mezcla que contenga fármaco utilizando procesos de granulación en húmedo o en seco. Las perlas que contienen el agente activo también se pueden preparar mediante una cualquiera de varias técnicas convencionales, típicamente partiendo de una dispersión fluida. Por ejemplo, un método típico para preparar perlas que contienen fármacos implica dispersar o disolver el agente activo en una suspensión o solución de recubrimiento que contiene excipientes farmacéuticos tales como polivinilpirrolidona, metilcelulosa, talco, estearatos metálicos, dióxido de silicio, plastificantes o similares. La mezcla se usa para recubrir un núcleo de perlas tal como una esfera de azúcar (o lo que se denomina "sin-par") que tiene un tamaño de aproximadamente 60 a 20 mallas.
Un procedimiento alternativo para preparar perlas de fármacos es mezclando el fármaco con uno o más excipientes farmacéuticamente aceptables, tales como celulosa microcristalina, lactosa, celulosa, polivinilpirrolidona, talco, estearato de magnesio, un desintegrante, etc., extruyendo la mezcla, mediante esferonización del extrudido, secado y opcionalmente recubrimiento para formar las perlas de liberación inmediata.
5. Formulaciones para administración por vía mucosa y pulmonar
El agente o los agentes activos y sus composiciones se pueden formular para administración pulmonar o mucosa. La administración puede incluir el suministro de la composición a los pulmones, mucosa nasal, oral (sublingual, bucal), vaginal o rectal. En una realización particular, la composición se formula y se administra al sujeto por vía sublingual.
En una realización, los compuestos se formulan para administración pulmonar, tal como administración intranasal o inhalación oral. El tracto respiratorio es la estructura involucrada en el intercambio de gases entre la atmósfera y el torrente sanguíneo. Los pulmones son estructuras ramificadas que terminan finalmente en los alvéolos en los que se produce el intercambio de gases. El área de superficie alveolar es la más grande del sistema respiratorio y es en la que ocurre la absorción del fármaco. Los alvéolos están recubiertos por un epitelio delgado sin cilios o una capa de moco y secretan fosfolípidos tensioactivos. El tracto respiratorio abarca las vías respiratorias superiores, incluidas la orofaringe y la laringe, seguidas de las vías respiratorias inferiores, que incluyen la tráquea seguida de bifurcaciones hacia los bronquios y bronquiolos. Las vías respiratorias superiores e inferiores se denominan vías respiratorias conductoras. Los bronquiolos terminales luego se dividen en bronquiolos respiratorios, que luego conducen a la zona respiratoria final, los alvéolos o pulmón profundo. El pulmón profundo, o alvéolos, es el objetivo principal de los aerosoles terapéuticos inhalados para la administración sistémica de fármacos.
Se ha observado la administración pulmonar de composiciones terapéuticas compuestas por fármacos de bajo peso molecular, por ejemplo, antagonistas beta-androgénicos para tratar el asma. Otros agentes terapéuticos que son activos en los pulmones se han administrado sistémicamente y se han dirigido a través de la absorción pulmonar. La administración nasal se considera una técnica prometedora para la administración de agentes terapéuticos por las siguientes razones: la nariz tiene una gran superficie disponible para la absorción del fármaco debido a la cobertura de la superficie epitelial por numerosas microvellosidades, la capa subepitelial está muy vascularizada, la sangre venosa de la nariz pasa directamente a la circulación sistémica y por lo tanto evita la pérdida de fármaco por metabolismo de primer paso en el hígado, ofrece dosis más bajas, logro más rápido de niveles sanguíneos terapéuticos, inicio más rápido de la actividad farmacológica, menos efectos secundarios, alta flujo sanguíneo total por cm3, membrana basal endotelial porosa y de fácil acceso.
El término aerosol, como se usa en este documento, se refiere a cualquier preparación de una fina niebla de partículas, que puede estar en solución o suspensión, se produzca o no usando un propulsor. Los aerosoles se pueden producir utilizando técnicas estándar, tales como ultrasonidos o tratamiento a alta presión.
Los vehículos para formulaciones pulmonares se pueden dividir en aquellos para formulaciones de polvo seco y para administración como soluciones. Los aerosoles para el suministro de agentes terapéuticos al tracto respiratorio son conocidos en la técnica. Para la administración a través del tracto respiratorio superior, la formulación se puede formular en una solución, por ejemplo, agua o solución salina isotónica, tamponada o no tamponada, o como suspensión, para administración intranasal como gotas o como spray. Preferiblemente, tales soluciones o suspensiones son isotónicas con respecto a las secreciones nasales y de aproximadamente el mismo pH, variando, por ejemplo, de aproximadamente un pH de 4,0 a aproximadamente un pH de 7,4 o de un pH de 6,0 a un pH de 7,0. Los tampones deben ser fisiológicamente compatibles e incluir, simplemente a modo de ejemplo, tampones de fosfato. Por ejemplo, un descongestionante nasal representativo se describe como tamponado a un pH de aproximadamente 6,2. Un experto en la técnica puede determinar fácilmente un contenido de solución salina y un pH adecuados para una solución acuosa inocua para administración nasal y/o respiratoria superior.
Preferiblemente, la solución acuosa es agua, soluciones acuosas fisiológicamente aceptables que contienen sales y/o tampones, tales como solución salina tamponada con fosfato (PBS), o cualquier otra solución acuosa aceptable para
la administración a un animal o un ser humano. Dichas soluciones son bien conocidas por un experto en la técnica e incluyen, pero no se limitan a, agua destilada, agua desionizada, agua pura o ultrapura, solución salina, solución salina tamponada con fosfato (PBS). Otros vehículos acuosos adecuados incluyen, pero no se limitan a, solución de Ringer y cloruro de sodio isotónico. Las suspensiones acuosas pueden incluir agentes de suspensión tales como derivados de celulosa, alginato de sodio, polivinilpirrolidona y goma de tragacanto, y un agente humectante tal como lecitina. Los conservantes adecuados para suspensiones acuosas incluyen p-hidroxibenzoato de etilo y n-propilo.
En otra realización, se pueden usar para las formulaciones disolventes que son disolventes residuales de clase 3 orgánicos (es decir, no acuosos) de baja toxicidad, tales como etanol, acetona, acetato de etilo, tetrahidrofurano, éter etílico y propanol. El disolvente se selecciona en función de su capacidad para formar un aerosol fácilmente. El disolvente no debería reaccionar de forma perjudicial con los compuestos. Se debe usar un solvente apropiado que disuelva los compuestos o forme una suspensión de los compuestos. El disolvente debe ser suficientemente volátil para permitir la formación de un aerosol de la solución o suspensión. Se pueden añadir disolventes o agentes formadores de aerosoles adicionales, tales como freones, según se desee para aumentar la volatilidad de la solución o suspensión.
En una realización, las composiciones pueden contener cantidades menores de polímeros, tensioactivos u otros excipientes bien conocidos por los expertos en la técnica. En este contexto, "cantidades menores" significa que no hay excipientes presentes que puedan afectar o mediar la absorción de los compuestos en los pulmones y que los excipientes que están presentes están presentes en cantidades que no afectan de manera adversa la absorción de compuestos en los pulmones.
Los polvos de lípidos secos se pueden dispersar directamente en etanol debido a su carácter hidrófobo. Para los lípidos almacenados en disolventes orgánicos tales como el cloroformo, la cantidad deseada de solución se coloca en un vial y el cloroformo se evapora bajo una corriente de nitrógeno para formar una película delgada y seca en la superficie de un vial de vidrio. La película se hincha fácilmente cuando se reconstituye con etanol. Para dispersar completamente las moléculas de lípidos en el solvente orgánico, la suspensión se sonica. También se pueden preparar suspensiones no acuosas de lípidos en etanol absoluto utilizando un nebulizador PARI LC Jet reutilizable (PARI Respiratory Equipment, Monterey, CA).
Las formulaciones de polvo seco ("DPF") con un tamaño de partícula grande tienen características de fluidez mejoradas, tales como menos agregación, aerosolización más fácil y potencialmente menos fagocitosis. Los aerosoles de polvo seco para terapia de inhalación se producen generalmente con diámetros medios principalmente en el intervalo de menos de 5 micrómetros, aunque un intervalo preferido está entre uno y diez micrómetros de diámetro aerodinámico. Se han coadministrado grandes partículas "portadoras" (que no contienen fármaco) con aerosoles terapéuticos para ayudar a lograr una aerosolización eficaz, entre otros posibles beneficios.
Las partículas poliméricas se pueden preparar usando evaporación de solvente de emulsión simple y doble, secado por pulverización, extracción de solvente, evaporación de solvente, separación de fases, coacervación simple y compleja, polimerización interfacial y otros métodos bien conocidos por los expertos en la técnica. Las partículas se pueden preparar usando métodos para preparar microesferas o microcápsulas conocidos en la técnica. Los métodos de fabricación preferidos son el secado por pulverización y la liofilización, lo que implica el uso de una solución que contiene el tensioactivo, la pulverización para formar gotitas del tamaño deseado y la eliminación del disolvente.
Las partículas se pueden fabricar con el material, la rugosidad de la superficie, el diámetro y la densidad de contacto apropiados para el suministro localizado a regiones seleccionadas del tracto respiratorio, tales como el pulmón profundo o las vías respiratorias superiores. Por ejemplo, se pueden usar partículas de mayor densidad o más grandes para la administración de las vías respiratorias superiores. De manera similar, se puede administrar una mezcla de partículas de diferentes tamaños, provistas con el mismo o diferentes agentes activos, para apuntar a diferentes regiones del pulmón en una administración.
6. Formulaciones tópicas y transdérmicas
También se pueden preparar formulaciones transdérmicas. Por lo general, estos serán geles, ungüentos, lociones, aerosoles o parches, todos los cuales se pueden preparar utilizando tecnología estándar. Las formulaciones transdérmicas pueden incluir potenciadores de la penetración.
Un "gel" es un coloide en el que la fase dispersa se ha combinado con la fase continua para producir un material semisólido, tal como gelatina.
Un "aceite" es una composición que contiene al menos un 95% en peso de una sustancia lipófila. Los ejemplos de sustancias lipofílicas incluyen, pero no se limitan a, aceites, grasas, ácidos grasos, lecitinas, triglicéridos y combinaciones de los mismos sintéticos y naturales.
Una "fase continua" se refiere al líquido en el que se suspenden sólidos o se dispersan gotitas de otro líquido, y algunas veces se denomina fase externa. Esto también se refiere a la fase fluida de un coloide dentro de la cual se distribuyen
partículas sólidas o fluidas. Si la fase continua es agua (u otro disolvente hidrófilo), los fármacos hidrófilos o solubles en agua se disolverán en la fase continua (en lugar de estar dispersos). En una formulación multifase (por ejemplo, una emulsión), la fase discreta se suspende o se dispersa en la fase continua.
Una "emulsión" es una composición que contiene una mezcla de componentes no miscibles mezclados de manera homogénea. En realizaciones particulares, los componentes no miscibles incluyen un componente lipofílico y un componente acuoso. Una emulsión es una preparación de un líquido distribuido en pequeños glóbulos por todo el cuerpo de un segundo líquido. El líquido disperso es la fase discontinua y el medio de dispersión es la fase continua. Cuando el aceite es el líquido disperso y una solución acuosa es la fase continua, se conoce como una emulsión de aceite en agua, mientras que cuando el agua o la solución acuosa es la fase dispersa y el aceite o la sustancia oleaginosa es la fase continua, se conoce como una emulsión de agua en aceite. Tanto la fase oleosa como la fase acuosa, o ambas, pueden contener uno o más tensioactivos, emulsionantes, estabilizadores de emulsión, tampones y otros excipientes. Los excipientes preferidos incluyen tensioactivos, especialmente tensioactivos no iónicos; agentes emulsionantes, especialmente ceras emulsionantes; y materiales líquidos no volátiles no acuosos, particularmente glicoles tales como propilenglicol. La fase oleosa puede contener otros excipientes oleosos aprobados farmacéuticamente. Por ejemplo, materiales tales como aceite de ricino hidroxilado o aceite de sésamo pueden usarse en la fase oleosa como tensioactivos o emulsionantes.
Los "emolientes" son un agente aplicado externamente que suaviza o alivia la piel y son generalmente conocidos en la técnica y se enumeran en compendios, tales como el "Handbook of Pharmaceutical Excipients", 4a Ed., Pharmaceutical Press, 2003. Estos incluyen, sin limitación, aceite de almendras, aceite de ricino, extracto de ceratonia, alcohol cetoestearílico, alcohol cetílico, cera de ésteres cetílicos, colesterol, aceite de semilla de algodón, ciclometicona, palmitoestearato de etilenglicol, glicerina, monoestearato de glicerina, monooleato de glicerilo, miristato de isopropilo, palmitato de isopropilo, lanolina, lecitina, aceite mineral ligero, triglicéridos de cadena media, aceite mineral y alcoholes de lanolina, vaselina, vaselina y alcoholes de lanolina, aceite de soja, almidón, alcohol estearílico, aceite de girasol, xilitol y combinaciones de los mismos. En una realización, los emolientes son estearato de etilhexilo y palmitato de etilhexilo.
Los "tensioactivos" son agentes con actividad de spuerficie que reducen la tensión superficial y, por lo tanto, aumentan las propiedades emulsionantes, espumantes, dispersantes, esparcidoras y humectantes de un producto. Los tensioactivos no iónicos adecuados incluyen cera emulsionante, monooleato de glicerilo, éteres de alquilo de polioxietileno, derivados de aceite de ricino de polioxietileno, polisorbato, ésteres de sorbitán, alcohol bencílico, benzoato de bencilo, ciclodextrinas, monoestearato de glicerina, poloxámero, povidona y combinaciones de los mismos. En una realización, el tensioactivo no iónico es alcohol estearílico.
Los "emulsionantes" son sustancias tensioactivas que promueven la suspensión de un líquido en otro y promueven la formación de una mezcla estable, o emulsión, de aceite y agua. Los emulsionantes comunes son: jabones metálicos, ciertos aceites animales y vegetales y varios compuestos polares. Los emulsionantes adecuados incluyen goma arábiga, cera emulsionante aniónica, estearato de calcio, carbómeros, alcohol cetoestearílico, alcohol cetílico, colesterol, dietanolamina, palmitoestearato de etilenglicol, monoestearato de glicerina, monooleato de glicerilo, hidroxipropilcelulosa, hipromelosa, lanolina, alcoholes hidratados de lanolina, lecitina, triglicéridos de cadena media, metilcelulosa, aceite mineral y alcoholes de lanolina, fosfato de sodio monobásico, monoetanolamina, cera emulsionante no iónica, ácido oleico, poloxámero, poloxámeros, alquil éteres de polioxietileno, derivados de aceite de ricino de polioxietileno, ésteres de ácidos grasos de polioxietilensorbitán, estearatos de polioxietileno, alginato de propilenglicol, monoestearato de glicerilo autoemulsionante, citrato de sodio deshidratado, laurilsulfato de sodio, ésteres de sorbitán, ácido esteárico, aceite de girasol, tragacanto, trietanolamina goma xantana y combinaciones de los mismos. En una realización, el emulsionante es estearato de glicerol.
Una "loción" es una formulación líquida de viscosidad baja a media. Una loción puede contener sustancias finamente pulverizadas que son solubles en el medio de dispersión mediante el uso de agentes de suspensión y agentes de dispersión. Alternativamente, las lociones pueden tener como fase dispersa sustancias líquidas que son inmiscibles con el vehículo y normalmente se dispersan por medio de agentes emulsionantes u otros estabilizadores adecuados. En una realización, la loción está en forma de una emulsión que tiene una viscosidad de entre 100 y 1.000 centistokes. La fluidez de las lociones permite una aplicación rápida y uniforme en una amplia superficie. Las lociones suelen secarse sobre la piel dejando una fina capa de sus componentes medicinales en la superficie de la piel.
Una "crema" es un líquido viscoso o una emulsión semisólida del tipo "aceite en agua" o "agua en aceite". Las cremas pueden contener agentes emulsionantes y/u otros agentes estabilizantes. En una realización, la formulación está en forma de crema que tiene una viscosidad superior a 1.000 centistokes, típicamente en el intervalo de 20.000-50.000 centistokes. Las cremas a menudo se prefieren con el tiempo a los ungüentos, ya que generalmente son más fáciles de esparcir y más fáciles de quitar.
Una emulsión es una preparación de un líquido distribuido en pequeños glóbulos por todo el cuerpo de un segundo líquido. El líquido disperso es la fase discontinua y el medio de dispersión es la fase continua. Cuando el aceite es el líquido disperso y una solución acuosa es la fase continua, se conoce como una emulsión de aceite en agua, mientras que cuando el agua o la solución acuosa es la fase dispersa y el aceite o la sustancia oleaginosa es la fase continua,
se conoce como una emulsión de agua en aceite. La fase oleosa puede consistir al menos en parte en un propulsor, tal como un propulsor de HFA. Tanto la fase oleosa como la fase acuosa, o ambas, pueden contener uno o más tensioactivos, emulsionantes, estabilizadores de emulsión, tampones y otros excipientes. Los excipientes preferidos incluyen tensioactivos, especialmente tensioactivos no iónicos; agentes emulsionantes, especialmente ceras emulsionantes; y materiales líquidos no volátiles no acuosos, particularmente glicoles tales como propilenglicol. La fase oleosa puede contener otros excipientes oleosos aprobados farmacéuticamente. Por ejemplo, materiales tales como aceite de ricino hidroxilado o aceite de sésamo pueden usarse en la fase oleosa como tensioactivos o emulsionantes.
Un subconjunto de emulsiones son los sistemas autoemulsionantes. Estos sistemas de administración de fármacos son típicamente cápsulas (cubierta dura o cubierta blanda) compuestas por el fármaco disperso o disuelto en una mezcla de tensioactivo o tensioactivos y líquidos lipófilos como aceites u otros líquidos inmiscibles en agua. Cuando la cápsula se expone a un entorno acuoso y la cubierta de gelatina exterior se disuelve, el contacto entre el medio acuoso y el contenido de la cápsula genera instantáneamente gotitas de emulsión muy pequeñas. Por lo general, estos se encuentran en el intervalo de tamaño de micelas o nanopartículas. No se requiere fuerza de mezcla para generar la emulsión como es típicamente el caso en los procesos de formulación de emulsiones.
La diferencia básica entre una crema y una loción es la viscosidad, que depende de la cantidad/uso de varios aceites y del porcentaje de agua utilizado para preparar las formulaciones. Las cremas son típicamente más espesas que las lociones, pueden tener varios usos y, a menudo, se usan aceites/mantecas más variados, dependiendo del efecto deseado sobre la piel. En una formulación en crema, el porcentaje de base acuosa es aproximadamente 60-75% y la base oleosa es aproximadamente 20-30% del total, siendo los otros porcentajes el agente emulsionante, conservantes y aditivos para un total del 100%.
Un "ungüento" es una preparación semisólida que contiene una base de ungüento y opcionalmente uno o más agentes activos. Los ejemplos de bases adecuadas de ungüentos incluyen bases hidrocarbonadas (por ejemplo, vaselina, vaselina blanca, ungüento amarillo y aceite mineral); bases de absorción (vaselina hidrófila, lanolina anhidra, lanolina y crema fría); bases que se eliminan en agua (por ejemplo, ungüento hidrófilo) y bases solubles en agua (por ejemplo, ungüentos de polietilenglicol). Las pastas típicamente se diferencian de los ungüentos en que contienen un mayor porcentaje de sólidos. Las pastas son típicamente más absorbentes y menos grasosas que los ungüentos preparados con los mismos componentes.
Un "gel" es un sistema semisólido que contiene dispersiones de moléculas pequeñas o grandes en un vehículo líquido que se vuelve semisólido por la acción de un agente espesante o material polimérico disuelto o suspendido en el vehículo líquido. El líquido puede incluir un componente lipófilo, un componente acuoso o ambos. Algunas emulsiones pueden ser geles o bien incluir un componente de gel. Sin embargo, algunos geles no son emulsiones porque no contienen una mezcla homogeneizada de componentes inmiscibles.
Los agentes gelificantes adecuados incluyen, pero no se limitan a, celulosas modificadas, tales como hidroxipropilcelulosa e hidroxietilcelulosa; homopolímeros y copolímeros de carbopol; y combinaciones de los mismos. Los disolventes adecuados en el vehículo líquido incluyen, pero no se limitan a, diglicol monoetil éter; alquilenglicoles, tales como propilenglicol; isosorbida de dimetilo; alcoholes, tales como alcohol isopropílico y etanol. Los disolventes se seleccionan típicamente por su capacidad para disolver el fármaco. También se pueden incorporar otros aditivos que mejoran la sensación en la piel y/o la emoliencia de la formulación. Los ejemplos de tales aditivos incluyen, pero no se limitan a, miristato de isopropilo, acetato de etilo, benzoatos de alquilo C12-C15, aceite mineral, escualano, ciclometicona, triglicéridos cápricos/caprílicos y combinaciones de los mismos.
Las espumas consisten en una emulsión en combinación con un propulsor gaseoso. El propulsor gaseoso se compone principalmente de hidrofluoroalcanos (HFA). Los propulsores adecuados incluyen HFA tales como 1,1,1,2-tetrafluoroetano (HFA 134a) y 1,1,1,2,3,3,3-heptafluoropropano (HFA 227), pero mezclas e ingredientes de estos y otros HFA que son actualmente aprobados o pueden llegar a ser aprobados para uso médico son adecuados. Los propulsores preferiblemente no son gases propulsores de hidrocarburos que puedan producir vapores inflamables o explosivos durante la pulverización. Además, las composiciones preferiblemente no contienen alcoholes volátiles, que pueden producir vapores inflamables o explosivos durante su uso.
Los tampones se utilizan para controlar el pH de una composición. Preferiblemente, los tampones amortiguan la composición de un pH de aproximadamente 4 a un pH de aproximadamente 7,5, más preferiblemente de un pH de aproximadamente 4 a un pH de aproximadamente 7, y lo más preferiblemente de un pH de aproximadamente 5 a un pH de aproximadamente 7. En una realización preferida, el tampón es trietanolamina.
Se pueden usar conservantes para prevenir el crecimiento de hongos y microorganismos. Los agentes antimicóticos y antimicrobianos adecuados incluyen, entre otros, ácido benzoico, butilparabeno, etilparabeno, metilparabeno, propilparabeno, benzoato de sodio, propionato de sodio, cloruro de benzalconio, cloruro de bencetonio, alcohol bencílico, cloruro de cetilpiridinio, clorobutanol, fenol, alcohol feniletílico, y timerosal.
Los agentes adicionales que se pueden añadir a la formulación incluyen potenciadores de la penetración. En algunas
realizaciones, el potenciador de la penetración aumenta la solubilidad del fármaco, mejora la administración transdérmica del fármaco a través de la piel, en particular a través del estrato córneo, o una combinación de los mismos. Algunos potenciadores de la penetración causan irritación dérmica, toxicidad dérmica y alergias dérmicas. Sin embargo, los más utilizados incluyen urea, (carbonildiamida), imidurea, N,N-dietilformamida, N-metil-2-pirrolidona, 1-dodecal-azaciclofeptan-2-ona, tioglicato de calcio, 2-pirrolidona, N,N-dietil-m-toluamida, ácido oleico y sus derivados de éster, tales como metil, etil, propil, isopropil, butil, vinilo y monooleato de glicerilo, ésteres de sorbitán, tales como monolaurato y monooleato de sorbitán, otros ésteres de ácidos grasos tales como laurato de isopropilo, miristato de isopropilo, palmitato de isopropilo, adipato de diisopropilo, monolaurato de propilenglicol, monooleato de propilenglicol y detergentes no iónicos tales como BRIJ® 76, (estearil poli(10) oxietilen éter), BRIJ® 78 (estearil poli(20) oxietilen éter), BRIJ® 96 (oleil poli(10) oxietilen éter) y BRIJ® 721 (estearil poli(21) oxietilen éter) (ICI Americas Inc. Corp.). Las penetraciones químicas y los métodos para aumentar la administración transdérmica de fármacos se describen en Inayat, et al., Tropical Journal of Pharmaceutical Research, 8 (2): 173-179 (2009) y Fox et al. Molecules, 16: 10507 10540 (2011). En algunas realizaciones, el potenciador de la penetración es, o incluye, un alcohol tal como el etanol u otros divulgados en el presente documento o conocidos en la técnica.
La administración de fármacos por vía transdérmica se conoce desde hace muchos años. Las ventajas de la administración transdérmica de medicamentos en comparación con otros tipos de administración de medicamentos, tal como la administración oral, intravenosa, intramuscular, etc., incluyen evitar el metabolismo hepático de primer paso, la capacidad de interrumpir la administración mediante la eliminación del sistema, la capacidad de controlar la administración de medicamentos durante un período prolongado que el tránsito gastrointestinal habitual de la forma de dosificación oral, y la capacidad de modificar las propiedades de la barrera biológica a la absorción.
Los dispositivos transdérmicos de liberación controlada dependen de su efecto en la administración de un flujo conocido de fármaco a la piel durante un período de tiempo prolongado, generalmente un día, varios días o una semana. Se utilizan dos mecanismos para regular el flujo del fármaco: el fármaco está contenido en un depósito de fármaco, que está separado de la piel del usuario por una membrana sintética, a través de la cual se difunde el fármaco; o el fármaco se mantiene disuelto o suspendido en una matriz de polímero, a través de la cual el fármaco se difunde a la piel. Los dispositivos que incorporan un depósito suministrarán un flujo constante de fármaco a través de la membrana siempre que quede un exceso de fármaco sin disolver en el depósito; Los dispositivos de matriz o monolíticos se caracterizan típicamente por una disminución del flujo de fármaco con el tiempo, ya que las capas de matriz más cercanas a la piel se agotan en fármaco. Por lo general, los parches de depósito incluyen una membrana porosa que cubre el depósito del medicamento que puede controlar la liberación, mientras que las capas delgadas de medicamento que se funden con calor incrustadas en la matriz de polímero (por ejemplo, la capa adhesiva), pueden controlar la liberación de fármaco de la matriz o dispositivos monolíticos. Por consiguiente, el agente activo puede liberarse de un parche de forma controlada sin estar necesariamente en una formulación de liberación controlada.
Los parches pueden incluir un recubrimiento que protege el parche durante el almacenamiento y se quita antes de su uso; fármaco o solución de fármaco en contacto directo con el recubrimiento de liberación; adhesivo que sirve para adherir los componentes del parche junto con adherir el parche a la piel; una o más membranas, que pueden separar otras capas, controlar la liberación del fármaco desde el depósito y los parches multicapa, etc., y un respaldo que protege el parche del entorno exterior.
Los tipos comunes de parches transdérmicos incluyen, pero no se limitan a, parches de fármaco en adhesivo de una sola capa, en los que la capa adhesiva contiene el fármaco y sirve para adherir las diversas capas del parche juntas, junto con todo el sistema a la piel, pero también es responsable de la liberación del fármaco; fármaco en adhesivo multicapa, en el que es similar a un parche de fármaco en adhesivo de una sola capa, pero contiene varias capas, por ejemplo, una capa para la liberación inmediata del fármaco y otra capa para controlar la liberación del fármaco del depósito; parches de depósito en los que la capa de fármaco es un compartimento de líquido que contiene una solución o suspensión de fármaco separada por la capa adhesiva; parches de matriz, en los que una capa de fármaco de una matriz semisólida que contiene una solución o suspensión de fármaco que está rodeada y parcialmente superpuesta por la capa adhesiva; y parches de vapor, en los que una capa adhesiva no solo sirve para adherir las diversas capas juntas sino también para liberar vapor. Los métodos para fabricar parches transdérmicos se describen en las patentes de los Estados Unidos Nos. 6.461.644, 6.676.961, 5.985.311 y 5.948.433.
En una realización particularmente preferida, THIP o un derivado del mismo, se formula para administración transdérmica y se administra usando un parche transdérmico. En algunas realizaciones, la formulación, el parche o ambos están diseñados para una liberación prolongada del THIP o derivado del mismo.
Los síntomas, efectos farmacológicos y fisiológicos de ejemplo se discuten con más detalle a continuación.
III. Métodos para aumentar la inhibición tónica
Se divulga el método de uso de 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente aceptable del mismo para aumentar la inhibición tónica. Los métodos pueden usarse para aumentar la inhibición tónica en un sujeto con una enfermedad o trastorno caracterizado por un defecto o deficiencia en la inhibición tónica, específicamente el síndrome de Angelman.
A. Protocolo de tratamiento
1. Inhibición tónica
Los métodos divulgados para su uso en el aumento de la inhibición tónica en un sujeto incluyen típicamente administrar a un sujeto que lo necesite una cantidad eficaz de THIP o un derivado del mismo para aumentar la inhibición tónica en el cerebro del sujeto.
La inhibición neuronal en el cerebro de los mamíferos está mediada por dos transmisores rápidos, glicina y ácido gamma-aminobutírico (GABA) (Jonas y Buzaki, Scholarpedia, 2 (9): 3286 (2007)). La glicina es el principal transmisor inhibitorio en la médula espinal, mientras que GABA es el principal transmisor en las regiones cerebrales superiores. El GABA liberado desde las terminales presinápticas puede activar tres tipos diferentes de receptores: los receptores GABA (GABAR) tipo A, B y C. La inhibición neuronal puede ser "fásica" o "tónica". La inhibición fásica es una inhibición de corta duración generada con mayor frecuencia por la activación de los receptores GABAA después de potenciales de acción en una interneurona presináptica. Entre varias formas de inhibición de larga duración se encuentra la conductancia tónica de GABAA activada por el GABA ambiental en el espacio extracelular. La inhibición tónica está mediada por receptores GABAA molecular y funcionalmente especializados que contienen subunidades alfa6 o delta, y que muestran una alta afinidad por la unión de GABA. THIP, es un superagonista de los receptores GABAA presinápticos y extrasinápticos que contienen subunidades 8 que media una fuerte conductancia inhibidora tónica en el SNC (Brown, et al., Br. J. Pharmacol., 136: 965-974 (2002), Glykys et al., J Physiol., 582: 1163-1178 (2007), Brown et al., Cell, 107: 477-487 (2001).
Por lo tanto, THIP puede usarse para aumentar la inhibición tónica en un sujeto que lo necesite.
Los estudios en modelos animales e in vitro muestran que la inhibición tónica reducida puede ser una causa subyacente de algunas enfermedades neurogenéticas. Por ejemplo, los estudios muestran que la disminución de las concentraciones de GABA puede conducir a una disminución de la inhibición tónica de las células granulares del cerebelo, que es la causa subyacente de la ataxia cerebelosa en el síndrome de Angelman (Egawa, et al., Science Translational Medicine, 4: 163ra157 (2012)). El tratamiento con THIP (500 nM) aumentó las corrientes de retención tónica y redujo la excitabilidad de las células granulares cerebelosas de un modelo de ratón del síndrome de Angelman que rescató el defecto. Las dosis de THIP (1,25 mg/kg y 2,5 mg/kg) fueron efectivas para rescatar la disfunción cerebelosa in vivo (redujeron de la abducción de la pata trasera sin anchura o zancada efectivas), mientras que dosis efectivas bajas (por ejemplo, 1,25 mg/kg) fueron efectivas para rescatar la disfunción cerebelosa sin efectos adversos (tiempo reducido en un RotaRod).
Los estudios también muestran que la alteración de la transmisión GABAérgica en diferentes regiones del cerebro, tal como la amígdala, el cuerpo estriado o la corteza cerebral, contribuye a los déficits de excitabilidad neuronal y anomalías del comportamiento en el síndrome de X frágil (Olmos-Serrano, et al., Dev. Neurosci., 33: 395-403 (2011), Olmos-Serrano, et al., J. Neurosci., 30 (29): 9929-9938 (2010), Braat y Kooy, Drug Discovery Today, 19 (4): 510-519 (2014)). Los experimentos in vitro revelaron que el aumento del tono inhibidor tónico usando THIP rescató la biodisponibilidad disminuida de GABA y redujo las corrientes tónicas de las neuronas principales de la amígdala BL de ratones con inactivación de Fmr1. Además, el tratamiento con THIP mejoró varios fenotipos de X frágil en ratones con inactivación de Fmr1 in vivo, incluida la reducción o amortiguación de la hiperactividad (por ejemplo, medida por el recorrido y la velocidad) y la reducción de la hipersensibilidad a los estímulos auditivos.
2. Dosificación y administración
Los métodos descritos para aumentar la inhibición tónica típicamente incluyen administrar a un sujeto que lo necesite una cantidad eficaz de THIP o un derivado del mismo, preferiblemente una composición farmacéuticamente aceptable como las discutidas con más detalle anteriormente.
La cantidad eficaz o la cantidad terapéuticamente eficaz es típicamente una dosis suficiente para aumentar la inhibición tónica de las neuronas en el cerebro del sujeto. En alguna realización, el método reduce o previene una o más morbilidades o fenotipos neuropsiquiátricos en un sujeto con una enfermedad o trastorno neurogenético como se analiza con más detalle a continuación. Por lo tanto, la cantidad puede ser eficaz para tratar o prevenir uno o más síntomas de una enfermedad neurogenética, o bien para proporcionar un efecto farmacológico y/o fisiológico deseado, por ejemplo.
La dosificación precisa variará de acuerdo con una variedad de factores tales como variables dependientes del sujeto (por ejemplo, edad, salud del sistema inmunológico, síntomas clínicos, etc.). Los ejemplos de dosis, ls síntomas, efectos farmacológicos y fisiológicos se discuten con más detalle a continuación.
Las realizaciones particularmente preferidas incluyen formulaciones para liberación prolongada. Por ejemplo, la formulación puede ser adecuada para la administración una vez al día o menos. En algunas realizaciones, la composición solo se administra al sujeto una vez cada 24-48 horas.
El momento de la administración de la composición dependerá de la formulación y/o vía de administración utilizada. En algunas realizaciones, la administración de la composición se administrará como un régimen de tratamiento a largo plazo mediante el cual se alcanzarán las condiciones de estado estacionario farmacocinético.
Una vía de administración preferida es la transdérmica, por ejemplo, un parche transdérmico que se pone en contacto con la piel del sujeto.
El medicamento comprende una cantidad eficaz de THIP de 10 mg a 20 mg, tal como 10 mg a 12 mg, 12 mg a 14 mg, 14 mg a 16 mg, 16 mg a 18 mg o 18 mg a 20 mg, por ejemplo 10 mg, 12,5 mg, 15 mg, 17,5 mg o 20 mg. Típicamente, tales dosificaciones se administran una, dos o tres veces al día, o cada dos días a un ser humano. En algunas realizaciones, la cantidad total administrada a un sujeto en un período de 24 horas es de 10 mg a 50 mg. En algunas realizaciones, el sujeto se inicia con una dosis baja y la dosis se incrementa en forma escalonada en el caso de que el fármaco sea bien tolerado por el sujeto.
En las realizaciones más preferidas, la dosificación es eficaz para aumentar la inhibición tónica sin provocar un efecto adverso en el sujeto. Los efectos adversos pueden incluir, por ejemplo, disfunción neuronal inducida y efectos negativos sobre la función de la red tálamo-cortical, tales como mayor frecuencia de convulsiones o somnolencia excesiva o somnolencia diurna. Los modelos animales discutidos anteriormente utilizan una dosis de 1,25 mg/kg a 3 mg/kg en ratones. En un modelo animal particular, se prefirió una dosis de 1,25 mg/kg sobre una dosis de 2,5 mg/kg porque hubo menos efectos adversos. Por lo tanto, en algunas realizaciones, la dosis es de aproximadamente 0,1 mg/kg a aproximadamente 5 mg/kg, preferiblemente cuando hay pocos o ningún efecto adverso. Las dosis se pueden escalar de ratón a humano usando conversiones que se conocen en la técnica. Debido a que esta terapia incluye típicamente la administración durante un tiempo en el que el sujeto está activo, la dosis tampoco induce preferiblemente un efecto sedante en el sujeto.
En algunas realizaciones, el efecto de la composición en un sujeto se compara con un control. Por ejemplo, el efecto de la composición sobre un síntoma particular, indicador farmacológico o fisiológico se puede comparar con un sujeto no tratado o con el estado del sujeto antes del tratamiento. En algunas realizaciones, el indicador de síntomas, farmacológico o fisiológico se mide en un sujeto antes del tratamiento, y nuevamente una o más veces después de que se inicia el tratamiento. En algunas realizaciones, el control es un nivel de referencia o un promedio determinado basándose en la medición del indicador de síntomas, farmacológico o fisiológico en uno o más sujetos que no tienen la enfermedad o afección a tratar (por ejemplo, sujetos sanos). En algunas realizaciones, el efecto del tratamiento se compara con un tratamiento convencional que se conoce en la técnica, tal como uno de los discutidos en este documento.
B. Afecciones, síntomas, sujetos y enfermedades a tratar
En algunas realizaciones, los sujetos que necesitan inhibición tónica son sujetos con una enfermedad neurogenética. En algunas realizaciones, la composición se administra en una cantidad eficaz para reducir o prevenir uno o más síntomas o fenotipos de la enfermedad. Las enfermedades y los síntomas de las mismas se analizan con más detalle a continuación.
1. Síndrome de Angelman
En algunas realizaciones, la composición se usa para tratar a un sujeto con síndrome de Angelman. El síndrome de Angelman es un trastorno neurogenético causado por la deleción o inactivación de genes en el cromosoma 15 heredado por la madre mientras que la copia paterna, que puede ser de secuencia normal, está impresa y silenciada. El síndrome de Prader-Willi es causado por una pérdida similar de genes heredados por el padre y de la impronta materna.
Los síntomas del síndrome de Angelman incluyen: síntomas constantes que se presentan en el 100% de los casos, síntomas frecuentes que se producen en más del 80% de los casos y asociados que se producen en el 20-80% de los casos. Los síntomas constantes incluyen retraso en el desarrollo; impedimento del habla, uso mínimo o nulo de palabras; habilidades de comunicación receptiva y no verbal superiores a las verbales; trastorno del movimiento o del equilibrio; usualmente ataxia de la marcha y/o movimiento trémulo de las extremidades; y singularidad del comportamiento, tal como risa/sonrisas frecuentes, comportamiento aparentemente feliz, personalidad fácilmente excitable, a menudo con movimientos de aleteo de las manos, comportamiento hipermotor, poca capacidad de atención o cualquier combinación de los mismos. Los síntomas frecuentes incluyen retraso en el crecimiento desproporcionado de la circunferencia de la cabeza, que por lo general resulta en microcefalia (absoluta o relativa) a los 2 años; convulsiones, que usualmente comienzan antes de los 3 años de edad; y EEG anormal que tiene un patrón característico con ondas de pico lento de gran amplitud. Los síntomas asociados incluyen estrabismo; piel y ojos hipopigmentados; empuje de la lengua; trastornos de succión/deglución; reflejos tendinosos hiperactivos; problemas de alimentación durante la infancia; brazos levantados y flexionados al caminar; mandíbula prominente; mayor sensibilidad al calor; boca ancha, dientes muy espaciados; alteración del sueño; babeo frecuente, lengua que sobresale; atracción/fascinación por el agua; comportamientos excesivos de masticación/movimientos de la boca;
parte posterior plana de la cabeza; palmas suaves; atracción/fascinación por el agua; fascinación por artículos arrugados tal como ciertos papeles y plásticos; comportamientos anormales relacionados con los alimentos; obesidad (en el niño mayor); escoliosis; y estreñimiento.
Otros síntomas comunes del síndrome de Angelman, así como los métodos de diagnóstico, se describen en Williams, et al., American Journal of Medical Genetics, 140A: 413-418 (2006).
IV. Terapias de combinación
En algunas realizaciones, THIP o un derivado del mismo se administra en combinación con uno o más agentes activos adicionales. Las terapias de combinación pueden incluir la administración de los agentes activos juntos en la misma mezcla o en mezclas separadas. Por lo tanto, en algunas realizaciones, la composición farmacéutica incluye dos, tres o más agentes activos. Tales formulaciones normalmente incluyen una cantidad eficaz de THIP o un derivado. Los diferentes agentes activos pueden tener el mismo o diferentes mecanismos de acción. En algunas realizaciones, la combinación da como resultado un efecto aditivo sobre el tratamiento de la enfermedad o trastorno. En algunas realizaciones, las combinaciones dan como resultado un efecto más que aditivo sobre el tratamiento de la enfermedad o trastorno.
Las composiciones farmacéuticas se pueden formular como una unidad de dosificación farmacéutica, también denominada forma de dosificación unitaria.
Un THIP o un derivado puede ser el agente activo singular administrado para aumentar la inhibición tónica; o THIP se puede administrar en combinación con otro agente para reducir o prevenir el deterioro cognitivo.
Claims (12)
1. Una composición farmacéutica que comprende una cantidad eficaz de 4,5,6,7-tetrahidroisoxazolo(5,4-c)piridin-3-ol (THIP) o una sal farmacéuticamente efectiva del mismo y un vehículo o excipiente farmacéuticamente aceptable para su uso en un método para tratar a un sujeto humano con síndrome de Angelman, en la que la cantidad efectiva es 10 mg a 20 mg.
2. La composición para su uso de acuerdo con la reivindicación 1, en la que el THIP o una sal farmacéuticamente aceptable del mismo es el agente activo singular.
3. La composición para su uso de acuerdo con la reivindicación 2, en la que la composición farmacéutica consiste en una cantidad eficaz del THIP o una sal farmacéuticamente aceptable del mismo y uno o más vehículos o excipientes farmacéuticamente aceptables.
4. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la composición farmacéutica se formula para una liberación prolongada.
5. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la composición farmacéutica se administra una vez cada 24-48 horas.
6. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la composición farmacéutica se administra por vía transdérmica.
7. La composición para su uso de acuerdo con la reivindicación 6, en la que la composición farmacéutica se administra poniendo en contacto un parche transdérmico que comprende la composición farmacéutica con la piel del sujeto.
8. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la composición farmacéutica se administra al sujeto por la mañana o por la noche.
9. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la dosis diaria del THIP o una sal farmacéuticamente aceptable del mismo está entre 10 mg y 20 mg.
10. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que la composición se administra al sujeto por vía intravenosa.
11. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que al sujeto se le administran 15 mg del THIP o una sal farmacéuticamente aceptable del mismo.
12. La composición para su uso de acuerdo con cualquiera de las reivindicaciones anteriores, en la que el THIP o una sal farmacéuticamente aceptable del mismo se administra una vez al día.
Applications Claiming Priority (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US201462008939P | 2014-06-06 | 2014-06-06 |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| ES2875742T3 true ES2875742T3 (es) | 2021-11-11 |
Family
ID=54767324
Family Applications (2)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES18169211T Active ES2875742T3 (es) | 2014-06-06 | 2015-06-03 | Métodos para aumentar la inhibición tónica y tratamiento del síndrome de Angelman |
| ES15803364T Active ES2876350T3 (es) | 2014-06-06 | 2015-06-03 | Métodos para aumentar la inhibición tónica y tratamiento del insomnio secundario |
Family Applications After (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES15803364T Active ES2876350T3 (es) | 2014-06-06 | 2015-06-03 | Métodos para aumentar la inhibición tónica y tratamiento del insomnio secundario |
Country Status (19)
| Country | Link |
|---|---|
| US (10) | US20150352085A1 (es) |
| EP (3) | EP3151832B1 (es) |
| JP (4) | JP2017516868A (es) |
| AR (1) | AR100772A1 (es) |
| AU (4) | AU2015269667B2 (es) |
| CA (1) | CA2950845C (es) |
| CY (2) | CY1124366T1 (es) |
| DK (2) | DK3372229T3 (es) |
| ES (2) | ES2875742T3 (es) |
| HR (2) | HRP20210901T1 (es) |
| HU (2) | HUE055155T2 (es) |
| IL (2) | IL249287B (es) |
| LT (2) | LT3372229T (es) |
| MX (2) | MX2020012404A (es) |
| PL (2) | PL3151832T3 (es) |
| PT (2) | PT3372229T (es) |
| RS (2) | RS62007B1 (es) |
| SI (2) | SI3151832T1 (es) |
| WO (1) | WO2015187851A1 (es) |
Families Citing this family (19)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| EP3151832B1 (en) | 2014-06-06 | 2021-03-24 | Ovid Therapeutics, Inc. | Methods of increasing tonic inhibition and treating secondary insomnia |
| US10434308B2 (en) | 2015-05-29 | 2019-10-08 | Medtronic, Inc. | Impedance matching and electrode conditioning in patient interface systems |
| US10080898B2 (en) | 2015-05-29 | 2018-09-25 | Medtronic, Inc. | Simultaneous physiological sensing and stimulation with saturation detection |
| CA2992734A1 (en) * | 2015-07-17 | 2017-01-26 | Ovid Therapeutics, Inc. | Methods of treating developmental disorders with gaboxadol |
| US9682069B2 (en) | 2015-07-17 | 2017-06-20 | Ovid Therapeutics Inc | Methods of treating Dravet syndrome |
| WO2018017639A1 (en) * | 2016-07-19 | 2018-01-25 | Georgia State University Research Foundation | Methods for treating rett syndrome |
| BR112019002538A2 (pt) | 2016-08-11 | 2019-05-21 | Ovid Therapeutics Inc. | uso de uma composição farmacêutica compreendendo um modulador alostérico, uso de uma composição farmacêutica compreendendo garboxadol ou um sal farmaceuticamente aceitável do mesmo, e composição farmacêutica para a administração parenteral |
| AU2017363598A1 (en) * | 2016-11-22 | 2019-05-23 | Ovid Therapeutics Inc. | Methods of treating developmental disorders and/or seizure disorders with flupirtine |
| US10071083B2 (en) * | 2017-02-03 | 2018-09-11 | Ovid Therapeutics Inc | Use of gaboxadol in the treatment of tinnitus |
| US20180338959A1 (en) * | 2017-05-24 | 2018-11-29 | Ovid Therapeutics Inc. | Treatment of depressive disorders |
| WO2019028234A1 (en) | 2017-08-04 | 2019-02-07 | Ovid Therapeutics Inc. | USE OF GABOXADOL IN THE TREATMENT OF DIABETES AND RELATED CONDITIONS |
| US11181384B2 (en) * | 2018-07-23 | 2021-11-23 | Waymo Llc | Verifying map data using challenge questions |
| EP3833351A4 (en) | 2018-09-20 | 2021-10-13 | Ovid Therapeutics Inc. | USE OF GABOXADOL TO TREAT TOURETTE SYNDROME, TICKS, AND STUTTERS |
| CA3120856A1 (en) * | 2018-11-21 | 2020-05-28 | Certego Therapeutics, Inc. | Gaboxadol for reducing risk of suicide and rapid relief of depression |
| CA3123876A1 (en) | 2018-12-17 | 2020-06-25 | Ovid Therapeutics Inc. | Use of gaboxadol for the treatment of non-24 hour sleep-wake disorder |
| US11786694B2 (en) | 2019-05-24 | 2023-10-17 | NeuroLight, Inc. | Device, method, and app for facilitating sleep |
| US20210015760A1 (en) * | 2019-07-15 | 2021-01-21 | Ovid Therapeutics Inc. | Pharmaceutical formulations containing gaboxadol for therapeutic treatment |
| EP4051272A4 (en) | 2019-12-18 | 2023-01-04 | Ovid Therapeutics Inc. | GABOXADOL FOR THE THERAPEUTIC TREATMENT OF 1p36 DELETION SYNDROME |
| JP2023526439A (ja) | 2020-05-20 | 2023-06-21 | セルテゴ セラピューティクス インコーポレイテッド | 精神障害の処置のための環重水素化ガボキサドールおよびその使用 |
Family Cites Families (18)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| DK270378A (da) | 1977-06-20 | 1978-12-21 | Krogsgaard Larsen P | Isoxazolderivater |
| US4362731A (en) | 1980-09-01 | 1982-12-07 | Sandoz Ltd. | Myotonolytic use of 4,5,6,7-tetrahydroisoxazolo [5,4-c] pyridin-3-ol and derivatives thereof |
| US4353910A (en) | 1981-11-27 | 1982-10-12 | Kefalas A/S | Derivatives of 4,5,6,7-tetrahydroisoxazolo [5,4-c] pyridine-3-one, pharmaceutical compositions and methods of treatment |
| DE19525598C2 (de) | 1995-07-13 | 1997-09-25 | Max Planck Gesellschaft | Schlafmittel |
| DE19526864A1 (de) | 1995-07-22 | 1997-01-23 | Labtec Gmbh | Hormonpflaster |
| US6461644B1 (en) | 1996-03-25 | 2002-10-08 | Richard R. Jackson | Anesthetizing plastics, drug delivery plastics, and related medical products, systems and methods |
| US5948433A (en) | 1997-08-21 | 1999-09-07 | Bertek, Inc. | Transdermal patch |
| US6676961B1 (en) | 2002-03-06 | 2004-01-13 | Automated Carrier Technologies, Inc. | Transdermal patch assembly |
| US20050137222A1 (en) * | 2003-12-18 | 2005-06-23 | H. Lundbeck A/S | Treatment of insomnia in human patients |
| JP2007530604A (ja) | 2004-04-02 | 2007-11-01 | ハー・ルンドベック・アクチエゼルスカベット | 呼吸機能障害の治療 |
| DE102005020882A1 (de) * | 2005-05-04 | 2006-11-09 | Dömling, Alexander, Dr. | Verwendung von Gaboxadol und Derivaten zur Behandlung von Kinase-induzierten Krankheiten |
| US20110046090A1 (en) * | 2005-10-31 | 2011-02-24 | Braincells Inc. | Modulation of neurogenesis with gaba agents and gaba analogs |
| US20090143335A1 (en) | 2007-10-29 | 2009-06-04 | H. Lundbeck A/S | Modified absorption formulation of gaboxadol |
| CA2705733C (en) | 2007-11-13 | 2015-02-03 | Cadence Pharmaceuticals | Reduced dose intravenous acetaminophen |
| EP2334299A1 (en) * | 2008-09-01 | 2011-06-22 | H. Lundbeck A/S | Pharmaceutical composition comprising gaboxadol and an inhibitor of patl or oat |
| EP3151832B1 (en) | 2014-06-06 | 2021-03-24 | Ovid Therapeutics, Inc. | Methods of increasing tonic inhibition and treating secondary insomnia |
| CA2992734A1 (en) * | 2015-07-17 | 2017-01-26 | Ovid Therapeutics, Inc. | Methods of treating developmental disorders with gaboxadol |
| US9399034B1 (en) | 2015-08-11 | 2016-07-26 | Ovid Therapeutics Inc | Methods of sedation during critical care treatment |
-
2015
- 2015-06-03 EP EP15803364.7A patent/EP3151832B1/en active Active
- 2015-06-03 DK DK18169211.2T patent/DK3372229T3/da active
- 2015-06-03 ES ES18169211T patent/ES2875742T3/es active Active
- 2015-06-03 LT LTEP18169211.2T patent/LT3372229T/lt unknown
- 2015-06-03 SI SI201531616T patent/SI3151832T1/sl unknown
- 2015-06-03 ES ES15803364T patent/ES2876350T3/es active Active
- 2015-06-03 DK DK15803364.7T patent/DK3151832T3/da active
- 2015-06-03 PT PT181692112T patent/PT3372229T/pt unknown
- 2015-06-03 CA CA2950845A patent/CA2950845C/en active Active
- 2015-06-03 LT LTEP15803364.7T patent/LT3151832T/lt unknown
- 2015-06-03 MX MX2020012404A patent/MX2020012404A/es unknown
- 2015-06-03 PL PL15803364T patent/PL3151832T3/pl unknown
- 2015-06-03 PL PL18169211T patent/PL3372229T3/pl unknown
- 2015-06-03 EP EP18169211.2A patent/EP3372229B1/en active Active
- 2015-06-03 WO PCT/US2015/034018 patent/WO2015187851A1/en active Application Filing
- 2015-06-03 SI SI201531620T patent/SI3372229T1/sl unknown
- 2015-06-03 PT PT158033647T patent/PT3151832T/pt unknown
- 2015-06-03 US US14/729,910 patent/US20150352085A1/en not_active Abandoned
- 2015-06-03 AU AU2015269667A patent/AU2015269667B2/en active Active
- 2015-06-03 JP JP2017516256A patent/JP2017516868A/ja not_active Withdrawn
- 2015-06-03 EP EP20204995.3A patent/EP3795156A1/en active Pending
- 2015-06-03 RS RS20210718A patent/RS62007B1/sr unknown
- 2015-06-03 HU HUE15803364A patent/HUE055155T2/hu unknown
- 2015-06-03 MX MX2016016136A patent/MX2016016136A/es unknown
- 2015-06-03 RS RS20210711A patent/RS62006B1/sr unknown
- 2015-06-03 HU HUE18169211A patent/HUE055400T2/hu unknown
- 2015-06-05 AR ARP150101808A patent/AR100772A1/es not_active Application Discontinuation
- 2015-10-19 US US14/886,764 patent/US9339495B2/en active Active
-
2016
- 2016-04-19 US US15/132,641 patent/US9446028B2/en active Active
- 2016-11-04 US US15/343,690 patent/US9744159B2/en active Active
- 2016-11-29 IL IL249287A patent/IL249287B/en active IP Right Grant
- 2016-12-12 US US15/375,735 patent/US9801864B2/en active Active
-
2017
- 2017-06-09 US US15/618,736 patent/US20170273956A1/en not_active Abandoned
- 2017-09-27 US US15/716,726 patent/US20180015076A1/en not_active Abandoned
-
2018
- 2018-06-29 US US16/023,282 patent/US11278529B2/en active Active
-
2019
- 2019-08-27 IL IL268960A patent/IL268960B/en active IP Right Grant
- 2019-11-29 JP JP2019217208A patent/JP2020063264A/ja not_active Withdrawn
-
2020
- 2020-08-11 AU AU2020217342A patent/AU2020217342B2/en active Active
-
2021
- 2021-06-07 HR HRP20210901TT patent/HRP20210901T1/hr unknown
- 2021-06-07 HR HRP20210902TT patent/HRP20210902T1/hr unknown
- 2021-06-10 CY CY20211100509T patent/CY1124366T1/el unknown
- 2021-06-10 CY CY20211100510T patent/CY1124368T1/el unknown
- 2021-07-15 JP JP2021116935A patent/JP2021178836A/ja active Pending
- 2021-09-30 US US17/490,650 patent/US20220016091A1/en not_active Abandoned
-
2022
- 2022-01-07 AU AU2022200085A patent/AU2022200085A1/en not_active Abandoned
- 2022-08-08 US US17/882,939 patent/US20230051859A1/en active Pending
-
2023
- 2023-05-30 JP JP2023088456A patent/JP2023123442A/ja active Pending
-
2024
- 2024-04-22 AU AU2024202604A patent/AU2024202604A1/en active Pending
Also Published As
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| ES2875742T3 (es) | Métodos para aumentar la inhibición tónica y tratamiento del síndrome de Angelman | |
| ES2354971T3 (es) | Uso oftalmológico de roflumilast para el tratamiento de enfermedades de los ojos. | |
| CN112770727A (zh) | 大麻素的缓速释放配方 | |
| ES2383433T3 (es) | Formulación farmacéutica de apomorfina para administración bucal | |
| Alexander et al. | Nose-to-brain drug delivery: an alternative approach for effective brain drug targeting | |
| BR112012000204B1 (pt) | composição farmacêutica em forma de dosagem unitária que compreende apomorfina e seu uso | |
| WO2019038586A1 (en) | PHARMACEUTICAL COMPOSITION OF MELATONIN | |
| WO2019161470A1 (pt) | Composição farmacêutica na forma de suspensão aquosa e uso de uma composição farmacêutica na forma de suspensão aquosa | |
| ES2738652T3 (es) | Composiciones de midazolam para administración bucal en el tratamiento de convulsiones para obtener comienzo de acción rápido | |
| BRPI0616144A2 (pt) | composiÇço terapÊutica, uso de uma composiÇço terapÊutica,composiÇço farmacÊutica, e, uma primeira composiÇço terapÊutica compreendendo um composto s-nitrosotiol e uma segunda composiÇço terapÊutica compreendendo um segundo composto que nço o composto s-nitrosotiol | |
| US11858908B2 (en) | Compositions and methods for inhibiting IDO1 | |
| CA3239914A1 (en) | Oral cannabinoid compositions and methods for treating neurological diseases and disorders | |
| CN117120059A (zh) | 胆钙化醇作为辅药在治疗肌营养不良中的用途 |