図において、異なる図においても同様の参照符号は、通常同じ部分を示す。また、図面は必ずしも尺度どおりまたは比率どおりではない。むしろ、本発明の原則を示すことに全般的に重点が置かれている。
(発明の詳細な説明)
本明細書に説明されるように、本発明は脈管アクセス構造体の処置に細胞ベースの療法を利用しうるという発見に基づく。下記の教示は、本発明の材料および方法を製作し使用するための十分な指針を提供し、さらに、本発明の材料および方法の性能を試験、測定およびモニタリングするための適切な判定基準および対象を特定するための十分な指針を提供する。
したがって、脈管アクセスの合併症および/または不全を臨床的に管理するための細胞ベースの療法が開発された。本発明の例示的実施形態には、本明細書に記載の処置規範の用途に適した生体適合性マトリクスおよび細胞が含まれる。特に、一つの好ましい実施形態においては、移植可能材料には、生体適合性マトリクスおよび内皮細胞または内皮細胞に類似する細胞が含まれる。一実施形態では、移植可能材料は可撓性の平面形態であり、内皮細胞または内皮細胞に類似する細胞、好ましくはヒト大動脈内皮細胞と、生体適合性マトリクスGelfoam(登録商標)ゼラチンスポンジ(ファイザー製薬、ニューヨーク州ニューヨーク、以下「Gelfoamマトリクス」)とが含まれる。別の好ましい実施形態によれば、移植可能材料は流動可能な形態であり、内皮細胞または内皮細胞に類似する細胞、好ましくはヒト大動脈内皮細胞と、生体適合性マトリクスGelfoam(登録商標)ゼラチン粒子または粉末(ファイザー製薬、ニューヨーク州ニューヨーク、以下「Gelfoam粒子」)とが含まれる。
本発明の移植可能材料には、生体適合性マトリクス上、中および/または内部に植え付けられた細胞が含まれる。植え付けられるとは、本明細書に開示の準備的手順の厳しさに細胞が耐えうるように、細胞と細胞の間および/または細胞とマトリクスの間の相互作用を介してしっかりと接着されていることを意味する。本明細書の他所で説明されるように、移植可能材料の有効な実施形態には、好ましい表現型を有するほぼコンフルエント、コンフルエント、またはコンフルエント後の細胞集団が含まれる。当然のことながら、準備的手順の間に移植可能材料の実施形態が細胞を落とす可能性があり、および/または一定の細胞は他の細胞ほどしっかりと接着されていない。移植可能材料に、機能的または表現型的判定基準を満たす細胞が含まれていさえすればよい。
本発明の移植可能材料は、組織工学を主体に開発された、上記の臨床的ニーズに対処する新しいアプローチである。本発明の移植可能材料は、生体適合性マトリクス上、中および/または内部に植え付けられた生存細胞により、脈管アクセス構造体および関連の脈管構造に対して、生理学的フィードバック制御下において生理学的比率で複数の細胞ベースの生成物を供給できることを特色とする。本明細書の他所で説明されるように、移植可能材料の用途に適した細胞は、内皮細胞または内皮細胞に類似する細胞である。これらの細胞による複数の化合物の局所的送達、および生理学的変化にしたがった投与によって、脈管アクセス構造体の機能を維持したり脈管アクセスの合併症および/または不全の低減を左右したりするプロセスが、より有効に制御される。重要なことは、たとえば本発明の移植可能材料の内皮細胞が、血管の非管腔表面、たとえば外膜または血管の外面と接触して配置されるために、血管管腔内の血流による侵食から保護されることである。本発明の移植可能材料は、包んだり、堆積させたりすることにより外面の目標部位、すなわち吻合部および/またはその周辺に接触させると、ホメオスタシスを回復する働きをする。すなわち、本発明の移植可能材料は、有効な生理機能を模倣する環境を提供でき、脈管アクセス構造体の形成、成熟、一体化および/または安定化に資する。
本発明の目的においては、本明細書の他所で明らかにされるように、接触とは、管腔外部または非管腔表面と、直接的または間接的に相互作用することを意味する。一定の好ましい実施形態の場合には、有効であるために実際の物理的接触は必要とされない。他の実施形態では、実際の物理的接触が好ましい。本発明の実施に必要なのは、損傷または疾患部位、隣接または周辺部の管腔外部または非管腔部に、損傷または疾患部位の処置に効果的な量の移植可能材料を堆積させることだけである。一定の疾患または損傷の場合には、疾患または損傷部位が管腔内部表面に臨床的に現れることもある。他の疾患または損傷の場合には、疾患または損傷部位が、管腔外または非管腔表面に臨床的に現れうる。疾患または損傷によっては、疾患または損傷部位が、管腔内部表面と、管腔外または非管腔表面との両方に臨床的に現れることもある。本発明は、以上の臨床症状のいずれを処置する上でも効果的である。
たとえば、内皮細胞は様々な物質を放出し、これらの物質が合わさって脈管アクセス構造体作製後の急性合併症に関連する有害な生理学的現象を抑制または緩和できる。本明細書に例証されるとおり、正常な生理条件および投与を再現する組成物および使用方法が、脈管アクセス構造体の長期的な開存性を促進するだけでなく、脈管アクセス構造体の形成、成熟、一体化および/または安定化を増強する上で有用である。典型的には、処置には、脈管アクセス構造体部位、隣接または周辺部の、処置に関連する動脈および静脈の管腔外部の血管周囲スペース等に、本発明の移植可能材料を配置することが含まれる。包んだり、巻き付けたりすることにより損傷または疾患のある血管に接触させると、移植可能材料の細胞から、血管内の基礎となる平滑筋細胞等の脈管構造に対して、増殖を調節する化合物を供給できる。移植可能材料の細胞は、管腔外部の部位におかれると、血管組織を透過して管腔に到達できる複数の調節化合物を連続的に供給する一方、血管内の血流による負の力学的作用から細胞が保護されると考えられる。本明細書に記載されるとおり、一つの好ましい管腔外部の部位は、血管の外面である。
本発明の好ましい実施形態による処置により、正常またはほぼ正常の治癒および正常な生理条件を促進することができる。これに対して、本発明の好ましい実施形態による処置によらない場合には、正常な生理学的治癒が損なわれる。たとえば脈管アクセス構造体の作製後、天然の内皮細胞および平滑筋細胞が過増殖または無制御の速度で異常に増殖し、脈管アクセス構造体不全をはじめとする不都合な臨床的結果をもたらしうる。したがって、本明細書に予定されるとおり、本発明の移植可能材料による処置により、脈管アクセス構造体の開存性を維持するための、吻合部の天然組織の治癒が改善される。
本発明の目的においては、脈管アクセス構造体は様々な形態で形成されうる。脈管アクセス構造体には、自然に生じた動静脈瘻または外科的に作製された動静脈瘻、動静脈グラフト、末梢バイパスグラフト、留置静脈カテーテル、留置血管ポート、または患者の脈管アクセスを改善するために作製された他の血管吻合構造体が含まれうる。さらに、脈管アクセス構造体の様々な実施形態は、側側、端側、端端、および側端吻合を含む様々な形態で形成される。また、脈管アクセス構造体は、様々な解剖学的位置に配置されうる。
本発明の移植可能材料は、様々な形態で、処置する脈管アクセス構造体に配置されればよい。一定の実施形態によれば、本発明の移植可能材料は、吻合接合部に配置されてもよいし、吻合部の遠位の近位静脈セグメントに配置されてもよい。他の実施形態では、本発明の移植可能材料は、動脈セグメント上、近位静脈セグメント上、遠位静脈セグメント上に、および/または脈管アクセス構造体にブリッジして配置されればよい。別の実施形態では、移植可能材料は、吻合接合部のグラフト材料またはグラフト材料の一部の上に配置されうる。血管は、全体または一部接触しうる。たとえば、本発明の移植可能材料が、円周方向にまたは円弧形態で血管に適用されればよい。血管および/または脈管アクセス構造体が、脈管アクセス構造体の形成、成熟、一体化および/または安定化を改善するのに十分な量の移植可能材料と接触していれば足りる。
(動静脈瘻。)一定の実施形態によれば、脈管アクセスのための作製される動静脈瘻(「AV瘻」)を、本発明の移植可能材料で処置しうる。AV瘻は、頚部、手首、上腕および前腕への配置等を含めて、患者体内の様々な場所に配置されうる。臨床的なAV瘻の形態には、橈骨動脈―橈側皮静脈間(撓骨動脈と橈側皮静脈の間)、Brescia−Cimino(手首での撓骨動脈および橈側皮静脈の側側吻合)、上腕動脈―橈側皮静脈間(上腕動脈と橈側皮静脈の間)、上腕動脈―前肘静脈間(上腕動脈と前肘静脈の間)、上腕動脈―尺側皮静脈間(尺側皮静脈の転位による)、尺骨動脈―橈側皮静脈間(尺骨動脈と橈側皮静脈の間)、および伏在静脈ループ(伏在静脈と大腿動脈の右側)の瘻が含まれる。
AV瘻手術の合併症は、通常は三段階で生じる。これらの段階は、血栓症を特徴とすることが多い急性期と、瘻の成熟不全を臨床的兆候とする中間期と、最後に、進行性の静脈狭窄等に起因しうる、すでに確立されて機能している瘻の慢性的な不全である。
AV瘻の成熟の特徴には、透析のために瘻に反復的にカニューレを挿入できる能力等が含まれる。AV瘻の成熟の別の特徴は、血液透析に有用な十分な透析血流を得られる能力である。適切な血流は、少なくとも、再循環が起こらないように透析装置を使用した透析を支えるのに適切な血流速度である。本発明の目的において十分な透析血流は、瘻の作製後24週以内、好ましくは20週以内、最も好ましくは16週以内の時点での、少なくとも約350mL/分の血流である。AV瘻の成熟不全のメカニズムには、現在理解されているところでは、瘻血管の早期の血栓症、吻合部またはその付近の狭窄、副側枝または静脈側枝を含む副静脈の存在、静脈内径が不十分であることを含めた静脈の大きさの不適切、進行性の狭窄による後期の瘻不全が含まれる。副静脈は、血流を変更し、瘻に付随する静脈がカニューレを挿入できる適切な大きさになるのを妨げることにより、瘻の発達を妨害しうる。副静脈は、たとえば瘻の狭窄の存在に応じて生じると現在では考えられている。AV瘻の成熟のメカニズムは多様であり、複数の臨床的徴候を評価することが通常必要である。狭窄がないというだけでは、成熟したAV瘻の徴候として一般に不十分である。
さらに、透析の目的に適したAV瘻には、瘻の成熟、すなわち瘻に反復的にカニューレを挿入できるための瘻の静脈セグメントに生じる変化と、透析を支える十分な血流との両方が必要である。血流がほとんどなくてもAV瘻は開存性を保ちるが、開存したAV瘻が必ずしも透析に適するとは限らない。本発明の目的においては、透析のために臨床的に適切な血流は、約150〜500mL/分、好ましくは約300〜500mL/分、および最も好ましくは約350〜400mL/分であり、適切な血圧は約50〜180mmHg、好ましくは約50〜120mmHgである。
本発明の目的においては、本発明の移植可能材料による処置では、瘻作製時または後の段階で瘻の隣接または周辺部に配置されると、血栓症、狭窄、凝固および/または副静脈の成長等、AV瘻の成熟過程で一般的な合併症が低減される、有益なホメオスタシス環境が提供されると考えられる。この種の有益な環境によって、AV瘻が成熟に向かい、および/または成熟した状態を維持しうる。たとえばAV瘻の静脈が厚くなり、高い血流速度および血圧の血液を通せるようになると、成熟が機能的に確立される。本明細書に提供される移植可能材料によるAV瘻の処置により、瘻の成熟が促進され、および/または瘻の成熟不全が阻止される。当然のことながら本発明の目的においては、AV瘻の成熟の促進には、成熟形態の瘻の維持だけでなく、その形成、機能的な状態に達するために必要な時間を含む、瘻の機能の一切の改善が含まれる。
術後すぐの血栓症は、開存AV瘻の形成を妨げ、瘻の早期不全をもたらしうる。本明細書に説明されるとおり、手術時に本発明の移植可能材料で処置することにより、術後血栓症からくる瘻の即時不全を防止できる。たとえば、移植可能材料は、血栓症を減じる抗血栓媒介物質を放出し、瘻の形成および成熟の段階を通して開存瘻を維持できる。
手術時に移植可能材料をAV瘻部または周辺部に配置することで、瘻の吻合部または周辺部の狭窄を減らし、瘻が透析を支える十分な血流を供給するのに適切な大きさになるのを可能とし、静脈および動脈の拡張を促進し、寄生的な副静脈の形成を抑え、天然の副静脈を維持して瘻の成熟を増強し、静脈の大きさを改善することにより、AV瘻の成熟を増強することもできる。
さらに、AV瘻は、AVグラフトよりも成熟に時間がかかる。瘻の成熟中に、経皮または留置カテーテルを通常使用して血液透析が行われて感染のリスクが高まり、中心静脈の開存性が損なわれる。瘻の作製時にAV瘻の部位に移植可能材料を配置することにより、瘻の成熟に要する時間を短縮でき、これにより、関連する感染のリスク、および中心静脈の開存性が損なわれるのを抑えることができる。移植可能材料を留置カテーテルの部位に配置することで、留置カテーテルに関連した血栓症、内膜過形成および再狭窄のリスクを減らすことができ、これにより感染および中心静脈の開存性が損なわれる付随的リスクを減らすことができる。
最後に、本明細書に記載の移植可能材料の使用により、AV瘻の成熟後の不全を低減できる。成熟したAV瘻には、遅発性の進行性狭窄による、血流の減少および静脈狭窄の増加が生じることがある。血流が透析に必要なレベル以下に減少する程の瘻の狭窄または閉塞には、適切な血流レベルを回復するための瘻のインターベンションによる血管形成術またはステント術が必要となりうる。このようなインターベンション療法によって、静脈狭窄および閉塞のリスクが高まり、成熟したAV瘻の形成がさらに阻害される。その上、ステント術によって、ステントの遠位および近位の血管の部分に、エッジ効果とよく呼ばれている、処置した血管の閉塞性の血栓症または再狭窄が起こることもある。
本移植可能材料の適用により、正のリモデリング(血管が拡張されると同時に、静脈新生内膜過形成が抑制される組み合わせ)がもたらされ、これによって、遅発性の進行性狭窄が阻止され、成熟した瘻の血流が増加し、閉塞した瘻の回復のための血管形成術またはステント術の必要性が低減され、ステントに伴うエッジ効果が防止され、成熟した瘻の寿命および有用性が延長される。
本発明の移植可能材料は、多くの異なる段階のいずれかにある瘻に提供されればよい。たとえば、手術時の処置により、AV瘻の成熟不全を阻止および/または瘻の成熟を増強できる。移植可能材料は、成熟したAV瘻の形成後に、臨床的に安定した状態を維持するために提供されるだけでなく、全般的に治癒を早めるために初期の手術後に提供されてもよい。さらに、移植可能材料により、後に不全になる瘻をレスキューすることもでき、および/または成熟した瘻の寿命を延長することもできる。これらの状況は、AV瘻成熟の増強の非限定的な例である。したがって、当然のことながら移植可能材料は、AV瘻を作製するための初期手術時だけでなく、その後の時点においても(たとえば成熟したAV瘻を維持するため、または成熟したAV瘻が不全になるのを防ぐために)使用されうる。後の時点での投与は、外科的または非侵襲的に行うことができる。
(動静脈グラフト。)さらなる実施形態によれば、脈管アクセスのために作製された動静脈グラフト(「AVグラフト」)を、本発明の移植可能材料で処置できる。AVグラフトは、前腕ストレートグラフト、前腕ループグラフトまたは上腕グラフトの形態でありうる。動脈流入部位には総頚動脈、手首の撓骨動脈、肘前窩の上腕動脈、前腕部の上腕動脈、腋窩すぐ下の上腕動脈、腋窩動脈および大腿動脈等が含まれる。静脈流出部位には正中前肘静脈、近位橈側皮静脈、遠位橈側皮静脈、肘レベルの尺側皮静脈、上腕レベルの尺側皮静脈、腋窩静脈、頚静脈および大腿静脈等が含まれる。AVグラフトの形成に適したその他の動脈および静脈の位置としては、胸壁(腋窩動脈と鎖骨下静脈)、下肢(大腿動脈/静脈、伏在静脈、または(前)脛骨動脈)、大動脈と大静脈、腋窩動脈と大腿静脈、または大腿動脈と腋窩静脈などがある。
本発明の目的においては、透析に適した補綴ブリッジを伴う機能的AVグラフトは、補綴ブリッジ内に高血流速度、高血圧の血液を通すことができる。かかるAVグラフトでは、グラフトの静脈流出領域の血流速度は、グラフト流出領域の上流の血流速度とほぼ同じである。透析に適した血流速度は約150〜500mL/分、好ましくは約300〜500mL/分、最も好ましくは約350〜400mL/分であり、適切な血圧は約50〜180mmHg、好ましくは約50〜120mmHgである。
AVグラフト不全は通常、静脈グラフト吻合部または近位静脈セグメントにおける、グラフトに関連した内膜過形成とその後のグラフトに関連した血栓症によって生じる。AVグラフト不全は、天然の血管と補綴ブリッジ材料の間の組織の一体化が不十分であるために、最終的には血管からブリッジ材料が離開することによっても生じやすい。
本発明の目的においては、本発明の移植可能材料による処置により、グラフト作製時でも後の段階でも、血栓症、狭窄、凝固および/または離開等の、AVグラフトの一体化および成熟に伴う合併症が低減される、有益なホメオスタシス環境が提供される。この種の有益な環境によって、AVグラフトに付随する血管が補綴ブリッジ材料と完全に一体化しうる。たとえば、AVグラフトが一体化し、高血流速度および高血圧の血液を通せるようになると、成熟が機能的に確立される。本明細書に示されるとおり、移植可能材料によるAVグラフトの処置により、グラフトの一体化と成熟が促進される。当然のことながら本発明の目的においては、AVグラフトの一体化および/または成熟の促進には、機能的形態のグラフトの維持だけでなく、その形成、機能的状態に達するために必要な時間を含めた、グラフトの機能の一切の改善が含まれる。
手術直後のグラフトに関連した血栓症は、組織の一体化と開存AVグラフトの最終的な形成を妨げ、グラフトの早期不全をもたらしうる。本明細書に説明されるとおり、手術時の処置によって、術後血栓症によるグラフトの即時不全を防止できる。たとえば移植可能材料は、血栓症を減じる抗血栓媒介物質を放出し、グラフトの一体化および成熟の段階を通して開存グラフトを維持する。
手術時にAVグラフト吻合部、隣接または周辺部;グラフトの静脈流出領域、隣接または周辺部;および/またはグラフト部、隣接または周辺部に移植可能材料を配置することで、グラフト吻合部またはその付近の狭窄を低減することにより、一体化と成熟を増強することもできる。この治療効果により、グラフトが補綴ブリッジ材料と適切に一体化する十分な時間が与えられ、血管の血栓症および閉塞が低減され、透析に十分な血流を支えるのに適切な血管の内径が維持される。
移植可能材料の投与により、AVグラフトの成熟後の不全も最小限に抑えられる。成熟したAVグラフトには、遅発性の進行性狭窄による、血流の減少および静脈狭窄の増加が生じうる。移植可能材料の適用により、正の静脈リモデリング(血管が拡張されると同時に、静脈新生内膜過形成が抑制される組み合わせ)がもたらされ、これによって、遅発性の進行性狭窄が阻止され、成熟したグラフトの血流が増加し、成熟したグラフトの寿命および有用性が延長される。
本明細書に示されるとおり、本発明の移植可能材料によるAVグラフト吻合部の処置により、透析に適した機能的AVグラフトの形成が促進される。さらに、当然のことながら本発明の目的においては、機能的AVグラフトの形成には、グラフトの臨床的機能の一切の改善、またはグラフト吻合の形成または補綴ブリッジの一体化のプロセスおよび/または離開の発生率低減を含む成熟形態のグラフト吻合を維持するプロセスに対する一切の改善が含まれる。
臨床医には当然のことながら、AVグラフトが適切であるためには、グラフトが適切な血流を支えかつ維持することが必要である。血液透析に有用なAVグラフトの場合には、適切な血流は少なくとも、再循環が生じないように透析装置を使用した透析を支えるのに適切な血流速度である。臨床的に不全のAVグラフトとは、透析を支えるのに適切な血流を支えられないものをいう。本発明の好ましい実施形態は、透析に適した血流を支えられる機能的グラフトの形成を促進することにより、AVグラフト不全の開始を遅延させまたは抑制することが期待される。
(末梢バイパスグラフト。)さらなる実施形態によれば、機能不全の末梢血管をバイパスするために作製される末梢バイパスグラフトを、本発明の移植可能材料で処置しうる。末梢バイパスグラフトは、膝の上下いずれかの脚の領域などの四肢を含む、様々な解剖学的位置に配置されうる。末梢バイパスグラフトを用いて、末梢血管または静脈のつまりを含め、つまった末梢血管をバイパスすることができる。末梢バイパスグラフトを使用して、四肢の正常な血流、たとえば正常またはほぼ正常な末梢循環を維持するために十分な血流速度を回復および/または維持できる。一定の実施形態によれば、末梢バイパスグラフトは、つまった領域の上からつまった領域の下へと形成される。一定の実施形態では、本発明を用いて、天然の材料を含むブリッジを有する末梢バイパスの機能、一体化、成熟および/または安定化を向上させることができる。別の一定の実施形態では、グラフトは補綴ブリッジを有する。
末梢バイパスグラフトの場合には、グラフトの一端または両端の血管の外面上および/またはグラフト材料の外面上に、移植可能材料を配置しうる。一定の実施形態では、移植可能材料は、末梢バイパスグラフトの一端または両端の接合部と接触しうる。他の一定の実施形態では、末梢バイパスグラフトの上流の血管の外面上にインプラントを配置しうる。
手術時に、末梢バイパスグラフトの流入または流出領域またはその付近に移植可能材料の好ましい実施形態を配置することにより、機能的グラフトの形成を増強し、一体化を促進し、および/または離開を阻止することもできる。本発明の目的においては、機能的末梢バイパスグラフトは、正常な血圧の正常な血流を通すことができる。膝下のバイパスグラフトの正常な血圧は、約50〜150mL/分、好ましくは約80〜100mL/分であり、膝上では約50〜150mL/分、好ましくは約80〜100mL/分であり、足部グラフトでは約25〜30mL/分である。適切な血圧は約50〜180mmHg、好ましくは約50〜120mmHgである。
末梢バイパスグラフトが本明細書に記載のとおりに処置される場合には、流出速度は流入速度とほぼ同じである。本発明は、下肢への適切な血流を回復し、下肢への血流が悪いことに伴う症状を抑える。本発明の好ましい実施形態は、抹消循環を維持するのに十分な血流がある機能的末梢バイパスグラフトの形成を促進することにより、末梢バイパスグラフト不全の開始を遅延させまたは抑制する。
本発明の目的においては、AVグラフトの場合には血液透析に必要な血流速度および血圧を、末梢バイパスグラフトの場合には末梢循環に必要な血流速度および血圧を支えるものであれば、いずれの補綴ブリッジ材料も脈管アクセス構造体の作製に適切である。補綴ブリッジは通常、好ましくは可撓性であり、細胞の集積に適合し、必要な血流速度を支えるのに適した寸法である。一つの好ましい実施形態は、ポリテトラフルオロエチレン・ブリッジのPTFEまたはePTFEを利用する。別の好ましい実施形態は、ダクロン(登録商標)(E・I・デュポン・ド・ヌムール・アンド・カンパニー)を利用する。補綴ブリッジは、改変されたPTFE材料、ポリウレタン、カーボン被覆されたPTFE、および複合グラフトからつくられてもよい。PTFEグラフトは複数の濃度のPTFEを含み、テーパ型、ストレッチ型、リブ型、平滑型等、様々な物理的形状で作ることができる。補綴グラフトには、動脈と瘻の間に挿入される静脈パッチ、カラーおよびブーツを含め、遠位の改変が含まれてもよい。さらなる実施形態には、伏在静脈グラフト、臍静脈グラフト、大腿静脈アログラフト、およびウシ頸動脈およびウシ腸間膜静脈グラフト等の生物学的ヘテログラフトをはじめとする天然の材料が含まれる。以上のいずれかを含む複合グラフトも、本明細書に予定される。熟練した実務家は、適切な等価物を認識するだろう。
さらに重要なことには、AVグラフトまたは末梢バイパスグラフトの場合には、正常またはほぼ正常な治癒によって、内皮細胞による補綴ブリッジの管腔表面での集団の形成が助長され、これによりグラフトと付随の脈管構造の一体化が促進される。移植可能材料の細胞により供給される治療因子が、血管壁に拡散して一体化を助長する。人工のグラフト材料の場合には、人工グラフトの管腔表面に増殖する細胞への治療因子の到達能力は、人工材料の多孔率にも影響される。
(PTFEグラフト。)一定の好ましい実施形態においては、長さ15〜25cmの内径0.6mmのPTFE管が、グラフトの形成に使用される(Atrium Advanta VS Standard Wall PTFEグラフト、0.6mm、アトリウム・メディカル・コーポレーション、ニューハンプシャー州ハドソン)。特に好ましいグラフト材料であるPTFEは、外科的手技に用いても血栓形成性がないことが分かっている可撓性ポリマーである。PTFEに似た性質を有するダクロン(登録商標)等の代替的なポリマー材料を、グラフト材料として使用してもよいと考えられる。
グラフトは、特定の患者への正確な配置を可能にするために、所望の長さに切断されればよい。グラフトは、前腕ループグラフトまたはストレートグラフトでよい。グラフトの端部は、縫合のためにグラフト端部の表面積を増加させるか、あるいは特定の患者へのグラフトの順応性が高まるように、フランジを伴い、角度をつける等の形態で切断されればよい。グラフトの端部は、細胞接着を助けるように、凸凹をつける等の改変がなされてもよい。さらに、グラフト材料はゼラチン、アルブミンまたは他の治療薬により被覆されればよい。
最後に、不全になりかけているか不全のAVグラフトまたは末梢バイパスグラフトに対して移植可能材料を供給することは、元のグラフトの復旧につながり、これによりグラフトの機能が回復されうる。関連の状況においては、インターベンション療法として、不全の天然AV瘻を、本発明の移植可能材料と組み合わせたAVグラフトに置き換えることができる。
(脈管アクセス・カテーテル。)一定の実施形態によれば、脈管アクセスのために作製された留置静脈カテーテルを、本発明の移植可能材料で処置できる。カテーテルは、たとえば頚部、胸部および鼠径部への配置を含めて、患者体内の様々な位置に配置されうる。血液透析のために、術後に瘻が成熟しまたはグラフトが一体化する間の一時的脈管アクセスとして、二重管腔カテーテルを移植できる。
脈管アクセス・カテーテルの早期不全の原因は通常、静脈カテーテル吻合部または近位静脈セクションにおけるカテーテルに関連した内膜過形成と、これに続くカテーテルに関連した血栓症である。
本発明の目的においては、本発明の移植可能材料による処置では、カテーテル配置時でも後の段階でも、カテーテル部の血栓症、狭窄および/または凝固等の、脈管アクセス・カテーテルの機能に関連した合併症が低減される、有益なホメオスタシス環境が提供される。当然のことながら本発明の目的においては、脈管アクセス・カテーテルの機能の増強には、カテーテルの機能の一切の改善、または機能的状態のカテーテルの維持に対する一切の改善が含まれる。
(脈管アクセス・ポート。)一定の実施形態によれば、脈管アクセスのために作製された留置ポートを、本発明の移植可能材料で処置できる。ポートは、たとえば腕、胸部および鼠径部の静脈または動脈部への配置を含めて、患者体内の様々な位置に配置されうる。
脈管アクセス・ポートの早期不全の原因は通常、静脈ポート吻合部または近位静脈セクションにおけるポートに関連した内膜過形成と、これに続くポートに関連した血栓症である。
本発明の目的においては、本発明の移植可能材料による処置では、ポート配置時でも後の段階でも、ポート部の血栓症、狭窄および/または凝固等の、脈管アクセス・ポートの機能に関連した合併症が低減される、有益なホメオスタシス環境が提供される。当然のことながら本発明の目的においては、脈管アクセス・ポートの機能の増強には、ポートの機能の一切の改善、または機能的状態のポートの維持に対する一切の改善が含まれる。
(一般的な考慮事項。)本発明の一定の実施形態においては、移植可能材料の投与の前、これと同時および/または後に、追加的な治療剤が投与される。たとえば、血塊形成、血小板凝集や、つまりを阻止しまたは抑える他の類似の薬剤を投与できる。代表的な薬剤には、ヘパラン硫酸およびTGF―βなどが含まれる。インプラントが必要とされる臨床的徴候によっては、他のサイトカイン類または成長因子も移植可能材料に取り込まれうる。これには、再内皮化を促進するVEGF、およびグラフトの一体化を促進するb−FGFが含まれる。他の種類の治療剤には、抗増殖剤および抗腫瘍剤等が含まれる。ラパマイシン、パクリタキセルおよびE2Fデコイ薬剤などがその例である。以上のいずれかを、局所的または全身的に投与できる。局所的に投与するのであれば、一定の薬剤が移植可能材料の中に含まれるか、または細胞によって与えられうる。
さらに、正の組織リモデリングを媒介する薬剤も、本明細書に記載の移植可能材料の実施形態と組み合わせて投与されうる。たとえば、一定の薬剤は、手術部位を含む血管損傷部位における、正常または正常に近い管腔再生または管腔組織のリモデリングを促進できる。ここでも、かかる薬剤は、移植可能材料の中に含まれるか、または細胞によって与えられうる。
臨床医には当然のことながら、血液透析に適した脈管アクセスには、脈管アクセス構造体の成熟と、十分な血流が必要である。本明細書の他所で説明されるように、成熟は、透析の間にカニューレを反復的に挿入することを可能とする、静脈で生じる解剖学的変化に関する。カニューレの反復的挿入を可能とする変化の一部は、血管の大きさおよび/または血管壁の厚化および/または管腔直径に関するものである。また、これも本明細書に説明されるとおり、これらの変化の一部は、透析を支える十分な血流速度を可能にする。さらに、本明細書の他所で説明されるように、臨床的に不全の脈管アクセス構造体とは、透析のためにカニューレを反復的に挿入できないもの、および透析を支えるのに適した血流を支えられないものである。これらの臨床的不全は、上記の解剖学的パラメータにおける機能不全と直接関連付けることができる。
したがって本発明は、脈管アクセス構造体部、隣接または周辺部に、上記のエンドポイントの一つ以上を達成するのに効果的な量の移植可能材料を設置するステップを含む、カニューレ挿入回数の改善、脈管アクセス構造体の血流の改善、血管壁厚の促進、管腔直径の維持、および/または以上の組み合わせを含む脈管アクセスに関連する臨床的エンドポイントを達成する方法も提供する。
さらに本発明は、反復的カニューレ挿入、透析中の再循環を防止する十分な血流、血管壁の厚化、透析中の血流を許容する十分な管腔直径という臨床的パラメータのいずれかをモニタするステップを含む、良好に成熟している脈管アクセス構造体を識別する方法も提供する。良好に成熟している脈管アクセス構造体は、上記のパラメータのうち少なくとも一つを有する。
本発明の移植可能材料は、ホメオスタシスを維持するために、インターベンション療法を要する任意の管状の解剖学的構造体に適用できる。管状の解剖学的構造体には、脳および脊髄の血管系統、生殖器系統、泌尿生殖系統、胃腸系統、肺系統、呼吸器系統および心室系統の構造体が含まれる。本明細書に予定されるところの管状の解剖学的構造体は、管腔内部表面および管腔外表面を有するものである。本発明の目的においては、管腔外表面は、管状構造体の外面でありうるがこれに限られない。一定の構造体において、管腔内部表面は内皮細胞層である。一定の他の構造体においては、管腔内部表面は非内皮細胞層である。
(細胞の供給源。)本明細書の記載どおり、本発明の移植可能材料には細胞が含まれる。細胞は、同種細胞、異種細胞または自家細胞でありうる。一定の実施形態では、生細胞の供給源は適切なドナーから得られる。一定の他の実施形態では、細胞の供給源は死体または細胞バンクから得られる。
一つの現在好ましい実施態様では、細胞は内皮細胞である。特に好ましい実施形態では、このような内皮細胞は血管組織、好ましくは動脈組織から得られるがこれに限られない。下記に例証されるとおり、使用に適した血管内皮細胞の一種類は、大動脈内皮細胞である。使用に適した別の種類の血管内皮細胞は、臍帯静脈内皮細胞である。そして、使用に適した別の種類の血管内皮細胞は、冠状動脈内皮細胞である。本発明による使用に適したさらに他のタイプの血管内皮細胞には、肺動脈内皮細胞および回腸動脈内皮細胞が含まれる。
現在好ましい別の実施態様では、適切な内皮細胞は、非血管組織から得られる。非血管組織は、本明細書で別に説明した任意の管状の解剖学的構造体から得られ、または任意の非血管組織または器官から得られる。
さらに別の実施態様では、内皮細胞は、内皮前駆細胞または幹細胞から得られる。さらに別の実施態様では、内皮細胞は、前駆細胞または幹細胞全般から得られる。別の好ましい実施態様では、細胞は、血管または非血管組織または器官から得られる同種、異種、または自家細胞でありうる。本発明には、以上のいずれかを遺伝的に変更、改変または加工したものも予定される。
さらなる実施態様では、本組成物を準備するために二種類以上の細胞が共培養される。たとえば、第一細胞が、生体適合性の移植可能材料に導入され、コンフルエントまで培養されうる。第一細胞の種類には、平滑筋細胞、繊維芽細胞、幹細胞、内皮前駆細胞、平滑筋細胞と繊維芽細胞の組み合わせ、他の任意の所望の細胞、または血管内皮細胞増殖を助ける環境をつくるのに適切な所望の細胞種の組み合わせ等が含まれうる。第一細胞がコンフルエントに達したら、第二細胞種が、コンフルエントの第一細胞種の上から、生体適合性マトリクスの中または内部に播種され、第一細胞種および第二細胞種の両方がコンフルエントになるまで培養される。第二細胞の種類には、たとえば内皮細胞または他の所望の細胞種、または細胞種の組み合わせが含まれうる。第一および第二細胞種は順に導入されてもよいし、単一の混合物として導入されてもよいと考えられる。細胞密度を改変して、内皮細胞に対する平滑筋細胞の比率を変えてもよいと考えられる。
平滑筋細胞または過増殖しやすい他の細胞種の過増殖を防止するために、手順が改変されうる。たとえば、第一細胞種がコンフルエントになった後、第二細胞種を導入する前に、第二細胞種に適した接着因子で培養物を被覆しうる。例示的な接着因子には、内皮細胞の接着を高めるために培養物をゼラチンで被覆することが含まれる。別の実施態様によれば、第二細胞種の培養中に培地にヘパリンを加えて、第一細胞種の増殖を減らし、第二細胞種に対する第一細胞種の所望の比率を最適化しうる。たとえば、最初に平滑筋細胞が成長した後にヘパリンを投与して、平滑筋細胞の増殖を制御し、平滑筋細胞に対する内皮細胞の比率を高くできる。
好ましい実施態様では、共培養は、まず生体適合性の移植可能材料に平滑筋細胞を播種して容器構造をつくることにより行われる。平滑筋細胞がコンフルエントに達したら、培養された平滑筋細胞の上から内皮細胞が移植可能材料に播種され、模擬血管が作製される。この実施態様は、本明細書に記載の方法に従い、たとえばAVグラフトまたは末梢バイパスグラフトに投与されて、補綴グラフト材料の一体化を促進できる。
本組成物の細胞に必要なのは、一つ以上の好ましい表現型または機能特性を有することだけである。本明細書中に既に記載したとおり、本発明は、容易に同定可能な表現型を有する細胞を、好ましいマトリクス(本明細書の他所で記載)と結びつけて、動静脈瘻または動静脈グラフト等の脈管アクセス構造体の処置に関連する血管内皮細胞の生理機能および/または管腔のホメオスタシスを促進、回復および/または調整できるという発見に基づく。
本発明の目的においては、本発明の細胞に典型的な、かかる好ましい容易に同定可能な表現型の一つは、下記のインビトロアッセイで測定される、血管平滑筋細胞の増殖を抑制または妨害する能力である。本明細書においてはこれを、抑制性の表現型と称する。
本発明の細胞の有する、別の容易に同定可能な表現型は、抗血栓性であるか血小板粘着および凝集を抑制できることである。抗血栓活性は、後述のインビトロヘパラン硫酸アッセイおよび/またはインビトロ血小板凝集アッセイを使用して測定できる。
本発明の代表的な有効な実施形態においては、細胞が前述の表現型を複数有する必要はない。一定の実施形態では、細胞は前述の表現型を複数有しうる。
前述の表現型は、血管内皮細胞等の機能的な内皮細胞に典型的であるが、このような表現型を有する非内皮細胞も、本発明の目的においては内皮細胞に類似すると考えられ、したがって本発明の用途に適している。内皮細胞に類似する細胞は、本明細書において内皮細胞の機能的アナログまたは内皮細胞の機能的模倣物とも称される。したがって、たとえば本明細書に開示される材料および方法の用途に適した細胞には、内皮細胞に類似する細胞を生じる幹細胞または前駆細胞、起源的には非内皮細胞であるが、本明細書に記載のパラメータを用いて内皮細胞のような機能をするといえる細胞;本明細書に記載のパラメータを用いて内皮細胞に類似する機能性を有するように加工または改変された、任意の起源の細胞も含まれる。
本発明の細胞は通常、ほぼコンフルエント、コンフルエント、またはコンフルエント後の集団にあり、本明細書で別に説明したもの等の好ましい生体適合性マトリクスと結合されたときに、上記の表現型の一つ以上を有する。当業者には当然のことながら、ほぼコンフルエント、コンフルエント、またはコンフルエント後の細胞集団は、様々な技術によって容易に同定可能であり、中でも最も一般的で広く容認されているのは、直接的な顕微鏡検査である。他の技術には、たとえば血球計算盤、コールターカウンタ等の標準的な細胞計測技術を用いた表面積あたりの細胞数の評価がある。
さらに、本発明の目的においては、内皮細胞に類似する細胞には、本明細書に記載のパラメータで測定されるところの、ほぼコンフルエント、コンフルエント、またはコンフルエント後の内皮細胞の機能性または表現型を真似または模倣する細胞が含まれるがこれに限られない。
したがって、通常の実務家は後述の詳細な説明および指針を使用すれば、本明細書に開示される移植可能材料の有効な実施形態の作製、使用、試験、および同定方法が分かるだろう。すなわち、本明細書に提供される教示は、本発明の移植可能材料を作製および使用するために必要な一切を開示している。さらに、本明細書に提供される教示は、有効に等価の細胞を含む組成物を同定、作製および使用するために必要な一切を開示している。根本的に必要なのは、等価の細胞を含む組成物が、本明細書に開示される方法に従った脈管アクセス構造体の処置に効果的であることだけである。熟練した実務家には当然のことながら、本組成物の等価の実施形態は、本明細書に提供される教示とあわせたルーチン試験だけを使用して同定できる。
一定の好ましい実施形態では、本発明の移植可能材料に使用される内皮細胞は、ヒト死体提供者の大動脈から摘出される。ロットの各細胞は、内皮細胞の純度、生物学的機能、細菌、カビ、公知のヒト病原体および他の外来性の薬剤の有無につき広範囲に試験された単一または複数のドナーから得られる。細胞は、後に培養で増殖させ、続いて生体適合性の移植可能材料内に配合するために、周知の技術を使用して凍結保存およびバンク化される。
(細胞の調製。)上述のとおり、適切な細胞は、様々な種類の組織および細胞種から得られる。一定の好ましい実施形態では、移植可能材料に使用されるヒト大動脈内皮細胞が、死体提供者の大動脈から摘出される。別の実施態様では、ブタ大動脈内皮細胞(セルアプリケーションズ、カリフォルニア州サンディエゴ)が、ヒト大動脈内皮細胞の摘出に用いるのと同様の方法により、正常なブタ大動脈から摘出される。各ロットの細胞が、内皮細胞の生存度、純度、生物学的機能、マイコプラズマ、細菌、カビ、イースト菌、公知のヒト病原体および他の外来性の薬剤の有無につき広範囲に試験された単一または複数のドナーから得られる。後に培養・増殖し、生体適合性の移植可能材料内に配合するために、細胞をさらに増殖、特徴付けし、周知の技術を用いて3〜6継代においてワーキング・セル・バンクとして凍結保存する。
ヒトまたはブタ大動脈内皮細胞は、フラスコあたり約15mlの血管内皮細胞増殖培地を添加して前処理したT―75フラスコ内で調製される。ヒト大動脈内皮細胞は、内皮増殖培地(EGM―2、キャンブレックス・バイオサイエンス、ニュージャージー州イーストルサフォード)で調製される。EGM―2は、2%FBSを含むEGM―2singlequotsを加えた内皮細胞基本培地(EBM―2、キャンブレックス・バイオサイエンス)を含む。ブタ細胞は、5%FBSと50μg/mlのゲンタマイシンを加えたEBM―2で調製される。フラスコは、約37℃およびCO25%/空気95%、湿度90%に維持されたインキュベータに、最低30分間配置される。一本または二本のバイアルの細胞を、−160℃〜140℃のフリーザから取り出し、約37℃で解凍する。解凍された各バイアルの細胞を、2つのT―75フラスコに、好ましくは約3×103細胞/cm3の密度で、しかし1.0×103以上および7.0×103以下の密度で播種し、細胞を含むフラスコを、インキュベータに戻す。約8〜24時間後に、スペント培地を除去し、新しい培地に置き換える。その後、細胞が好ましくは約85〜100%、しかし60%以上かつ100%以下のコンフルエンスに達するまで、培地を2〜3日毎に変える。移植可能材料が臨床応用を意図するものであるときは、ヒト大動脈内皮細胞の解凍後培養および本発明の移植可能材料の製造において、抗生物質を含まない培地だけが用いられる。
その後血管内皮細胞増殖培地を除去し、単層の細胞を10mlのHEPES緩衝食塩水(HEPES)ですすぐ。HEPESを除去し、2mlのトリプシンを加えてT―75フラスコの表面から細胞を剥離する。一旦剥離が生じたら、3mlのトリプシン中和液(TNS)を加えて酵素反応を止める。さらにHEPESを5ml加え、血球計を用いて細胞を数える。細胞懸濁液を遠心分離し、ヒト細胞の場合には、抗生物質を含まないEGM―2を使用して、約1.75×106細胞/mlの密度に調節し、またはブタ細胞の場合には、5%FBSと50μg/mlのゲンタマイシンを加えたEBM―2を使用して、約1.50×106細胞の密度に調節する。
(生体適合性マトリクス。)本発明によれば、移植可能材料には、生体適合性マトリクスが含まれる。マトリクスは、マトリクスに対する、マトリクス上への、またはマトリクス内部の細胞増殖および接着を許容する。マトリクスは、可撓性および順応性である。マトリクスは固体、半固体または流動可能な多孔質の組成物でありうる。本発明の目的においては、流動可能組成物とは、針、シリンジまたはカテーテル等の、注入または注入タイプの送達デバイスを使用して投与しやすい組成物を意味する。押出、放出または圧出を用いる他の送達デバイスも、本明細書に予定される。多孔質のマトリクスが好ましい。好ましい流動可能組成物は、保形性である。マトリクスは、可撓性の平面形態であってもよい。マトリクスはゲル、フォーム、懸濁液、粒子、マイクロキャリア、マイクロカプセルまたは繊維構造体の形であってもよい。目下好ましいマトリクスは、粒状形態である。
マトリクスは、血管の外面等に移植されると、生腐食する前に、少なくとも約56〜84日間、好ましくは少なくとも約7日間、より好ましくは少なくとも約14日間、最も好ましくは少なくとも約28日間、移植部位に属しうる。
一つの好ましいマトリクスは、吸収ゼラチンスポンジのGelfoam(登録商標)(ファイザー製薬、ニューヨーク州ニューヨーク)、(以下「Gelfoamマトリクス」)である。Gelfoamマトリクスは、特別処理、精製されたブタ皮膚ゼラチン溶液から調製される、多孔質の可撓性外科用スポンジである。
別の実施形態によれば、生体適合性マトリクス材料は、改変されたマトリクス材料でありうる。マトリクス材料の改変は、細胞がマトリクスと結合された時に、上述の細胞の表現型(たとえば抑制性の表現型)を含む細胞の機能が最適化および/または制御されるように選択されればよい。一実施形態によれば、マトリクス材料の改変には、平滑筋細胞の増殖を阻害し、炎症を抑え、ヘパラン硫酸の生産を増加させ、プロスタサイクリンの生産を増加させ、および/またはTGF―β1の生産を増加させる細胞の能力を増強する接着因子または接着ペプチドでマトリクスを被覆することが含まれる。例示的な接着因子には、たとえばフィブロネクチン、フィブリンゲル、および標準的な水溶性カルボジイミドの反応を利用して共有結合した細胞接着リガンド(RGD等)が含まれる。その他の細胞接着リガンドには、RGDY、REDVY、GRGDF、GPDSGR、GRGDYおよびREDVを含むがこれに限定されない細胞接着認識配列を有するペプチドが含まれる。
別の実施形態によれば、マトリクスはGelfoam以外のマトリクスである。他の例示的なマトリクス材料には、フィブリンゲル、アルギン酸塩、ポリスチレンスルフォン酸ナトリウムのマイクロキャリア、コラーゲンで被覆されたデキストランのマイクロキャリア、PLA/PGAおよびpHEMA/MMA共重合体(各共重合体の重合体比率1〜100%)等が含まれる。好ましい実施形態によれば、これらその他のマトリクスは、上に詳述されるように接着因子または接着ペプチドを含むように改変される。例示的な接着因子には、たとえばゼラチン、コラーゲン、フィブロネクチン、フィブリンゲル、および標準的な水溶性カルボジイミドの反応を利用して共有結合した細胞接着リガンド(RGD等)が含まれる。その他の細胞接着リガンドには、RGDY、REDVY、GRGDF、GPDSGR、GRGDYおよびREDVを含むがこれに限定されない細胞接着認識配列を有するペプチドが含まれる。
別の実施形態によれば、生体適合性マトリクス材料は、マトリクスに対する細胞接着性を高めるために、物理的に改変される。一実施形態によれば、マトリクスは力学的性質を増強し、細胞接着性および増殖性を高めるために架橋される。好ましい実施形態によれば、アルギン酸塩マトリクスが、まず硫酸カルシウムを用いて架橋され、次に塩化カルシウムおよび慣用的プロトコルを用いた第二の架橋ステップが行われる。
さらに別の実施形態によれば、生体適合性マトリクスの孔径が改変される。好ましいマトリクス孔径は、約25μm〜約100μm、好ましくは約25μm〜50μm、より好ましくは約50μm〜75μm、さらに好ましくは約75μm〜100μmである。他の好ましい孔径には、約25μmより小さな孔径、および約100μmより大きな孔径が含まれる。一実施形態によれば、塩浸出技術を用いて孔径が改変される。塩化ナトリウムを、マトリクス材料と溶媒の溶液に混合し、溶液を型に注ぎ込み、溶媒を蒸発させる。その後マトリクス/塩のブロックを水に浸して塩を浸出させ、多孔質構造体を得る。マトリクスは溶液中に含まれるが塩は含まれないように、溶媒が選択される。代表的な溶液の一つには、PLAおよび塩化メチレンがある。
代替的な実施形態によれば、二酸化炭素気泡を非固体の形態のマトリクスに取り込み、その後適切な界面活性剤で安定化させる。その後減圧を用いて気泡を除去し、多孔質構造体を得る。
別の実施形態によれば、凍結乾燥技術を利用して、氷微粒子の冷凍速度を用いて異なる大きさの孔を形成して、マトリクスの孔径を制御する。たとえば、約0.1〜2%ブタまたはウシゼラチンのゼラチン溶液を、型またはディッシュに注ぎ込み、様々な異なる温度で予備冷凍した後、しばらく凍結乾燥させる。材料をその後、好ましくは、紫外線(254nm)を使用するかグルテルアルデヒド(ホルムアルデヒド)を加えて架橋しうる。予備冷凍温度(たとえば−20℃、−80℃または−180℃)、凍結乾燥温度(約−50℃での凍結乾燥)、およびゼラチン濃度(0.1%〜2.0%。孔径は溶液中のゼラチン濃度に概して反比例する)の変動は、いずれもマトリクス材料に生じる孔径に影響し、好ましい材料をつくるために改変されうる。熟練した技術者には当然のことながら、適切な孔径とは、本明細書で別に説明した表現型を有する最適な細胞集団を促進および維持するものである。
(可撓性の平面形態。)本明細書に教示されるとおり、生体適合性マトリクスの平面形態は、様々な形状および大きさで構成でき、好ましくは瘻、グラフト、末梢グラフトまたは他の脈管アクセス構造体およびその周囲部、隣接または周辺部に移植するのに適し、アクセス構造体およびこれに付随する血管の表面の輪郭に順応できる形状および大きさである。好ましい実施形態によれば、単一のマトリクス片が、処置する個々の脈管アクセス構造体に適用するような大きさで構成される。
一実施形態によれば、生体適合性マトリクスは、可撓性の平面形態として構成される。血管等の管状構造体に投与するためまたは血管吻合部等の脈管アクセス構造体に投与するために構成された、例示的実施形態が図1に示される。図1においては、長さ、幅、厚みおよび表面積の特徴は、尺度どおりまたは比率どおりに示されていない。図1は、非限定的な例示的実施形態である。
図1においては、可撓性の平面形態20は、適切な生体適合性マトリクス片から形成されている。必要なのは、可撓性の平面形態20が可撓性で、血管等の管状構造体の外面の輪郭に対して順応および/または適応できるということのみである。可撓性の平面形態20は血管の外面に接触でき、外面を包み、または外面に巻きつくことができる。
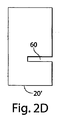
図2Aに示される一つの例示的実施形態によれば、輪郭成形した可撓性の平面形態20´は、タブ40に接続されたブリッジ50に接続されたボディ30等の画定可能領域を含むように構成されうる。タブ40は、ブリッジ50によりボディ30から分離できるが、数領域は連続した全体を形成する。一つの例示的実施形態によれば、これらの数領域の内部エッジは、輪郭成形した可撓性の平面形態20´の内部スロット60を画定するように調整される。好ましい実施形態によれば、内部スロット60を画定するこれらの数領域は、輪郭成形した可撓性の平面形態20´内部の第一成端点62と、輪郭成形した可撓性の平面形態20´の外部エッジ上の第二成端点64と、幅66とをさらに画定する。この特定の例示的実施形態においては、第一成端点62は、タブ40とブリッジ50の間の境界にあり、第二成端点64は、タブ40とボディ30の間の境界にある。
一定の実施形態では、上記のタブ40、ボディ30およびブリッジ50により画定されるスロット60の幅66は、好ましくは約0.01〜約0.04、より好ましくは約0.05〜約0.08、最も好ましくは約0.06インチであることが予定される。好ましくは、可撓性の平面形態20´のスロット60の幅66は、植え付けられた細胞がスロット60の幅66にわたり連続的なコンフルエント層または細胞ブリッジを形成するのを阻止するために十分な寸法である。しかし、細胞が幅66にわたったとしても、このような細胞層または細胞ブリッジを単に切断する等の方法により中断することにより、スロット60およびスロット幅66を画定する実施形態を本明細書の記載にしたがい使用できる。
本発明では、スロットが画定されるように平面形態を一部切断することを熟練技術者に指示することにより、図1の可撓性の平面形態20´がスロット60を使用直前に画定するようにしてもよい。
本明細書に開示される本発明は一部、輪郭成形したおよび/または順応性のある可撓性の平面形態であることにより、インプラントまたは植え付けられた細胞の完全性を損なうことなく移植可能材料を最適に管状構造体に適用できるという発見に基づく。一つの好ましい実施形態は、外科的に処置された血管組織に対する接触および順応を最適化し、移植可能材料の重複の程度を制御する。外膜スペースにおける移植可能材料の過度の重複は、処置した血管に圧点を生じ、血管による血流を制限し、ホメオスタシスおよび正常な治癒を遅らせおよび/または阻害しうる他の混乱を生じる可能性がある。熟練した技術者は、体内移植時の過度の重複を認識し、移植可能材料を再配置または変更する、たとえば切る等する必要を認識するだろう。さらに、他の実施形態では、移植可能材料の重複は、移植可能材料内で分散される治療剤の過剰投与につながりうる。本明細書の他所で記載のとおり、化学薬品または他の外因的に供給される治療剤が、インプラントに選択的に加えられうる。一定の他の実施形態においては、このような薬剤が、生体適合性マトリクスに加えられ、細胞の非存在下で投与されうるが、このように使用される生体適合性マトリクスは、選択的にスロットを画定する。
これに対して、移植可能材料が目標の管状構造体と適切に接触しないと、植え付けられた細胞が供給する臨床的利益を十分受けられず、あるいは移植可能材料に加えられた治療剤の投与が不足する可能性がある。熟練した技術者は、体内移植時の接触が最適を下回る場合には、再配置および/またはさらなる移植可能材料が必要となることを認識するだろう。
(流動可能組成物。)本明細書に予定される一定の実施形態においては、本発明の移植可能材料は、粒状の生体適合性マトリクスを含む流動可能組成物である。注射可能タイプの送達デバイスで使用され、血管の内部を誘導することによる腔内(血管内)投与、または経皮的局所投与が可能な、任意の非固体の流動可能組成物が本明細書で予定される。流動可能組成物は、好ましくは保形性のある組成物である。したがって、本明細書に予定される流動可能タイプの粒状マトリクスの中、上、または内部に細胞を含む移植可能材料は、内径が約22〜約26ゲージであり、好ましくは約1〜約3mlに約100万個の細胞を含む粒状材料を含む流動可能組成物を、約50mg送達できる任意の注射可能送達デバイスによる使用のために調製されればよい。
目下好ましい実施形態によれば、流動可能組成物には、ブタ皮膚ゼラチンに由来する製品である、Gelfoam(登録商標)粒子、Gelfoam(登録商標)粉末、または粉砕Gelfoam(登録商標)等の生体適合性粒状マトリクス(ファイザー製薬、ニューヨーク州ニューヨーク、以下「Gelfoam粒子」)が含まれる。別の実施形態によれば、粒状マトリクスは、架橋したデキストランのマトリクスと結合した変性コラーゲンを含む、Cytodex―3(アマーシャム・バイオサイエンス、ニュージャージー州ピスキャタウェイ)マイクロキャリアである。
代替的な実施形態によれば、生体適合性の移植可能粒状マトリクスは、改変された生体適合性マトリクスである。改変には、移植可能マトリクス材料のために上述したものが含まれる。
この方法で用いるのに適切な流動可能組成物の例は、本明細書と同日付で出願されており全内容が参照により本明細書に組み込まれる同時係属中の出願、PCT/US__(代理人整理番号ELV―008PCと同じ)と、本明細書と同日付で出願されており全内容が参照により本明細書に組み込まれる同時係属中の出願、PCT/US__(代理人整理番号ELV―009PCと同じ)において開示されている。
(生体適合性マトリクスの細胞播種。)事前に切断した適切な生体適合性マトリクス片または適切な生体適合性の流動可能マトリクスのアリコートに、約37℃、CO25%/空気95%で抗生物質を含まないEGM―2を加えて12〜24時間再水和させる。その後、移植可能材料を再水和容器から取り出し、個々の組織培養ディッシュに配置する。約1.5〜2.0×105細胞(1.25〜1.66×105細胞/cm3)の好ましい密度で生体適合性マトリクスに播種し、約37℃およびCO25%/空気95%、湿度90%に維持されたインキュベータに3〜4時間配置し、細胞接着を促進する。その後、播種したマトリクスを、EGM―2と0.2μmフィルタを含むキャップを備えた個々の容器(アメリカンマスターテック、カリフォルニア州ローディ)チューブに配置し、約37℃およびCO25%/空気95%でインキューベートする。その後細胞がコンフルエンスに達するまで、培地を2〜3日ごとに変える。一つの好ましい実施形態における細胞は6継代であるが、それを下回るか上回る継代の細胞が使用されてもよい。本発明のさらなる実施形態によるさらなる移植可能材料の調製プロトコルは、__に出願されており全内容が参照により本明細書に組み込まれる同時係属中の出願、PCT/US__(代理人整理番号ELV―009PCと同じ)に開示されている。
(細胞増殖曲線およびコンフルエンス。)移植可能材料の試料を、3日目または4日目、6日目または7日目、9日目または10日目、および12日目または13日目、またはその前後で取り出し、細胞を計数し、生存率を評価し、増殖曲線を作製および評価して、増殖特性を評価し、ほぼコンフルエンス、コンフルエンス、またはコンフルエンス後に達しているか測定する。ブタ大動脈内皮細胞を移植したロットを含む移植可能材料の2つのプレパラートの代表的な増殖曲線が、図3Aおよび3Bに示される。これらの例においては、移植可能材料は可撓性の平面形態である。一般に通常の技術者は、たとえば初期の時点での細胞数の増加の観察等、満足できる細胞増殖の徴候を認め(図3Aでは約2〜6日目の間)、次いでほぼコンフルエントの時期を認め(図3Aでは約6〜8日目の間)、次いでコンフルエンスに達すると細胞数が横ばいとなるのを認め(図3Aでは約8〜10日目の間)、そして細胞がコンフルエント後になると細胞数が維持されるのを認める(図3Aでは約10〜14日目の間)等、初期、中期および後期の時点での許容できる細胞増殖の徴候を認めるだろう。本発明の目的においては、少なくとも72時間横ばいである細胞集団が好ましい。
細胞数は、トリプシンとEDTAの溶液中0.8mg/mlのコラゲナーゼ溶液で移植可能材料のアリコートを完全に分解して得られる。分解された移植可能材料の容積を測定した後、既知量の細胞懸濁液を0.4%トリパンブルーで希釈し(細胞対トリパンブルー4:1)、トリパンブルー排除により生存率を評価する。血球計算盤を使用して生存細胞、死細胞、および全細胞を数える。培養日数に対する生存細胞数をとって、増殖曲線を作製する。細胞は、コンフルエンスに達した後出荷され、移植される。
本発明の目的においては、コンフルエンスは、移植可能材料の可撓性の平面形態(1.0×4.0×0.3cm)に含まれる場合には少なくとも約4×105細胞/cm3の細胞が存在し、可撓性の組成物に含まれる場合には、好ましくは合計数約7×105〜1×106細胞/アリコート(50〜70mg)の細胞が存在することと定義される。いずれの場合も、細胞生存率は好ましくは少なくとも約90%であるが、80%は下回らない。細胞が12日目または13日目までにコンフルエントにならない場合は、培地を変えてもう一日培養を続ける。コンフルエンスに達するか、播種から14日後までこのプロセスを続ける。14日目に細胞がコンフルエントでない場合は、ロットを廃棄する。プロセス中のチェックを行った後に細胞がコンフルエントであると判定されたら、最後の培地交換を行う。この最後の培地交換は、フェノールレッドを含まず抗生物質も含まないEGM―2を用いて行う。培地交換の直後に、チューブに出荷用の無菌プラグ・シールキャップを取り付ける。
(機能性の評価。)本明細書に記載の発明の目的においては、移植可能材料は、体内移植の前にさらに機能性の徴候を試験される。たとえば、培養期間中に調整された培地を回収し、培養内皮細胞によって生産されるヘパラン硫酸、トランスフォーミング成長因子―β1(TGF―β1)、塩基性線維芽細胞増殖因子(b―FGF)、および一酸化窒素の値を確認する。一定の好ましい実施形態では、可撓性の平面形態の総細胞数が少なくとも約2、好ましくは少なくとも約4×105細胞/cm3であり、生存細胞の割合が少なくとも約80〜90%、好ましくは90%以上、最も好ましくは少なくとも約90%であり、調整培地のヘパラン硫酸が少なくとも約0.5〜1.0、好ましくは少なくとも約1.0microg/106細胞/日であるときに、移植可能材料を本明細書に記載の目的に使用できる。調整培地のTGF―β1は少なくとも約200〜300、好ましくは少なくとも約300picog/ml/日であり、調整培地のb―FGFは約200picog/mlを下回り、好ましくは約400picog/ml以下である。
ヘパラン硫酸の値は、通常のジメチルメチレンブルー・コンドロイチナーゼABC分解分光学的アッセイを用いて定量できる。硫酸グリコサミノグリカン(GAG)の全量は、ジメチルメチレンブルー(DMB)色素結合アッセイを使用して測定され、この方法では回収培地で希釈された既知量の精製コンドロイチン硫酸を用いて作られた標準曲線と未知試料が比較される。DMB発色試薬を加える前に、さらなる調整培地の試料をコンドロイチナーゼABCと混合してコンドロイチンとデルマタン硫酸を分解する。すべての吸光度は、GAG標準液と混合されたDMB染料の最大波長吸光度を測定し、通常515〜525nmである。調整培地試料中の全体の硫酸グリコサミノグリカン濃度からコンドロイチンおよびデルマタン硫酸の濃度を減算することにより、ヘパラン硫酸濃度/106細胞/日が算出される。精製コンドロイチン硫酸の試料を分解することにより、コンドロイチナーゼABCの活性が確認される。精製コンドロイチン硫酸の分解が100%を下回る場合は、調整培地試料が適切に是正される。ヘパラン硫酸のレベルは、モノクローナル抗体を利用したELISAアッセイを用いて定量されてもよい。
TGF―β1およびb―FGFの値は、モノクローナルまたはポリクローナル抗体、好ましくはポリクローナルを利用したELISAアッセイを用いて定量できる。対照回収培地も、ELISAアッセイを用いて定量でき、試料は、対照培地中のTGF―β1およびb―FGFの値をもとに適切に補正される。
一酸化窒素(NO)値は、標準的なグリース反応アッセイを用いて定量できる。一酸化窒素は過渡的で不安定な性質のため、ほとんどの検査法に適さない。しかし、一酸化窒素二つの安定した分解生成物である硝酸塩(NO3)と亜硝酸塩(NO2)は、通常の光度測定法を使用して検出できる。グリース反応アッセイは、硝酸還元酵素の存在下で酵素的に硝酸塩を亜硝酸塩に変換する。亜硝酸塩が、約540nmの範囲の可視光を吸収するアゾ染料の着色生成物として、比色定量により検出される。硝酸塩を全て亜硝酸塩に変換し、未知試料中の亜硝酸塩の総濃度を測定し、その後、得られた亜硝酸塩の濃度を、既知量の硝酸塩を亜硝酸塩に変換して作った標準曲線と比較して、システム中の一酸化窒素の値が測定される。
前述の好ましい抑制性の表現型は、以下の平滑筋細胞の増殖および血栓症抑制の定量的インビトロアッセイだけでなく、上述のヘパラン硫酸、TGF―β1、NOおよび/またはb―FGFの定量アッセイを使用して評価される。本発明の目的においては、これらの代替的インビトロアッセイの一つ以上により、移植可能材料が好ましい抑制性の表現型を有することが確認された場合に、移植可能材料は体内移植の準備が整っている。
平滑筋細胞の増殖をインビトロで評価するために、培養内皮細胞に伴う抑制のマグニチュードを測定する。ブタまたはヒト大動脈平滑筋細胞を、24穴組織培養プレートの平滑筋細胞増殖培地(SmGM―2、キャンブレックス・バイオサイエンス)に低密度に播種する。細胞を24時間接着させる。その後培地を0.2%FBSを含む平滑筋細胞基本培地(SmBM)に48〜72時間置き換えて細胞増殖を停止させる。調整培地はコンフルエント後の内皮細胞培養地から調製され、2XSMC増殖培地により1:1で希釈され、培養地に加えられる。平滑筋細胞増殖抑制の正の対照が、各アッセイに含まれる。3〜4日後に、各試料の細胞数を、コールターカウンタを使用して数える。調整培地を加える直前のウェルあたりの平滑筋細胞の数と、調整培地および対照培地(増殖因子を添加したおよび添加しない標準の増殖培地)への曝露から3〜4日後のそれとを比較することにより、平滑筋細胞増殖に対する調整培地の影響を測定する。調整培地試料に伴う抑制のマグニチュードを、正の対照に伴う抑制のマグニチュードと比較する。好ましい実施形態によれば、調整培地が、ヘパリン対照が抑制できる分の約20%を阻害する場合には、移植可能材料は抑制性であるとみなされる。
血栓症の抑制をインビトロで評価するために、培養内皮細胞に伴うヘパラン硫酸の値を測定する。ヘパラン硫酸は、抗増殖性および抗血栓性の両方の性質を有する。上に詳述した通常のジメチルメチレンブルー・コンドロイチナーゼABC分光学的アッセイまたはELISAアッセイのいずれかを用いて、106細胞あたりヘパラン硫酸濃度が算定する。調整培地のヘパラン硫酸が少なくとも約0.5〜1.0、好ましくは少なくとも約1.0microg/106細胞/日である場合に、移植可能材料を本明細書の目的で使用できる。
血栓症の抑制を評価する別の方法は、インビトロにおける多血小板血漿に伴う血小板凝集の抑制のマグニチュードを測定することを伴う。ブタ血液試料に、クエン酸ナトリウムを室温で加えてブタ血漿を得る。クエン酸血漿を低速で遠心分離して赤血球および白血球をペレットにし、血漿中に懸濁された血小板を得る。コンフルエント後の内皮細胞培養地から調整培地を調製し、多血小板血漿のアリコートに加える。血小板凝集物質(アゴニスト)を、対照として血漿に加える。血小板アゴニストには一般にアラキドン酸、ADP、コラーゲン、エピネフリン、およびリストセチン(シグマアルドリッチ社、ミズーリ州セントルイスから販売)が含まれる。さらなる血漿のアリコートには血小板アゴニストまたは調整培地を加えず、ベースラインの自発的血小板凝集を評価する。各アッセイには、血小板凝集の抑制の正の対照も含まれる。例示的な正の対照には、アスピリン、ヘパリン、アブシキシマブ(ReoPro(登録商標)、イーライ・リリー、インディアナ州インディアナポリス)、チロフィバン(Aggrastat(登録商標)、メルク、ニュージャージー州ホワイトハウスステーション)、またはエプチフィバチド(Integrilin(登録商標)、ミレニアム・ファーマスーティカルズ社、マサチューセッツ州ケンブリッジ)が含まれる。その後、全試験条件で生じた血小板凝集を、血小板凝集計を使用して測定する。血小板凝集計は、光学濃度をモニタすることにより血小板凝集を測定する。血小板が凝集するほど、多くの光が試料を通過できる。血小板凝集計の結果から「血小板凝集ユニット」、すなわち血小板が凝集する速度の関数が得られる。凝集は、アゴニストを加えてから6分後の凝集能として評価される。調整培地を加える前のベースラインの血小板凝集と、調整培地および正の対照に多血小板血漿を曝露した後のそれとを比較することにより、血小板凝集に対する調整培地の効果を測定する。結果は、ベースラインに対する比率として表される。調整培地試料に伴う抑制のマグニチュードを、正の対照に伴う抑制のマグニチュードと比較する。好ましい実施形態によれば、調整培地が、正の対照が抑制できる分の約20%を抑制する場合は、移植可能材料は抑制性であるとみなされる。
体内移植の準備が整ったら、可撓性の平面形態を含む移植可能材料は、最終的な製品容器に準備される。好ましくは各製品容器には、約45〜60ml、好ましくは約50mlの、フェノールレッドも抗生物質も含まない内皮増殖培地(たとえば内皮増殖培地(EGM―2)中の、立方センチあたりの生存細胞が少なくとも約90%の、たとえばヒト大動脈内皮細胞等、単一の死体ドナー供給源から得た細胞を、好ましくは約5〜8×105細胞、好ましくは少なくとも4×105細胞/cm3伴う、1×4×0.3cm(1.2cm3)の無菌の材料片が含まれる。ブタ大動脈内皮細胞が使用される場合も、増殖培地はフェノールレッドを含まないEBM―2であるが、5%FBSおよび50μg/mlのゲンタマイシンが付加される。
他の好ましい実施形態では、流動可能な粒状形態を含む移植可能材料が最終的な製品容器に準備される。製品容器にはたとえば、フィルタキャップまたは予め取り付けたシリンジで改変した密閉組織培養容器が含まれ、その各々に、好ましくはアリコートにつき約45〜60ml、好ましくは約50mlの内皮増殖培地中の内皮細胞を全部で約7×105〜約1×106植え付けられた約50〜60mgの粒状材料が含まれる。
(移植可能材料の貯蔵期限。)ほぼコンフルエント、コンフルエント、またはコンフルエント後の細胞集団を含む移植可能材料は、室温で、安定して生存可能状態で少なくとも2週間維持できる。好ましくは、このような移植可能材料は、FBSを添加したまたは添加しない約45〜60ml、より好ましくは50mlの輸送培地中に維持される。輸送培地には、フェノールレッドを含まないEGM―2培地が含まれる。FBSは、輸送培地に対して最高約10%FBSまで、または総濃度約12%FBSまで添加されうる。しかし、FBSは体内移植の前に移植可能材料から除去しなければならないため、体内移植の前に必要なすすぎ時間を減らすために、輸送培地に使用するFBSの量を制限することが好ましい。
(移植可能材料の凍結保存。)コンフルエントの細胞集団を含むコンフルエントの移植可能材料は、最終的に解凍した時に臨床的効力または完全性が減ぜられることなく、貯蔵および/または診療所への輸送のために凍結保存されうる。好ましくは、移植可能材料は15mlクリオバイアル(Nalgene(登録商標)、ナルジェヌンク・インターナショナル、ニューヨーク州ロチェスター)で、約5%〜20%のDMSO、約2〜8%のデキストランおよび約50〜75%のFBSを含む約5mlのCryoStor CS―10溶液(バイオライフ・ソリューションズ、ニューヨーク州オスウィーゴ)中に凍結保存される。クリオバイアルは、低温イソプロパノール(または冷凍速度を制御する任意の物質)の水浴に配置され、約−80℃のフリーザへ移されて約4時間、その後液体窒素(約−150〜−165℃)へ移される。
凍結保存された移植可能材料のアリコートは、その後室温で約15分間ゆっくり解凍され、次にさらに約15分間室温の水浴で解凍される。その後材料は、洗浄用培地で約3度洗浄される。洗浄用培地には、フェノールレッドを含まず50μg/mlのゲンタマイシンを含むEBMが含まれる。最初の二つのすすぎ手順は、室温で約5分間行われる。最後のすすぎ手順は、37℃、5%CO2で、約30分間行われる。
解凍およびすすぎ手順の後、凍結保存された材料は、約10mlの回復溶液中で約48時間安置される。ブタ内皮細胞の場合は、回復溶液は37℃、5%CO2で、5%FBSと50μg/mlゲンタマイシンを加えたEBM―2である。ヒト内皮細胞の場合には、回復溶液は抗生物質を含まないEGM―2である。使用および/または貯蔵または輸送のために梱包する前に、少なくとももう24時間、さらに解凍後調整を行うことができる。
体内移植の直前に、培地がデカントされ、移植可能材料が約250〜500mlの無菌食塩水(USP)ですすがれる。最終製品の培地には、医療研究機関への輸送中に細胞の生存を維持するために、必要に応じて少量のFBSが含まれる。FBSは、Title9米国連邦規制基準(CFR):動物およびその製品(Animal and Animal Products)にしたがい細菌、カビおよび他のウイルス性因子の有無につき広範囲に試験されている。体内移植の直前にすすぎの手順が用いられ、これにより、輸送されたFBSの量がインプラントあたり好ましくは0〜60ngに減少する。
ヒト患者一人あたりに移植される全細胞数は、好ましくは体重1kgあたり約1.6〜2.6×104個であるが、体重1kgあたり約2×103以上、約2×106以下である。
本明細書で意図されるように、本発明の移植可能材料には、好ましくは生存率が約90%で、好ましくは可撓性の平面形態につき約4×105細胞/cm3の密度であり、コンフルエント時には少なくとも約0.5〜1.0、好ましくは少なくとも1.0microg/106細胞/日のヘパラン硫酸と、少なくとも約200〜300、好ましくは少なくとも約300picog/ml/日のTGF―β1と、少なくとも約210picog/mlを下回る、好ましくは約400picog/ml以下のb―FGFとを含む調整培地をつくる細胞、好ましくは血管内皮細胞が含まれる。
(可撓性の平面形態の移植可能材料の送達)
(一般的な考慮事項。)移植可能材料は、様々な形態で脈管アクセス構造体に投与できる。一つの好ましい実施形態によれば、移植可能材料は、瘻、グラフト、末梢グラフトまたは他の脈管アクセス構造体およびその周囲に隣接して移植するのに適し、アクセス構造体およびこれに付随する血管の表面の輪郭に順応できる形状および大きさの、可撓性の平面形態である。
一つの好ましい実施形態によれば、単一の移植可能材料片が、処置する脈管アクセス構造体に適用されるために、大きさを定められる。別の実施形態によれば、可撓性の平面形態の複数の移植可能材料、たとえば2、3、4、5、6、7、8またはそれ以上のマトリクス材料片を、一つの脈管アクセスの箇所に適用できる。さらに、脈管アクセス構造体に沿った一つ以上の箇所を、一つ以上の移植可能材料片で処置できる。たとえば動静脈グラフトの場合には、近位静脈吻合部、遠位静脈吻合部、および遠位静脈セクションのそれぞれを、一つ以上の移植可能材料片で処置できる。
一つの非限定的な実施形態によれば、移植可能材料は、血管の外面に順応するように構成される。非限定的な平面形態の例が、図1に示される。図1においては、例示的な可撓性の平面形態20は、長さ12、幅14、および高さ16を有する。一つの好ましい実施形態によると、可撓性の平面形態20の長さ12は約2cm〜約6cmであり、可撓性の平面形態20の幅14は約0.5cm〜約2cmであり、可撓性の平面形態20の高さ16は約0.1cm〜約0.5cmである。
別の実施形態によれば、可撓性の平面形態20は、血管または脈管アクセス構造体の外面に順応する、解剖学的に輪郭成形した形状として構成されうる。脈管アクセス構造体への投与のために構成された、解剖学的に輪郭成形した可撓性の平面形態20´が、例として図2Aに示され、以下に詳述される。
本明細書で別に説明したとおり、図2Aの輪郭成形した可撓性の平面形態20´は、様々な幾何学的形態で構成されうる。たとえば、一実施形態によれば、輪郭成形した可撓性の平面形態20´は、内部スロット60を画定する数領域を含む。さらなる実施形態によれば、輪郭成形した可撓性の平面形態20´のエッジおよび/または内部スロット60のエッジは、角度がついているか湾曲している。別の実施形態によれば、輪郭成形した可撓性の平面形態20´の高さ16´は、長さ12´および/または幅14´にわたり変化する。さらに、輪郭成形した可撓性の平面形態20´の構成および使用目的によっては、一つ以上のタブ40、ブリッジ50および/またはスロット60がありうる。スロットの特徴に関しては、スロットは、輪郭成形した可撓性の平面形態20´の中、上、または内部のどこに画定されてもよい。均一な幅のスロット、または様々な幅のスロットが画定されればよい。スロットは、線形、非線形または湾曲して画定されうる。
少なくとも一つのスロット60を含む、本発明の輪郭成形した可撓性の平面形態20´の複数の実施形態を示す図2B、2C、2Dおよび2Eでは、輪郭成形した可撓性の平面形態20´は、一定の実施形態において一つ以上のスロットを画定し、本明細書に開示される方法に従って使用されうる。輪郭成形した可撓性の平面形態20´の上または内部に画定されるスロット60は、輪郭成形した可撓性の平面形態20´の任意のエッジに合わせられるか、輪郭成形した形態20´の内部を貫通しうる。次に図2Eでは、輪郭成形した可撓性の平面形態20´の中または内部の幅66またはスロット60の全体の形状は、均一の幅または様々な幅で、線形、非線形または湾曲して画定されうる。
図2Fおよび2Gでは、輪郭成形した可撓性の平面形態20´は、異なる幅66および66´をそれぞれ有する、スロット60または60´を画定しうる。
図示されるように、図2Gのスロット60´および幅66´は、本明細書の他所で触れたとおり、実務家が体内移植時に可撓性の平面形態20´を切断し、それにより、図2Gに示される輪郭成形した可撓性の平面形態20´に変える実施形態をあらわす。
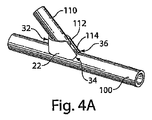
一実施形態によれば、動静脈瘻等の血管吻合部の側端の結合を、本発明の移植可能材料を使用して処置できる。可撓性の平面形態の移植可能材料を端側血管吻合部に送達するための、例示的な方法のステップが、図4A、4Bおよび4Cに示される。
図4Aでは、第一移植可能材料片22の中央部32が、血管100、110が合流する接合部112にくるまで、第一移植可能材料片22の一端部34または第二端部36を、吻合セグメント110の下に通すことにより、第一移植可能材料片22が脈管アクセス構造体に供給される。その後、移植可能材料を縫合線114の中心に保ちながら、端部34、36が接合部112の縫合線114に巻き付けられる。一実施形態によれば、第一移植可能マトリクス材料片22の端部34、36は、第一移植可能マトリクス材料片22を固定するのに十分なだけ重複しうる。別の実施形態によれば、第一移植可能マトリクス材料片22の端部34、36は、重複しない。第一移植可能マトリクス材料片22の端部34、36、または他の任意の移植可能マトリクス材料片同士は、合流する必要はないし、重複する必要はないし、血管100あるいは110の周囲全体に巻き付く必要もない。一つの好ましい実施形態によれば、第一移植可能マトリクス材料片22の端部34、36は、引き伸ばしたり裂いたりせずに、吻合接合部112のまわりに可能な限り巻き付けられる。血管の適切な被覆が達成されていれば足りる。熟練技術者は、移植可能材料の投与が正しくなされたかを見分けるだろう。
図4Bでは、別の実施形態にしたがって、第二移植可能材料片24が選択的に適用され、第二移植可能材料片24の中央部42が、吻合接合部112、隣接または周辺部にあわせられる。第二移植可能材料片24の端部44、46は、血管100に巻き付けられる。図4Aの第一移植可能材料片22について述べたように、第二移植可能マトリクス材料片24の端部44、46は、触れても、重複しても、血管100または110全体の周りに巻き付けられてもよいが、そのようにすることは必要ではない。
図4Cでは、さらに別の実施形態に従って、第三移植可能材料片26が、吻合接合部112の遠位の、処置される血管100の近位血管セグメント116に選択的に配置される。一実施形態によれば、第三移植可能材料片26は血管100に沿って縦に配置され、第三移植可能材料片26の第一端部54は吻合接合部112、隣接または周辺部におかれ、第三移植可能材料片26の第二端部56は吻合接合部112の遠位におかれる。図4Aの第一移植可能材料片22について述べたように、第三移植可能マトリクス材料片26の端部54、56は、触れても、重複しても、血管100全体の周りに巻き付けられてもよいが、そのようにすることは必要ではない。
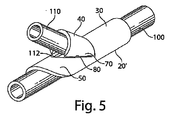
代替的な実施形態によれば、スロット60を画定する、単一片の輪郭成形した可撓性の平面形態20´、たとえば図2Aに示される例示的な輪郭成形した形態が、たとえば端側吻合等の脈管アクセス構造体に供給される。スロット60を画定する輪郭成形した可撓性の平面形態20´の移植可能材料の、端側吻合部、隣接または周辺部への移植が、図5に示される。移植可能材料を巻き付ける方法で使用する場合は、吻合部および隣接する脈管構造の両方を処置するのに、単一の移植可能マトリクス材料片が適切であると考えられる。各輪郭成形した可撓性の平面形態20´が、特定の脈管アクセス構造体に適用するための大きさで形成され、したがって当該特定の脈管アクセス構造体および隣接する脈管構造にホメオスタシス環境をつくるための適切な被覆率と、十分な値の内皮細胞因子および/または治療剤を供給するように予め成形される。
図5では、一実施形態にしたがい、タブ40からボディ30を切り離すことにより、スロットを画定する単一の輪郭成形した20´が吻合部に供給される。ボディ30は、主要血管100の表面に沿って配置される。ブリッジ50は、主要血管100の表面および第二血管110の分岐の下に配置される。その後タブ40が分岐血管110周辺にもってこられ、タブ40が、分岐血管110の上面に沿って配置される。
図5によれば、単一片の輪郭成形した可撓性の平面形態20´は、二つの基準点70、80を含む(図2Aも参照)。図5に示されるとおり、端側吻合の部位に投与されると、二つの基準点70、80がそろう。第一基準点70はタブ40上に設置され、第二基準点80はブリッジ50上に設置される(図2Aも参照)。輪郭成形した可撓性の平面形態20´の一実施形態においては、移植前の基準点70、80は、約0.5インチ、好ましくは約1インチ未満、より好ましくは約1インチ、最も好ましくは1.5インチ以下離れている。輪郭成形した可撓性の平面形態20´が吻合部位に投与されると、スロットの特徴により可能となる、分枝血管110の周りでの輪郭成形した可撓性の平面形態20´の回転により、基準点70、80がそろう。
一実施形態によれば(再び図4A、4Bおよび4Cを参照)、たとえば動静脈グラフトを処置する場合には、第一移植可能材料片22と第二移植可能材料片24が、近位静脈吻合部と遠位静脈吻合部の各々に適用される。さらに、第三移植可能材料片26が、遠位静脈吻合部の下流の、遠位静脈に配置されうる。
図6に示されるさらに別の代替的例示的実施形態によれば、可撓性の平面形態の単一の移植可能材料片20が、血管100等の管状構造体に適用される。移植可能材料は、脈管アクセス構造体を含まない血管等の管状構造体に適用されうる。たとえば、処置される静脈部分の上流における、脈管アクセス構造体の形成や脈管アクセス構造体部の針刺を原因として、脈管アクセス構造体の下流の静脈部分に炎症、血栓症、再狭窄または閉塞が増加しうる。このような場合において、本発明の移植可能材料は、脈管アクセス構造体から離れたところで生じるこれらの症状を処置、管理および/または寛解できる。
(流動可能組成物の移植可能材料の送達)
(一般的な考慮事項。)本発明の移植可能材料が流動可能組成物である場合には、粒状の生体適合性マトリクスおよび細胞、好ましくは内皮細胞、より好ましくは血管内皮細胞が含まれる。これらの細胞は生存率が約90%であり、約0.8×104細胞/mg、より好ましくは約1.5×104細胞/mg、最も好ましくは約2×104細胞/mgの好ましい密度であり、少なくとも約0.5〜1.0、好ましくは少なくとも約1.0microg/106細胞/日のヘパラン硫酸と、少なくとも約200〜300、好ましくは少なくとも約300picog/ml/日のTGF―β1と、約200picog/mlを下回る、好ましくは約400picog/ml以下のb―FGFとを含む調整培地をつくることができ、前述の抑制性の表現型を有する。
一般に本発明の目的においては、流動可能な粒状材料の投与は脈管アクセス構造体、隣接または周辺の部位に局所的に行われる。移植可能材料の堆積部位は、管腔外である。本明細書に予定される、局所的な管腔外への堆積は、以下の通りに達成できる。
特に好ましい実施形態では、流動可能組成物はまず、経皮的に投与されて血管周囲スペースに入り、その後適切な針、カテーテルまたは他の適切な経皮注射タイプの送達デバイスを使用して、管腔外部位に堆積させられる。あるいは、流動可能組成物は、所望の管腔外部位への送達を助ける確認ステップと合わせて、針、カテーテルまたは他の適切な送達デバイスを使用して経皮的に送達される。確認ステップは、経皮的送達の前またはこれと同時に行いうる。確認ステップは、たとえば血管内超音波診断法、他の通常の超音波、透視法、および/または内視法などを使用して行いうる。確認ステップは選択的に行われ、本発明の方法を実施する上で必要なものではない。
流動可能組成物は、腔内投与、すなわち血管内に投与されてもよい。たとえば、血管内に挿入できる任意のデバイスによって組成物を送達できる。この場合には、このような腔内送達デバイスは、血管の管腔の壁を貫通して血管の非管腔表面に達するための、横断または貫通デバイスを備えている。その後、脈管アクセス構造体の部位、隣接または周辺部位の血管の非管腔表面に、流動可能組成物が堆積させられる。
本明細書においては、管腔外とも呼ばれる非管腔表面には、血管の外部表面または血管周囲表面が含まれ、または血管の外膜、中膜または内膜の内部でありうる。本発明の目的においては、非管腔または管腔外とは、管腔の内部表面以外の任意の表面をいう。
本明細書で検討される貫通デバイスは、脈管アクセス構造体を崩壊させずに血管の非管腔表面に流動可能組成物を送達できる、単一の送達地点、または所望の幾何学的構成に配置された複数の送達地点などが可能でありうる。複数の送達地点は、円、ブルズアイ、または線形配列の配置等に配置されうる。貫通デバイスは、複数の送達地点を含むバルーンステント等のステント穿孔器であってもよい。
本発明の好ましい実施形態によれば、貫通デバイスは、脈管アクセス構造体の部位の近位または遠位の、血管の管腔内部表面を通じて挿入される。脈管アクセス構造体の部位での貫通デバイスの挿入によって、臨床対象において脈管アクセス構造体が崩壊し、そして/または動静脈または末梢グラフトが離開する場合がある。したがって、そのような対象においては、脈管アクセス構造体から離れた位置で、好ましくは臨床医が具体的な状況に照らして判断する距離をおいて、貫通デバイスを挿入するように注意しなければならない。
流動可能組成物は、処置される脈管アクセス構造体の部位、または脈管アクセス構造体の部位の隣接もしくは周辺部のいずれかの血管周囲表面に堆積させられることが好ましい。たとえば近位吻合部、遠位吻合部や、両吻合部の隣接部のたとえば吻合部上流、吻合部の反対側の血管外側表面等、脈管アクセス構造体に対して様々な位置に組成物を堆積させうる。好ましい実施形態によれば、隣接部とは、脈管アクセス構造体の部位から約2mm〜20mm以内である。別の好ましい実施形態では、部位は約21mm〜40mm以内であり、さらに別の好ましい実施形態では、部位は約41mm〜60mm以内である。別の好ましい実施形態では、部位は約61mm〜100mm以内である。あるいは、隣接部位とは、堆積した組成物が血管に対する所期の効果を発揮できる、臨床医が判断した脈管アクセス構造体付近の他の任意の隣接箇所である。
別の実施形態では、流動可能組成物は、脈管アクセス構造体部または隣接または周辺部の、外科的に露出した管腔外部位に直接送達される。この場合には、部位の直接観察により送達を誘導および指示する。さらに、この場合には、上述の確認ステップを同時に使用して送達を補助しうる。ここでも、確認ステップを行うかは任意である。
(管腔外への投与。)本発明の目的においては、流動可能組成物の投与は、処置を必要とする部位またはその隣接または周辺部位に局所的に行われる。本明細書で検討される、局所的な管腔外への堆積は、以下のようにして達成できる。
針、カテーテルまたは他の適切な送達デバイスを用いて、流動可能組成物が経皮的に送達される。あるいは、処置を必要とする部位への送達を容易にするための誘導方法を同時に使用して、流動可能組成物が経皮的に送達される。血管周囲のスペースに入ったら、臨床医は、処置を必要とする部位、隣接または周辺部の管腔外部位に流動可能組成物を堆積させる。通常の超音波、透視法、内視法等により、経皮的送達を最適に誘導および指示しうる。
別の実施形態では、流動可能な組成物は、処置を必要とする部位またはその隣接または周辺部の外科的に露出した管腔外部位に局所的に送達される。この場合には、処置を必要とする部位の直接観察により送達を誘導および指示する。また、この場合には、上述のように他の誘導方法を同時に使用して送達を補助しうる。
この方法での使用に適する流動可能組成物の例は、本明細書と同日付で出願されており全内容が参照により本明細書に組み込まれる同時係属中の出願、PCT/US__(代理人整理番号ELV―008PCと同じ)と、本明細書と同日付で出願されており全内容が参照により本明細書に組み込まれる同時係属中の出願、PCT/US__(代理人整理番号ELV―009PCと同じ)に開示されている。
(吻合部シーラント。)一定の他の実施形態では、本発明の流動可能組成物は、特に吻合部シーラントとしての役割をすることもできるし、または一般に外科用シーラントとしての役割をすることもできる。このような二つの目的の実施形態においては、組成物は、構造体の外面に接触させられたり、外面上に弓形に適用されたり、円周方向に適用されたりするときに、二つ以上の管状構造体の接合部を密閉したり、管状構造の空隙を密閉したりする効果もある。このようなシーラントは、血管組織をさらに傷つけ、たとえば管腔の内皮を損傷しうる縫合の必要をなくすことができる。このようなシーラントは、吻合周辺部をさらに安定させることもでき、これにより、縫合による修復を補強できる。必要とされるのは、この二つの目的の組成物のシーラントタイプの性質によって、同時に存在する細胞の所望の表現型の発現と組成物の細胞ベースの機能性とが、妨げられたり損なわれたりしないことだけである。
一定のシーラントの実施形態の目的においては、流動可能組成物には、内皮細胞性または内皮細胞に類似する細胞集団を支えるために必要な性質を有するとともにシーラントの性質を有するフィブリン網等の成分をそれ自体が含む、生体適合性マトリクスを含む。さらに、生体適合性マトリクス自体が、細胞集団を支えるために必要な性質だけでなく、シーラントの性質を有しうる。他の実施形態の場合には、少なくとも一部細胞によってシーラント機能が与えられうる。たとえば組成物に伴う細胞が、必要な細胞機能は発現/維持しながら、基体がシーラントの性質を得るように基体を改変しうる物質を生産することが考えられる。一定の細胞は本来的にこの物質を生産でき、他の細胞はそのように加工されうる。
(移植可能材料を調製、貯蔵、および輸送する方法)
(細胞を入手および調製する方法。)移植可能材料には、同種、異種または自家の内皮細胞または内皮細胞に類似する細胞が含まれる。内皮細胞は患者、死体または細胞バンクから得られる。内皮細胞は血管組織から、より好ましくは大動脈組織から、最も好ましくは冠状動脈組織、肺動脈組織または回腸動脈組織から得られる。あるいは、内皮細胞または内皮細胞に類似する細胞は、非血管組織または器官、内皮前駆細胞または他の前駆細胞、または幹細胞から得られる。さらなる実施形態によれば、細胞は遺伝子を改変、組み替えまたは操作される。
ドナーから得られた各ロットの細胞は、内皮細胞の純度、生物学的機能、マイコプラズマ、細菌、カビ、公知のヒト病原体および他の外来性の薬剤の有無につき広範囲に試験される。好ましい実施形態によれば、細胞は、O型血液のドナーから得られる。細胞は、後にワーキング・セル・バンクの調製、培養による増殖、移植可能材料への配合を行うために、第2または第4継代にさらに増殖させられ、特徴づけされ、周知の技術を用いてマスターセルバンクとして−140℃で凍結保存される。
選択されたマスターセルバンクはその後、血管内皮細胞増殖培地約15mLを含むT―75フラスコ内で増殖させられ、ワーキング・セル・バンクが形成される。フラスコは、約37℃およびCO25%/空気95%、湿度90%に維持されたインキュベータに最低30分間配置される。1本または2本のバイアルの細胞を−160℃〜140℃のフリーザから取り出し、約37℃で解凍する。解凍された各バイアルの細胞は、2つのT―75フラスコに、好ましくは約3.0×103個/cm3、しかし1.0×103以上、7.0×103以下の密度で播種される。細胞を含むフラスコを、インキュベータに戻す。約8〜24時間後にスペント培地を除去し、新しい培地に置き換える。その後、細胞が好ましくは約85〜100%、しかし60%以上かつ100%以下のコンフルエンスに達するまで、培地を2〜3日毎に変える。移植可能材料が臨床応用を意図するものである場合は、細胞の解凍後培養および本発明の移植可能材料の製造において、抗生物質を含まない培地だけが用いられる。
その後血管内皮細胞増殖培地を除去し、単層の細胞を10mLのHEPES緩衝食塩水(HEPES)ですすぐ。HEPESを除去し、2mLのトリプシン(約0.25mg/mL)を加えてT―75フラスコの表面から細胞を剥離する。一旦剥離が生じたら、3mLのトリプシン中和液(TNS)を加えて酵素反応を止める。さらにHEPESを5mL加え、血球計を用いて細胞を数える。細胞懸濁液を遠心分離し、抗生物質を含まないEGM―2を使用して、約1.75×106細胞/mLの密度に調節する。
ワーキング・セル・バンクを形成するために細胞を冷凍する場合は、培地に10%FBS(最終的に12%FBS)と10%ジメチルスホキシド(DMSO:dimethylsufoxide)が加えられる。得られた細胞懸濁液1ミリリットル容量をクリオバイアルに分散し、−80℃のフリーザに4〜24時間配置する。その後冷凍細胞、すなわちワーキング・セル・バンクは、−140℃に設定されたフリーザへ移され、使用まで貯蔵される。ワーキング・セル・バンクは、第5継代において冷凍される。
(移植可能材料を調製する方法。)事前に切断した生体適合性マトリクス片または流動可能マトリクスのアリコートに、約37℃、CO25%/空気95%で抗生物質なしのEGM―2を加えて、12〜48時間再水和させる。その後、マトリクス材料を再水和容器から取り出し、個々の組織培養ディッシュに配置する。ワーキング・セル・バンクからの細胞を、約1.5〜2.0×105細胞(1.25〜1.66×105細胞/cm3のマトリクス)の好ましい密度でマトリクス材料に播種し、約37℃およびCO25%/空気95%、湿度90%に維持されたインキュベータに3〜4時間配置し、細胞接着を促進する。一実施形態によれば、その後、播種したマトリクスを、EGM―2と0.2μmフィルタを含むキャップを備えた個々の密閉可能容器またはチューブに配置し、約37℃およびCO25%/空気95%でインキューベートする。その後細胞がコンフルエンスに達するまで、培地を2〜3日ごとに変える。代替的な実施形態によれば、播種したマトリクスは、プラグ・シールキャップを備え10%CO2でパージされた、個々の密閉可能容器またはチューブに配置される。この方法では、容器は培地交換のたびに10%CO2でパージされる。
(細胞のコンフルエンスおよび機能性の測定方法。)移植可能材料の試料を、3日目または4日目、6日目または7日目、9日目または10日目、および12日目または13日目、またはその前後で取り出し、細胞を計数し、生存率を評価し、増殖曲線を作製および評価して、増殖特性を評価し、コンフルエンス、ほぼコンフルエンス、またはコンフルエンス後に達しているか測定する。細胞数は、HEPES/CaCl2溶液中0.5mg/mLのコラゲナーゼ溶液で移植可能材料のアリコートを完全に分解して得られる。分解された移植可能材料の容積を測定した後、既知量の細胞懸濁液を0.4%トリパンブルーで希釈し(細胞対トリパンブルー4:1)、トリパンブルー排除により生存率を評価する。血球計算盤を使用して生存細胞、死細胞、および全細胞を数える。培養日数に対する生存細胞数をとって、増殖曲線を作製する。好ましくは、細胞を含む移植可能材料は、細胞がコンフルエンスに達した後移植されるが、コンフルエント後またはほぼコンフルエントの細胞を使用できる。細胞が12日目または13日目までにコンフルエントにならない場合は、培地を変えてもう一日培養を続ける。コンフルエンスに達するか、播種から14日後までこのプロセスを続ける。14日目に細胞がコンフルエントでない場合は、通常はロットを廃棄するが、これは必要ではない。プロセス中のチェックを行った後に細胞がコンフルエントであると判定されたら、最後の培地交換を行う。この最後の培地交換は、フェノールレッドを含まず抗生物質も含まないEGM―2を用いて行う。培地交換の直後に、チューブに出荷用の無菌プラグ・シールキャップを取り付ける。
移植可能材料は、体内移植の前にさらに機能性の徴候を試験される。たとえば、培養期間中に調整された培地を回収し、培養内皮細胞によって生産されるヘパラン硫酸、トランスフォーミング成長因子―β1(TGF―β1)、塩基性線維芽細胞増殖因子(b―FGF)、および一酸化窒素(NO)の値、およびインビトロで平滑筋細胞増殖および血栓症を抑制する細胞の能力を確認する。前述のアッセイおよびパラメータにしたがい、調整培地を評価する。現在好ましいアッセイはヘパラン硫酸のアッセイであり、単独で用いて機能性を確認できる。あるいはこれを、植え付けられた細胞によって生産されるTGF―β1、b―FGFおよびNOのアッセイの一つ以上と組み合わせて、および/または本明細書で別に説明したインビトロ平滑筋細胞抑制アッセイと組み合わせて使用してもよい。
(移植可能材料を凍結保存する組成物および方法。)生体適合性マトリクスに植え付けられたほぼコンフルエント、コンフルエント、またはコンフルエント後の細胞集団を含む移植可能材料は、凍結保存して何ヶ月または何年という長期間、または無期限に貯蔵できる。製造時間および費用が減ることに加えて、凍結保存によって、臨床用の有効で、完全に試験され、生存可能で確認された、機能的移植可能材料が、生産または輸送に関連する遅れを伴わずにいつでも提供される。
移植可能材料は、細胞がほぼコンフルエント、コンフルエント、またはコンフルエント後となったときに凍結保存できる。様々な実施形態によれば、移植可能材料は、生体適合性マトリクスに細胞を播種してから10〜14日、より好ましくは播種後10〜12日、最も好ましくは播種後12日で凍結保存される。一般に内皮細胞は、播種後10日またはその前後では、コンフルエント前またはコンフルエントであり、播種後12日ではコンフルエント2〜3日後である。
凍結保存前および選択的に凍結保存後に、細胞数、生存率、および機能の徴候につき移植可能材料を評価する。例示的な細胞機能アッセイには、ヘパラン硫酸(HS)、トランスフォーミング成長因子(TGF)―β1、塩基性線維芽細胞増殖因子(b―FGF)、および一酸化窒素(NO)の値の評価、および培養平滑筋細胞(SMC)の増殖を抑制する能力の評価がある。さらに、製造業者および/または医師は、移植可能材料を患者に投与する前に、上に詳述したトリパンブルー・アッセイを使用して細胞の生存率を評価しうる。好ましい実施形態によれば、全細胞数が400,000個/cm3以上であり、80%〜90%以上の細胞が生存し、ヘパラン硫酸が0.23μg/mL/日以上あり、TGF―β1が300pg/mL/日以上あれば、移植可能材料は許容範囲である。さらなる実施形態によれば、b―FGFの値が300pg/mL/日以下であれば、移植可能材料は許容範囲である。
一実施形態によれば、移植可能材料は、多糖類および血清を加えた凍結保存剤を含む凍結保存培地組成物中に凍結保存される。好ましい実施形態によれば、移植可能材料は、約10%のDMSOを含み、約4.5%のデキストランと約50%のFBSを加えた約5mLのCryoStor(商標)CS―10溶液(バイオライフ・ソリューションズ、ニューヨーク州オスウィーゴ)を含む凍結保存培地組成物中に凍結保存される。さらなる実施形態によれば、FBSの濃度は、細胞培養で使用するFBSの値より高く、約20%〜80%、より好ましくは約40%〜60%、および最も好ましくは約50%である。さらなる実施形態によれば、DMSOの濃度は約5%〜20%のDMSO、より好ましくは約7%〜15%、最も好ましくは約10%のDMSOである。さらなる実施形態によれば、デキストランの濃度は約2%〜8%、より好ましくは約4%〜6%、および最も好ましくは約4.5%である。一実施形態によれば、デキストランの分子量は約10,000〜500,000、より好ましくは約20,000〜200,000、最も好ましくは約70,000である。好ましい実施形態によれば、凍結保存培地組成物のpHは約6.8〜8.0、より好ましくは約7.2〜7.6、最も好ましくは約7.4である。
凍結保存の一方法によれば、移植可能材料は、細胞培養バイアルから15mLクリオバイアル(Nalgene(登録商標)、ナルジェヌンク・インターナショナル、ニューヨーク州ロチェスター)へ移され、そこに約5mLの凍結保存培地組成物が加えられる。さらなる実施形態によれば、クリオバイアルの容量は約6〜10mL、より好ましくは約10〜15mL、最も好ましくは約15mLである。一実施形態によれば、凍結保存培地の量対クリオバイアル中の空気の量の比率はほぼ1:1〜1:2、より好ましくはほぼ1:1〜2:3、最も好ましくはほぼ1:1である。
凍結保存の一方法によれば、移植可能材料と凍結保存培地組成物とを含むクリオバイアルは、冷凍容器(Mr.Frosty(商標)、ナルジェヌンク・インターナショナル、ニューヨーク州ロチェスター)に配置される。イソプロパノールを、冷凍容器の容積の半分程度を満たすように冷凍容器に加える。一実施形態によれば、その後冷凍容器は−20℃のフリーザに移される。別の実施形態によれば、その後冷凍容器は−80℃のフリーザに移される。さらなる実施形態によれば、−80℃のフリーザで約16時間後、冷凍容器は液体窒素気相(約−140℃〜−160℃)に移される。様々な実施形態によれば、冷凍容器は約−4℃〜−160℃、より好ましくは約−20℃、約−80℃または−160℃、および最も好ましくは約−140℃〜−160℃の温度に維持される。移植可能材料は、様々な実施形態により2ヵ月、4ヵ月、6ヵ月、8ヵ月、10ヵ月、12ヵ月およびそれ以上、凍結保存状態に維持されうる。
移植可能材料をゆっくり解凍しないと、生体適合材料が複数の部分に分裂して、マトリクスの完全性、細胞のコンフルエンシーおよび生存率が損なわれやすい。移植可能材料をゆっくり解凍することにより、材料の完全性が高まる。移植可能材料をゆっくり解凍する好ましい方法によれば、冷凍移植可能材料と凍結保存培地とを含むクリオバイアルをフリーザ(約−4℃〜−80℃)または液体窒素気相(約−40℃〜−160℃)から取り出され、室温で約15分間解凍され、その後室温水浴内でさらに15分解凍される。その後移植可能材料はクリオバイアルから取り出され、洗浄されて残る凍結保存培地が除去される。
一実施形態によれば、移植可能材料は、インビトロ評価のためにラボで解凍される。この実施形態によれば、移植可能材料は、5分間室温で15mLの洗浄用培地(EBM―PRFおよび50μg/mLゲンタマイシン)で二回洗浄され、その後、約15mLの洗浄用培地で30分間37℃および5%CO2で最終洗浄される。洗浄手順に続き、移植可能材料は、37℃および5%CO2の10mLのEGM―2に回復時間として約48時間入れられる。移植可能材料は、臨床的に使用する前に、または後で移植可能材料を輸送用に梱包するために、さらに24時間選択的に調整されうる。
別の実施形態によれば、移植可能材料は、患者への移植のために診療所で解凍される。この実施形態によれば、移植可能材料が、クリオバイアルから取り出され、約500mLの洗浄用培地で二回洗浄される。様々な実施形態によれば、洗浄用培地には、USP等級の生食水、乳酸化リンゲル溶液、およびEBM―PRFが室温で含まれる。移植可能材料は、第一洗浄用培地溶液に約1〜40分間、より好ましくは約2〜25分間、および第二洗浄用培地溶液に約1〜20分間、より好ましくは約1〜10分間とどめられる。第二洗浄用培地から移植可能材料を取り出し、患者に移植する。
(移植可能材料の保存寿命を延長する組成物および方法。)生体適合性マトリクスに植え込まれたほぼコンフルエント、コンフルエント、またはコンフルエント後の内皮細胞集団を含む移植可能材料の実施形態は、貯蔵および/または輸送のために、生存可能な安定保存状態において、室温で約21〜28日間維持できる。さらなる実施形態によれば、移植可能材料は、室温で少なくとも約1週間、少なくとも約2週、少なくとも約3週、または少なくとも約4週維持できる。
移植可能材料は、様々な実施形態にしたがい、生体適合材料に細胞を播種してから10〜14日後に、室温で貯蔵するために調製されうる。現在好ましい実施形態によれば、移植可能材料は、播種から12日後に、室温での貯蔵のために調製される。別の現在好ましい実施形態によれば、移植可能材料は、播種から10日後に、室温での貯蔵のために調製される。
輸送培地に貯蔵する前および選択的にその後に、細胞数、生存率および機能の徴候につき移植可能材料を評価しうる。例示的な細胞機能アッセイには、ヘパラン硫酸(HS)、トランスフォーミング成長因子(TGF)―β1、塩基性線維芽細胞増殖因子(b―FGF)、および一酸化窒素(NO)の値の評価、および培養平滑筋細胞(SMC)の増殖を抑制する能力の評価がある。さらに、製造業者および/または医師は、移植可能材料を患者に投与する前に、上に詳述したトリパンブルー・アッセイを使用して細胞の生存率を評価しうる。好ましい実施形態によれば、全細胞数が400,000個/cm3以上あり、80%〜90%以上の細胞が生存し、ヘパラン硫酸が0.23μg/mL/日以上あり、TGF―β1が300pg/mL/日以上あれば、移植可能材料は許容範囲である。さらなる実施形態によれば、b―FGFの値が300pg/mL/日以下であれば、移植可能材料は許容範囲である。
移植可能材料は、添加EGM―2を含む輸送培地組成物中に室温で貯蔵される。細胞培養のために使用する場合の、通常の無添加のEGM―2には、約2%のFBS、約0.2mg/mLのヒドロコルチゾン、約2ng/mLのVEGF、約4ng/mLのhFGF、約5ng/mLのR3―IGF―1、約75mg/mLのアスコルビン酸、約10ng/mLのhEGF、および約1ng/mLのヘパリンが含まれる。さらなる実施形態によれば、無添加のEGM―2には、約30μg/mLのゲンタマイシンまたは約15ng/mLのアンホテリシンB等を含む抗生物質がさらに含まれる。
好ましい実施形態によれば、移植可能材料は、輸送培地中のVEGFの全体濃度が約4ng/mLとなるように約2ng/mLのVEGFを添加した、フェノールレッドを含まない約50mLのEGM―2(キャンブレックス・バイオサイエンス、ニュージャージー州イーストルサフォード)を含む輸送培地組成物中に室温で貯蔵される。さらなる実施形態によれば、通常のEGM―2に、約0.1〜4ng/mLのVEGF、より好ましくは約1〜3ng/mLのVEGF、および最も好ましくは約2ng/mLのVEGFが添加される。好ましい実施形態によれば、細胞を曝露する前の輸送培地のpHは、約7.4〜8.0である。細胞の曝露が進むと輸送培地のpHは下がり、細胞曝露後の輸送培地のpHは、約6.8〜7.4となる。
別の実施形態によれば、移植可能材料は、輸送培地中のFBSの全体濃度が約10%となるように約8%のFBSを添加した、フェノールレッドを含まない約50mLのEGM―2(キャンブレックス・バイオサイエンス、ニュージャージー州イーストルサフォード)を含む輸送培地組成物中に室温で貯蔵される。さらなる実施形態によれば、通常のEGM―2に、約1〜50%のFBS、より好ましくは約2〜20%のFBS、および最も好ましくは約8%のFBSが添加される。
約37Cより低温のたとえば室温で、最高約21〜28日間移植可能材料の生存率を維持する上で、輸送培地の量は重要な条件である。輸送培地の量は、細胞の老廃物の最適な濃度または希釈を提供するとともに、細胞が分泌する有益な生成物の最適な濃度を提供するために十分な量でなければならない。一般に、移植可能材料を維持する輸送培地の最適な量は、細胞の標準的な細胞培養温度である37℃より低温になると増加する。好ましい実施形態によれば、移植可能材料は、約50mLの輸送培地中に室温で貯蔵される。さらなる実施形態によれば、移植可能材料は、約28〜150mLの輸送培地、より好ましくは約50〜100mLの輸送培地、および最も好ましくは約50mLの輸送培地中に貯蔵される。一実施形態によれば、輸送バイアルには約4.2〜17×105個/cm3の細胞のマトリクス材料が含まれる。別の実施形態によれば、輸送バイアルには約0.1〜0.4×105個/mLの細胞の輸送培地が含まれる。
保存寿命における貯蔵の一方法によれば、移植可能材料は、貯蔵および/または輸送のために細胞培養バイアルにとどめられる。好ましい実施形態によれば、細胞培養バイアルは、50mLの細胞培養バイアル(エバーグリーンサイエンティフィック、カリフォルニア州ロサンゼルス;ベクトン・ディッケンソン社、ニュージャージー州フランクリンレイク)である。別の貯蔵方法によれば、移植可能材料は、30mL細胞培養バイアルで培養され、その後、貯蔵および/または輸送の前に、より多量の輸送培地を収容するために細胞培養バイアルから50mL輸送バイアルへ移される。さらなる貯蔵方法によれば、移植可能材料は、細胞培養バイアルから150mL輸送バイアルへ(Nalgene(登録商標)、ナルジェヌンク・インターナショナル、ニューヨーク州ロチェスター)移される。様々な実施形態によれば、輸送バイアルの容量は約53〜58mL、より好ましくは約54〜56mL、および最も好ましくは約57mLである。好ましい実施形態によれば、輸送バイアルには少なくとも約5〜6mLのCO25%/空気95%が含まれ、または、空気の量対培地および移植可能材料の量の比率が約1:8〜1:12、より好ましくは1:10である。フィルタキャップがバイアルから除去され、バイアルはプラグ・シールキャップで密閉され(エバーグリーンサイエンティフィック、カリフォルニア州ロサンゼルス)、室温で貯蔵される前にキャップが締められる。
(移植可能材料の地上輸送および空輸のための梱包。)周囲温度での貯蔵のために梱包され、地上運送または航空運送による輸送を意図した移植可能材料の輸送バイアルは、以下の方法の一つにしたがって梱包される。一方法によれば、3本の輸送バイアルが2つの再封可能プラスチックバッグ内に配置され、バッグが密閉される。その後2つのバッグ(6本のバイアル)を、内箱に梱包する。別の方法では、各バイアルが、個々の再封可能プラスチックバッグ内に配置され、バッグが密閉される。その後4本のバイアルを、プラスチックシリンダに梱包する。記載の梱包形態はそれぞれ、熱影響、運送中の損害から製品を保護し、清潔な無菌環境を維持するための複数の境界層を提供するようにつくられている。その後、内箱またはプラスチックシリンダを、断熱された外側の出荷箱に梱包する。外側の出荷箱は、フォームインサートとゲルパック利用して所望の温熱環境(好ましくは約15〜25℃)を維持し、運送中の損害から保護する。各ロットに適切な添付文書が含まれる。内箱またはプラスチックシリンダおよび外側の出荷箱だけでなく、移植可能材料を含むバイアルにも、適切にラベルが貼られる。
−20℃、−80℃、または−140℃〜−160℃での貯蔵のために梱包され、地上運送または航空運送による輸送を意図した移植可能材料のクリオバイアルは、以下の方法の一つにしたがって梱包される。一方法によれば、各クリオバイアルが個々の再封可能プラスチックバッグ内に配置され、バッグが密閉される。その後クリオバイアルは、ドライアイスを含む断熱された内箱、たとえばStyrofoam(商標)(ダウ・ケミカル社、ミシガン州ミッドランド)の内箱に梱包される。クリオバイアルは、ドライアイスに埋められまたは沈められる。内箱はドライアイス(好ましくは約−80℃)を利用して、所望の温熱環境(好ましくは約−80℃〜−160℃)を維持し、運送中の損害からクリオバイアルを保護する。その後、Styrofoam(商標)の内箱は、断熱された外側の出荷箱に梱包される。一実施形態によれば、診療所に到着したクリオバイアルは、長期間の貯蔵のために−20℃または−80℃のフリーザに配置される。別の実施形態によれば、診療所に到着したクリオバイアルは、前述のすすぎおよび解凍手順を経て、直ちに患者に移植される。
様々な実施形態によれば、移植可能材料は、移植可能材料の生存率および機能性を維持しながら、使用の前にほぼ室温で輸送培地中に少なくとも約3週間の貯蔵した後、および/または前に、凍結保存培地中で凍結保存することにより約1ヵ月〜1年間維持できる。
移植の直前に、輸送、凍結保存または調整用培地から移植可能材料を取り出し、約250〜500mLの無菌生食水(USP)で二度または三度すすいで、FBSを含む残りの培地成分を除去する。移植の前に、製造業者および/または医師は、たとえば上に詳述したトリパンブルー・アッセイを用いて移植可能材料の試料アリコートの生存率を試験しうる。
申込者または申込者の代理人による移植可能材料の請求を受けると、以下に例証される一連の事象が開始される。上記の通り、凍結保存インプラントは、ドライアイスで輸送するために調製され、インプラントは、上記の通り室温で輸送するために調製されるか、またはインプラントは、生体適合性マトリクスに細胞を播種し、上記の機能的表現型の一つ以上を発現するまでインビトロ成長させることにより、調製される。播種のための細胞は、前述のとおり細胞バンクから得られ、またはインプラントの予定レシピエントから直接得てもよい。移植可能材料に含まれる細胞の供給源または種類に関わりなく、予定レシピエントとの細胞の適合性を最初に試験する必要はない。つまり、本発明の移植可能材料による処置は、製造または移植の前に予定レシピエントとの関係で細胞型、細胞マッチング、または細胞適合性試験を行う必要がない。本明細書に記載される教示に従って調製される場合、移植可能材料による処置は細胞の種類を問わず、細胞適合性も問われず、細胞マッチングもいらない処置方法である。本発明のこの特徴は、予定レシピエントと移植細胞、組織または器官がマッチするかを判断する予試験を通常必要とし、マッチしないと処置できない従来の細胞ベース、組織ベース、または器官ベースの処置ときわだって対照的である。本発明は、マッチの有無を判断する予試験の必要をなくすことにより、本明細書に記載の損傷または疾患のいずれかを処置するための、すぐに利用できる移植可能材料の連続的な供給を臨床医に提供する。
(実施例1:ヒトAV瘻の研究)
この実施例は、瘻の成熟を増強および/または瘻の成熟不全を防止するために、血管内皮細胞含む移植可能材料の好ましい実施形態を試験および使用するための実験プロトコルを提供する。標準的な外科的手技を用いて、所望の解剖学的位置に動静脈瘻が作製される。その後、可撓性の平面形態の移植可能材料が、外科的に作製された瘻に隣接した血管周囲スペースに設けられる。一つの例示的な手順の詳細を以下に記載する。前述のように、移植可能材料の配置および構成は、臨床状態に合うように変えられうる。この研究においては、好ましい可撓性の平面形態の例が、少なくとも図1または2Aに示される。
以下に記載の実験およびプロトコルは、十分な指針を提供する。
1.3ヵ月目の動静脈瘻成熟不全の評価
この研究においては、成熟不全とは、透析のために瘻に反復的にカニューレを挿入できないこと、および、35〜500mL/分、好ましくは少なくとも350mL/分の十分な透析血流を瘻の作製後約12週間以内に得られないことと定義される。標準的処置方法が利用される。
2.5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目およびその後の時点における、カラーフロー・ドップラー超音波によるアクセス流速および組織(%狭窄領域)の評価。
カラーフロー・ドップラー超音波で測定したベースライン測定値(術後5日)と術後6ヵ月の間の絶対的アクセスフローの減衰率。ドップラー超音波で6ヵ月目の狭窄のマグニチュードが測定され、ベースライン(術後5日目の値)と比較される。標準的処置方法が利用される。
3.同種細胞産物の使用に伴うHLA抗体の反応の評価。
術前の値に比較した、術後5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目におけるドナーHLA抗体の定量的免疫学的評価。標準的処置方法が利用される。
特に研究には、動静脈瘻手術を受ける10人のヒト尿毒症患者を含む。動静脈瘻手術を受けた患者は(手術直後に)、二つ(2)の1×4×0.3cm(1.2cm3)の可撓性の平面形態の実施形態の適用を受ける。一つ(i)は吻合接合部に配置され、もう一つは、吻合部の遠位の近位静脈セグメントに縦に配置される。さらに5人の患者が登録されるが、インプラントは受けない。これらの5人の患者は、標準的な処置と比較するために使われる。
5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目に臨床的追跡調査を行う。カラーフロー・ドップラー超音波を用いたアクセスフロー測定を5日目に行ってベースライン値を定め、その後術後2週間目、1ヵ月目、3ヵ月目および6ヵ月目に行う。絶対的流量が350mL/分より少ないか、先行測定から25%を超えて流量が減少しているか、50%を超える領域に狭窄がある(ドップラー超音波で測定)患者には、血管造影を行う。血管造影によって50%を超す狭窄病変があると判断される場合には、血管形成術等の臨床的インターベンションが認められる。瘻が12週以内に成熟しない患者には、画像診断を行う。12週以内に成熟していない瘻の機能的成熟を助けるために、血管形成術および側枝を結紮し、または瘻を修正する手術を含む、標準的な臨床的インターベンション処置が認められる。各患者の研究参加期間は6ヵ月である。
したがって、合計15人の患者が治験に登録される。10人の患者が各々2つのインプラントを受け、5人の患者が標準的な処置を受けて比較される。血液透析アクセスのためにAV瘻の配置を受ける患者も、登録される。
本発明の移植可能材料で処置された10人の処置された患者は、以下の研究計画にしたがい、標準的なAV瘻の配置、投薬、処置およびインプラントを受ける。これらの患者のうち最初の5人は、二つの可撓性の平面形態のインプラントを受け、一つは吻合部に配置され、一つは吻合部の遠位の近位静脈セグメントに縦に配置される。この第一群の中の最後の患者を処置した後、次の群を処置する前に1ヵ月の観察期間をもうける。最初の5人の患者の1ヵ月間のデータから良好な総括を得た後、最後の5人の患者が処置される。
5人の患者は治験に登録され、標準的なAV瘻の配置、投薬、処置を受けるが、移植可能材料は受けない。これらの患者は標準的な処置と比較するために使われ、インプラント処置を受けた患者と同様の画像診断および免疫学的追跡調査を受ける。
標準的な手術法にしたがい、従来のAV瘻の手術が行われる。瘻の完成後、しかし移植の前に、流出静脈直径が測定される。
歯のない鉗子を用いて、平面形態の移植可能材料をすすぎボウルから慎重に持ち上げる。アクセス手術が完了し、瘻を通る流れが確立され、全てのベースライン測定がなされた後に移植可能材料を適用する。移植可能材料を配置する前に、全ての出血を制御し、処置する領域をできるだけ乾かす。インプラント配置後には、領域を洗浄しない。吻合部を処置するために一つまたは二つのインプラントが用いられる。他のインプラントは、吻合部の遠位の近位静脈セグメントを処置するために用いられる。一定の実施形態においては、インプラントの中央部が血管の合流地点にくるまで、インプラントの端部を吻合部セグメントの下に通すことにより、側端の血管結合が処置される。その後、インプラントを縫合線の中心に保ちながら、両端部が縫合線に巻き付けられる。近位静脈セグメント(静脈と動脈の吻合部の遠位)は、吻合部から始まる静脈に沿って縦に移植可能材料を配置することにより処置される。移植可能材料は、静脈の周囲に完全に巻き付けられる必要はない。
AV瘻手術後に病院で回復中の患者は、標準的な看護手順により見守られる。バイタルサインを、厳密にモニタする。同時に投薬を記録する。5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目に追跡調査のために通院する必要があることを患者に指示する。
5日目(ベースライン)、2週間目、およびその後は術後1ヵ月目、3ヵ月目および6ヵ月目にアクセスフローが記録される。狭窄の程度も、ドップラー超音波によって5日目に測定してベースライン値を定め、同様に比較のために2週間目、1ヵ月目、3ヵ月目および6ヵ月目に測定される。5ccの全血試料をとって血清を得、術後5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目の抗HLA抗体値を判定する。
カラーフロー・ドップラー超音波を使用して、5日目(±24時間)のアクセスフローを測定してベースライン測定値を定め、術後2週間目(±2日)、1ヵ月目(±4日)、3ヵ月目および6ヵ月目(±7日)に測定する。絶対的流量が350mL/分より少ないか、先行測定から流量が25%を超えて減少しているか、50%を超える領域に狭窄がある(ドップラー超音波で測定)患者には、血管造影を行う。血管造影によって50%を超す狭窄の狭窄病変があると判断される場合には、血管形成術等の臨床的インターベンション処置が認められる。瘻が12週以内に成熟しない患者には、画像診断を行う。12週以内に成熟していない瘻の機能的成熟を助けるために、血管形成術および側枝を結紮し、または瘻を修正する手術を含む、標準的な臨床的インターベンションが認められる。このようなインターベンションの後に、修正された瘻の成熟を増強するため、および/または修正された瘻の機能を維持し、不全になりかけているか不全の瘻をレスキューするために、移植可能材料の体内移植を行うことができる。
(AV瘻研究の予想結果。)上記の通りに本発明の移植可能材料で処置された患者には、瘻の成熟の促進および/または瘻の成熟不全の防止の一つ以上の徴候がみられることが期待される。特に、処置された患者のそれぞれに、たとえば透析に十分な流量(たとえば35〜500mL/分、および好ましくは少なくとも350ml/分の血流)に至るまでの血流の改善、および/または透析のために瘻に反復的にカニューレを挿入する能力の改善等がみられるだろう。瘻の成熟の他の徴候は、静脈の壁厚である。良好に成熟したまたは成熟しつつある瘻は、静脈壁が厚化する。これは、標準的な医療による血管内超音波診断法(IVUS)を使用して測定される。簡潔にいうと、IVUSを用いて静脈壁厚が測定され、内膜中膜肥厚が正確に測定される。処置された瘻または対照瘻にカニューレが挿入され、目標静脈および動脈内部に超音波探針が配置される。機能している瘻のさらに別の徴候は、適切な管腔直径である。本発明の移植可能材料により適切な管腔直径を維持でき、これにより、血流が妨げられず有効な透析に適切な速度、すなわち、透析装置のポンプ速度をわずかに上回る血流、または少なくとも透析中の再循環を防止する適切な血液速度になることが予想される。瘻の血管造影を使用して、管腔直径を連続的にモニタする。これは瘻の作製後遅くとも5日目に開始され、その後遅くとも術後3ヵ月目に行われる。標準的なドップラー超音波プロトコルを使用して、術後の管腔の狭小化を血流速度と関連づけする。本明細書に記載されるとおり、移植可能材料が、血流を透析に適切な速度以下に妨げる狭小化を阻止または遅延させることが予想される。不全の瘻を特徴づける管腔のこのような狭小化は、狭窄およびこれに伴う内膜の厚化により、または、厚化を伴わない血管の収縮および/または縮小により生じうる。現に厚化がみられる場合には、血管形成インターベンションが現在の標準的な臨床的手段である。負の組織リモデリングによる収縮および/または縮小の場合には、拡張法が現在標準的な臨床的インターベンションである。インプラントにより処置された瘻には、血管形成または拡張法が必要とされないことが予想される。
群としての処置された患者には、対照群と比較して、上記の成熟徴候のうちの少なくとも一つに、少なくとも増加差が見られることが予想される。
(実施例2:AVグラフト動物試験)
この実施例は、動物被験体における機能的AVグラフトの形成を促進するために、本発明の好ましい実施形態を試験および使用するための実験プロトコルを提供する。標準的な外科的手技を用いて、頸動脈と頚静脈の間にAVグラフトが作製された。その後、移植可能材料が、外科的に作製されたAVグラフト吻合部に隣接した血管周囲スペースに設けられた。一つの例示的な手順の詳細を以下に記載する。前述のように、移植可能材料の配置および構成は変えられうる。この研究においては、移植可能材料は、図4A、4Bおよび4Cに図示されるような可撓性の平面形態であった。
特に研究には、AVグラフト手術を受ける26匹のブタの被験体を含んだ。標準の手術法による従来のAVグラフト手術が行われた。グラフト手術が完了し、グラフトを通る流れが確立された後に、以下の記載のように移植可能材料がAVグラフト吻合部およびその周辺に適用された。
AVグラフト手術を受ける各被験体の、左総頚動脈と右外頚静脈の間に内径6mmのPTFEグラフトが一つ配置された。6―0のプロリーン糸を用いて、グラフトの各端部に斜め端側吻合が作製された。全被験体が術中にヘパリンを受け、手術後毎日アスピリンを投与された。
手術当日、被験体のうちの十匹が、大動脈内皮細胞を含む移植可能材料を受けた。このようなインプラントが各被験体に五つ適用された。二つのインプラントは、二箇所の吻合部の各々に巻き付けられた。この状況において、インプラントの中央部が血管とグラフトの合流地点にくるまで、移植可能材料の一端部が吻合セグメントの下に通された。その後、インプラントを縫合線の中心に保ちながら、両端部が縫合線に巻き付けられた。端部を最小限に重複させて、材料を適所に固定した。もう一つのインプラントが、各被験体の、吻合部から始まる近位静脈セグメントに沿って縦に配置された。インプラントは、静脈の周囲に完全には巻き付けられなかった。
たとえば図4Aおよび4Bに図示されるように、吻合部を移植可能材料で包んだ。さらに、たとえば図4Cに図示されるように、吻合部から始まる静脈に沿って縦に移植可能材料を配置することにより、(静脈と動脈の吻合部の遠位の)近位静脈セグメントが処置された。
十匹の被験体は、手術当日に、細胞を含まない対照インプラントを受けた。細胞を含まないこれらの対照インプラントは、たとえば図4A、4Bおよび4Cに図示されるように吻合部に巻き付けられ、グラフトの近位静脈セグメントに配置された。もう6匹の被験体は、いずれの種類のインプラントも受けなかった。これら6体の研究対象は、標準の医療との比較のために使用された。体重に基づく細胞搭載量の合計は、1kgあたり約2.5×105個であった。この細胞搭載量は、後述のヒト臨床研究において使用される推定細胞搭載量の少なくとも約6〜10倍であることが予想される。
(外科的手技。)頚部の正中縦切開を行い、左総頚動脈、次いで右外頚静脈を分離した。8cmの静脈セグメントを周囲組織から放し、静脈からの全支流を3―0の絹縫合糸で結紮した。左頸動脈をクランプし、直径7mmの周囲動脈切開が行われた。6―0のプロリーン糸を用いて、動脈と内径6mmのPTFEグラフトとの間に斜め端側吻合が作製された。作製が終わったら動脈クランプをはずし、グラフトをヘパリンと生食水の溶液で洗浄した。動脈内からグラフトへの血流が記録された。その後グラフトを胸鎖乳突筋の下にくぐらせ、右外頚静脈付近へ導いた。
外頚静脈で直接、直径7mmの周囲静脈切開術が行われた。その後、6―0のプロリーン糸を用いたPTFEグラフトと右外頚静脈との間の斜め端側吻合により、動静脈グラフトを完成した(グラフトの長さは15〜25cmであり、配置時に記録された)。全てのクランプをはずし、グラフト内の血流が確認された。PTFE吻合部の遠位の左頸動脈は、3―0の絹縫合糸で二重に結紮された。
吻合の終了につづき、キンクを防ぐためにPTFE動静脈グラフトを配置した。PTFE動静脈グラフトの、頸動脈グラフト吻合部のすぐ遠位に、23ゲージの翼状針で経皮的にカニューレを挿入した。配置を確認するため、10ccシリンジで血液をシステムに吸引した。その後、システムを10ccの生食水で洗浄した。その後、静脈グラフト吻合部と静脈流出路を視覚化しうるように、研究動物の頚部にCアーム螢光透視装置を設置した。連続的な蛍光透視の下で、10―15ccのヨード造影剤(レノグラフィン(Renograffin)、全強)が注入された。シネ血管造影を記録し、殺す前の血管造影図との比較のために保存した。
血管造影の終了後、吻合部を湿った4”×4”ガーゼスポンジで包んだ。ガーゼスポンジを除去して吻合部を検査する前に、吻合部に約5分間圧力をかけた。血液の滲出によって止血がまだ達成されていないことが明らかな場合には、部位を再びさらに5分間包んだ。部位からの出血がひどい場合には、外科医の裁量でさらに縫合糸が配置された。止血が達成されたら、頚部傷口を無菌生食水で満たし、6mmの遷音速流プローブを使用して、遠位の静脈流出路における血流プローブ分析を行った。必要に応じて生食水を除去し、吻合部をできるだけ乾かし、大動脈内皮細胞を含む移植可能材料または対照インプラントのいずれかで処置した。いずれの種類のインプラントによる部位の処置も、全ての出血が制御され、グラフト内の血流が確認され、領域ができるだけ乾くまで行わなかった。終了後、傷口を層状に閉じ、動物を麻酔から回復させた。
100U/kgのボーラス注射プラス35U/kg/時間の連続注入としてヘパリンが手術前に投与され、手術の終了まで維持された。ACT≧200秒を維持するために、必要に応じてさらなるボーラス投与量(100u/kg)が投与された。
(グラフト開存性。)カラーフロー・ドップラー超音波および遷音速流プローブ(トランソニックシステムズ社、ニューヨーク州イサカ)を用いたアクセス流量の測定により、手術直後、術後3〜7日目、およびその後週に一度、AVグラフト開存性が確認された。グラフトの血流を厳密にモニタした。
(病理学の手法。)ペントバルビタールナトリウム(65mg/kg、IV)を用いて動物被験体に麻酔をかけた。PTFEグラフトを露出し、PTFEグラフトおよび静脈吻合部のデジタル写真撮影を行った。その後、23ゲージ翼状針で、PTFE動静脈グラフトの、頸動脈グラフト吻合部のすぐ遠位に経皮的にカニューレを挿入した。配置を確認するため、10ccシリンジで血液をシステムに吸引した。その後、システムを10ccの生食水で洗浄した。その後、静脈グラフト吻合部と静脈流出路を視覚化しうるように、研究動物の頚部にCアーム螢光透視装置を設置した。連続的な蛍光透視の下で、10―15ccのヨード造影剤(レノグラフィン(Renograffin)、全強)が注入された。PTFEグラフトに対して0°および90°の角度でシネ血管造影が記録された。配置後の血管造影図と比較した剖検血管造影図の盲目的検査により、グラフト開存性と静脈流出路の狭窄の程度が測定された。血管造影図は、血管造影図に観察される狭窄の程度によって、0〜5の尺度で等級付けされた。以下の等級付けスキームを用いた。0=0%狭窄、1=20%狭窄、2=40%狭窄、3=60%狭窄、4=80%狭窄、および5=100%狭窄。本発明の移植可能材料で処置されたグラフトは、血管造影図の検査において対照と比較して狭窄率が低いことが予期された。
(組織学。)動物被験体の半分(細胞を植え付けたインプラントの被験体5匹、対照インプラントの被験体5匹、インプラントなしの被験体3匹)を、手術の3日後に安楽死させた。残りの動物被験体(細胞を植え付けたインプラントの被験体5匹、対照インプラントの被験体5匹、インプラントなしの被験体3匹)は、手術の一ヵ月後に安楽死させた。
全ての吻合および近位静脈部位を含む投与部位と、流入領域リンパ節を含む周囲組織のマクロ組織検査と定義される限定的剖検を、全ての被験体に行った。手術の1ヵ月後に安楽死させた全被験体の、脳、肺、腎臓、肝臓、心臓および脾臓を含む主な器官の組織を集めて保存した。体の外面のマクロ組織検査、または投与部位および周囲組織の顕微鏡検査で異常所見が認められた場合に限り、器官の分析を行うこととした。研究に登録された動物のいずれにも、主要器官のさらなる検査を根拠づけるような異常所見は認められなかった。
吻合された静脈と動脈の各々5cmのセグメントを含めて、全てのAVグラフト吻合部および周囲組織が切り取られ、10%のホルマリン(または等価物)で固定され、グリコールメタクリレート(または等価物)に包埋された。Cプロフィル・ステンレススチール製ナイフ(または等価物)で切断された厚さ約3μmの切片を用いて、静脈グラフト吻合部、グラフト動脈吻合部、および静脈流出路の、少なくとも3つの領域から切片が準備された。静脈グラフト吻合部を横断して、三つの切片がつくられた。静脈流出路内で、五つの切片がつくられた(1.5cmの流出静脈をカバーした)。グラフト動脈吻合部内に1mmの間隔で、三つの切片がつくられた。ゼラチンコートの(または等価物)ガラススライドに、これらの切片を載置し、ヘマトキシリン−エオジンまたはVerhoeffのエラスチン染色で染色した。
血管周囲および管腔の急性(3日の被験体)および慢性(1ヵ月の被験体)の炎症が測定される。急性炎症は顆粒球、主に好中球によって評価され、慢性炎は、マクロファージおよびリンパ球によって評価される。さらに、切片は、以下の特定のマーカで染色されればよい。白血球を認識するための抗CD45、T細胞を認識するための抗CD3、B細胞を認識するためのCD79a、および単球/マクロファージを認識するためのMAC387。
染色されたスライドは、平滑筋細胞および内皮細胞、ならびに動脈または静脈吻合部と人工グラフト材料との間の一体化の徴候について検査および採点される。静脈グラフト吻合部、グラフト動脈吻合部、および静脈流出路の、グラフト材料、内膜/仮性内膜、管腔付近の中膜の内側部、外膜付近の中膜の外側部、および外膜を含む、摘出組織の全ての切片が評価および採点される。内膜、中膜および外膜等の各々の組織区画のサイズがミクロン単位で測定される。各切片は、以下の各判定基準の有無および/または程度を評価される。好中球、リンパ球、マクロファージ、好酸球、巨大細胞および形質細胞の有無および程度等の、炎症の徴候が評価される。グラフトの切片は、繊維芽細胞、新血管新生、石灰化、出血、鬱血、フィブリン、グラフト線維化およびグラフト浸潤の有無を評価される。組織切片はさらに、変性、エラスチン減少および/または組織部分の欠如、平滑筋繊維の空胞化および/または組織の石灰化等の、変性の徴候を評価される。組織切片は、内皮細胞増殖、新血管新生等の内膜下の細胞増殖、および平滑筋繊維、繊維芽細胞および線維化の有無についても評価される。測定された各組織切片は、組織ネクローシスおよび異物の有無も評価される。点数は、0〜4の尺度の各変数に割り当てられる(0=有意な変化なし、1=最小、2=軽度、3=中度、および4=高度)。
1ヵ月の動物被験体のみからの、動静脈グラフト吻合部のさらなる切片が、ガラススライドに載置されて染色(Verhoeffのエラスチン)され、形態測定解析が行われる。ビデオ顕微鏡とカスタマイズされたソフトウェアを伴うコンピューター化されたデジタル面積測定を使用して、各切片の管腔、中膜、内膜および全体の血管容量が測定される。内膜過形成の程度が、切片ごとに測定される。内膜過形成を定量化する一方法は、血管壁総面積により内膜面積を標準化するか[(内膜、mm2)/(内膜+中膜、mm2)]、または残りの管腔を測定する[(管腔、mm2)/(管腔+内膜、mm2)]ことによる。
(AVグラフト動物被験体の結果。)上記の通りに本発明の移植可能材料で処置された被験体には、臨床的に機能的なAVグラフトの形成の一つ以上の徴候が見られた。本明細書に開示された材料および方法に従って処置されたAVグラフトは、透析ができる十分な血流速度を支えた。有効な透析には、透析装置のポンプ速度をわずかに上回るか、少なくとも透析中の再循環を防ぐために適切な速度の血流が必要である。また、処置された個々の被験体においては、PTFEグラフトからの吻合静脈または動脈の分離と定義される離開の発生の減少と、補綴のブリッジ管腔の中または内部への平滑筋細胞または内皮細胞の増殖および/または移動と定義される、補綴ブリッジの一体化の改善とがみられた。静脈流出部位のA/Vグラフトから出る血流は、グラフト部位に入る血流と同等であった。本明細書で使用されるところの同等とは、臨床目的において実質的に同様であることを意味する。たとえば、所望の血流速度は約150〜500mL/分、好ましくは約300〜500mL/分、より好ましくは約350〜400mL/分である。
さらに、補綴ブリッジの中または内部への平滑筋細胞および/または内皮細胞の移動が、一体化の徴候として測定される。本発明の移植可能材料は、ブリッジの中への平滑筋細胞および内皮細胞の移動だけでなく、平滑筋細胞増殖および内皮細胞増殖を促進すると考えられる。PTFEグラフト内の三つの5μmの切片を得、SMCアクチンを染色および評価してSMC同定し、第VIII因子(フォンヴィレブランド因子)および/またはPECAM―Iを染色して内皮細胞を同定する。内皮細胞は、顕微鏡検査/形態計測およびカスタム・ソフトウェアを使用して定量される。
機能するA/Vグラフトのさらに別の徴候は、適切な管腔直径である。本発明のインプラントにより血管狭窄を減じることにより、適切な管腔直径を維持でき、これにより、血流が妨げられずに有効な透析のために適切な速度になった。すなわち、有効な透析には、透析装置のポンプ速度をわずかに上回るか、少なくとも透析中の再循環を防ぐために適切な速度の血流が必要である。動静脈グラフトの作製日と、30日目の殺害直前に、動静脈グラフト吻合の血管造影を使用して管腔直径および狭窄率をモニタした。標準的なドップラー超音波プロトコルを使用して、術後の管腔の狭小化を血流速度と関連づけした。
本発明の移植可能材料により、対照インプラントと比較して、処置された吻合部では狭窄の発症および程度が減った。研究において処置した各被験体の血管造影で測定された狭窄率が、下表1に示される。対照動物の46%から細胞を含むインプラントを受けた動物では2.5%へと、移植可能材料により狭窄が平均して95%減った([46−2.5]/46×100)。結果は、組織学的に確認される。これらの研究から、血流を透析に適切な速度以下に減らす狭小化が本発明によって防止または遅延され、したがってA/Vグラフト吻合の機能が促進されたことが分かる。
(実施例3:ヒトAVグラフト臨床研究)
この実施例は、ヒトの臨床研究の被験者における機能的AVグラフトの形成を促進するために、本発明の好ましい実施形態を試験および使用するための実験プロトコルを提供する。標準的な外科的手技を用いて、AVグラフト吻合が所望の解剖学的位置に作製され、ePTFE補綴ブリッジが動脈と静脈の吻合部の間に配置される。その後、移植可能材料が、外科的に作製されたAVグラフト吻合部に隣接した血管周囲スペースに設けられる。一つの例示的な手順の詳細を以下に記載する。前述のように、移植可能材料の配置および構成は、熟練した実務家により通常の方法で変えられる。
特に研究には、AVグラフト手術を受けるヒトの被験者を含む。標準の手術法による従来のAVグラフト手術が行われる。グラフト手術が完了し、グラフトを通る流れが確立された後に、以下の記載のように本発明の移植可能材料がAVグラフト吻合部およびその周辺に適用される。
手術当日、ヒトの臨床研究の被験者は、一つ以上の移植可能材料の部分を受ける。各被験者にこのような部分が二つから三つ適用される。移植可能材料の一つの部分は、各吻合部に巻き付けられる。その後、巻きの中央部が血管とグラフトの合流地点にくるまで、一端部が吻合セグメントの下に通される。その後、インプラントを縫合線の中心に保ちながら、両端部が縫合線に巻き付けられる。端部を重複させて、材料を適所に固定すればよい。移植可能材料のもう一つの部分が、各被験者の動静脈グラフトの近位静脈セグメントに、吻合部から始まる静脈に沿って縦に配置される。移植可能材料を、静脈の周囲に完全に巻き付ける必要はない。
吻合部は、たとえば図4A、4Bおよび4Cに図示されるように、または図5に図示されるように、好ましいインプラントで処置される。さらに、一定の患者においては、吻合部から始まる静脈に沿って縦に好ましいインプラントを配置することにより、(静脈と動脈の吻合部の遠位の)近位静脈セグメントが処置される。体重に基づく細胞搭載量の合計は、1kgあたり約2.0×104個〜1kgあたり約6.0×104個となると思われる。
5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目に臨床的追跡調査を行う。カラーフロー・ドップラー超音波を用いたアクセスフロー測定を5日目に行ってベースライン値を定め、その後術後2週間目、1ヵ月目、3ヵ月目および6ヵ月目に行うことが要求される。絶対的流量が350mL/分より少ないか、先行測定から流量が25%を超えて減少しているか、50%を超える領域に狭窄がある(ドップラー超音波で測定)被験者には、血管造影を行う。血管造影によって50%を超す狭窄病変があると判断される場合には、血管形成術等の臨床的インターベンションが認められる。
動脈および静脈吻合部だけでなく、グラフトのコントラスト血管造影が、ベースラインと3ヶ月目に行われる。領域ごとに管腔直径が算定され、収縮期最高血流速度が測定される。
(ヒトAVグラフト臨床研究の予想結果。)上記の通りに本発明の移植可能材料で処置された被験者には、臨床的に機能するAVグラフトの形成の一つ以上の徴候がみられることが期待される。特に、処置された被験者のそれぞれに、たとえば少なくとも透析に十分な流量(たとえば35〜500mL/分、および好ましくは少なくとも350ml/分の血流)に至るまでの血流の改善、PTFEグラフトからの吻合静脈または動脈の分離と定義される離開の発生の減少、グラフト周囲の漿液性の貯留および偽動脈瘤の発生の減少、および/または補綴ブリッジ管腔の中または内部への平滑筋細胞または内皮細胞の増殖および/または移動と定義される、補綴ブリッジの一体化の改善がみられるはずである。静脈流出部位のA/Vグラフトから出る血流は、グラフト部位に入る血流と同等になる。同等とは、臨床目的において実質的に同様であることを意味する。たとえば、所望の血流速度は約150〜500mL/分、好ましくは約300〜500mL/分、より好ましくは約350〜400mL/分である。
さらに、補綴ブリッジの中または内部への平滑筋細胞および/または内皮細胞の移動が、一体化の徴候として血管内超音波診断法により測定される。本発明の移植可能材料は、本明細書に記載のとおりに使用されると、ブリッジの中への平滑筋細胞および内皮細胞の移動だけでなく、平滑筋細胞増殖および内皮細胞増殖を促進すると考えられる。
機能するA/Vグラフトのさらに別の徴候は、適切な管腔直径である。本発明のインプラントにより適切な管腔直径を維持でき、これにより、血流が妨げられずに有効な透析のために適切な速度になることが予想される。すなわち、有効な透析には、透析装置のポンプ速度をわずかに上回るか、少なくとも透析中の再循環を防ぐために適切な速度の血流が必要である。ベースライン(動静脈グラフト作製から大体5日後)と、その後遅くとも手術の3ヶ月後に、動静脈グラフト吻合の血管造影を使用して管腔直径をモニタする。標準的なドップラー超音波プロトコルを使用して、術後の管腔の狭小化を血流速度と関連づけする。本発明を本明細書に記載のとおりに使用すると、本明細書に記載されるとおり、血流を透析に適切な速度以下に減らす狭小化が防止または遅延されることが期待される。
AVグラフトの場合において、本発明の移植可能材料により、離開の発生が防止または低減されることが期待される。
群としての処置された被験者には、対照群と比較して、上記の機能性の徴候のうちの少なくとも一つに、少なくとも増加差が見られることが期待される。
(実施例4:末梢グラフトの研究)
この実施例は、被験体における機能的末梢グラフトの形成を促進するために、本発明の好ましい実施形態を試験および使用するための実験プロトコルを提供する。標準的な外科的手技を用いて、末梢グラフト吻合が所望の解剖学的位置に作製され、ePTFE補綴ブリッジが吻合部の間に配置される。その後、移植可能材料が、外科的に作製された末梢グラフト吻合部に隣接した血管周囲スペースに設けられる。一つの例示的な手順の詳細を以下に記載する。前述のように、移植可能材料の配置および構成は変えられうる。
特に研究には、末梢グラフト手術を受ける被験体を含む。標準の手術法による従来の末梢グラフト手術が行われる。グラフト手術が完了し、グラフトを通る流れが確立された後に、以下の記載のように移植可能材料が末梢グラフト吻合部およびその周辺に適用される。
手術当日、被験体は、一つ以上の好ましい移植可能材料を受ける。各被験体にこのようなインプラントが二つから三つ適用される。このようなインプラントの一つは、各吻合部に巻き付けられる。その後、巻きの中央部が血管とグラフトの合流地点にくるまで、移植可能材料の一端部が吻合セグメントの下に通される。その後、インプラントを縫合線の中心に保ちながら、両端部が縫合線に巻き付けられる。端部を重複させて、材料を適所に固定すればよい。もう一つのインプラントが、各被験体の末梢グラフトの近位静脈セグメントに、吻合部から始まる静脈に沿って縦に配置される。インプラントを、静脈の周囲に完全に巻き付ける必要はない。
吻合部は、たとえば図4A、4Bおよび4Cに図示されるように、または図5に図示されるように、移植可能材料で包まれる。さらに、吻合部から始まる血管に沿って縦に移植可能材料を配置することにより、(吻合部の遠位の)近位静脈セグメントが処置される。体重に基づく細胞搭載量の合計は、1kgあたり約2.0×104個〜1kgあたり約6.0×104個となる。
5日目、2週間目、1ヵ月目、3ヵ月目および6ヵ月目に臨床的追跡調査を行う。カラーフロー・ドップラー超音波を用いた血流測定を5日目に行ってベースライン値を定め、その後術後2週間目、1ヵ月目、3ヵ月目および6ヵ月目に行うことが要求される。絶対的流量が350mL/分より少ないか、先行測定から流量が25%を超えて減少しているか、50%を超える領域に狭窄がある(ドップラー超音波で測定)被験者には、血管造影を行う。血管造影によって50%を超す狭窄病変があると判断される場合には、血管形成術等の臨床的インターベンションが認められる。
吻合部だけでなく、グラフトのコントラスト血管造影が行われる。領域ごとに管腔直径が算定され、収縮期最高血流速度が測定される。
(末梢グラフト被験体の予想結果。)上記の通りに本発明の移植可能材料で処置された被験体には、臨床的に機能する末梢グラフトの形成の一つ以上の徴候がみられることが期待される。本明細書に開示された材料および方法に従って処置された末梢グラフトは、臨床的に許容できる血液循環を回復または維持するのに十分な血流を支える。また、処置された被験体のそれぞれに、たとえばPTFEグラフトからの吻合静脈の分離と定義される離開の発生の減少、および/または補綴ブリッジ管腔の中または内部への平滑筋細胞または内皮細胞の増殖および/または移動と定義される、補綴ブリッジの一体化の改善がみられるはずである。静脈流出部位の末梢グラフトから出る血流は、グラフト部位に入る血流と同等になる。本明細書で使用されるところの同等とは、臨床目的において実質的に同様であることを意味する。たとえば、所望の血流速度は約150〜500mL/分、好ましくは約300〜500mL/分、より好ましくは約350〜400mL/分である。
さらに、補綴ブリッジの中または内部への平滑筋細胞および/または内皮細胞の移動が、一体化の徴候として測定される。本発明の移植可能材料は、ブリッジの中への平滑筋細胞および内皮細胞の移動だけでなく、平滑筋細胞増殖および内皮細胞増殖を促進すると考えられる。
機能する末梢グラフトのさらに別の徴候は、適切な管腔直径である。本発明のインプラントにより適切な管腔直径を維持でき、これにより、血流が妨げられずに、末梢循環を維持するのに十分な速度になることが予想される。ベースラインと、グラフト作製から遅くとも3ヶ月後に、末梢グラフトの血管造影を使用して管腔直径をモニタする。標準的なドップラー超音波プロトコルを使用して、術後の管腔の狭小化を血流速度と関連づけする。本発明の移植可能材料により、本明細書に記載されるとおり、血流を末梢循環に適切な速度以下に減らす狭小化が防止または遅延されることが予想される。
末梢バイパスグラフトの場合において、本発明の移植可能材料による処置により、臨床的に許容できる循環を可能にする血流速度、または正常な速度に近い血流速度がもたらされることが予想される。グラフトに入る血流と出る血流は同等になる。同等とは、臨床目的において実質的に同様であることを意味する。たとえば、所望の血流速度は約150〜500mL/分、好ましくは約300〜500mL/分、より好ましくは約350〜400mL/分である。さらに、処置により、補綴または天然グラフト内への平滑筋細胞および/または内皮細胞の増殖および移動が促進されると予想される。
末梢グラフトの場合において、本発明の移植可能材料により、離開の発生が防止または低減されることが期待される。
群としての処置された被験者には、対照群と比較して、上記の機能性の徴候のうちの少なくとも一つに、少なくとも増加差が見られることが予想される。
本発明は、その精神または主要な特徴から逸脱することなく、他のいろいろな形で実施されうる。したがって本実施形態は例示的であり、限定的とみなされるべきではなく、本発明の範囲は、以上の記載によってではなく添付の請求の範囲によって示され、したがって請求項と等価の意義および範囲に該当する一切の変更が包含されることが意図される。