開心術を必要とせずに心臓の右側(例えば、RA)から心臓の左側(例えば、LA)にアクセスする際に使用するためのデバイス及び方法が本明細書に記載されている。本明細書に記載の方法は、低侵襲性であり、中隔穿刺装置を利用して、安全(例えば、非外傷性)であり、効率的で、時宜を得ており、正確かつ精密に位置付けられ、反復可能な方法で、心臓の左側にアクセスする。これは、部分的には、IVCとSVCの間に操縦可能な(例えば、並進可能で回転可能な)安定したプラットフォームを設けることによって達成され、そこから、穿刺部材を横方向に、心房中隔の標的穿刺位置(例えば、FO)内に延ばすことができる。
いくつかの実施形態では、方法は、シャフトを挿入することであって、(1)ガイドカプラを介してシャフトに取り付けられたサイドカテーテルガイド、及び(2)送達構成でシャフトにスライド可能に取り付けられたガイドスタビライザ/アクチュエータ(「GSA」)を有するシャフトを、ガイドスタビライザ/アクチュエータが心臓の右心房に配置されるように、患者の心臓の下大静脈及び心臓の上大静脈に挿入することを含む。サイドカテーテルガイドの遠位端がガイドカプラの周りで心臓の中隔に向かって横方向に偏向するように、サイドカテーテルガイドに遠位の力を適用することを、方法はさらに含む。ガイドスタビライザ/アクチュエータが心臓の右心房においてその送達構成にある状態で、ガイドスタビライザ/アクチュエータを作動させ、ガイドスタビライザ/アクチュエータをその送達構成から展開構成に移行することを、方法はさらに含む。遠位の力の適用を開始した後、ガイドスタビライザ/アクチュエータをその展開構成にした状態で、サイドカテーテルガイドを、サイドカテーテルガイドと接触させて配置し、シャフトに対してサイドカテーテルガイドを横方向に安定させる。サイドカテーテルガイドの遠位端がガイドカプラの周りで中隔に向かって横方向に偏向され、ガイドスタビライザ/アクチュエータによって横方向に安定化された状態で、サイドカテーテルガイド内に配置されたサイドカテーテルをサイドカテーテルガイドから遠位に延ばし、中隔と接触するようにすることを、方法はさらに含む。方法はさらに、サイドカテーテルの遠位端が中隔と接触している状態で、サイドカテーテル内にスライド可能に配置された中隔ペネトレータを、中隔ペネトレータが中隔を貫通するようにサイドカテーテルから遠位に延ばすことを含む。
いくつかの実施形態では、シャフトを挿入することであって、ガイドカプラを介してシャフトに取り付けられたサイドカテーテルガイドを有するシャフトを、ガイドカプラが心臓の右心房に配置されるように、患者の心臓の下大静脈及び心臓の上大静脈に挿入することを、方法は含む。サイドカテーテルガイドの遠位端がガイドカプラの周りで心臓の中隔に向かって横方向に偏向するように、サイドカテーテルガイドの近位部分に遠位の力を適用することを、方法はさらに含む。方法はさらに、サイドカテーテルガイドの遠位端がガイドカプラの周りで中隔に向かって横方向に偏向された状態で、サイドカテーテルガイド内に配置されたサイドカテーテルをサイドカテーテルガイドから遠位に向かって延ばし、中隔と接触させることを含む。方法はさらに、サイドカテーテルが中隔と接触している状態で、サイドカテーテル内にスライド可能に配置された中隔ペネトレータを、中隔ペネトレータが中隔を貫通するようにサイドカテーテルから遠位に延ばすことを含む。
いくつかの実施形態では、方法は、送達構成でシャフトにスライド可能に取り付けられたガイドスタビライザ/アクチュエータを有するシャフトを、ガイドスタビライザ/アクチュエータが心臓の右心房に配置されるように、患者の心臓の下大静脈及び心臓の上大静脈に挿入し、サイドカテーテルガイドがガイドスタビライザ/アクチュエータと連結されることを含む。ガイドスタビライザ/アクチュエータが心臓の右心房にあるその送達構成にある状態で、ガイドスタビライザ/アクチュエータを作動させて、ガイドスタビライザ/アクチュエータをその送達構成から展開構成に移行させ、サイドカテーテルガイドの遠位端がシャフトの周りで心臓の中隔に向かって横方向に偏向させ、ガイドスタビライザ/アクチュエータがその展開構成にあることによって部分的に横方向に安定させることを、方法はさらに含む。ガイドスタビライザ/アクチュエータが展開構成にある状態で、サイドカテーテルガイドは、シャフトの第1の側を越えて配置された遠位端から、シャフトを横切って、シャフトの第1の側の反対側のシャフトの第2の側まで近位に延び、次に回転し、シャフトの近位端に向かって近位方向に延びる。サイドカテーテルガイドの遠位端がシャフトの周りで中隔に向かって横方向に偏向され、ガイドスタビライザ/アクチュエータによって部分的に横方向に安定化された状態で、サイドカテーテルガイド内に配置されたサイドカテーテルをサイドカテーテルガイドの遠位端から遠位に延ばし、中隔と接触するようにすることを、方法はさらに含む。方法はさらに、サイドカテーテルが中隔と接触している状態で、サイドカテーテル内にスライド可能に配置された中隔ペネトレータを、中隔ペネトレータが中隔を貫通するようにサイドカテーテルから遠位に延ばすことを含む。
いくつかの実施形態では、装置は、第1の管腔及び第2の管腔を画定する本体を含む。この装置はさらに、シャフトであって、本体に固定して連結され、本体の第1の管腔から遠位に延びる第1のセクションと、シャフトの第1のセクション内に部分的に配置され、シャフトの第1のセクションに対して伸縮可能な第2のセクションとを有するシャフトを含む。装置は、本体に連結され、シャフトによって画定された管腔内から遠位方向に延びるガイドワイヤカプラをさらに含む。ガイドワイヤカプラは、第1のガイドワイヤをスライド可能に受容するように構成されたガイドワイヤ管腔を画定する。装置は、本体に連結され、本体の第2の管腔内から遠位に延びるサイドカテーテルガイドをさらに含む。サイドカテーテルガイドは、ガイドカプラを介してシャフトの第1のセクションに連結される。サイドカテーテルガイドは、送達構成と展開構成との間で移行するように構成され、サイドカテーテルガイドの遠位端は、送達構成から展開構成に移行するときにガイドカプラの周りで横方向に偏向される。装置は、シャフトの第2のセクションに連結され、送達構成と展開構成との間で移行して、サイドカテーテルガイドの遠位端を、ガイドカプラの周りでさらに横方向に偏向させ、横方向に安定させるように構成されたガイドスタビライザ/アクチュエータをさらに含む。サイドカテーテルガイドは、サイドカテーテルをスライド可能に受容するように構成された管腔を画定する。サイドカテーテルは、穿刺部材をスライド可能に受容するように構成された管腔を画定する。穿刺部材は、患者の組織を穿刺するように構成される。
いくつかの実施形態では、装置は、第1の管腔及び第2の管腔を画定する本体を含む。この装置はさらに、シャフトであって、本体に固定して連結され、本体の第1の管腔から遠位に延びる第1のセクションと、シャフトの第1のセクション内に部分的に配置され、シャフトの第1のセクションに対して伸縮可能な第2のセクションとを有するシャフトを含む。この装置は、本体に連結され、シャフトによって画定された管腔内から遠位方向に延びるガイドワイヤカプラをさらに含む。ガイドワイヤカプラは、第1のガイドワイヤをスライド可能に受容するように構成されたガイドワイヤ管腔を画定する。装置は、本体に連結され、本体の第2の管腔内から遠位方向に延びるガイドワイヤカプラをさらに含む。サイドカテーテルガイドは、ガイドカプラを介してシャフトの第1のセクションに連結される。サイドカテーテルガイドは、送達構成と展開構成との間で移行するように構成され、サイドカテーテルガイドの遠位端は、送達構成から展開構成に移行するときにガイドカプラの周りで横方向に偏向される。サイドカテーテルガイドは、サイドカテーテルをスライド可能に受容するように構成された管腔を画定する。サイドカテーテルは、穿刺部材をスライド可能に受容するように構成された管腔を画定する。穿刺部材は、患者の組織を穿刺するように構成される。
いくつかの実施形態では、装置は、近位端及び遠位端を有するシャフト、ならびにそれを通って延びる管腔を含む。シャフトは、(1)第1の開口、及び(2)両方が第1の開口の遠位に配置される第2の開口及び第3の開口を画定する。装置は、(1)シャフトの周りに円周方向に配置され、(2)送達構成と展開構成との間で移行するように構成されている第1のガイドスタビライザ/アクチュエータ(「GSA」)及び第2のGSAの両方をさらに含む。装置はさらに、シャフトに連結され、シャフトの近位端で管腔内に遠位方向に延在し、第1の開口を通ってシャフトを出て、第1のGSAと第2のGSAとの間で第2の開口内に遠位方向に延び、次に第3の開口からシャフトを出る、サイドカテーテルガイドを含む。第1のGSA及び第2のGSAは、送達構成から展開構成への移行により、サイドカテーテルガイドの遠位端を、(1)シャフトの中心軸に対して横方向に偏向させ、(2)シャフトの中心軸に対して安定化させるように構成される。サイドカテーテルガイドは、サイドカテーテルをスライド可能に受容するように構成された管腔を画定する。サイドカテーテルは、患者の組織を穿刺するように構成される穿刺部材をスライド可能に受容するように構成された管腔を画定する。
本明細書で使用される場合、「近位」及び「遠位」という用語は、装置の先端(すなわち遠位端)が最初に患者の体内に挿入された状態で、中隔穿刺装置を患者に挿入する操作者(例えば、外科医、医師、看護師、技術者など)にそれぞれ近い方向及び離れる方向を指す。したがって、例えば、患者の体内に最初に挿入された本明細書に記載のメインシャフトの端部は遠位端であり、一方メインシャフトの反対側の端部(例えば、操作者によって操作されるメインシャフトの端部)は、メインシャフトの近位端である。
本明細書で使用される場合、「前進(advance、advanced、及びadvancing)」という用語はそれぞれ、遠位の移動を指す。例えば、患者の血管系内でデバイスを前進させることは、デバイスの少なくとも一部を患者の血管系内で遠位に動かすことを指す。同様に、本明細書で使用される場合、「後退する、引き抜く(withdraw、withdrawn、及びwithdrawing)」という用語はそれぞれ、近位移動を指す。例えば、患者の血管系内でデバイスを後退させることは、デバイスの少なくとも一部を患者の血管系内で近位に動かすことを指す。場合によっては、前進及び後退は、デバイス自体の相対的な動きを指すことがある。例えば、サイドカテーテルを前進させることは、サイドカテーテルが移動可能に連結されているサイドカテーテルガイドに対して、サイドカテーテルを遠位方向に移動させることを指すことができる。同様に、サイドカテーテルを後退させることは、サイドカテーテルが移動可能に連結されているサイドカテーテルガイドに対して、サイドカテーテルを近位方向に移動させることを指すことができる。
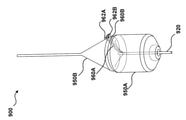
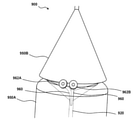
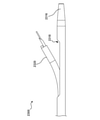
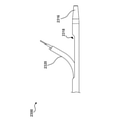
中隔穿刺装置100は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。図1Aに示されるように、中隔穿刺装置100は、メインシャフト120に連結された本体110、サイドカテーテルガイド130、サイドカテーテル160、及び中隔ペネトレータ170を含む。図1Aに示すように、メインシャフト120は、ガイドカプラ140を介してサイドカテーテルガイド130に連結され、サイドカテーテルガイド130は、サイドカテーテル160に連結され、サイドカテーテル160は、中隔ペネトレータ170に連結される。サイドカテーテルガイド130は、サイドカテーテル160が移動することができる(例えば、前進及び/または後退される)経路を画定するように構成される。別の言い方をすると、本明細書でさらに詳細に説明するように、サイドカテーテルガイド130を操作して(例えば、送達状態から展開状態に作動させて)、サイドカテーテル160を所望の方向(サイドカテーテルガイド130の作動状態または展開状態が図1Bに示されている)に、例えば、左心房に向かって、誘導することができる。
本明細書でさらに詳細に説明するように、ガイドカプラ140は、サイドカテーテルガイド130をメインシャフト120に連結して、メインシャフト120とサイドカテーテルガイド130との間の相対的な並進運動を最小化または防止することができるが、図1Bに概略的に示されているように、メインシャフト120及びサイドカテーテルガイド130の間で相対的な回転移動を可能にする。このようにすると、ガイドカプラ140は、例えば、患者の血管系を通ってRAに挿入するための、送達構成(例えば、メインシャフト120に平行または実質的に平行)から、展開構成へのサイドカテーテルガイド130の移行を容易にすることができ、サイドカテーテルガイド130の遠位端が、例えば、患者の左心房(例えば、心房中隔のFO)に向かって、メインシャフト120に対して横方向に(例えば、垂直または実質的に垂直に)偏向されるようにする。いくつかの実施形態では、ガイドカプラ140は、本明細書でさらに詳細に説明されるように、メインシャフト120に対するサイドカテーテルガイド130の横方向の偏向を促進するためのヒンジであり得る。そのような実施形態では、例えば、遠位の力をサイドカテーテルガイド130の近位端部分に適用することができ、それにより、ヒンジを回転させ、サイドカテーテルガイドの遠位端部分(すなわち、ガイドカプラ140の遠位に延在するサイドカテーテルガイド130の一部)が横方向に偏向する。いくつかの実装形態では、横方向の偏向の量、またはそのような横方向の偏向後のサイドカテーテルガイド130とメインシャフト120との間に画定される量は、操作者の処置内で、すなわちリアルタイムで調整可能であり、例えば、操作者は、ターゲットの穿刺位置を特定する際の処置に柔軟性がある。
いくつかの実装形態では、メインシャフト120、サイドカテーテルガイド130、またはサイドカテーテル160のうちの1つまたは複数は、円形の断面形状を有することができ、一方で他の実装形態では、メインシャフト120、サイドカテーテルガイド130、またはサイドカテーテル160のうちの1つまたは複数は、非円形の断面形状を有することができる。場合によっては、例えば、メインシャフト120及びサイドカテーテルガイド130は、円形の断面形状を有することができ、動作可能に一緒に連結することができ、その結果、本明細書でさらに詳細に説明するように、メインシャフト120及びサイドカテーテルガイド130は、(例えば、送達中に)少なくとも部分的に並べて配置される。他の例では、例えば、メインシャフト120は、非円形の断面を有し得(例えば、半月形、c字形、凸形または凹形、または任意の他の適切な非円形の断面形状)、サイドカテーテルガイド130に連結されると、サイドカテーテルガイド130の一部は、メインシャフト120の非円形の湾曲によって少なくとも部分的に画定される空間内に位置することができる。このようにすると、メインシャフト120及びサイドカテーテルガイド130の集合的な断面積、フットプリント、直径などを低減することができる。場合によっては、メインシャフト120とサイドカテーテル160とが、同様の関係になることがある(例えば、中隔穿刺装置がサイドカテーテルガイドを有さない実施形態において)。
いくつかの実施形態では、中隔穿刺装置100は、サイドカテーテルガイドスタビライザ/アクチュエータ(「GSA」)150(本明細書では「ガイドスタビライザ/アクチュエータ」とも呼ばれる)、及びGSA150に動作可能に連結され、GSA150を作動させるよう構成されるGSAアクチュエータ154を含む。いくつかの実装形態では、GSA150は、サイドカテーテルガイド130を安定化して(例えば、メインシャフト120に対して、例えば、横方向に、軸方向に(近位または遠位に))、サイドカテーテル160がFOと係合し、中隔ペネトレータ170がFOを貫通するのを容易にするように構成することができる。このようにすると、ガイドカプラ140は、サイドカテーテルガイド130を横方向に偏向させることができ、GSA150は、サイドカテーテルガイド130(及び、次に、サイドカテーテル160、任意選択のエンドエフェクタ162、及び中隔ペネトレータ170)を安定させて、その後の中隔の貫通と左心房へのアクセスの最適化を行うことができる。いくつかの実施形態では、サイドカテーテルガイド130を安定化することに加えて、またはその代わりに、GSA150は、サイドカテーテルガイド130(及び、サイドカテーテルガイド130へのそれらの連結を考慮して、次に、サイドカテーテル160及び中隔ペネトレータ170)を、横方向に偏向するように構成することができる(例えば、上記のように、ガイドカプラ140によって引き起こされるまたは促進される横方向の偏向に加えて、横方向に偏向する)。このようにして、いくつかの実施形態では、ガイドカプラ140とGSA150は、サイドカテーテルガイド130を横方向にまとめて偏向させることができ、サイドカテーテルガイド130(及び、次に、サイドカテーテル160、任意選択のエンドエフェクタ162、及び中隔ペネトレータ170)を安定させて、その後の中隔の貫通と左心房へのアクセスの最適化を行うことができる。
GSA150は、上記の機能を提供するのに適した任意の方法で操作可能であり得る。いくつかの実施形態では、例えば、GSA150はバルーンであり得、したがって、それは膨張可能及び収縮可能であるように構成され得る。そのような実施形態では、GSA150は、GSA150からGAアクチュエータ154に延びる管腔に流体的に連結することができ、その結果、GAアクチュエータ154は、流体をGAアクチュエータ154に選択的に送達して、GSA150を膨張させる(すなわち、GSAを展開する)ことができ、GSA150から流体を選択的に引き出して、心臓からGSA150を除去するためにGSA150を収縮させる(例えば、左心房へのアクセスが達成された後)ことができる。
GSA150がバルーンである実施形態では、バルーンは、本明細書に記載の所望の機能を実行するのに適した任意の形状及びサイズを有することができる。いくつかの実施形態では、例えば、バルーンは円錐形であり得るが、他の実施形態では、それは、少なくとも部分的に凹面、凸面、円形、楕円形などであり得る。さらに、いくつかの実施形態では、バルーンは、1つまたは複数のローブを有することができ、例えば、バルーンに沿ってデバイスを通過する血流を可能にするために、バイローブまたはトライローブなどにすることができる。さらに、バルーンは、サイドカテーテルガイド130の安定化を改善するように構成された追加の特徴を有することができる(例えば、バルーンとサイドカテーテルガイド130との間の連結を改善する)。いくつかの実施形態では、例えば、バルーンは、くぼみ、突起、隆起、接着剤などを有することができる。
バルーンは、本明細書に記載のその機能を実行するのに適した任意の材料または材料の組み合わせで形成することができる。いくつかの実施形態では、例えば、バルーンは、ポリエチレン、ポリエチレンテレフタレート(「PET」)、ポリマー、熱可塑性ポリマー、エラストマー、ナイロン、ポリウレタン、任意の非適合材料などの1つまたは複数から形成することができる。バルーンは、例として、任意の適切な圧力、例えば、約2ATMから約20ATMまで膨張するように構成することができる。場合によっては、より高い膨張圧力が、バルーンのより大きなまたは改善された剛性をもたらし、それにより、サイドカテーテルガイド、サイドカテーテル、中隔ペネトレータなどのより良好な安定化をもたらし得る。
GSA150は、本明細書に記載のその機能を実行するのに適した任意の材料で形成することができる。いくつかの実施形態では、GSA150は、形状記憶材料(例えば、ニチノール)を含むか、またはそれから形成され得、GSA150が拘束、圧縮、または他の方法で比較的小さな配置に置かれる送達/後退構成と、本明細書でさらに詳細に説明するように、GSA150が拘束されていない、拡張されている、またはそうでなければサイドカテーテルガイド130を横方向に偏向または安定化するのに十分なより大きな構成に配置されている展開構成との間で、移行するように構成され得る。
ガイドカプラ140と同様に、いくつかの実施形態では、GSA150は、展開前、展開中、または展開後に、操作者が中隔穿刺装置100のその部分を特定するのを補助する放射線不透過性材料を含むか、またはそれから形成することができる。このようにして、操作者は、中隔ペネトレータ170の作動時にFOを貫通するのに適した位置に中隔ペネトレータ170をリアルタイムで選択的に配置することができる。GSA150がバルーンである実施形態では、例えば、場合によっては、GSA150を造影剤(または造影剤と生理食塩水などの別の流体との組み合わせ)で膨らませて、GSA150が患者の体内に配置されているときに、操作者のために(例えば、任意の適したイメージングモダリティ下で)視覚化をもたらすことができる。
本明細書でさらに詳細に説明するように、サイドカテーテルガイド130が横方向に偏向されて、FOまたはメインシャフト120に対して適切な角度で安定している状態で、(1)中隔穿刺装置100の1つまたは複数のランドマークの部分及び(2)中隔における所望の穿刺位置(例えば、FO)を患者の外側から操作者に見える状態で、操作者は、サイドカテーテルガイド130をFOと位置合わせするために、任意の適切な方法でメインシャフト120を並進または回転により操作することができる。
さらに、図1Aに示されるように、中隔穿刺装置100は、メインシャフト120をガイドワイヤ(図1Aには示されていない)に連結して、中隔穿刺装置100の患者の体内及び患者の心臓への(例えば、患者の血管系を介した)送達を容易にするように構成されたガイドワイヤカプラ122、及びガイドワイヤ(図1Aには示されていない)を中隔ペネトレータ170に連結するように構成されたガイドワイヤカプラ172を含み、そのガイドワイヤの心臓の左側(例えば、左心房)への送達を容易にする。
さらに、図1Aに示されるように、中隔穿刺装置100は、任意選択で、メインシャフト120に動作可能に連結され、本体110に対してメインシャフト120を前進または後退させるようにメインシャフト120を作動させるように構成されたシャフトアクチュエータ124を含む。中隔穿刺装置100は、(1)サイドカテーテル160に作動可能に連結され、サイドカテーテル160を作動させてサイドカテーテル160を前進または後退させ、それによってサイドカテーテル160を送達構成と展開構成との間で移行させるように構成されたサイドカテーテルアクチュエータ164(図1Bに作動または展開構成で示されるサイドカテーテル160)、及び(2)中隔ペネトレータ170を作動させて中隔ペネトレータ170を前進または後退させるための中隔ペネトレータアクチュエータ(または「ペネトレータアクチュエータ」)174をさらに含み、それによって、本明細書でさらに詳細に説明されるように、中隔ペネトレータを送達構成と展開構成(図1Bに作動または展開構成で示される中隔ペネトレータ170)との間で移行させる。
さらに、図1Aに示されるように、中隔穿刺装置100は、任意選択で、メインシャフト120に連結されたGSA(「GA」)150を含む。任意選択のGSA150は、本明細書でさらに詳細に説明されるように、GSA150を作動させるように構成されたGAアクチュエータ154に動作可能に連結されている。
さらに、図1Aに示されるように、中隔穿刺装置100は、任意選択で、サイドカテーテル160に連結され、サイドカテーテル160から遠位に延びるエンドエフェクタ162を含む。エンドエフェクタ162は、例えば、心臓の中隔のFOなどの標的穿刺位置を通るその後の穿刺を容易にするように構成される。エンドエフェクタ162は、本明細書でさらに詳細に説明されるように、例えば、FOに接触またはテンティングするように構成することができる。FOのそのような接触またはテンティングは、例えば、FOを貫通するのに必要な力を低減または最小化することができ、及び/またはFOへの力の分配を改善することができる。エンドエフェクタ162は、エンドエフェクタ162によるFOの不注意な穿刺及び/または損傷を防止するように構成することができる。
いくつかの実施形態では、エンドエフェクタ162は、エンドエフェクタ162を展開する際に操作者が容易になるように、例えば、中隔ペネトレータ170を展開する準備として、心臓内部またはFOに対してエンドエフェクタ162を配置するために、任意の適切な画像化モダリティ(例えば、蛍光透視法、心エコー検査など)の下で、心臓の内部にあるときに、患者の外部からエンドエフェクタ162を視覚化できるように、放射線不透過性材料で形成されるか、またはそれを含む。
いくつかの実施形態では、エンドエフェクタ162は、複数の構成、例えば、エンドエフェクタ162が患者の血管系を通ってルーティングされるように構成される送達または後退構成、及びエンドエフェクタ162が本明細書でさらに詳細に説明されるように、FOのその後の貫通を容易にするよう構成される展開構成を含むことができる。そのような実施形態では、例えば、エンドエフェクタ162は、圧縮、収縮、または他の方法で比較的小さい構成で心臓に送達され得、次いで、それが拡張、膨張、または他の方法でサイズが拡大される展開構成に移行され得、次に、FOに接触するかテンティングする。さらに、いくつかの実施形態では、エンドエフェクタ162の展開後、エンドエフェクタ162は、後退構成(その送達構成と同じまたは類似することができる)に移行することができ、それにおいてエンドエフェクタ162は圧縮、収縮、またはそうでなければ小型構成になり、患者からのエンドエフェクタ162の除去を支援する。
エンドエフェクタ162は、本明細書に記載されるその機能を容易にするために、任意の適切な材料(複数可)で形成することができる。いくつかの実施形態では、例えば、エンドエフェクタ162は、形状記憶材料(複数可)(例えば、ニチノール)またはポリマー、あるいはそれらの組み合わせ(例えば、ポリマーでコーティングされたニチノール)から形成され得、その結果、それは抑制または圧縮された配置(例えば、送達または後退構成)と抑制なしまたは拡張された配置(展開構成)の間を移行できる。いくつかの実施形態では、例えば、エンドエフェクタ152は、それが収縮した配置で心臓に送達され、次いで展開構成に膨張することができるように(例えば、図示していないエンドエフェクタ162に流体連結され、近位に延びる膨張管腔を介して)、バルーンであり得るか、またはバルーンを含むことができる。エンドエフェクタの様々なさらなる実施形態が、以下でさらに詳細に説明される。
メインシャフト120、ガイドワイヤカプラ122、サイドカテーテルガイド130、ガイドカプラ140、任意選択のGSA150、サイドカテーテル160、中隔ペネトレータ170、及びガイドワイヤカプラ172のそれぞれは、本体110に対して、並進可能である(例えば、遠位方向に前進可能及び/または延長可能、及び近位方向に後退可能及び/または引き込み可能である)。本明細書でさらに詳細に説明するように、サイドカテーテル160は、サイドカテーテルガイド130に対して並進可能であり、中隔ペネトレータ170は、サイドカテーテル160に対して並進可能である。
中隔ペネトレータ170は、FOなどの標的組織を効果的に貫通及び横断するのに適した任意の材料でサイズ設定、成形、及び形成することができる。いくつかの実施形態では、例えば、中隔ペネトレータ170は針であり得る。いくつかの実施形態では、中隔ペネトレータ170は、非コアリング針(例えば、クインケタイプの針などの、刃先を有する鋭い先端を有する針)であり得る。いくつかの実施形態では、中隔ペネトレータ170は、可変の材料特性を有することができる。そのような実施形態では、例えば、中隔ペネトレータ170の遠位部分は、その遠位部分に近位の部分の剛性よりも大きい剛性を有することができる。このようにして、より硬い遠位部分は、中隔を貫通するように構成することができ、一方、近位部分は、患者の血管系を介して送達するように構成することができる。いくつかの実施形態では、中隔ペネトレータ170は、先端がしっかりしていて、FOを穿刺するために高周波(「RF」)エネルギーで帯電させることができる。
中隔ペネトレータ170は、任意の適切な長さ、例えば、LAに到達するのに適した任意の長さを有することができる。いくつかの実施形態では、例えば、中隔ペネトレータ170は、約5mmから約25mmの有効長(すなわち、サイドカテーテル160の遠位端から(またはエンドエフェクタ162の遠位端から)延長可能な長さ)を有することができる。場合によっては、中隔ペネトレータ170の有効長は、約8mmまたは約10mm、あるいはそれらの間の任意の長さであり得る。いくつかの実施形態では、中隔ペネトレータ170は、組織コアリングを制限または最小化するためにスタイレットを含むか、または受容するように構成することができる。いくつかの実施形態では、中隔ペネトレータ170は、中隔ペネトレータ170の管腔を通る圧力を監視するように構成された圧力変換器(図示せず)を含むことができる。いくつかの実施形態では、ポートまたはルアーロックを中隔穿刺装置100に組み込んで、中隔ペネトレータ170を洗い流すことができる。
図2A及び2Bに移ると、(1)患者の解剖学的構造に関連して、及び(2)患者のLAにアクセスするためのサンプル処置において、中隔穿刺装置100を説明しており、図2Aは、心臓のRA内に送達構成で配置され、IVCからRAを横切ってSVCに延びる第1のガイドワイヤGW1に連結された中隔穿刺装置100の概略図であり、図2Bは、展開構成で配置され、LAへのその後のアクセスを実現するために使用できる第2のガイドワイヤにアクセスしてLAに送達されるような中隔穿刺装置100の概略図である。
使用時、中隔穿刺装置100を患者に導入する前に、ガイドワイヤGW1を患者の入口部位(例えば、大腿静脈穿刺部位)を通して挿入し(図示せず)、IVC及びRAを横切って患者の血管系を通ってSVCに、ガイドワイヤ送達のための既知の適切な技術を使用して、前進させることができる。このようにガイドワイヤGW1が配置された状態で、中隔穿刺装置100は、ガイドワイヤカプラ122を介してガイドワイヤGW1に移動可能に連結され、患者の入口部位から心臓に向かって前進することができる。いくつかの実施形態では、ガイドワイヤカプラ122は、ガイドワイヤGW1を配置することができ、メインシャフト120をガイドワイヤGW1の周りにスライド可能に配置できるようにする、メインシャフト120によって画定される管腔であり得る。ガイドワイヤGW1は任意の適切なサイズにすることができる。いくつかの実施形態では、例えば、ガイドワイヤGW1は、直径が約0.014インチから約0.035インチの直径を有することができる。いくつかの実施形態では、ガイドワイヤGW1は、直径約0.025インチであり得る。ガイドワイヤカプラ122が、送達されたガイドワイヤGW1に移動可能に連結された状態で、中隔穿刺装置100は、図2Aに示されるように、ガイドワイヤGW1に沿って心臓内部に前進させることができる。より具体的には、メインシャフト120が、ガイドカプラ140、本体110、メインシャフト120、ガイドカプラ140、サイドカテーテルガイド130、サイドカテーテル160、中隔ペネトレータ170、及びガイドワイヤカプラ172を介して(1)本体110及び(2)サイドカテーテルガイド130に連結された状態で、ガイドワイヤカプラ172はすべて、図2Aに示されるように、患者の心臓内に前進させることができ、本体110がIVCを通ってRA内に延在し、メインシャフト120がSVC内に延在するようになっている。メインシャフト120がIVC、RA、及びSVCにまたがる状態で、メインシャフト120は、本明細書でさらに詳細に説明するように、サイドカテーテルガイド130、サイドカテーテル160、及び中隔ペネトレータ170を展開し、中隔に向かって前進させることができる基礎またはバックストップを提供することができる。
場合によっては、(1)メインシャフト120、(2)サイドカテーテルガイド130、(3)サイドカテーテル160、及び中隔ペネトレータ170(及び付随するカプラ、例えば、ガイドワイヤカプラ122及びガイドワイヤカプラ172)の遠位端は、本体110内に(例えば、本体110によって画定される1つまたは複数の管腔(図示せず)内に)配置することができる。このようにして、送達中、患者の解剖学的構造は、そのような構成要素からの患者の解剖学的構造への不注意な外傷または接触を回避するために、本体110によって保護または遮蔽され得る。RA内またはその近くに配置された本体110の遠位端を用いて、本体110を引き抜くことができ(及び/またはそれに移動可能に連結された1つまたは複数の構成要素を前進させることができ)、それによってRA内でサイドカテーテルガイド130及びガイドカプラ140を露出させる。
サイドカテーテルガイド130がRA内に露出され、ガイドカプラ140を介してメインシャフト120に並進的に固定連結された状態で、サイドカテーテルガイド130を作動させて、図2Bに示されるように、サイドカテーテルガイド130(及びその結果として、また、その横方向の偏向中にサイドカテーテルガイド130内に配置されている場合、サイドカテーテル160、中隔ペネトレータ170、及びガイドワイヤGW2も)の遠位端を横方向に偏向させることができる。サイドカテーテルガイド130は、サイドカテーテルガイド130に移動可能に取り付けられたサイドカテーテル160及び中隔ペネトレータ170を、図2Bに示されるように、標的貫通部位、例えば、FOに向けるのに適した任意の角度で横方向に偏向させることができる。場合によっては、FOへの最適な進入角度は、FOに接する表面線に対して90度または実質的に90度であり、これは、メインシャフト120の中心軸に対してほぼ同様の角度であり得る。そのような垂直な(または実質的に垂直な)進入角度は、力ベクトルの全体または実質的に全体が(接線方向のアプローチではなく)FOの平面に向けられるため、FOを貫通するのに必要な力を最小限に抑えることができる。さらに、そのような垂直な(または実質的に垂直な)進入角度は、患者の解剖学的構造の性質を考慮して、中隔ペネトレータをLA内の比較的大きなオープンスペースに向け、それによってLA内の不注意な穿刺(例えば、LAの壁の不注意な穿刺)のリスクを最小限に抑える。
他の例では、FOまたはメインシャフト120の中心軸に対する進入角度は、約50度から約90度の範囲内のいずれにあってもよい。場合によっては、心臓の左側に計画された特定の治療法に基づいて、好ましい進入角度を選択することができる。例えば、侵入角度は、後続の治療装置が心臓の左側に入る軌道を画定するため、場合によっては、FOを通る最適な進入角度及び進入位置は、特定の治療装置または処置に基づく。
ガイドワイヤGW2は任意の適切な方法で送達できることに留意されたい。場合によっては、例えば、ガイドワイヤGW2は、サイドカテーテルガイド130の送達中にサイドカテーテルガイド130内に配置されるが、他の例では、ガイドワイヤGW2は、処置の最中の後の時間に、例えば、中隔ペネトレータ170がFOを貫通し、LAに到達した後に挿入される。
サイドカテーテルガイド130が展開構成に移行し、サイドカテーテルガイド130がFOに向かって横方向に偏向された状態で、サイドカテーテルアクチュエータ164を作動させて、サイドカテーテル160を、少なくとも部分的にサイドカテーテルガイド130によって画定され、FOに向かう経路に沿って、前進させることができる。場合によっては、サイドカテーテル160は、その遠位端がテンティングするか、さもなければFOに接触するまで前進する。エンドエフェクタ162を含む実施形態では、サイドカテーテル160は、サイドカテーテル160の遠位端から延びるエンドエフェクタ162がテンティングするかFOに接触するまで前進させることができる。
エンドエフェクタ162が拡張可能かつ圧縮可能である実施形態では、エンドエフェクタ162は、圧縮または比較的小さい構成で右心房RAに送達され得、次いで、エンドエフェクタ162が拡張されて比較的大きな構成である展開構成に移行され、FOと係合するように前進し得る。本明細書でさらに詳細に説明するように、心房中隔ASを中隔ペネトレータ170で十分に貫通した後、エンドエフェクタ162は、患者から引き抜くのに適したその収縮または圧縮構成に移行することができる。サイドカテーテル160がサイドカテーテルガイド130によって画定される管腔内にスライド可能に配置される実施形態では、エンドエフェクタ162は、サイドカテーテルガイド130が送達中に拘束または圧縮された構成のエンドエフェクタ162を含むように、サイドカテーテルガイド130によって画定される管腔内に同様にスライド可能に配置され得、次いでサイドカテーテルアクチュエータ164が作動されてサイドカテーテル160をサイドカテーテルガイド130の遠位端から遠位に前進させると、エンドエフェクタ162は、サイドカテーテルガイド130の管腔を出るときまたは出た後に、その拡張構成または非拘束構成に移行することができる。
サイドカテーテル160(またはエンドエフェクタ162)がFOと十分に接触している状態で、ペネトレータアクチュエータ174を作動させて、サイドカテーテル160によって少なくとも部分的に画定される経路に対して、またそれに沿って、中隔ペネトレータ170を前進させることができる。中隔ペネトレータ170は、FOを通って心房中隔ASを横切って左心房LAに進むことができる。いくつかの実施形態では、サイドカテーテル160は、ペネトレータアクチュエータ174を作動させることにより、中隔ペネトレータ170がサイドカテーテル160の管腔を通って前進するように、中隔ペネトレータ170がスライド可能に配置される管腔を画定する。中隔ペネトレータ170は、このように前進させて、FOを貫通し、左心房LA内に延ばすことができる。そのような貫通の間、メインシャフト120は、中隔ペネトレータ170に横方向または軸方向の安定性を付与することができる。
中隔ペネトレータ170の遠位端が心房中隔ASを横切って左心房LAに前進するとき、ガイドワイヤGW2は、ガイドワイヤGW2がサイドカテーテルガイド130の送達中にサイドカテーテルガイド130に連結されている場合、ガイドワイヤカプラ172及び中隔ペネトレータ170を介して、追従することができる。他の例では、ガイドワイヤGW2は、例えば、中隔ペネトレータ170がFOを貫通してLAに到達した後、処置中の後の時間に挿入することができる。いくつかの実施形態では、ガイドワイヤカプラ172は、中隔ペネトレータ170によって画定される管腔であり、それを通してガイドワイヤGW2をスライド可能に配置することができる。そのような実施形態では、ガイドワイヤGW2は、中隔ペネトレータ170の左心房LAへの送達及び展開中に、中隔ペネトレータ170の管腔内に配置することができる。
中隔ペネトレータ170及びガイドワイヤGW2が左心房LA内に配置されている状態で、ガイドワイヤGW2は、その近位端でガイドワイヤGW2を操作することによって左心房LAにさらに前進させることができ、及び/または中隔ペネトレータ170は、FOの穿刺部位または入口部位を横切って左心房LAから引き抜かれ、ガイドワイヤGW2を左心房LA内に残す。
ガイドワイヤGW2が左心房LAに送られ、左心房LAからFOの穿刺部位または入口部位を越えて、右心房RA、IVCに、及び患者の血管系を通って進入箇所まで近位方向に延び(後続の左心房ASへのアクセスのために)た状態で、中隔穿刺装置100は、ガイドワイヤGW2を介して近位方向に心臓から、及び患者から引き抜くことができる。
ガイドワイヤGW2は、左心房LAへの望ましいその後のアクセスを実現するのに適した任意のガイドワイヤであり得る。いくつかの実施形態では、例えば、ガイドワイヤGW2は、経中隔処置で従来使用されているピグテール、非外傷性ガイドワイヤ、または他の適切なガイドワイヤであり得る。例えば、ガイドワイヤGW2は、可撓性のらせん状の先端、ピグテールを有することができ、中隔穿刺装置100をLAに固定するように構成することができ、それにより、中隔穿刺装置100がガイドワイヤGW2に沿って及び患者から引き抜かれるのに応じて、またはその間に、ガイドワイヤGW2が不注意にLAから引き抜かれたり取り外されたりするのを制限または防止する。別の例示的なガイドGW2は、Baylis Medical Company,IncのPro Track(商標)ピグテールワイヤである。
中隔穿刺装置100は、任意の適切な順序で(例えば、ガイドワイヤGW2が左心房LAに送達された後に)患者から引き抜かれるように構成することができる。ガイドワイヤGW2が左心房LA内に配置された状態で、例えば、左心房LA内に配置された中隔ペネトレータ170及びガイドワイヤカプラ172の部分を、ガイドワイヤGW2に対して、FOの穿刺部位を通して右心房RAに引き抜くことができる。サイドカテーテル160が、中隔ペネトレータがスライド可能に配置される管腔を画定する実施形態では、中隔ペネトレータ170は、サイドカテーテル160によって画定される管腔に対して、及びその中に引き抜くことができる。このようにして、中隔ペネトレータ170、特に組織を貫通するように設計された遠位側は、サイドカテーテル160によって被覆またはシールドされて、患者からの安全な引き抜きを容易にし、患者からの中隔穿刺装置100除去時、患者の心臓または血管系との不注意な接触を回避することができる。
同様に、サイドカテーテル160は、サイドカテーテルガイド130に対して引き抜くことができる。例えば、サイドカテーテルガイド130が、サイドカテーテル160がスライド可能に配置される管腔を画定する実施形態では、サイドカテーテル160は、サイドカテーテルガイド130の管腔内に引き込むことができる。中隔穿刺装置100がエンドエフェクタ162を含む実施形態では、サイドカテーテルガイド160は、エンドエフェクタ162もサイドカテーテルガイド130の管腔に引き込まれるように、サイドカテーテルガイド130の管腔に対して、及びその管腔内に引き抜くことができる。エンドエフェクタ162が、サイドカテーテルガイド130の内径よりも大きい直径を有する展開構成を有する実施形態では、エンドエフェクタ162は、その展開構成からその後退(または送達)構成に移行するように構成することができる。例えば、エンドエフェクタ162がバルーンである場合、それは、収縮され、次いで、サイドカテーテルガイド130の管腔内に引き込まれることができる。別の例として、エンドエフェクタ162が形状記憶材料を含むか、または形状記憶材料で形成される場合、エンドエフェクタ162は、圧縮、拘束、またはさもなければ、サイドカテーテルガイド130内に引き込むことができるように、より小型の配置に移行することができる。場合によっては、エンドエフェクタ162をサイドカテーテルガイド130内に引き抜くと、エンドエフェクタ162がその拘束された構成または圧縮された構成に移行し得る。
さらに、サイドカテーテルガイド130は、その遠位部分がメインシャフト120に対して横方向に偏向される展開構成から、サイドカテーテルガイド130が少なくとも実質的に直線でメインシャフト120に平行である、その後退(または送達)構成に移行するように構成することができる。いくつかの実施形態では、例えば、近位の力をサイドカテーテルガイド130の近位端部分に加えて、メインシャフトに対してサイドカテーテルガイド130を引き抜くことができる。
図2Aに示すように中隔穿刺装置100が配置された状態で、例えば、ガイドワイヤGW2を送達した後、中隔穿刺装置100を、心臓及び患者から引き抜くことができる。例えば、本体110、及びそれに連結されたすべての構成要素は、心臓から、患者の血管系を通って、及び患者への最初の進入部位(例えば、大腿骨穿刺部位)を通って外に引き抜かれ得る。
本明細書に記載の実施形態は、ガイドワイヤ及び中隔穿刺装置を患者の血管系に、IVC及びRAを横切って、SVC内部に導入することに言及しているが、中隔ペネトレータを展開する目的でのRAへのアクセスは、様々な方法で達成することができる。いくつかの実施形態では、例えば、ガイドワイヤ及び中隔穿刺装置は、患者の頸静脈(例えば、右内頸静脈)に挿入され、次いで、SVC及びRAを横切って、及びIVC内に進められ、その結果、中隔穿刺装置の遠位端は、IVCに(またはそれを越えて)配置される。
本明細書に記載の実施形態は、単一のガイドワイヤをLAに送達するための単一のFOの穿刺に言及しているが、本明細書に記載の中隔穿刺装置は、複数の穿刺を実行し、複数のガイドワイヤを送達するために使用できることを理解されたい。場合によっては、例えば、心房細動アブレーション処置に関連してなど、二重穿刺及び2本のガイドワイヤの送達が望ましい場合がある。そのような場合、本明細書に記載の中隔穿刺装置は、本明細書に記載のように、中隔を2回穿刺するために2回展開することができ、各穿刺は、ガイドワイヤを送達するためのアクセスを実現する。複数の穿刺及びLAに送達されるガイドワイヤを必要とするいくつかの処置では、例えば、穿刺が特定の場所にあり、互いに特定の距離に位置することが重要であり得、本開示を通して説明されるように、本明細書に記載されている中隔穿刺装置はまさにそれを提供する。
さらに、本明細書に記載の中隔穿刺装置を使用して複数の穿刺を連続して投与する代わりに(例えば、単一のペネトレータ、サイドカテーテル、サイドカテーテルガイドなどを用いて)、いくつかの実施形態では、本明細書に記載の中隔穿刺装置のいずれかが追加の構成要素を組み込むように変更できる。例えば、場合によっては、中隔穿刺装置は、本体及びメインシャフト(中隔穿刺装置100と同様)を含むことができるが、さらに、2つのサイドカテーテルガイド、2つのサイドカテーテル、2つのエンドエフェクタ、2つの中隔ペネトレータ、及び2つのガイドカプラ(送達されるガイドワイヤ用)、及び任意選択で1つまたは2つのガイドカプラと1つまたは2つのガイドスタビライザ/アクチュエータも含むことができる。このようにして、2つのサイドカテーテルガイドを同時に展開(つまり、横方向に偏向させて安定させる)でき、次に、2つのサイドカテーテル(任意選択でエンドエフェクタを伴う)を前進させて、任意選択で同時に中隔に接触させ、中隔を貫通するように、任意選択で2つの中隔ペネトレータを同時に前進させ得る。中隔における2つの穿刺では、任意選択で同時に2本のガイドワイヤを送ることができる。そのような場合、2つの穿刺部の間の好ましい距離は、中隔ペネトレータが前進するサイドカテーテル間の距離によって選択的に画定することができる。
図3は、実施形態による、中隔穿刺装置100を使用して患者の心臓の左心房にアクセスする方法200を示している。201で、ガイドワイヤGW1は、IVCを介して、RAを横切って、心臓のSVCに挿入される(例えば、大腿静脈穿刺を介して、及び大腿静脈穿刺部位とIVCの間に配置された患者の血管系を介して)。202において、中隔穿刺装置100は、メインシャフト110の遠位端がSVC内に配置されるまで、ガイドワイヤGW1を介して送達される。204で、GSA150は、横方向に偏向し、サイドカテーテルガイド130をFOに向けるように作動される。任意選択で、206において、メインシャフト110及びサイドカテーテルガイド130は、FOに対して選択的に配置される(例えば、並進または回転される)。任意選択で、208で、エンドエフェクタ162が展開される。210で、エンドエフェクタ162(またはサイドカテーテルの遠位端)は、FOに対して前進し、FOと接触する(例えば、FOをテンティングするために)。任意選択で、212で、エンドエフェクタ162(またはサイドカテーテル130の遠位端)が患者の体外から視覚化され、必要に応じて、メインシャフト110またはサイドカテーテルガイド130が調整されて、FOに対してエンドエフェクタ162(またはサイドカテーテル130の遠位端)を選択的に再配置する。
214で、中隔ペネトレータ170がFOを通ってLAに前進する。任意選択で、216で、視覚化技術を使用して、中隔ペネトレータ170のLAへの交差を確認する。220において、ガイドワイヤGW2は、中隔ペネトレータ170に対して前進し、LA内に入るか、または中隔ペネトレータ170は、中隔ペネトレータ170に対して後退し、それによって、ガイドワイヤGW2の一部をLAに残す。222で、中隔ペネトレータ170が引き抜かれ、エンドエフェクタ162が任意選択で引き抜かれ、メインシャフト120が引き抜かれ、ガイドアクチュエータ150が作動解除され、装置100がガイドワイヤGW1上で引き抜かれ、患者から取り出される。
示されていないが、いくつかの実施形態では、本明細書に記載のメインシャフトのいずれかは、心臓内エコーを配置するか、またはスライド可能に連結して患者のナビゲーションを支援することができるチャネルを画定することができる。
図4A及び4Bは、それぞれ、送達構成及び展開構成における中隔穿刺装置300を斜視図で示している。図5A及び5Bは、それぞれ斜視図及び正面図での、中隔穿刺装置300の一部の断面図を示す。図6A〜6Hは、別の実施形態による、中隔穿刺装置300の遠位端部分での展開シーケンスを示す。
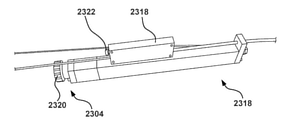
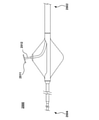
中隔穿刺装置100に関して記載されたものと同様または同一で、中隔穿刺装置300は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置300は、中隔穿刺装置100と同じまたは類似して構築することができ、中隔穿刺装置100と同じまたは類似して機能することができる。したがって、中隔穿刺装置300の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、中隔穿刺装置300は、本明細書でさらに詳細に説明するように、中隔穿刺装置300の様々な部分が配置またはスライド可能に配置される、第1の管腔311及び第2の管腔312を画定する本体310を含む。本体310に連結されているのは、メインシャフト320及びサイドカテーテルガイド330であり、メインシャフト320は、ガイドカプラ340を介してサイドカテーテルガイド330に連結されている。図5A及び5Bに示されるように、サイドカテーテルガイド330の近位端部分は、本体310の第2の管腔312内に配置される。サイドカテーテルガイド330は、サイドカテーテル360がスライド可能に配置される管腔を画定し、サイドカテーテル360は、中隔ペネトレータ370がスライド可能に配置される管腔を画定し、中隔ペネトレータ370は、ガイドワイヤGW2がスライド可能に配置できる管腔を画定する(図5A、5B、及び6Hに示されているように)。サイドカテーテル360の遠位端部分から延長可能であるのは、エンドエフェクタ362である。
メインシャフト320は伸縮可能であり、すなわち、セクションで拡張/延長/前進及び収縮/後退が可能である。メインシャフト320は、近位セクション320Aと、近位セクション320Aに対して部分的に内部に配置され、遠位に伸縮可能である膨張セクション320Bとを含む。示されていないが、いくつかの実施形態では、中隔穿刺装置300は、メインシャフト320の膨張セクション320Bに動作可能に連結され、少なくとも一時的に間の相対的な移動を制限または防止するために、膨張セクション320Bを近位セクション320Aと並進的に固定するように構成されたロックを含むことができる。このようにして、操作者は、本明細書でさらに詳細に説明するように、メインシャフト320の伸縮可能な機能を選択的に有効及び無効にすることができる。
メインシャフト320の近位セクション320Aは、本体310の第1の管腔311に連結されてその中に配置され、本体310の遠位端から遠位方向に延びる。この実施形態のいくつかの実装では、メインシャフト320の近位セクション320Aは、本体310に固定的に連結されている(例えば、本体の第1の管腔311内に溶接されている)。メインシャフト320の膨張セクション320B(近位セクション320Aに流体的かつスライド可能に連結されている膨張セクション320B)の周りに円周方向に配置され、流体的に連結されているのは、ガイドスタビライザ/アクチュエータ(「GSA」)350である。この実施形態では、GSA350は、展開のために膨張し、送達または後退のために収縮するように構成されたバルーンである。膨張させるために、GSA350は、膨張セクション320Bを介して1つまたは複数の流体(例えば、1つまたは複数の生理食塩水、空気、または視覚化のための造影剤)を受容するように構成される。使用時、例えば、1つまたは複数の流体は、近位セクション320Aによって画定される管腔から、膨張セクション320Bによって画定される管腔に、及びGSA350によって画定される容積部に移送することができる。GSA350を患者から引き抜くことができるように、同じ流体(複数可)を、GSA350から引き抜いて(例えば、流体(複数可)を送達するために使用されるのと同じ経路を介して)、GSA350を収縮させることができる。バルーンは、本明細書に開示される所望の機能を実行するのに適した任意のサイズであり得、例えば、いくつかの実施形態では、バルーンは、膨張したときに直径が約10mmから約60mmであり得る。いくつかの実施形態では、例えば、バルーンは、膨張したときに直径が20mmまたは約20mmであり得る。この実施形態のいくつかの実装形態では、中隔穿刺装置300は、GSA350を膨張または収縮させるように構成されたGAアクチュエータ(図示せず、ただし例えば、ハンドル380に配置されるか、または操作可能に連結される)を含むことができる。
示されるように、膨張セクション320Bは、GSA350が円周方向に配置される膨張部分326と、GSA350から遠位に延びる遠位部分327とを含む。使用時、例えば、GSA350が患者の心臓の右心房内に展開された状態で、遠位部分327は、患者のSVC内に延在し、その後のFOの穿刺のためにIVCとSVCとの間の安定性を付与する。示されていないが、いくつかの実施形態では、遠位部分327は、膨張部分326の直径よりも大きい直径を有することができる。このようにして、GSA350及びGSA350が連結される膨張部分326によって心臓の心房内で集合的に想定される断面積またはフットプリントを最小化することができ、一方で遠位部分327の直径を相対的に大きくして、さらなる安定性を付与し(例えば、相対的に高い剛性を有することによって)、IVCとSVCの間でブリッジされる安定したプラットフォームを確保することができる。他の実施形態では、同様の目的のために、他の設計上の考慮事項(例えば、厚さ、材料など)を使用して、膨張部分326と比較して、遠位部分327の剛性または安定性を高めることができる。
メインシャフト320によって画定される第1の管腔内に配置されているのは、ガイドワイヤカプラ322である。ガイドワイヤカプラ322は、本体310から遠位方向に延在し、使用時に、本体310から患者のSVCまで延在するように構成される。ガイドワイヤカプラ322は、ガイドワイヤGW1をルーティングしてスライド可能に配置することができる管腔を画定する。この実施形態のいくつかの実装形態では、ガイドワイヤカプラ322は、メインシャフト320の内面に固定的に連結(例えば、溶接)されている。図5Bにて最良に示されているように、膨張容積部IV(例えば、三日月形の空隙または容積部)は、ガイドワイヤカプラ322の一部の外面と、メインシャフト320の内面との間に画定される。この容積部は、GSA350が患者の心臓内に配置されたときに、流体が患者の外部からGSA350の内部に送達され得る導管を設けるように、メインシャフト320の周りに配置されたGSA350に、流体的に連結される。
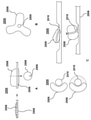
この実施形態では、ガイドカプラ340は、単一の縫合糸から形成される(ただし、他の実施形態では、ガイドカプラ340は、任意の適切な数、例えば、2つ以上の縫合糸から形成され得る)。メインシャフト320をサイドカテーテルガイド330と並進で固定的に連結するのに適しているが、メインシャフト320とサイドカテーテルガイド330との間の相対的な回転運動を可能にする任意の縫合糸を、使用することができる。いくつかの実施形態では、例えば、ダクロンなどのポリマーを使用することができる。
ガイドカプラ340をメインシャフト320及びサイドカテーテルガイド330と連結するために、縫合糸は、サイドカテーテルガイド330及びメインシャフト320のそれぞれの周りに別々に円周方向に巻き付けられ、サイドカテーテルガイド330及びメインシャフト320の周りにまとめて円周方向に巻き付けられ得る。追加の固定のために、いくつかの実施形態では、接着剤は、ガイドカプラ340とメインシャフト320との間、ガイドカプラ340とサイドカテーテルガイド330との間、またはサイドカテーテルガイド330とメインシャフト320との間、またはそれらの任意の組み合わせで塗布することができる。
心臓空間における多くの低侵襲外科手術と同様に、患者に挿入されるデバイス(複数可)のサイズ、特に断面フットプリントを最小化することが重要な場合がある。縫合糸でガイドカプラ340を形成することは、メインシャフト320とサイドカテーテルガイド330との間の同一平面または実質的に同一平面での接触(例えば、直接または実質的に直接の接触)を可能にすることによって、この目標に挑む。いくつかの実施形態では、例えば、縫合糸は、メインシャフト320の外面とサイドカテーテルガイド330の外面との間の距離が縫合糸の外径に等しく、または実質的に等しくなるように、メインシャフト320及びサイドカテーテルガイド330のそれぞれの周りに巻き付けることができる。そのような実施形態では、例えば、0.15mmの外径を有する4−0の米国薬局方(「USP」)を有する縫合糸を使用して、メインシャフト320とサイドカテーテルガイド330との間の距離を0.15mmにすることができる。いくつかの実装形態では、例えば、USP2−0、USP3−0、USP5−0、USP6−0、またはUSP7−0などの他の縫合糸のサイズを使用することができる。
この実施形態では、ガイドカプラ340は縫合糸で形成されているが、他の実施形態では、ガイドカプラは、追加的または代替的に、他の材料、例えば、繊維、ポリマー、ファインワイヤ、金属、または編組材料で形成され得る。別の例として、いくつかの実施形態では、ガイドカプラはスリーブ(例えば、テキスタイルスリーブ)であり得、いくつかの実施形態では、スリーブは、縫合糸(例えば、ひばり結びに形成される)と連動し機能し得、縫合糸の自由端は、接着剤コーティングで安定させることができる。
さらに、この実施形態では、図4Bに示されるように、サイドカテーテルガイド330は、上面から見て、メインシャフト320の右側に配置されている。このようにメインシャフト320の中心軸に対してサイドカテーテルガイド330をオフセットすることは、多くの場合、IVC、SVC、及びRAに対するFOの共通の解剖学的位置を前提として、サイドカテーテルガイド330の遠位端をFOと位置合わせする。FOは、IVCからSVCに画定された中心軸からオフセットされていることが多いので、サイドカテーテルガイド330をメインシャフト320の中心軸からオフセットするように位置合わせすると、場合によっては、サイドカテーテルガイド330をその後の穿刺のためのより適切な位置に配置する。このようにして、サイドカテーテルガイド330及びメインシャフト332の配置は、後続的な中隔ペネトレータ370によりFOを穿刺するために、サイドカテーテル360(またはエンドエフェクタ362)でFOを特定するべく操作者に要求される時間及びステップ数を最適化することができる。
本明細書の他の場所に記載されているのと同様に、この実施形態では、中隔穿刺部材370は可変の剛性を有する。より具体的には、中隔穿刺部材370の遠位端部分は、中隔穿刺部材370の近位端部分よりも硬い/剛性が高くなるように構成され、遠位端部分は、FOを貫通するように最適化され、近位端部分は、湾曲したサイドカテーテルガイド330を通って(可撓性を備えて)前進するように最適化されている。中隔を穿刺するのに適した剛性の中隔穿刺部材370を収容し、RA内のメインシャフト320の中心軸からFOに向かって適切な回転を行うことができることは、心臓内の解剖学上の空間的制約を考えると困難である可能性がある。
そのような制約に対処するために、図4Bに示されるように、サイドカテーテルガイド330は、展開されると、本体310から遠位に延びるときに湾曲した形状をとる。より具体的には、正面図では、サイドカテーテルガイド330は、その遠位端から近位方向に、メインシャフト320の中心軸の下から、メインシャフト320の中心軸を横切って、メインシャフト320の中心軸の上に延び、次に、本体310の第2の管腔312に向かって左に曲がり、その中に曲がる。このようにして、サイドカテーテルガイド360の遠位端部分の直線部分は、展開されると、中隔穿刺部材370をスライド可能に含むまたは収容するのに十分な長さを有することができる。例えば、その長さはFOの厚さよりも長くなる可能性がある。いくつかの実施形態では、その長さは、約5mmから約15mm、またはそれ以上であり得る。この実施形態では、その長さは、展開されたときのGSA350の直径よりも大きい。さらに、この湾曲構成は、例えば、メインシャフト320の中心軸に平行な直線軸から開始されるFOへの横方向の偏向ではなく、他の方法で達成できるよりも緩やかな横方向の偏向/FOへの方向転換を可能にする。
使用中、例えば、メインシャフト320を患者への進入部から患者の血管系を通ってIVC、RA、及びSVCへと前進させるとき、患者の解剖学的構造とのいずれの外傷性接触をも回避することが望ましい。中隔穿刺装置300からの患者への望ましくない外傷を制限または防止するために、この実施形態では、中隔穿刺装置300は、メインシャフト320に連結され、そこから延びる可撓性の非外傷性遠位構成要素328を含む。この実施形態は、非外傷性遠位構成要素328を、メインシャフト320に連結される別個の構成要素として示すが、他の実施形態では、メインシャフト320の遠位端部分(例えば、遠位先端)は、非外傷性(例えば、患者への望ましくない外傷を回避するように構成された可撓性、柔軟、またはその他いずれかの設計機能)であるよう構成できる。非外傷性遠位構成要素328は、いくつかの実施形態では、その近位端部分がその遠位端部分よりも大きい断面積を有するように先細にすることができる。場合によっては、最大の断面積、直径、または幅を有する非外傷性遠位構成要素328の部分は、GSA350と同じ、ほぼ同じ、またはより大きな断面積、直径、または幅を有することができる(GSA350が送達構成にある場合)。このようにして、非外傷性遠位構成要素328は、患者を通る円滑な送達を促進することができる。
さらに、示されるように、中隔穿刺装置300は、本体310に連結され、本明細書でより詳細に説明されるように、中隔穿刺装置300を送達及び展開するために操作者によって操作可能であるように構成されたハンドル380を含む。ハンドル380は、1つまたは複数のシャフトアクチュエータ(含まれる場合、図示せず)、GAアクチュエータ354、サイドカテーテルアクチュエータ(図示せず)、及びペネトレータアクチュエータ(図示せず)を含むか、またはそれらに連結することができる。さらに、ハンドルは、アクチュエータの1つまたは複数を作動させるように操作可能であり得る。
次に、例示的な展開シーケンスに目を向けると、図6A〜6Hは、実施形態による、中隔穿刺装置300の遠位端部分における例示的な展開シーケンスを側面図で示している。
図6Aは、展開前の中隔穿刺装置300の一部を示している。この構成において、中隔穿刺装置300は、メインシャフト320が本体310から遠位に延び、IVC、RA、及びSVCにまたがって、安定したプラットフォームを実現し、FOを穿刺するために中隔穿刺装置300を展開することができるように、患者の体内に(例えば、大腿静脈の穿刺を介して)、患者の血管系を介して、及び患者の心臓に挿入することができる。示されるように、送達中、中隔穿刺装置300は、メインシャフト320及びサイドカテーテルガイド330が互いに平行または実質的に平行である送達構成にある。このようにして、例えば、中隔穿刺装置300の断面フットプリントは、患者を通る低侵襲送達のために、最小化または最適化することができる。
図6Aに示されるように、送達中、サイドカテーテルガイド330の遠位端は、GSA350の近位側と物理的に接触している。場合によっては、例えば、GSA350の近位側とサイドカテーテルガイド330の遠位端とは、緊密な接触をさせて、サイドカテーテルガイド330の遠位端の一部が部分的にGSA350の近位側の中にある、またはそれで部分的に覆われるようにし得る。このようにして、GSA350は、サイドカテーテルガイド330の遠位端を患者の解剖学的構造との不注意な接触から保護することができる。そのような場合、後続のステップは、メインシャフト320の膨張セクション320Bを前進させてサイドカテーテルガイド330の遠位端をGSA350から分離するか、またはサイドカテーテルガイド330の遠位端のシールドを解除することを含む、メインシャフト320の伸縮を含むことができる。他の例では、中隔穿刺装置300は、シールド解除ステップが不要であるように、サイドカテーテルガイド330とGSA350との間の分離を伴って送達され得る。
メインシャフト320がIVCからSVCに延長され、GSA350及びガイドカプラ340がRA内に配置された状態で、サイドカテーテルガイド330は、図6Bに示されるように展開され得る。より具体的には、遠位の力がサイドカテーテルガイド330の近位端部分に加えられ、その結果、力がガイドカプラに伝達され、ガイドカプラ340が回転または偏向し、その結果、ガイドカプラ340の周りでガイドカプラ340から遠位に延びるサイドカテーテルガイド330の一部の回転または偏向が生じる。この実施形態では、図6Bに示されるように、偏向は、サイドカテーテルガイド330の遠位端部分が、メインシャフト320の中心軸にほぼ垂直に約90度横方向に偏向するように発生する。代替の実施形態では、横方向の偏向は、約90度未満、例えば、約15度、約30度、約45度、約60度、約75度、またはそれらの間の任意の角度であり得る。場合によっては、横方向の偏向は、約75度から約85度、例えば、約80度であり得る。代替の実施形態では、横方向の偏向は、約90度よりも大きい、例えば、約105度、約120度、約135度、またはそれらの間の任意の角度であり得る。この実施形態では、サイドカテーテルガイド330の作動は、サイドカテーテルガイド330の一部を横方向に偏向させるのに十分で、その部分が、メインシャフト320の中心軸にほぼ垂直であるようにするが、他の実施形態では、例えば、横方向の偏向が約90度未満である場合、本明細書でさらに詳細に説明するように、追加の横方向の偏向/回転をGSA350によって適用させることができる。
次に、GSA350は、図6Cに示されるように、作動される、すなわち、この実施形態では、膨張される。より具体的には、流体がGSA350に投与されて、GSA350を膨張させる。GSA350が膨張した状態で、GSA350が配置されている膨張セクション320Bは、図6Dに示すように、GSA350の近位側がサイドカテーテルガイド350と物理的に接触するように近位セクション320Aに対して引き抜かれることを含めて、近位に伸縮されて示される。膨張セクション320Bは、近位セクション320Aに対して任意の距離で、またサイドカテーテルガイド330に十分に接触するまたはそれを安定化するのに適した任意の安全に管理できる力の量で、後退させることができる。場合によっては、そのような後退は、サイドカテーテルガイド350に力を加えて、サイドカテーテルガイド350をさらに横方向に偏向させることができ(ただし、この実施形態に示され、説明されるように、サイドカテーテルガイド350は、物理的にGSA350によって接触される前に約90度横方向に偏向される)、その結果、サイドカテーテルガイド350の遠位端部分は、例えば、メインシャフト320の中心軸またはFOまたはメインシャフト320に接する表面の線に対して垂直またはほぼ垂直である。さらに、そのような引き抜き力により、GSA350は、サイドカテーテルガイド350の遠位端部分に接触または隣接して、メインシャフト320に対して安定する(例えば、横方向、軸方向(近位または遠位)に)。示されていないが、場合によっては、引き抜き力は、GSA350をサイドカテーテルガイド330の圧痕でへこませたり、サイドカテーテルガイド330の一部を包んだりするのに十分であり得る。このようにして、サイドカテーテルガイド330は、十分に安定化され、GSA350に一時的に十分に連結され得る。いくつかの実施形態では、GSA350は、様々な量のコンプライアンスを有するように構成することができる。いくつかの実施形態では、例えば、サイドカテーテルガイド330に接触するように構成されたGSA350の近位部分は、第1のレベルのコンプライアンスを有することができ、一方、GSA350の別の部分は、第1のコンプライアンスのレベルとは異なる第2のコンプライアンスのレベルを有し得る。さらに、いくつかの実施形態では、GSA350の近位側は、GSA350に対してサイドカテーテルガイド330をさらに安定化するように構成された特徴を含むことができる。これらの特徴は、例えば、ディンプル、突起、接着剤などを含むことができる。
GSA350が作動し、サイドカテーテルガイド330と十分に接触し、メインシャフト320に対してサイドカテーテルガイド330の十分な安定化を実現すると、エンドエフェクタ362は、図6Eに示すように展開される。エンドエフェクタ362を展開するために、エンドエフェクタ362が遠位方向に延びるサイドカテーテル360は、エンドエフェクタ362がサイドカテーテルガイド330の管腔内のその拘束された構成から解放されるときに、拡張/展開構成に拡張できるように、サイドカテーテルガイド330に対して前進される。
エンドエフェクタ362が展開された状態で、エンドエフェクタ362は、FOに向かって前進し、FOと接触して、FOにテンティングすることができる。本明細書の他の場所で説明するように、エンドエフェクタとFO(または中隔の他の部分)のテンティングの両方が、様々な画像化技術、例えば超音波または関連する適切な画像化技術などを介して、患者の体外から操作者に可視である。エンドエフェクタ362をFOに向かって前進させ、及びFOと接触させるために、サイドカテーテル360は、サイドカテーテルガイド330に対して(例えば、図示していないサイドカテーテルアクチュエータを作動させることによって)、またはメインシャフト320を操作すること(すなわち、並進または回転)によって、前進させることができる。
エンドエフェクタ362が接触またはテンティングされた中隔上の位置に操作者が満足しない場合、例えば、エンドエフェクタ362がFOとずれている場合、エンドエフェクタ362は、FOまたは中隔との接触から(例えば、サイドカテーテルガイド330に対してサイドカテーテル360を引き抜くことによって、またはメインシャフト320を操作することによって)後退することができ、次いで、操作者は、その後のFOの穿刺に十分な方法で、エンドエフェクタ362をFOに着陸させる際に別のアプローチを行うことができる。このプロセスは、操作者が満足するまで繰り返すことができる。
FOがエンドエフェクタ362によって適切にテンティングされた状態で、中隔ペネトレータ370は、サイドカテーテル360及びエンドエフェクタ362に対して、図6Gに示されるように、FOを通ってLAへ前進することができる。FOが中隔ペネトレータ370によって十分に貫通され、中隔ペネトレータ370の遠位端がLA内に配置された状態で、ガイドワイヤGW2は、中隔ペネトレータ370によって画定される管腔に対してまた管腔を通って前進し、ガイドワイヤGW2の少なくとも遠位端部分は、中隔ペネトレータ370の遠位端を出て(図6Hに示されるように)、LA内に進み、これは、画像化技術の下で操作者によって確認することができる。GW2がLA内に十分に配置されていることを確認したら、中隔ペネトレータ370をサイドカテーテル360の管腔に対して、またその中に引き抜くことができ、GSA350を(例えば、その送達構成に)収縮させることができ、またサイドカテーテルガイド330を収縮させ、患者から取り外すのに適した、その線形の、事前に展開された送達構成に引き込むことができる。さらに、場合によっては、エンドエフェクタ362は、サイドカテーテル360によって画定された管腔に対して、及び管腔内に引き抜くことができる。
中隔ペネトレータ370がLAから引き抜かれた状態で、操作者は、中隔穿刺装置300(例えば、ハンドル380、本体310、またはメインシャフト320)を操作して、中隔穿刺装置300全体を、ガイドワイヤGW2に沿って、中隔穿刺装置300が患者から出るまで、引き抜くことができる。
図7A及び7Bは、サイドカテーテルガイド340及びガイドカプラ340のそれぞれの送達(図7A)及び展開構成(図7B)との間の作動または移行をさらに示す。図7Aに示されるように、中隔穿刺装置300がその送達構成で配置された状態で、メインシャフト320及びサイドカテーテルガイド330は、本体310から遠位に比較的平行またはほぼ平行に延在し、ガイドカプラ340を介して互いに連結される。より具体的には、ガイドカプラ340は、サイドカテーテルガイド330とメインシャフト320の近位セクション320Aとの間で連結されている。ガイドカプラ340がメインシャフト320の近位セクション320Aに連結された状態で、メインシャフト320の膨張セクション320Bは、場合によっては、例えば、ガイドカプラ340への妨害、またはガイドカプラ340による妨害なしに、近位セクション320Aに対して前進させることができる。
本明細書でさらに詳細に説明するように、サイドカテーテルガイド340は、ガイドカプラ340の近位に配置されているサイドカテーテルガイド340の一部に適用される遠位の力(例えば、ハンドル380に加えられる遠位の力)に応答して、その送達構成(図7A)をその展開構成(図7B)に移行するように構成することができる。サイドカテーテルガイド340の一部が、並進して固定されているが、ガイドカプラ340を介してメインシャフト320の近位セクション320Aに回転運動可能に連結されている状態で、サイドカテーテルガイド330は、図7Bに示すように変形するように構成され、ガイドカプラ340の遠位に配置されたサイドカテーテルガイド330の部分が、ガイドカプラ340の周りを時計回りに回転するようにする。
さらに、サイドカテーテルガイド340に加えられた遠位の力により、図7Bに示されるように、サイドカテーテルガイド340の周りに配置されたガイドカプラ340の部分は、メインシャフト320の周りに配置されたガイドカプラ340の部分の周りで回転する。別の言い方をすれば、サイドカテーテルガイド340に加えられた遠位の力は、ガイドカプラ340のヒンジ機能が作動してサイドカテーテルガイド330がその送達構成から展開構成に移行することを可能にするように、少なくとも部分的にガイドカプラ340に伝達される。
この実施形態では、ガイドカプラ340は縫合糸で形成され、メインシャフト320とサイドカテーテルガイド330の両方の周り及びそれらの間にネジ切りまたは配線され、相対的な並進運動を制限または防止するが、本明細書でさらに詳細に説明されるように、メインシャフト320とサイドカテーテルガイド330との間の回転の相対運動を可能にする。縫合糸は、意図された機能を実現するのに適切な任意の方法で、メインシャフト320とサイドカテーテルガイド330の周り及びそれらの間に通すか、またはルーティングすることができる。いくつかの実施形態では、ファスナを縫合糸に追加して、メインシャフト320及びサイドカテーテルガイド330への固定を改善することができる。ファスナは、例えば、接着剤であり得、これは、場合によっては、縫合糸のラップ/ループ及び縫合糸の緩い端部を結合するために使用される。
図8は、縫合糸(ガイドカプラ340)の例示的な配置を示している。示されるように(図8の左側)、縫合は、サイドカテーテルガイド330の周りのひばり結び340CHで開始され、次に、縫合糸の第1の作業端は、メインシャフト320の周りを第1の方向D1に通され、メインシャフト320の周りにらせん状に設けられるまたは輪に巻き付けられ、縫合糸の第2の作動端は、メインシャフト320の周りを第2の方向D2(第1の方向D1と反対)に通され、メインシャフト320の周りにらせん状に設けられるまたは輪に巻き付けられ、第1の作業端と類似するようにする。縫合糸の各端部は、1つまたは複数のループの下、間に、またはそれらに通すことによって固定することができ、または縫合糸は、例えば、接着剤コーティングなどの追加のファスナによって固定することができる。
図9は、実施形態による、中隔穿刺装置300を使用して患者の心臓の左心房にアクセスする方法400を示している。401で、ガイドワイヤGW1は、IVCを介して、RAを横切って、心臓のSVCに挿入される(例えば、大腿静脈穿刺を介して、及び大腿静脈穿刺部位とIVCの間に配置された患者の血管系を介して)。402において、中隔穿刺装置300は、メインシャフト320の遠位端がSVC内に配置されるまで、ガイドワイヤGW1を介して送達される。場合によっては、ガイドワイヤGW1を前進させるか、またはSVCの最上面に押し込むことができ(例えば、左右の腕頭(無名)静脈へのSVCの分岐部であり、メインシャフト520及び関連する構成要素(例えば、サイドカテーテルガイド530)に対する追加の安定性を付与する。404で、サイドカテーテルガイド330は、サイドカテーテルガイド330の遠位端を心臓の中隔のFOに向けるように作動される。406で、メインシャフト320の周りに配置されたバルーン550を膨張させ、メインシャフト320の膨張セクション320Bは、バルーン350がサイドカテーテルガイド330に隣接するように、メインシャフト320の近位セクション320Bに対して引き抜かれる。
408において、任意選択で、メインシャフト320及びサイドカテーテルガイド330は、FOに対して微細に配置される(例えば、並進、回転など)。410で、サイドカテーテル360が前進され、エンドエフェクタ362が、サイドカテーテル360がFOに接触してテンティングするように、サイドカテーテルガイド330の遠位端部分から展開される。412では、任意選択で、操作者がFOのテンティングを視覚化する。414で、中隔ペネトレータ370が、サイドカテーテル360に対して、FOを通ってLAに前進される。416で、任意選択で、操作者は、中隔ペネトレータ370を視覚化して、中隔ペネトレータ370がLAに交差したことを確認する。418で、第2のガイドワイヤGW2は、中隔ペネトレータ370に対してLAに進められる。420で、中隔ペネトレータ370は、サイドカテーテル360によって画定される管腔内に相対的に引き抜かれ、メインシャフト320の膨張セクション320Bは、近位セクション320Aに対して前進され、サイドカテーテルガイド330は、メインシャフト320に対して引き抜かれ、バルーン350が収縮する。任意選択で、420で、エンドエフェクタ362は、サイドカテーテルガイド330に対して引き抜かれる。場合によっては、サイドカテーテルガイド330に対してエンドエフェクタ362を引き抜くことは、エンドエフェクタ362をその送達構成に戻すために、サイドカテーテルガイド330によって画定される管腔内にエンドエフェクタ362を引き抜くことを含む。
中隔穿刺装置300は、GSA350を有するものとして示され、説明されているが、代替の実施形態では、例えば、中隔穿刺装置は、中隔穿刺装置300と同様であり得ながらもGSAを含まない。そのような実施形態では、中隔穿刺装置は、例えば、サイドカテーテルガイド、サイドカテーテル、及び中隔ペネトレータの横方向の偏向及び安定化の両方について、ガイドカプラに依存することができる。図7A及び7Bは、これらの図がGSA350を含まない中隔穿刺装置300の一部のみを示していることを考えると、そのような代替の実施形態の例示的な例として言及することができる。
図10〜12は、別の実施形態による、展開構成における中隔穿刺装置500の一部を、それぞれ斜視底面図、斜視側面図、及び側面図で示す。本明細書に記載の他の中隔穿刺装置(例えば、中隔穿刺装置100、中隔穿刺装置300など)に関して記載されたものと同様または同一で、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置500は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置500の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、示されるように、中隔穿刺装置500は、それを通して管腔を画定する(例えば、ガイドワイヤを通すことができる)メインシャフト520を含む。メインシャフト520は、その近位端に近位セクション520A、その遠位端に遠位セクション520C、及びそれらの間に配置された膨張セクション520Bを含む。近位セクション520Aは、第1の開口AP1を画定し、膨張セクション520Bは、第2の開口AP2、及び第2の開口AP2の反対側に配置された第3の開口AP3を画定し、両方ともメインシャフト520の管腔と流体連通する。図12に最もよく示されるように、この実施形態では、膨張セクション520Bの近位端は、近位セクション520Aに挿入され、膨張セクション520Bの遠位端は、遠位セクション520Cに挿入される。しかし、代替の実施形態では、横方向の穿刺に安定性を付与するのに適した他のメインシャフトの設計を使用することができる。いくつかの実施形態では、例えば、近位セクション、膨張セクション、遠位セクションのうちの2つまたは3つは、分離して形成されてから一緒に連結されるのではなく、モノリシックに形成され得る。
中隔穿刺装置500は、示されるように、第1の開口AP1の外で、メインシャフト520の近位セクション520Aの近位端でメインシャフト520の管腔内に遠位方向(例えば、図11を参照のこと)に、第2の開口AP2に向かって入り、第3の開口AP3から出る、サイドカテーテルガイド530をさらに含む。
メインシャフト520の膨張セクション520Bは、(1)第1のスタビライザ/アクチュエータガイド(「GSA」)550Aが配置される第1の膨張部分526A、及び(2)第2のスタビライザ/アクチュエータガイド(「GSA」)550Bが配置される第2の膨張部分526Bが画定される。この実施形態では、第1のGSA550A及び第2のGSA550Bは、メインシャフト520の周りに円周方向に配置されたバルーンである。サイドカテーテルガイド530の遠位部分は、(例えば、任意の適切なファスナを使用して)第1のGSA550Aと第2のGSA550Bとの間のメインシャフト520に(メインシャフト520に対して)直接的に、並進しながら連結することができ、またはサイドカテーテルガイド530の遠位部分は、第1のGSA550Aの遠位側表面及び第2のGSA550Bの近位側表面から、接触、アバットメント、締まりばめなどによって、メインシャフト520に対して並進しながら固定することができる。いくつかの実装形態では、サイドカテーテルガイド530の遠位部分は、第1のGSA550Aまたは第2のGSA550Bの一方または両方に固定することができる。
第1のGSA550A及び第2のGSA550Bは、展開のために膨張され、送達または引き抜きのために収縮されるように構成されている。膨張させるために、第1のGSA550Aは、第1の膨張部分526Aによって画定される開口部O(図12)から及びそれを通して1つまたは複数の流体(例えば、生理食塩水、空気、または視覚化用の造影剤の1つまたは複数)を受容するように構成される。同様に、第2のGSA550Bは、第2の膨張部分526Bによって画定される開口部O(図12)から及びそれを介して1つまたは複数の流体を受容するように構成される。使用時、例えば、1つまたは複数の流体は、メインシャフト320の管腔を通って、第1のGSA550Aによって画定される容積部(第1の膨張部分526Aの開口部Oを介して)及び第2のGSA550B(第2の膨張部分526Bの開口部Oを介して)によって画定される容積部の中に移送され得る。同じ流体(複数可)を第1のGSA550A及び第2のGSA550Bから(例えば、流体(複数可)を送達するために使用される同じ経路を介して)引き出して、第1のGSA550A及び第2のGSA550Bを収縮させて、第1のGSA550Aと第2のGSA550Bの断面積またはフットプリントが、患者からの取り外しを容易にするために、縮小されるようにする。バルーンは、本明細書に開示される所望の機能を実行するのに適した任意のサイズであり得、例えば、いくつかの実施形態では、バルーンは、膨張したときに直径が20mmまたは約20mmであり得る。この実施形態のいくつかの実装形態では、中隔穿刺装置500は、第1のGSA550A及び第2のGSA550Bを膨張または収縮させるように構成されたGSAアクチュエータ(図示せず、ただし例えば、同様に図示されていない中隔穿刺装置のハンドルに配置されるか、または操作可能に連結される)を含むことができる。
示されるように、及び本明細書に記載される他の実施形態と同様に、サイドカテーテルガイド530を第1のGSA550Aの周りで遠位にルーティングし、次に第1のGSA550Aと第2のGSA550Bとの間で画定される経路を通ってルーティングすると、サイドカテーテルガイド530は曲線をとり、サイドカテーテルガイド530の長さが、メインシャフト520の第1のサイドを越えて、メインシャフト520の第2のサイドを越えて延びるように(例えば、膨張したときに、少なくとも第1のGSA550Aまたは第2のGSA550Bの直径に等しい距離)なり、それにより、本明細書で他の実施形態に関してさらに詳細に説明するように、中隔ペネトレータ(または中隔ペネトレータの剛性部分)を収容するための適切な真っ直ぐまたは実質的に真っ直ぐな長さ(例えば、場合によっては約3cmから約4cm)をもたらす。
上に述べたように、中隔穿刺装置500のいくつかの構成要素は、本明細書に記載の他の中隔穿刺装置からの構成要素と(形態または機能において)類似または同一であり、これらの構成要素のいくつかは、中隔穿刺装置500に関して再度説明または図示されない。例えば、いくつかの実施形態では、中隔穿刺装置500は、本体、ハンドル、サイドカテーテル(そこから延びるエンドエフェクタの有無にかかわらず)、中隔ペネトレータ、ガイドワイヤカプラ(複数可)、またはアクチュエータ(例えば、シャフトアクチュエータ、GSAアクチュエータ、サイドカテーテルアクチュエータ、ペネトレータアクチュエータ)を含み、そのいずれも図10〜12には示していない。中隔穿刺装置500を使用する以下の例示的な方法は、それらの構成要素のいくつかを参照している。
使用時に、例えば、他の実施形態について本明細書に記載されているものと類似して、中隔穿刺装置500は、メインシャフト520が、IVC、RA、及びSVCにまたがって、安定したプラットフォームを設け、FOを穿刺するために中隔穿刺装置300を展開することができるように、患者の体内に(例えば、大腿静脈の穿刺を介して)、患者の血管系を介して、及び患者の心臓に挿入することができる。場合によっては、中隔穿刺装置500は、メインシャフト520の管腔を通って(または、場合によっては、図示していないガイドワイヤカプラを介して)ルーティングされるガイドワイヤ(図示せず)上に挿入することができる。そのような送達の間、中隔穿刺装置500は、第1のGSA550A及び第2のGSA550Bが収縮した送達構成にある(図示せず)。このようにして、例えば、中隔穿刺装置500の断面積及びフットプリントは、患者を経る低侵襲的な送達のために最小化または最適化することができる。
メインシャフト520がIVCからSVCに延長され、第1のGSA550A、第2のGSA550B、及びサイドカテーテルガイド530の遠位端部分がRA内部に配置された状態で、第1のGSA550A及び第2のGSA550Bを、図10〜12に示されるように、膨張させてサイドカテーテルガイド530を展開することができる。このようにして第1のGSA550A及び第2のGSA550Bを膨張させると、サイドカテーテル530の遠位端部分が(1)好ましい角度に及びFOに向かって横方向に偏向し、(2)サイドカテーテル530の遠位端部分を安定化し、FOのその後のテンティングまたは穿刺を容易にする。この実施形態では、図11に示されるように、偏向は、サイドカテーテルガイド530の遠位端部分が、メインシャフト520の中心軸に垂直またはほぼ垂直に偏向するか、またはFOまたはメインシャフト520に対する接する表面の線に、横方向に偏向するように生じる。代替の実施形態では、他の実施形態に関して説明したように、横方向の偏向は、選択的に約90度未満または約90度を超えてもよい。示されていないが、場合によっては、第1のGSA550Aまたは第2のGSA550Bを膨張させて、第1のGSA550Aまたは第2のGSA550Bが、サイドカテーテルガイド530の遠位端部分の圧痕でインデントされるか、または同一物の一部を包み込むことができる。このようにして、サイドカテーテルガイド530は、十分に安定化され、第1のGSA550Aまたは第2のGSA550Bに一時的に十分に連結され得る。いくつかの実施形態では、GSA550またはGSA550Bは、様々な量のコンプライアンスを有するように構成することができる。いくつかの実施形態では、例えば、第1のGSA550Aの遠位部分、及び第2のGSA550Bの近位部分は、第1のレベルのコンプライアンスを有することができ、一方、第1のGSA550Aの別の部分、及び第2のGSA550Bの別の部分は、第1のコンプライアンスのレベルとは異なる第2のコンプライアンスのレベルを有し得る。さらに、いくつかの実施形態では、第1のGSA550Aの遠位側面、及び第2のGSA550Bの近位部分は、GSA350に対してサイドカテーテルガイド530をさらに安定化するように構成された特徴を含むことができる。これらの特徴は、例えば、ディンプル、突起、接着剤などを含むことができる。
第1のGSA550A及び第2のGSA550Bが作動し、サイドカテーテルガイド530と十分に接触し、メインシャフト520に対してサイドカテーテルガイド530の十分な安定化を提供した状態で、他の実施形態に記載されているものと同様または同じように、エンドエフェクタ(図示せず)をサイドカテーテルガイド530から展開することができる。エンドエフェクタなどを展開するために、例えば、エンドエフェクタが遠位方向に延びるサイドカテーテル(図示せず)は、サイドカテーテルガイド530に対して前進させることができ(例えば、サイドカテーテルガイド530によって画定され、それを通って延びる管腔を通って)、エンドエフェクタが、サイドカテーテルガイド530の管腔内のその拘束された構成または送達構成から解放されるときに、拡張/展開構成に拡張できるようにする、
エンドエフェクタが展開された状態で、エンドエフェクタは、FOに向かって前進し、FOと接触して、FOにテンティングすることができる。本明細書の他の場所で説明するように、エンドエフェクタとFO(または中隔の他の部分)のテンティングの両方が、例えば超音波または関連する適切な画像化技術などの様々な画像化技術を介して、患者の体外から操作者に可視である。エンドエフェクタをFOに向かって、及びFOと接触するように前進させるために、サイドカテーテルは、サイドカテーテルガイド530に対して(例えば、図示していないサイドカテーテルアクチュエータを作動させることによって)、またはメインシャフト520を操作すること(すなわち、並進または回転)によって、前進させることができる。
エンドエフェクタが接触またはテンティングされた中隔上の位置に操作者が満足しない場合、例えば、エンドエフェクタがFOとずれている場合、エンドエフェクタを、FOまたは中隔との接触から(例えば、サイドカテーテルガイド530に対してサイドカテーテルを引き抜くことによって、またはメインシャフト520を操作することによって)後退させることができ、次いで、操作者は、その後のFOの穿刺に十分な方法で、エンドエフェクタをFOに到着させる際に別のアプローチを行うことができる。このプロセスは、操作者が満足するまで繰り返すことができる。
FOがエンドエフェクタによって適切にテンティングされた状態で、中隔ペネトレータ(図示せず)は、サイドカテーテル(例えば、サイドカテーテルによって画定され、それを通って延びる管腔を通して)及びエンドエフェクタに対して、FOを通ってLA内へ前進することができる。FOが中隔ペネトレータによって十分に貫通され、中隔ペネトレータの遠位端がLA内に配置された状態で、第2のガイドワイヤは、中隔ペネトレータによって画定されてそれを通って延びる管腔に対して前進でき、ガイドワイヤの少なくとも遠位端部分は、中隔ペネトレータの遠位端を出て、LA内に進み、これは、画像化技術の下で操作者によって確認することができる。
第2のガイドワイヤがLA内部に十分に配置されていることを確認したら、中隔ペネトレータを、サイドカテーテルの管腔に対して、また管腔の内部に引き抜くことができ、第1のGSA550Aと第2のGSA550Bを収縮させて、患者から中隔穿刺装置500を取り除く準備をすることができる。さらに、場合によっては、エンドエフェクタは、サイドカテーテルによって画定された管腔に対して、及び管腔内に引き抜くことができる。
中隔ペネトレータがLAから引き抜かれている状態で、操作者は、中隔穿刺装置500(例えば、ハンドル、本体、またはメインシャフト520)を操作して、中隔穿刺装置500が患者から出て、左心房への後続的なアクセスのために、患者の体内に第2のガイドワイヤを残す(例えば、FOをさらに貫通することなく)まで、第2のガイドワイヤに沿って、中隔穿刺装置500全体を引き抜くことができる。
いくつかの実装形態では、送達中に、サイドカテーテルガイド530(またはその中に配置された任意の構成要素)を、早期に展開または前進すること、または患者の解剖学的構造に望まず不注意に接触することを防止することができる。場合によっては、例えば、サイドカテーテルガイド530(またはサイドカテーテルガイド530の遠位端から延在または突出するサイドカテーテル及びエンドエフェクタ)は、第1のGSA550A及び第2のGSA550Bの送達、または収縮した構成で第1のGSA550A及び第2のGSA550B内に少なくとも部分的に包むことができる。例示的な図解として、図13A〜13Fは、部分的な送達及び展開シーケンスを示している。図13Aは、第1のGSA550A及び第2のGSA550Bが収縮され、サイドカテーテルガイド530の周りに円周方向に配置されている送達構成の中隔穿刺装置500を示している。図13Bは、展開された膨張構成の第1のGSA550A及び第2のGSA550Bを示し、サイドカテーテルガイド530は、メインシャフト520に対して横方向に偏向されており、サイドカテーテルガイド530の遠位端がFOに向けられ、第1のGSA550Aと第2のGSA550Bとの間で、メインシャフト520に向かって、かつそれを超えて、直線的に近位方向に延びるようにする。矢印L及び矢印Rは、それぞれ直線軸及び角度軸を表し、これらに沿って、メインシャフト520は、サイドカテーテルガイド(またはサイドカテーテルのエンドエフェクタ)の遠位端をFOと位置合わせするように、操作者によって調整することができる。
図13Cは、エンドエフェクタ562がサイドカテーテルガイド530から前進し、FOと接触してテンティングするサイドカテーテル560を示している。サイドカテーテル560は、FOを調べるために任意の適切な距離だけ前進させることができる。場合によっては、例えば、サイドカテーテル560は、サイドカテーテルガイド530から約1cmから約4cm前進することができる。他の場合には、別の例として、サイドカテーテル560は、サイドカテーテルガイド530から約2cmから約3cm前進することができる。
図13Dは、サイドカテーテル560からFOを通ってLA内に前進した中隔ペネトレータ570と、中隔ペネトレータ570からFOを通ってLA内に前進したガイドワイヤGW2(ピグテール構成)を示している。中隔ペネトレータ570は、サイドカテーテル560から任意の適切な距離だけ前進させて、FOを貫通し、LAに入ることができる。場合によっては、例えば、中隔ペネトレータ570は、サイドカテーテル560から約0.5cmから約1cm前進することができる。
ガイドワイヤGW2がLA内に配置された状態で、本明細書でより詳細に説明されるように、及び図13Eに示されるように、中隔ペネトレータ570をLAから引き抜くことができる。さらに、図13Fに示すように、第1のGSA550A及び第2のGSA550Bを収縮させることができ、中隔穿刺装置500は、ガイドワイヤGW2に対して及びそれに沿って引き抜くことができ、LAへのその後の低侵襲アクセスのためにガイドワイヤGW2をLA内からFOの穿刺を通してLAに延ばし、患者の血管系を通って患者から出るようにする。
中隔穿刺装置500は、サイドカテーテルガイド530を配置することができるメインシャフト520に第2の開口AP2及び第3の開口AP3を有するものとして示され、説明されているが、他の実施形態では、同様の中隔穿刺装置は、メインシャフトを通してではなく、メインシャフトの外面に沿って延びるまたはルーティングされるサイドカテーテルガイドを含むことができる。そのような実施形態では、例えば、中隔穿刺装置は、他の実施形態に関して本明細書に記載のガイドカプラのいずれかと形態または機能が類似または同一であるガイドカプラを含むことができる。ガイドカプラは、例えば、第1のGSAと第2のGSAとの間に配置することができ、サイドカテーテルガイドをメインシャフトに連結する(例えば、並進的に固定するよう連結する、及び回転可能に連結する)ために使用することができ、サイドカテーテルガイドが第1のGSA及び第2のGSAの膨張/展開に応答して、ガイドカプラの周りで横方向に偏向できるようにする。ガイドカプラは、いくつかの実装形態では、他の実施形態で本明細書に記載されているものと同様または同じである、縫合糸で形成されたヒンジなどのヒンジであり得る。
中隔穿刺装置500は、サイドカテーテル560(及びエンドエフェクタ562)、中隔ペネトレータ570、及びガイドワイヤGW2をスライド可能に配置することができるサイドカテーテルガイド530を有するものとして示され、説明されているが、代替の実施形態では、中隔穿刺装置は、例えば、サイドカテーテルガイドを含むことができない。図14A〜14Kは、そのような代替の実施形態を示している。さらに具体的には、図14A〜14Kは、実施形態による、中隔穿刺装置600の例示的な展開シーケンス、及び遠位端部分を示す。
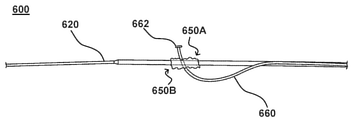
本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置600は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置600は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置600の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、図14Aに示されるように、展開前に、中隔穿刺装置600は、メインシャフト620の一部、第1のGSA650A、第2のGSA650B、及びサイドカテーテル660の一部に連結され、その周りに円周方向に配置された保護スリーブ629を有する。保護スリーブ629は、例えば、中隔穿刺装置600を使用する前に、中隔穿刺装置600の前述の構成要素を遮蔽することができる。そのような場合、中隔穿刺装置600を患者に挿入する前に、保護スリーブ629を取り外すことができる。さらに、場合によっては、保護スリーブ629は、中隔穿刺装置600の患者への、及び患者を通る送達中に、中隔穿刺装置600の前述の構成要素を遮蔽することができる。例として、中隔穿刺装置600は、他の実施形態に関して本明細書に記載されているのと同様に、IVCを介してRAに、患者の血管系に挿入することができる。そのような場合、保護スリーブ629は、患者の周囲組織への不注意な接触または外傷を防ぐように構成することができる。さらに、または代わりに、保護スリーブ629は、第1のGSA650A、第2のGSA650B、またはサイドカテーテル660を拘束して、患者を通して送達されるのに適した断面プロファイルまたはフットプリントを画定するように構成することができる。このようにして、保護スリーブ629、及びその中に配置された構成要素は、心臓のRAに送達され得、次いで、保護スリーブ629は、メインシャフト620に沿って引き抜かれ(または場合によっては、メインシャフト620に沿って前進される)、第1のGSA650A、第2のGSA650B、及びサイドカテーテル660の一部を露出させ得る。
保護スリーブ629が引き抜かれる、または前進された状態で、サイドカテーテル630は、本明細書で他の実施形態に記載され、図14Bに示されるように、それが湾曲した配向をとることができる。さらに、図14Bに示されるように、場合によっては、エンドエフェクタ662は、エンドエフェクタ662が少なくとも部分的に遮蔽されるように、第1のGSA650Aと第2のGSA650Bとの間に配置され得る。別の言い方をすれば、エンドエフェクタ662は、第1のGSA650A及び第2のGSA650Bの半径よりも短い、メインシャフト620の中心軸からの距離で、空間を設けられている。さらに、サイドカテーテル660は、メインシャフト620ならびに第1のGSA650A及び第2のGSA650Bに対してスライド可能に配置されている。したがって、サイドカテーテル660(及びエンドエフェクタ662)は、図14Cに示されるように、第1のGSA650A及び第2のGSA650Bが拡張するまたは膨張膨することができる十分な空間を設けるために、メインシャフト620に対して前進させることができる。
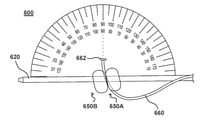
エンドエフェクタ662がこのように前進した状態で、図14Dに示すように、第1のGSA650A及び第2のGSA650Bが膨張する。また、示されるように、第1のGSA650A及び第2のGSA650Bの膨張は、サイドカテーテル660の遠位端部分を横方向に偏向させ、メインシャフト620に対して安定させる。横方向の偏向は実験中に測定され、その測定は説明的な例としての図14E及び14Fに示されている。図14Eに示すように、第1のGSA650A及び第2のGSA650Bの膨張前に、(1)(a)メインシャフト620の中心軸と(b)第1のGSA650A及び第2のGSA650B から遠位に延びるサイドカテーテル660の部分の中心軸と、(2)メインシャフト620の中心軸との間の角度は、約65度から約70度の間である。第1のGSA650A及び第2のGSA650Bが膨張すると、その角度は、図14Fに示されるように、約90度に変化する。
サイドカテーテル660がこのように横方向に偏向された状態で、サイドカテーテル660は、任意選択で、有効長さ(例えば、第1及び第2のGSA650A、650Bの最も近い外面から遠位に延びるサイドカテーテルの長さ)が、図14Gに示されるように、FOのテンティングのために望ましい量まで増加されるよう、メインシャフト620に対してさらに前進させることができる。次に、中隔ペネトレータ670を、図14Hに示されるように、エンドエフェクタ662に対して、例えば、FOを貫通するよう前進させることができる。さらに、本明細書で他の実施形態に記載されているように、ガイドワイヤGW2は、図14Iに示されるように、中隔ペネトレータ670によって画定された管腔を通って、エンドエフェクタ662に対して前進させることができる。
ガイドワイヤGW2が十分に前進した状態で、中隔ペネトレータ670は、図14Jに示されるように、中隔ペネトレータ670の鋭いエッジとガイドワイヤGW2との間、及び中隔ペネトレータ670の鋭いエッジと患者の周囲の解剖学的構造との間で、サイドカテーテル670によって画定される管腔内に(例えば、いずれかの不注意な接触(及び損傷のリスク)を防ぐため)引き込むことができる。さらに、図14Jに示されるように、第1のGSA650A及び第2のGSA650Bを収縮させることができ、サイドカテーテル(及びエンドエフェクタ662)を、図14Kに示されるように、メインシャフト620に対して、その送達位置に向かって、ガイドワイヤGW2の周りで引き抜くことができる。
(1)中隔穿刺装置500は、メインシャフト520(またはメインシャフト520の中心軸)によって画定される管腔を通って、より具体的には、メインシャフト520の第2の開口AP2の中に入り、第3のAP3から出るようにルーティングされたサイドカテーテルガイド530を有するものとして示され、説明され、(2)中隔穿刺装置600は、メインシャフト620の管腔または中心軸を通ってルーティングされたサイドカテーテル660を有するものとして示され、説明されているが、他の実施形態では、サイドカテーテルガイドまたはサイドカテーテルは、メインシャフトの外面に沿って、すなわち、メインシャフトの中心軸からオフセットしてルーティングすることができる。例えば、上面から見たサイドカテーテルガイドまたはサイドカテーテルは、メインシャフトの片側に配置することができる。このようにメインシャフトの中心軸に対してサイドカテーテルガイドまたはサイドカテーテルをオフセットすることは、多くの場合、IVC、SVC、及びRAに対するFOの共通の解剖学的位置(例えば、IVCからSVCまでの中心縦軸から横方向に測定)を考慮すると、サイドカテーテルガイドまたはサイドカテーテルの遠位端をFOとより良好に位置合わせされる。FOは、多くの場合、IVCからSVCに約4mm〜6mm、画定された中心軸からオフセットされているので、サイドカテーテルガイドをメインシャフトの中心軸からオフセットされた比較可能な距離で位置合わせすることが、場合によっては、サイドカテーテルガイドまたはサイドカテーテルを、後続的な穿刺のためのより適切な位置に配置することができる。このようにして、メインシャフトを伴うサイドカテーテルガイドまたはサイドカテーテルの配置は、その後の中隔ペネトレータによるFOの穿刺のために、サイドカテーテル(またはエンドエフェクタ)でFOを配置するために操作者に必要な時間及びステップ数を最適化することができる。
図15〜17にて説明されている1つのこのような例は、実施形態によると、それぞれ斜視図、正面図、及び側面図における中隔穿刺装置700を示している。本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置700は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置700は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置700の一部は、本明細書ではさらに詳細に説明されていない。
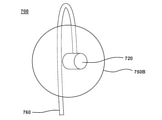
この実施形態では、中隔穿刺装置700は、図に示すように、メインシャフト720、第1のGSA750A、第2のGSA750B、ならびに、第1のGSA750Aの周りまたはその周囲、次に第1のGSA750Aと第2のGSA750Bとの間、及びメインシャフト720の外面に沿って(及びメインシャフト720の中心軸からオフセットして)ルーティングされるサイドカテーテル760を含む。このようにして、場合によっては、サイドカテーテル760は、患者のFOとよりよく整列させることができる。図15〜17に示されていないが、いくつかの実装形態では、サイドカテーテル760は、ガイドカプラ(図示せず)を介してメインシャフト720にスライド可能に取り付けることができる。ガイドカプラは、例えば、サイドカテーテル760をメインシャフト720にスライド可能かつ回転可能に取り付けるように構成され、サイドカテーテル760がメインシャフト720から、または第1のGSA750Aと第2のGSA750Bとの間から分離するのを防ぐことができる。他の実装形態では、例えば、ガイドカプラは、第1のGSA750Aまたは第2のGSA750Bに取り付けられるか、その一部であるか、または第1のGSA750Aまたは第2のGSA750Bから延びることができる。中隔穿刺装置800のガイドカプラ840の図示の例が、実施形態に従って、図18A〜18Cに示されている。
本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置800は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置800は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置700の一部は、本明細書ではさらに詳細に説明されていない。
図18A〜18Cは、各々、収縮した送達構成(サイドカテーテル860が少なくとも部分的にメインシャフト820と軸方向に整列している)、部分的に膨張し、部分的に展開した構成(サイドカテーテル860は、第1の角度数だけ横方向に偏向されている)、及び膨張した展開構成(サイドカテーテル860は、第1の角度数よりも大きい第2の角度数だけ横方向に偏向され、安定化され、FOの代表的なモデルに向けて方向付けられている)において、第1のGSA850A及び第2のGSA850Bを、示している。
示されるように、この実施形態におけるガイドカプラ840は、メインシャフト820から延び、サイドカテーテル860を円周方向に取り囲むか、または係合する。より具体的には、ガイドカプラ840は、サイドカテーテル860が通されるアイレットを画定する。このようにして、サイドカテーテル860は、アイレットを通して並進(前進または後退)する自由を有する。いくつかの実装形態では、アイレットは、少なくとも部分的な締まりばめを有するようにサイズ設定することができ、それによって、サイドカテーテル860が不注意に並進されないように、ガイドカプラ840とサイドカテーテル860との間にいくらかの摩擦をもたらす。さらに、ガイドカプラ840は、第1のGSA850A及び第2のGSA850Bの膨張に応答してメインシャフト820の周りを回転するように構成され、図18Cに示すように、サイドカテーテル860がその標的位置(例えば、FO)に向かって横方向に偏向することを可能にする。他の実施形態に関して本明細書で論じられるように、ガイドワイヤGW2(図示せず)の送達後、第1のGSA850A及び第2のGSA850Bは収縮され得、ガイドカプラ840は、それが展開中に回転した方向と反対の方向に、回転され得る。
本明細書に記載の中隔穿刺装置の様々な実施形態は、単一のサイドカテーテルガイドまたは単一のサイドカテーテル(単一のエンドエフェクタを備える)を有することを開示しているが、いくつかの実施形態では、中隔穿刺装置は、2つのサイドカテーテルガイドまたは2つのサイドカテーテル(サイドカテーテルガイド(複数可)の有無いずれも)を含み得る。そのような実施形態は、図19〜21に示されている。図19〜21は、2つのサイドカテーテルを含む、それぞれ斜視図、正面図、及び詳細な部分的な斜視図における中隔穿刺装置900を示している。
本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置900は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置900は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置900の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、中隔穿刺装置900は、他の実施形態に関して本明細書で説明するように、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bを含み、それぞれが患者の体内に送達及び展開されるように構成されている。中隔穿刺装置900は、第1のサイドカテーテル960Aから延びる第1のエンドエフェクタ962Aと、第2のサイドカテーテル960Bから延びる第2のエンドエフェクタ962Bとをさらに含む。示されるように、メインシャフト920は、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bがスライド可能に配置され得る管腔、及び第1のサイドカテーテル960A及び第2のサイドカテーテル960Bがそれを通って前進または後退され得る開口APを画定する。中隔穿刺装置900はさらに、メインシャフト920の周りで開口APの近位に円周方向に配置された第1のGSA950Aと、メインシャフト920の周りで開口APの遠位に円周方向に配置された第2のGSA950Bとを含む。このようにして、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bは、APから遠位に、第1のGSA950Aと第2のGSA950Bとの間に画定された経路を通って延びることができる。
使用時、他の実施形態に関して本明細書に記載されるのと同様に、第1のGSA950A及び第2のGSA950Bを膨張させて、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bを横方向に偏向及び安定化(例えば、横方向、軸方向(近位、遠位))させることができ、第1及び第2の中隔ペネトレータ(図示せず)がそこを通って前進または後退することができ、第1及び第2のガイドワイヤ(図示せず)を第1及び第2の中隔ペネトレータを介して前進及び後退させることができるようにする。LAにアクセスする際に、例えば、第1のGSA950A及び第2のGSA950Bが膨張して展開構成でRA内に配置され、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bが中隔に向けられた状態で、第1のサイドカテーテル960A及び第2のサイドカテーテル960Bを前進させてFOにテンティングすることができ、次に第1及び第2の中隔ペネトレータを前進させて(任意選択で同時に)FOまたは中隔の他の標的位置(複数可)を貫通することができる。穿刺部位は、サイドカテーテル管腔間の距離によって設定された事前に定められた距離によって分離することができる。中隔における2つの穿刺では、次に、2つのガイドワイヤを(任意選択で同時に)LA内に、各穿刺を通して1つずつ進めることができる。
中隔穿刺装置900は、2つのGSAを有するものとして示され、説明されているが、別の実施形態では、中隔穿刺装置は、中隔穿刺装置900と同様または同一であるが、単一のGSAのみ含むものであり得る。例示的な実施形態が、図22及び23に示され、中隔穿刺装置がそれぞれ正面図及び斜視図で示されている。本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置1000は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側に2つのガイドワイヤを送達するために使用することができる。中隔穿刺装置1000は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置1000の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、中隔穿刺装置1000は、他の実施形態に関して本明細書で説明するように、第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bを含み、それぞれが患者の体内に送達及び展開されるように構成されている。中隔穿刺装置1000は、第1のサイドカテーテル1060Aから延びる第1のエンドエフェクタ1062Aと、第2のサイドカテーテル1060Bから延びる第2のエンドエフェクタ1062Bとをさらに含む。示されるように、メインシャフト1020は、第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bがスライド可能に配置され得る管腔、及び第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bがそれを通って前進または後退され得る開口APを画定する。中隔穿刺装置1000はさらに、メインシャフト1000の周りに円周方向に配置され、開口APの遠位にあるGSA1050を含む。このようにして、第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bは、示されるように、APから遠位に、GSA1050の近位端面に沿って延びることができる。
図示されていないが、GSA1050がその収縮した送達構成である場合、第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bは、より送達しやすい位置、例えば、メインシャフト1020の中心軸にほぼ平行に、収縮したGSA1050の外面に沿って、向けることができる。他の実施形態に関して本明細書でさらに詳細に説明するように、GSA1050は、図22と23に示すように、メインシャフト1020に対して第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bを横方向に偏向させるように膨張または展開するように構成することができる。他の実施形態に関して本明細書でさらに詳細に説明するように、GSA1050はまた、メインシャフト1020に対して第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bを安定させるように膨張または展開するように構成することができる。いくつかの実装形態では、例えば、GSA1050は、第1のサイドカテーテル1060A及び第2のサイドのカテーテル1060Bの安定化を改善するように構成されたディンプル、突起、隆起、接着剤などを含むことができる。
このように第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bが、横方向に偏向及び安定化された状態で、第1のサイドカテーテル1060A及び第2のサイドカテーテル1060Bは、メインシャフト1020に対して、標的組織(例えば、中隔、またはFO)に向かって前進することができ、第1の中隔ペネトレータ、第2の中隔ペネトレータ、第1のガイドワイヤ、及び第2のガイドワイヤ(いずれも図19及び20には示されていない)を展開して、例えば、中隔を貫通し、第1のガイドワイヤと第2のガイドワイヤを送達することができる。
中隔穿刺装置1000は、2つのサイドカテーテルを有するものとして示され、説明されているが、別の実施形態では、中隔穿刺装置は、中隔穿刺装置1000と同様または同一であるが、単一のGSAのみ含むものであり得る。例示的な実施形態が、図24及び25に示され、中隔穿刺装置がそれぞれ正面斜視図及び側面斜視図で示されている。本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置1100は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側に2つのガイドワイヤを送達するために使用することができる。中隔穿刺装置1100は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置1100の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、中隔穿刺装置1100は、他の実施形態に関して本明細書で説明するように、患者の体内に送達及び展開されるように構成されたサイドカテーテルを含む。さらに、中隔穿刺装置1100は、サイドカテーテル1160から遠位に延びるエンドエフェクタ1162を含む。示されるように、メインシャフト1120は、サイドカテーテル1160及び第2のサイドカテーテル1160がスライド可能に配置され得る管腔、及びサイドカテーテル1160及び第2のサイドカテーテル1160がそれを通って前進または後退され得る開口APを画定する。中隔穿刺装置1100はさらに、メインシャフト1100の周りに円周方向に配置され、開口APの遠位にあるGSA1150を含む。このようにして、サイドカテーテル1160は、示されるように、APから遠位に、GSA1150の近位端面に沿って延びることができる。
図示されていないが、GSA1150がその収縮した送達構成である場合、サイドカテーテル1160は、より送達しやすい位置、例えば、メインシャフト1120の中心軸にほぼ平行に、収縮したGSA1150の外面に沿って、向けることができる。他の実施形態に関して本明細書でさらに詳細に説明するように、GSA1150は、図24と25に示すように、メインシャフト1120に対してサイドカテーテル1160を横方向に偏向させるように膨張または展開するように構成することができる。他の実施形態に関して本明細書でさらに詳細に説明するように、GSA1150はまた、メインシャフト1120に対してサイドカテーテル1160を安定させるように構成することができる。いくつかの実装形態では、例えば、GSA1150は、第1のサイドカテーテル1160の安定化を改善するように構成されたディンプル、突起、隆起、接着剤などを含むことができる。
このようにサイドカテーテル1160が横方向に偏向及び安定化された状態で、サイドカテーテルは、メインシャフト1120に対して、標的組織(例えば、中隔、またはFO)に向かって前進することができ、第1の中隔ペネトレータ、第2の中隔ペネトレータ、第1のガイドワイヤ、及び第2のガイドワイヤ(いずれも図24及び25には示されていない)を、例えば、中隔を貫通し、第1のガイドワイヤと第2のガイドワイヤを送達するように展開することができる。
患者の心臓の状況における中隔穿刺装置1100の例示的な送達及び展開の例が、図26A及び26Bに示されている。図26Aに示されるように、中隔穿刺装置1100は、メインシャフト1120がIVC、RA、及びSVCにまたがり、GSA1150及びサイドカテーテル1160がRA内に配置されるように、心臓のRA内に配置することができる。他の実施形態に関して本明細書でさらに詳細に説明するように、GSA1150は、図26に示すように、メインシャフト1120に対して、またFOに向けて、サイドカテーテル1160を横方向に偏向させて安定化するようにその展開構成に膨張することができる。さらに、図26Bに示されるように、サイドカテーテル1160は、エンドエフェクタ1162がFOに接触またはテンティングするように前進させることができ、その後、中隔ペネトレータ1170をエンドエフェクタ1162に対して及び遠位に前進させることができ、ガイドワイヤGW2をLA内部に前進させることができる。
中隔穿刺装置の様々な実施形態は、1つ以上のGSAを有するものとして本明細書に記載され、そのいくつかは、特定の形状、サイズなどを有するバルーンであり得るが、本明細書に記載される実施形態のいずれも、メインシャフトに膨張可能及び収縮可能に連結されるのに適した任意の形状、サイズ、膨張体積、材料(複数可)、表面特徴(複数可)などを有する1つ以上のGSAを有し、1つまたは複数のサイドカテーテルガイドまたは1つまたは複数のサイドカテーテル(及び、例えば、エンドエフェクタ、中隔ペネトレータ、及びガイドワイヤなど、その中に配置された任意の構成要素)を横方向に偏向及び安定化するように改変され得る。例示的な例として、GSAの様々な実施形態が、図27〜34に関して以下に説明され、中隔穿刺装置1200〜1900の一部として言及されるが、これらはすべて、本明細書に記載の他の中隔穿刺装置と同じまたは類似であり、同じまたは類似に機能することができる。したがって、中隔穿刺装置1200〜1900の一部は、本明細書ではさらに詳細に説明されていない。
いくつかの実施形態では、例えば、GSAは、凹面または凸面の形状を有することができる。そのような一実施形態が図27に示されており、この図は、その遠位端に凹状の形状を有する第1のGSA1250Aと、第1のGSA1250Aの遠位に配置され、その近位端に凸状の形状を有する第2のGSA1250Bとを含む中隔穿刺装置1200の一部を示す。示されるように、そのような形状の組み合わせは、サイドカテーテル1260をスライド可能に配置することができる(または代替の実施形態では、サイドカテーテルガイドを配置することができる)経路を画定することができる。
別の実施形態では、GSAは、サイドカテーテルガイドまたはサイドカテーテルがGSAの近位端からGSAの遠位端まで延びることができる最適な経路を画定するように構成することができる。そのような一実施形態が図28に示されており、この図は、サイドカテーテル1360(または他の実施形態ではサイドカテーテルガイド)が伸長し、第1のGSAと係合することができる特定の曲線Cを有する第1のGSA1350Aを含む中隔穿刺装置1300の一部を示す。示されるように、この実施形態では、曲線Cは、第2のGSA1350Bの対応するセクションとは異なる。
いくつかの実施形態では、中隔穿刺装置は、複数のローブ(バイローブ、トライローブなど)を有する1つまたは複数のGSAを含むことができる。例えば、複数のローブにすると、GSAのフットプリントを削減または制限できるため、患者の体内での望ましくない閉塞のリスクを軽減できる。例えば、GSAが患者のRA内に配置されている場合、GSAの断面積またはフットプリントを最小化して、心臓の正常な機能に沿って血液が流れるようにすることが、有利であり得る。例えば、トライローブのGSAが、図29に、上面図にて示されている。示されるように、(中隔穿刺装置1400の)メインシャフト1420は、第1のローブGSA1450A、第2のローブGSA1450B、及び第3のローブGSA1450Cの間で軸方向に延在し、第1のローブGSA1450Aは、サイドカテーテルまたはサイドカテーテルガイドがルーティングできる経路を画定する。
いくつかの実施形態では、中隔穿刺装置は、図30に、上面図で示されるように、複数のローブのうちの少なくとも2つが、サイズまたは形状が異なる複数のローブを有するGSAを含むことができる。図30に示されるように、中隔穿刺装置1500は、第1のローブGSA1550A、第2のローブGSA1550B、及び第3のローブGSA1550Cを含み、第1のローブGSA1550Aは、第2のローブGSA1550Bのサイズとは異なるサイズを有する。
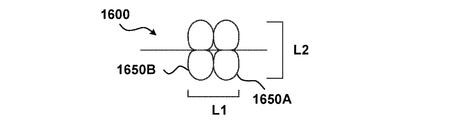
いくつかの実施形態では、血流閉塞のリスクをさらに低減するために、1つまたは複数のGSAが特定のアスペクト比を有することができる。例えば、中隔穿刺装置1600の一部が、図31に側面図にて存在し、第1のGSA1650A及び第2のGSA1650Aは、L1の集合的な高さを有する。L1を最小化すると、場合によっては、血流閉塞のいずれかのリスクを制限するのに役立ち得る。この実装では、例えば、L1は、L2で示されているような、第1のGSA1650Aと第2のGSA1650Bの集合的な幅または集合的な直径よりも小さくなる。
いくつかの実施形態では、中隔穿刺装置は、インターロックされたGSAを含むことができる。例えば、図32に、側面図で示すように、中隔穿刺装置1700の第1のトライローブGSA1750A及び第2のトライローブGSA1750Bは、メインシャフト1750の周りで互いに対して回転可能にオフセットされ、次いで係合されてインターロックされる。いくつかの実装形態では、例えば、第1のトライローブGSA1750Aは、メインシャフト1750を中心に、第2のトライローブGSA1750Bに対して約60度回転し、次いでインターロックすることができる。他の実装では、他の回転角度を使用することができる。
いくつかの実施形態では、中隔穿刺装置は、非対称のGSAを含むことができる。例えば、図33に示されるように、側面図及び上面図において、中隔穿刺装置1800は、メインシャフト1820の周りに円周方向に配置された非対称GSA1850を含む。
いくつかの実施形態では、中隔穿刺装置は、GSA間で異なる方向または反対方向に延在及び配置された2つのサイドカテーテル(またはサイドカテーテルガイド)を含み得、その結果、メインシャフトを回転させて一方のサイドカテーテル(またはサイドカテーテルガイド)を、選択的に、貫通するターゲット位置と整列させることができるが、他方のサイドカテーテルはできない。例えば、図34に側面図で示すように、中隔穿刺装置1900は、第1のGSA1950A及び第2のGSA1950Bを含み、反対方向にそれらの間の2つの経路を集合的に画定する。このようにして、示されるように、第1のサイドカテーテル1960Aは、第1のGSA1950Aと第2のGSA1950Bとの間に画定される第1の経路に配置またはルーティングされ得、第2のサイドカテーテル1960Bは、第1のGSA1950Aと第2のGSA1950Bの間で画定される第2の経路に配置またはルーティングされ得る。使用時、例えば、操作者は、メインシャフト1920をその中心軸の周りで回転させて、第1のGSA1950Aまたは第2のGSA1950Bのうちの1つのみを(一度に)標的位置(例えば、隔壁、またはFO)に選択的に整列させることができる。
いくつかの実施形態では、中隔穿刺装置は、ガイドカプラがサイドカテーテルと共に、またメインシャフトに対してスライド可能であるように、サイドカテーテルガイドまたはサイドカテーテル(いくつかの実施形態ではサイドカテーテルガイドなしで)をメインシャフトに連結するように構成されたガイドカプラを含むことができる。例示的な実施形態が、図35A〜35Dに示されており、中隔穿刺装置2000は、展開シーケンスの様々な段階で示されている。
本明細書に記載の他の中隔穿刺装置に関して記載されたものと同様または同一で、中隔穿刺装置2000は、心臓の右側(例えば、右心房)から心臓の左側(例えば、左心房)にアクセスし、心臓の左側にガイドワイヤを送達するために使用することができる。中隔穿刺装置2000は、本明細書に記載された中隔穿刺装置のいずれかと同じまたは類似して構築することができ、同じまたは類似して機能することができる。したがって、中隔穿刺装置2000の一部は、本明細書ではさらに詳細に説明されていない。
この実施形態では、中隔穿刺装置2000は、サイドカテーテルガイド2030及び伸縮可能なメインシャフト2020の周りにスライド可能に配置された本体(図示せず)を含む。サイドカテーテルガイド2030は、図35Aに示されるように、ガイドカプラ2040を介してメインシャフト2020に連結される。ガイドカプラ2040は、メインシャフト2020に対してスライド可能である。本体(図示せず)の遠位に配置されているのは、メインシャフト2020の周りにスライド可能かつ円周方向に配置されているプッシャ2096である。メインシャフト2020は、ガイドカプラ2040の遠位に配置されたGSA2050を含む。プッシャ2096は、メインシャフト2020に対して前進し、ガイドカプラ2040と接触して、ガイドカプラ2040を押し出し/前進させ、サイドカテーテルガイド2030をGSA2050に向かって、及びGSA2050と接触するように構成され、サイドカテーテルガイド2030の遠位端部分が、他の実施形態で本明細書に記載されているのと同様に、及び図35A〜35Dに示されているように、ガイドカプラ2040及びGSA2050の周りで横方向に偏向する。
中隔穿刺装置の関与するいくつかの処置では、例えば患者の心臓内など、中隔穿刺装置またはその近くで、圧力、流量、温度、酸素などの様々なパラメータを感知することが望ましい場合がある。例えば、心臓のLAにアクセスする処置では、RAまたはLA内などの心臓内部の圧力を測定することが望ましい場合がある。したがって、本明細書に記載の実施形態のいずれかにおいて、センサは、中隔穿刺装置に連結することができる。いくつかの実装形態では、例えば、中隔穿刺装置は、処置の最中に操作者の視覚化能力を高めるように構成された心臓内エコー(「ICE」)センサを含むことができる。例示的な例が図36に示されている。図36は、カテーテルC内に配置されたICEセンサを有する中隔穿刺装置2100の一部を示す。カテーテルは、メインシャフト、サイドカテーテルガイド、サイドカテーテル、または中隔ペネトレータを表すことができる。このようにして、ICEセンサは、例えば、ICEが配置されている中隔穿刺装置内の位置に応じて、患者の体内の様々な方向及び位置からの視覚化をもたらすことができる。
いくつかの実施形態では、ICEセンサまたは他の適切なセンサに加えて、またはその代わりに、中隔穿刺装置はカメラを含むことができる。例示的な例が図37に示されている。図37は、GSA2250の内部にカメラ2295が配置された中隔穿刺装置2200の一部を示している。カメラ2295は、いくつかの実施形態では、無線で通信するように構成することができ、一方で他の実施形態では、カメラ2295は、カメラ2295から隔壁穿刺装置2200のメインシャフト2220を通って患者から出る、近位に延びる物理的接続(例えば、ワイヤ、光ファイバなど)を有することができる。カメラ2295は、例えば、GSA2250の内壁と接触して連結する、またはGSA2250内に配置されたカテーテルに取り付けられるなど、(本明細書で様々な実施形態について説明するように)GSA2250内の様々な位置に配置することができる。GSA2250内に配置されたカメラ2295を用いて、カメラ2295は、例えば、穿刺前、穿刺中、または穿刺後の中隔またはFOの処置の直接的な視覚化を提供することができる。
中隔穿刺装置を伴ういくつかの処置では、例えば、穿刺前、穿刺中、または穿刺後に、中隔ペネトレータ、サイドカテーテル、またはエンドエフェクタに隣接する領域を洗い流すことが望ましい場合がある。この目的のために、本明細書に記載の中隔穿刺装置のいずれかは、中隔ペネトレータ、サイドカテーテル、またはエンドエフェクタの近くに出口を有し、穿刺前、穿刺中、穿刺後の位置、またはそれに隣接している領域を洗い流す(例えば、生理食塩水で)ように構成された、洗浄機((flusher)(図示せず))を含むことができる。中隔穿刺装置はまた、例えば穿刺の成功を検証するために、穿刺の前または後に、例えばRAまたはLA内の圧力を測定するように構成された圧力変換器を含むことができる。
これより、図38及び39を参照すると、例示的な中隔穿刺装置(本明細書では「デバイス」とも呼ばれる)2300が示されている。上記の実施形態の多くとは対照的に、この実施形態は、並んでいるメインシャフトとサイドカテーテルを含む本体を有するのではなく、中央管腔を備えたカニューレ2306と、カニューレ2306の管腔に配置されたスタイラス2310とを含む。カニューレ2306は、遠位端2302から近位端2304まで延びている。カニューレ2306は、全体にわたって管腔が延進している細長い中空の管状形状を有する。カニューレ2306は、その遠位端2302に開口部、またその遠位端2302に隣接する少なくとも1つの細長い窓2308を含み、開口部と少なくとも1つの窓2308の両方が、カニューレ2306の管腔に流体接続されている。カニューレ2306は、任意の適切な寸法を有することができる。例えば、カニューレ2306は、約14から22フレンチ(約5mmから7mm)の間の外径を有することができる。いくつかの実装形態では、カニューレ2306は、1つまたは複数の表面コーティングを有することができる。適切な表面コーティングは、摩擦または刺激を低減することができ、ヘパリン、エチレンジアミン四酢酸(EDTA)、シュウ酸塩などの抗凝固剤を含むことができる。
デバイス2300はさらに、カニューレ2306の管腔内に適合するサイズの細長い、可撓性の管状スタイラス2310を含む。スタイラス2310は、上記の実施形態におけるサイドカテーテルガイドとサイドカテーテルの組み合わせに機能的に対応する。いくつかの実装形態では、スタイラス2310は、図40A及び40Bのように、関節式構造を有する。関節部は、スタイラス2310の全長にわたって、またはスタイラス2310の一部に対してのみ延在することができる。いくつかの実装形態では、スタイラス2310は、遠位端2302から約2cmから4cmの間の長さで関節運動する。スタイラス2310は、中空針2312に適合するサイズの第1の管腔を含み、これは、上記の実施形態における中隔ペネトレータに対応する。中空針2312はまた、例えば、0.035インチのガイドワイヤなどの任意の適切なガイドワイヤ2314に適合するサイズのガイドワイヤ管腔(上記の実施形態におけるガイドワイヤカプラに対応する)を有する。いくつかの実装形態では、スタイラス2310は、1つまたは複数の追加の管腔を含み、各追加の管腔は、ケーブル2316に適合するサイズになっている。
デバイス2300はさらに、その近位端2304にハンドル2318を含んでいる(例えば、図41を参照)。ハンドル2318は、拡張ノブ2320及び少なくとも一つの角度形成ネジ(angulation screw)2322を含んでいる。拡張ノブ2320は、スタイラス2310の近位端に接続され、カニューレ2306内でスタイラス2310を延長及び収縮するように作動可能である。少なくとも1つの角度形成ネジの各々は、ケーブル2316の近位端に接続されて、また、延在し、スタイラス2310内で接続されたケーブル2316を伸長させたり後退させたりするように作動可能である。いくつかの実装形態では、ハンドル2318は、さらに、針2312及びガイドワイヤ2314に接続できる1つ以上の作動ノブまたはネジを含み、スタイラス2310内の針2312とガイドワイヤの2314の伸長及び後退を正確に達成できるようになっている。
これより、図42A〜42Dを参照すると、スタイラス2320の展開のいくつかの段階におけるデバイス2300が示されている。図42Aにて、スタイラス2320は、カニューレ2316内に面一に位置し、窓2318から突出しない。この構成(送達構成)では、カニューレ2316は、スタイラス2320によって妨げられることなく、所望の位置に操作され得る。例えば、デバイス2300は、第1の送達ガイドワイヤ(図示せず、中空針2322のガイドワイヤ管腔内に配置されている)を介して所望の位置に送達され得る。所望の場所への送達後、送達ガイドワイヤをデバイス2300から引き抜くことができ、第2のガイドワイヤを、デバイス2300及び中空針2322のガイドワイヤ管腔を通して配置することができる。
図42Bから図24Dでは、ケーブル2326は、ハンドル2328上の接続された角度形成ネジ2332を介するなどにより、スタイラス2320内に引き込まれる。ケーブル3226を引っ込めると、スタイラス20は、引っ込められたケーブル2326の方向に、窓2318から展開構成に向かって角度を付ける。例えば、2つ以上のケーブル2326を有するスタイラス2320は、1つまたは複数のケーブル2326を引っ込めることによって、その遠位先端をケーブル2326のいずれかの方向に角度を付けることができる。角度形成の程度は、接続された角度形成ネジ2332でケーブル2326の収縮する量を調整することにより、カニューレ2316の軸に対して約0度から90度の間で変化させることができる。様々な実施において、スタイラス2320は、図42Dのように、伸長ノブ2330を調整することによって、カニューレ2316内で再配置することができる。カニューレ2316に対するスタイラス2320の角度の制御及び位置の制御の組み合わせにより、デバイス23200は、針2322をFOに正確に向けることができる。特定の実装形態では、デバイス2300は、FOの特定の場所に向けることができる。FOは象限に分割でき、各象限での穿刺は特定の処置に有利である。例えば、デバイス2300は、典型的なMitraclipデバイスの場合、僧帽弁のわずかに上、後ろ、及び3.5cm〜4.5cm上を穿刺することを目的とすることができ、さらに、典型的な左心耳閉鎖デバイスのためにFO内部で後部及びわずかに下を穿刺するように構成される。
様々な実装において、デバイス2300は、その性能を向上させるために、1つまたは複数の修正をさらに含むことができる。例えば、いくつかの実施形態では、デバイス2300は、内視鏡アセンブリ、超音波変換器、温度センサ、酸素プローブ、流量センサ、焼灼器などの、スタイラス2320の管腔内に配置された1つまたは複数の追加の器具を含むことができる。別の例では、デバイス2310は、カニューレ2316、スタイラス2320、またはその両方に配置された1つまたは複数の放射線不透過性またはエコーブライトマーカーを含むことができる。マーカーは、デバイス2310の位置を蛍光透視または心エコー検査によって監視することを可能にし、カニューレ2316及びスタイラス2320の遠位先端及び少なくとも1つの窓2318を含むがこれらに限定されない、対象の構造またはその近くに配置することができる。
いくつかの実施形態では、デバイス2300は、図43A及び43Bに示されるように、非外傷性支持体2334を含むことができる。非外傷性支持体2334は、細長い管状形状を有し、針2322の周りのスタイラス2320の第1の管腔内に適合することができる。非外傷性支持体2334は、その遠位端に鈍い先端をさらに含む。いくつかの実装形態では、鈍い先端は膨張可能なバルーンを含む。さらに別の実装では、鈍い先端は平坦化されたエンドエフェクタである。さらに別の実装では、鈍い先端はリング様のエンドエフェクタである。非外傷性支持体2334の鈍い先端により、スタイラス2320の遠位端は、より大きな表面積を得て、FOなどの組織表面に対して配置されたときに均一な圧力を与えることによって、損傷を最小限に抑え、安定性が高まる。図44では、デバイス2310は、スタイラス2320の遠位端に取り付けられたシース2338内に折り畳んで引き抜くことができるように構成されたベルチップを備えた非外傷性支持体2336を有するように描かれる。非外傷性支持体2334と同様に、非外傷性支持体2336は、一般に、FO組織と接触しているスタイラス2320の表面積を増加させて(FOを穿刺する前に)、組織への圧力を減少させ、時期尚早の穿刺または損傷の可能性を低減するまたはそれを防止するよう構成されている。折り畳み可能な設計により、デバイス2310は、カニューレ2316の範囲内で、約8mmから15mmの間の幅などの広いベルチップを支持することができる。これより図45A〜45Dを参照すると、非外傷性支持体2336の形状が詳細に示されている。非外傷性支持体2336は、その遠位端に、複数の起伏のある折り目を有するベルチップを備える。非外傷性支持体2336をシース2338に引き抜くと、針2322が通過するためのスペースを維持しながら、ベルチップが制御された方法で一緒に束ねられてシース2338内に適合するようになる。これにより、針2322は、ベルチップが折り畳まれた構成であるか開いた構成であるかに関係なく、非外傷性支持体2336のベルチップを越えて、伸縮することができる。
いくつかの実装形態では、デバイス2300は、デバイス2323のセクションの剛性を変更するように構成された補強要素を含むことができる。少なくとも1つの窓2318を含むカニューレ2316のセクションなどのデバイス2300のセクションの剛性を増加させることは、拡張されたスタイラス2320及び針2322が組織を貫通するために押すことができる安定したバックボーンをデバイス2300に与える。
これより図46A及び46Bを参照すると、デバイス2300は、スパイン2340及びケーブル2342を含む補強要素と共に示されている。スパイン2340は、カニューレ2316の第2の管腔内に配置され、少なくとも1つの窓2318の位置まで少なくとも延びる。スパイン2340は、緩むと柔軟になり、圧縮すると硬くなるように構成されている。例えば、いくつかの実装形態では、スパイン2340は、圧縮性ポリマーから構築された細長い管状部材である。他の実装形態では、スパイン2340は、インターロッキングセグメントの長いチェーンから、または、例えば、プラスチックまたは金属のいずれかから構築された、互いに隣接して緩く配置された一連の中空細管から作られる。ケーブル2342は、スパイン2340の全長を通り、その遠位端に、スパイン2340よりも広い先端を備える。ケーブル2342を後退させると、その先端がスパイン2340の遠位端に押し付けられ、それにより、スパイン2340の全長が圧縮され、スパイン2340及びスパイン2340が存在する、長さを備えたカニューレ2316を硬化させる。ケーブル2342を延長すると、その先端がスパイン2340の遠位端に及ぼす圧力を緩和し、スパイン2340、及びスパイン2340が存在する、長さを伴うカニューレ2316を弛緩させる。
これより図47A〜47Dを参照すると、例示的なセグメント化された中隔穿刺装置2400が示されている。デバイス2400は、遠位端2452と近位端2454との間に複数のインターロッキングセグメント2456を備える。インターロッキングセグメント2456は、細長い可撓性の部材を形成するための任意の適切な構造を有することができる。例えば、いくつかの実装形態では、タコインターロッキング(tach interlocking)セグメント2456は、小さな中空の球形を有する第1の端部と、大きな中空の球形を有する第2の端部とを含み、その結果、1つのインターロッキングセグメント2456の第1の端部は、ボールジョイントを形成するための別のインターロッキングセグメント2456の第2の端部の内部にぴったり合うようにする。このように接続された複数のインターロッキングセグメント2456は、それによって、細長い関節式の一連のボールジョイントを形成する。他の実装形態では、インターロッキングセグメント2456は、グースネック部材、スネークチェーン部材などを形成することができる。デバイス2400はさらに、その全長にわたって延びる少なくとも第1のケーブル2458a、第2のケーブル2458b、及び第3のケーブル2458cを含み、各ケーブル2458a、2458b、及び2458cは、放射状のパターンで互いに等距離に配置される。各ケーブル2458a、2458b、及び2458cは、ケーブル2458a、2458b、または2458cのいずれか1つまたは2つを引っ込めると、デバイス50の遠位端2452が引っ込められたケーブルの方向にカールするように、最遠位のインターロッキングセグメント2456に取り付けられる。同じ量の力ですべてのケーブル2458a、2458b、及び2458cを引っ込めると、デバイス2450は硬化し、その瞬間の形状を維持する。
これより図48A〜48Dを参照すると、デバイス2450の2つの例示的な構成が示されている。図48A〜48Dでは、デバイス2450は、カニューレ2462の管腔内に適合し、その中空内部全体に延びる針2460を備える。図48C及び48Dでは、デバイス2450はカニューレ2462の第1の管腔内部に適合し、針2460はカニューレ2462の第2の管腔内部に適合する。この構成では、デバイス2450の中空内部を使用して、内視鏡アセンブリ、超音波変換器、任意の数のセンサプローブ(温度プローブ、酸素センサ、流量センサを含む)などの追加の機器を収容することができる。
これより図49〜52を参照すると、例示的な中隔穿刺装置2500が示されている。本明細書に記載の他の中隔穿刺装置と同様に、デバイス2500は、近位端2502から遠位端2504まで延びるカニューレ2506(上記の実施形態の本体に対応する)を備える。カニューレ2506は、その近位端2502の開口部とその遠位端2504との間に延びる管腔を有する細長い中空の管状形状を有する。いくつかの実施形態では、カニューレ2506は、2つのセグメント、近位カニューレ206a及び遠位カニューレ2506bを有するものとして説明することができる。遠位端2504の近くで、近位カニューレ2506aと遠位カニューレ2506bとの間に配置されたデバイス2500は、弛緩状態から拡張状態に膨張可能なバルーン2508(上記の実施形態におけるGSAに対応する)を備える。バルーン2508は弾力性があり、防水性がある。バルーン2508は、液体(生理食塩水など)及び気体(空気など)を含む任意の適切な流体を使用して、約2から20気圧の間の圧力まで膨張可能であり得る。膨張圧力がより高いと、一般に、安定性を高めるためのバルーン2508の剛性が高まる(すなわち、垂直及び横方向に)。いくつかの実施形態では、膨張時または組織の穿刺中などで、バルーン2508は、1つまたは外部のアームによって支持され得るか、または追加の安定化のためにメッシュで包まれ得る。バルーン2508は、任意の所望の直径に膨らませることができる。いくつかの実施形態では、バルーン2508の膨張時の直径は、それが配置される解剖学的空間に関連している。例えば、バルーン2508は、例えば、右心房または下大静脈の壁を圧迫するかまたは圧迫しない直径を有するように膨張させて、スタイラス2512を延ばしてFOを穿刺するためのさらなる安定性を付与することができる(場合によっては、一般に画像ガイダンス要件を削減する)。
デバイス2500の例示的な内部配置が、図50に、バルーン2508の近位で取られたデバイス2500の断面図において示されている。カニューレ2506の管腔は、細長い管状スタイラス2512(上記の実施形態のサイドカテーテルに対応する)に適合するサイズの管腔を有する、細長い管状シース2510(上記の実施形態のサイドカテーテルガイドに対応する)に適合するサイズであり、これは、順次、中空針2514(上記の実施形態の中隔ペネトレータに対応する)に適合するサイズの管腔を有し、これは、順次、ガイドワイヤ2516(例えば、上記の実施形態では、ガイドワイヤGW2に対応する、中隔を通して送達されるガイドワイヤ)に適合するサイズの管腔を有する。カニューレ2506は、第2のガイドワイヤGW1(例えば、上記の実施形態におけるガイドワイヤGW1に対応する、デバイス2500が所望の位置に送達されるガイドワイヤ)に適合するサイズの第2のガイドワイヤ管腔2517をさらに含む。ガイドワイヤ2516は、0.035インチのガイドワイヤ、0.025インチのガイドワイヤ、装飾的な渦巻き型のワイヤ(例えば、Baylisの左心房ワイヤ)などの任意の適切なガイドワイヤであり得る。膨張管209は、カニューレ2506の管腔内に設けられ、膨張管2509は、膨張及び収縮のためにバルーン2508に流体的に接続された内部管腔を有する。いくつかの実施形態では、カニューレ2506は、デバイス2500に所望のセクションでより大きな剛性を付与するために、選択された長さを有する1つまたは複数の補強ロッド2518を含むことができる。
シース2510の遠位先端は、バルーングロメット2507によってバルーン2508の外面に固定されている。この構成では、バルーン2508は、バルーングロメット2507またはシース2510から漏れることなく膨張及び収縮することができ、シース5210は、バルーン2508の外部へのアクセスを提供することができる。グロメット2507は、バルーン2508を膨張または収縮させるとき、またはスタイラス2512をシース2510を通して前進または後退させるときなど、スタイラス2512とグロメット2507との間の摩擦を低減するための滑らかな内面(または他の表面処理)を含むことができる。グロメット2507は、プラスチック、金属、複合材料、セラミックなどを含む任意の適切な材料から構築することができる。グロメット2507は、内面がベベルまたは面取りを有するように、特定の形状または縁取りを有するようにさらに構成することができる。一実施形態では、グロメット2507は、バルーン208上の最も広い半径方向の点または円周に配置されるが、グロメット2507は、他の場所への配置によって制限されない。
いくつかの実装形態では、スタイラス2512は、遠位先端に配置された非外傷性エンドエフェクタ2511(例えば、図59Bに示されるものと同様または同じ)を有し、エンドエフェクタ2511は、組織(FOなど)をテンティングし、不注意に穿刺することなく圧力をかけるように構成されたディスク形状を有する。エンドエフェクタ2511は、折り畳み可能であり、シース2510内に引き抜くことができるように構成されたベルチップを有することができる。折り畳み可能な設計により、デバイス2500は、シース2510内で、約8mmから15mmの間の幅などの広いベルチップを支持することができる。エンドエフェクタ2511は、複数の起伏のある折り目を有するベルチップを含むことができる。エンドエフェクタ2511をシース2510に引き抜くと、針2514が通過するためのスペースを維持しながら、ベルチップが制御された方法で一緒に束ねられてシース2510内に適合するようになる。これにより、針2514は、先端が折り畳まれた構成であるか開いた構成であるかに関係なく、エンドエフェクタ2511の先端を越えて、伸長及び後退することができる。いくつかの実施形態では、スタイラス1510の管腔は、丸い金属先端を有する高周波プローブを受容することができ、金属先端は、針の代わりに組織を穿刺するために電流(例えば、ラジオアブレーション)で帯電することができる。
デバイス2500は、FOなどの組織に穿刺している間、針214の横方向の安定性を高めるように構成される。バルーン2508は、拡張状態(図49)及び薄いプロファイルを有する弛緩状態(図52)を有する。弛緩状態は、デバイス2500の送達構成を画定し、デバイス2500の遠位端2504が対象の上大静脈内に配置され得るように、デバイス2500が患者の心臓の右心房に誘導されることを可能にする。いくつかの実施形態では、弛緩状態のバルーン2508は、エンドエフェクタ2511、スタイラス2512、及びシース2510の上に折り畳むことができ、折り畳まれた構成(または送達構成)は、デバイス2500を右心房へ挿入及び前進している最中に維持される(大動脈内バルーンポンプに類似)。したがって、デバイス2500は、一般に、挿入または引き抜きの間に、折り畳まれたバルーン2508、エンドエフェクタ2511、スタイラス2512、及びシース2510のアセンブリの上に配置される(すなわち、カバーする)「シース」カテーテルを必要としない。いくつかの実装形態では、デバイス2500は、弛緩状態でバルーン2508上をスライドするケーシングまたはスリーブを備えることができる。膨張状態では、バルーン2508は、安定性(例えば、横方向の安定性)を高めるのに十分に剛性であるように構成される。いくつかの実施形態では、バルーン2508は、FOに隣接する右心房の壁を選択的に押して、安定性(例えば、横方向の安定性)をさらに高めるように構成される。これにより、デバイス2500は、FOのアクセス用のより大きな隙間を設けるように拡張することにより、スタイラス2512のすぐ後ろの領域に安定性を付与する。
いくつかの実施形態では、バルーン2508は、穿刺組織の安定性及び精度(すなわち、スタイラス2512の操縦性)を高めるように構成される。例えば、上記のように、グロメット2507は、バルーン2508が拡張状態にあるときに、スタイラス2512がシース2510を介してカニューレ206の長軸に対してある角度でバルーン2508を通って突出するように、バルーン2508上の点に配置することができる。したがって、バルーン2508は、上記の実施形態におけるGSAと同様に機能する。いくつかの実施形態では、角度は約60度から180度の間である。いくつかの実施形態では、角度は約60度から140度の間である。いくつかの実施形態では、角度は約60度から100度の間である。いくつかの実施形態では、角度は約80度から120度の間である。いくつかの実施形態では、角度は約90度である。いくつかの実施形態では、角度は約80度である(例えば、図59Aを参照)。いくつかの実施形態では、角度は約110度である。いくつかの実施形態では、スタイラス2512は、スタイラス2512の突出部分が略直線であるように、バルーン2508から約3〜4cm突出することができる。
バルーン2508は、膨張したときにスタイラス2512の角度に影響を与えるようにさらに構成することができる。例えば、バルーン2508は、略球形様の形状を有し得るが、他の実装形態では、バルーン2508は、楕円形のような形状を有する。さらにまた、バルーン2508は、略対称的または非対称的であり得る(図53Aを参照のこと)。例えば、非対称バルーン2508は、グロメット2507の反対側にあるバルーン2508の部分よりも、グロメット2507で、大きい膨張半径を有し得る。別の例では、非対称バルーン2508は、グロメット2507に周状に隣接するバルーン2508の部分とは異なる膨張半径を、グロメット2507で有し得る。したがって、断面図から、カニューレ2506は、膨張したバルーン2508を備えた非中心性(non−centric)である。したがって、グロメット2507は、バルーン2508がスタイラス2512の安定性及び操縦性を高める拡張状態にあるときに、スタイラス2512の好ましい角度を提供するバルーン2508上の点(膨張時の半径を有する)に配置することができる。
いくつかの実装形態では、バルーン2508は、バルーン2508の周りの血流を可能にするような形状にすることができる。例えば、バルーン2508は、長手方向に配向された(または軸方向に配向された)ローブなどの複数のローブを有し得る(図53Bを参照)。膨張状態では、バルーン2508のローブは、スタイラス2512を好ましい角度に配置することによって横方向の安定性を付与し、バルーン2508の様々な膨張半径は、血液がバルーン2508の部分の周りを流れることを可能にする(例えば、バルーン2508が上大静脈または下大静脈のいずれかにおいて、くさび状になる場合)。さらに、バルーン2508上のローブは、スタイラス2512の横方向の安定性をさらに高めるために、横方向の側面を有し得る。例えば、複数のローブは、らせん様またはらせん状の形状またはパターンを形成し得る。
いくつかの実装形態では、バルーン2508は、カニューレ2506に隣接して配置され得る。図53Cに示すように、シース2510は、カニューレ2506の溝の内部に、バルーン208がシース210の周りに折り畳まれた状態で入れることができる。膨張バルーン2508は、シース2510をカニューレ2506から押し離し、それにより、スタイラス2512を所望の角度でその中に配置する。いくつかの実装形態では、角度は、バルーン2508の膨張する量を変えることによって調整することができる。
いくつかの実装形態では、バルーン2508は、凹面または凸面を有するように成形され得る。例えば、図54A〜54Cは、凹状の近位面を備えたバルーン2508を有するデバイス2500を示している。シース2510は、凹状の近位面に取り付けられ、それに応じて湾曲することができ、それにより、スタイラス2512を外側方向へと外部に向けるように構成される。いくつかの実装形態では、シース2510は、バルーン2508の外部、または部分的に外部であり得る。例えば、図55は、バルーン2508の外面の内部に部分的に埋め込まれているシース2510の断面図を示している。シース2510は、図55に示される楕円様及び弓形の断面を含むがこれらに限定されない、任意の所望の断面形状を有することができることを理解されたい。
様々な実装において、デバイス2500は、その性能を向上させるために、1つまたは複数の修正をさらに含むことができる。例えば、デバイス2500は、図19〜23に示される、上記の実施形態と同様に、追加のシース2510、スタイラス2512、針2514、及びガイドワイヤ2516を含むように変更することができる。図56に示されるように、追加のシース2510、スタイラス2512、針2514、及びガイドワイヤ2516をバルーン2508に固定して、別個の穿刺部位を設けることができる。このように、スタイラス2512を使用して、例えば、第1の処置またはステップのための第1の針2514、及び第2の処置またはステップのための第2の針2514など、別個の穿刺が異なる処置を実行するか、または処置の異なるステップを実行することを可能にすることができる。各針2514は、(例えば、スタイラス2512を右心房内に配置し、スタイラス2512を回転させ、スタイラス2512の角度を調整することによって)FO上に互いに対して配置することができ、好ましくは、それらが使用されているそれぞれの処置または処置のステップそれぞれに対してFOに針2514のそれぞれを配置する。したがって、デバイス2500は、同時の穿刺を可能にするために、近接して複数の拡張可能な要素を有するように構成することができる。
別の例では、デバイス2500は、1つまたは複数の波形または放射線不透過性、エコーブライト、または音響的に不透過性なマーカーを含むことができる。マーカーは、デバイス2500の位置を蛍光透視または心エコー検査によって監視することを可能にし、カニューレ2506の少なくとも一部、スタイラス2512、エンドエフェクタ2511、バルーン2508などを含むがこれらに限定されない、対象の構造またはその近くに配置することができる。
本明細書に記載の実施形態の様々な構成要素は、任意の適切な方法を使用して構築することができる。使用する素材によって製造方法が異なる場合がある。例えば、実質的に金属を含む構成要素は、より大きな金属ブロックから粉砕されてもよく、または溶融金属から鋳造されてもよい。同様に、プラスチックまたはポリマーを実質的に含む構成要素は、より大きなブロックから粉砕され、鋳造され、または射出成形され得る。いくつかの実施形態では、デバイスは、3次元(「3D」)印刷または他の積層造形技術を使用して製造され得る。さらに、本発明の一実施形態に適用可能な任意の説明は、本明細書の他の場所に記載されているすべての実施形態に等しく適用可能であることを理解されたい。
本明細書に記載の中隔穿刺装置は、装置の構成要素に適合された任意の適切なハンドルと組み合わせて使用することができる。これより図57を参照すると、例示的なハンドルアセンブリ2680が示されている。ハンドルアセンブリ2600は、サイドカテーテル偏向ノブ2606によってサイドカテーテルハンドル304に係合されるメインシャフトハンドル2602を備える。ノブ2606を締めてハンドル2604をハンドル2602に固定し、緩めてハンドル2604をハンドル2602に対して作動させることができる。ハンドルアセンブリ2680は、開口部に接続された複数の管腔、ガイドワイヤ及び針を受容するサイズの管腔及び開口部をさらに備える。ハンドル2602は、バルーン膨張シリンジ2608に接続された管腔及び開口部を含む。弁または活栓2610は、ハンドル2602とシリンジ2608との間の係合部に設けられている。ハンドルアセンブリ2680は、針管ハンドル2612及び針安全タブ2614をさらに備える。
ハンドルアセンブリ2680は、本明細書に記載されている任意の中隔穿刺装置に接続可能であるが、ここでは、例として、デバイス2500に関連して説明されている。ハンドル2602は、カニューレ2506などの中隔穿刺装置のカニューレの近位端に接続可能であり、カニューレを操作、回転、前進、及び後退させる。ハンドル2604は、スタイラス2512などの中隔穿刺装置のスタイラスの近位端に接続可能であり、スタイラスを操作、回転、前進、及び後退させる。デバイス2500の遠位開口部に挿入された静脈ガイドワイヤ2516は、ハンドル2602の側面開口部を通ってハンドルアセンブリ2680を出るように構成される。シリンジ2608は、バルーン2508を膨張及び収縮させるために膨張管腔2509に流体接続され、活栓2610を作動させて、バルーン2508の膨張状態を維持または解放することができる。針2514は、近位端でハンドル2612に接続され、針安全タブ2614は、針2514が不注意に延びるのを防ぐために、ハンドル2604とハンドル2612との間の針2514の近位端にクリップで留めることができる。針2514内にある心房ガイドワイヤ2516は、ハンドル2612から近位方向に延びることができる。様々な実施形態では、ハンドルアセンブリ2680は、カニューレ、スタイラス、針、及びガイドワイヤに接続可能な1つまたは複数の作動可能なノブまたはネジをさらに含み、その結果、構成要素の伸縮が正確に達成され得る。いくつかの実施形態では、ハンドルアセンブリ2600は、プルケーブルなどの構成要素をさらに操縦するように構成された構成要素を含むことができる。
ここで図58及び図59A〜59Dを参照すると、ハンドルアセンブリ2680を使用するデバイス2500の動作が説明されている。図59Aでは、バルーン2508は、シリンジ2608を使用して拡張状態に膨張され、活栓2610を閉じることによって拡張状態に維持される。バルーン2508の膨張は、カニューレ2506の長軸に対して80度の角度など、カニューレ2506から離れてシース2510に角度を付ける。図59Bでは、ノブ2606を緩めて、ハンドル604をハンドル2602に向かって前進させ、スタイラス2512をシース2510から延ばして、エンドエフェクタ2511を露出させる。スタイラス2512は、約3〜4cmなどの任意の所望の長さまで延ばすことができ、ノブ2606を締めることによって所定の位置に保持することができる。図59Cでは、デバイス2500は、エンドエフェクタ2511がFOを押してテンティングするように、心房中隔に隣接して配置されている。図59Dでは、針安全タブ2614が取り外されて、ハンドル2612をハンドル304に向かって前進させ、針2514をスタイラス2512から延ばしてFOを貫通させることができる。針2514は、約4〜10mmなどの任意の所望の長さを延ばすことができる。次に、心房ガイドワイヤ2516を遠位方向に前進させて、針2514、FOを通過させ、左心房に入れることができる。
デバイス2700の別の実施形態が、図60A〜60Dに示されている。デバイス2700は、本体の周りに均一に分布しているその遠位端の近くに配置された複数のスリット2775を有し、それらの間に複数のアーム2776を画定する。複数のスリット2775のいずれかの側にある装置2700を圧縮すると、スタイレットカテーテルセクション2778を露出させ、このスタイレットカテーテル部2778は、硬いプラスチックまたは金属のいずれかによって形成された剛性構造を有し得、カニューレ2774の少なくとも遠位端2771が、カテーテルセクション2778上で近位方向に前進して、アーム2776の拡張を達成することを可能にする。特定の実施形態では、カニューレ2774の遠位端2771は、デバイス2700の長さを通る1つまたは複数のプルケーブルを使用して操作される。例えば、1つまたは複数のプルケーブルを等しく引っ込めて、各アーム2776を均一に拡張し、各アーム2776の間に等しいサイズの開口部を形成することができる。別の例では、1つまたは複数のプルケーブルを選択的に引っ込めることができ、その結果、より多くの張力を受けるプルケーブルは、それらのプルケーブルに最も近いアーム2776のより大きな膨張を引き起こし、各アーム2776間の開口部の形状を変える。拡張されたアーム2776は、カテーテルセクション78からのスタイレット80の延長、ならびにスタイレット80からの中空針82及び中空針2782からの任意の所望のガイドワイヤの延長のための隙間を設ける。
デバイス2700は、薄いプロファイル(または図60Aに示される送達構成)及び拡張状態(または図60Bに示される展開構成)を有する弛緩状態を有する。弛緩状態は、デバイス2700の遠位端が患者の上大静脈に載るように、デバイス2700が患者の心臓の右心房に誘導することを可能にする。拡張状態では、複数のアーム2776は、FOに隣接する右心房の壁を選択的に押して、安定性(例えば、横方向の安定性)を高めるように構成される。それにより、デバイス2700は、スタイレット2780を使用する中隔穿刺のための少なくとも2つの安定したプラットフォーム、すなわち心組織を直接押す複数のアーム2776、及び複数のアーム2776の間に吊るされたカテーテルセクション2778を設ける。特定の状況では、デバイス2700のプルケーブルを選択的に引っ込めてデバイス2700を不均一に拡張することが望ましい場合がある。例えば、デバイス2770は、スタイレット2780に隣接するアーム2776が大幅に拡張されてFOのアクセスのためのより大きな隙間を設けるように拡張することができ、一方でスタイレット2780の後ろのアーム2776は、スタイレット2780のすぐ後ろの領域の安定性を即座に高めるために、より少ない程度に拡張することができる。
これより図61A〜61Hを参照すると、デバイス2700の様々な構成のさらなる実装が示されている。例示的なデバイス2700は、3つ及び6つのアーム2776で示されているが、デバイス2700は、約3〜10のアームなど、任意の適切な数のアーム2776を有することができることを理解されたい。特定の実施形態では、複数のアーム2776はそれぞれ、図61E及び61Fに示されるように、1つまたは複数のバンド2786によって連結され得る。各アーム2776を隣接するアーム2776に連結することにより、バンド2786は、各アーム2776の横方向の動きを軽減することによってデバイス2700の安定性を高め、アーム2776の過度の拡張による損傷を防ぐ。特定の実施形態では、複数のアーム2776は、図61G及び61Hに示されるように、覆い2788にて包むことができる。覆い2788は弾性であり、防水性であり得、弛緩状態でデバイス2700をスムーズに誘導し、圧力を分散させて外傷を減少させる拡張状態でより大きな表面積をもたらすことができる。覆い2788はまた、覆い88が安定性を改善するためにアーム76の横方向の動き及び過度の拡張を軽減するという点で、バンド86と同じ利点を提供する。図61Hでは、スタイレット2780及び針2782は、FOにアクセスして穿刺するために覆い2788を貫通することができるように描かれている。
これより図62A及び62Bを参照すると、ループガイド2789を有するデバイス2700の例示的な実装が示されている。ループガイド2789は、拡張されたスタイラス2780を拡張アーム2776にリンクすることにより、安定性を高める。いくつかの実施形態では、ループガイド2789は、スタイラス2780の遠位端に取り付けられ、複数のアーム2776を拡張した後、ループガイド2789が拡張アーム2776上をスライドするときに、スタイラス2780を拡張アーム2776に沿って延ばすことができる。他の実施形態では、ループガイド2789は、スタイラス2780の遠位端及び拡張アーム2776の両方に溶接され、その結果、アーム2776の拡張動作は、スタイラス2780を同時に延ばし、スタイラス2780をFOに向かって湾曲させる。
これより図63A〜63Cを参照すると、例示的なヒンジ式中隔穿刺装置90が示されている。デバイス2800は、遠位端2891、近位端2892、及び全体にわたって延びるカニューレ2894を有する。デバイス2800は、その遠位端2891の近くにヒンジ式アーム2895を有し、ヒンジ式アーム2895は、窓2896に隣接するカニューレ2894内に静止している。ヒンジ式アーム2895は、スタイラス2898の遠位端に取り付けられ、その結果、窓2896の外で回転するヒンジ式アーム2895は、カニューレ2894から外にスタイラス2898をFOに向けて延ばす。デバイス2800の例示的な実施形態は、それぞれ、図63B及び63Cにおいて1つ及び2つの関節式の箇所を伴って示されているが、ヒンジ式アーム2895は、約1から10の間など、任意の適切な数の関節式の箇所を有することができることを理解されたい。ヒンジ式アーム2895は、1つまたは複数のプルケーブル、1つまたは複数のサーボモータ、1つまたは複数の油圧ピストンなどを含むがこれらに限定されない任意の適切な手段を使用して回転させることができる。
いくつかの実施形態では、針は、穿刺のためにFOの特定の領域に向けることができる。FOは象限に分割でき、例えば各象限での穿刺は特定の処置に有利である。それによって、針はMitraclipデバイスの場合、僧帽弁のわずかに上、後ろ、及び3.5cm〜4.5cm上を穿刺することを目的とする、または典型的な左心耳閉鎖デバイスの場合は、FO内部で後部及びわずかに下を穿刺することを目的とすることができる。穿刺とガイドワイヤの挿入が成功した後、中隔穿刺装置を完全に取り外して、任意の適切な器具またはデバイスを心臓の左心房に誘導して、心房細動アブレーション、左心耳の閉鎖、及び弁の置換などの所望の処置を行うことができる。
本明細書に記載の様々な実施形態は、送達構成と展開構成との間で移行するように構成されたGSAまたはバルーンを含む。本明細書に記載の実施形態のいずれかのいくつかの実装形態では、1つまたは複数のGSAまたはバルーンは、任意の適切な材料(例えば、ナイロン、ポリマーなど)から作られたメッシュで部分的または完全に覆うことができる。例えば、バルーンに連結されたメッシュは、膨張したときにバルーンの好ましい事前に定められた形状を促すことができ、または、例えば追加の安定性を付与することによって、バルーンを膨張させる1つまたは複数のステップを容易にすることができる。バルーンを覆うメッシュの例示的な例が図64に示されており、これは、メッシュGSA2955で覆われたGSA2950を示し、これらは両方とも、メインシャフト2920の周りに円周方向に配置されている。いくつかの実施形態では、メッシュは、バルーン(複数可)をサイドカテーテルガイドまたはサイドカテーテルに(スライド可能または固定的に)固定するために使用することができる。
本明細書に記載の様々な実施形態は、心臓の中隔を穿刺するための穿刺装置の使用に焦点を合わせているが、本明細書に記載の様々な穿刺装置によって提供される機能は、他の処置及び患者の他の部分において望ましい可能性がある。例えば、安定した、正確で、安全で、繰り返し可能な横方向の穿刺を実現することが望ましい多くの処置が存在する。場合によっては、例えば、本明細書に記載の穿刺装置のいずれかを使用して、三尖弁輪形成術を容易にすることができる。例えば、穿刺装置は、そのメインシャフトの中心軸が三尖弁の平面に平行であるように配置することができ、したがって、穿刺装置は、例えば三尖弁輪形成術の目的で、縫合糸、ネジ、またはその他の固定装置を提供し、三尖弁輪への横方向または垂直方向のアクセスを実現することができる。
別の例として、本明細書に記載の穿刺装置は、心臓の冠状静脈洞へのアクセス及び直接的なベクターを提供し、例えば、ワイヤ、カテーテル、僧帽弁修復装置、ペースメーカーリードなどを冠状静脈洞に挿入または送達することができる。
別の例として、本明細書に記載の穿刺装置は、心臓内の僧帽弁に治療的修復または置換装置を送達するために使用することができる。例えば、本明細書に開示されるサイドカテーテルガイドまたはサイドカテーテルがさらに延長され、約90度を超えた場合、サイドカテーテルは、LA内部及び僧帽弁に向けることができる。場合によっては、本明細書に記載の実施形態のいくつかにおけるサイドカテーテルの自然な軌道は、適切な距離だけ延長または前進した場合、僧帽弁へと角度が付けられるか、または向けられる。例えば、サイドカテーテルがその横方向に偏向した形状または向きをとるとき、それは湾曲しているか、または弧を有し得、その結果、メインシャフトに対してさらに前進し、サイドカテーテルが、そのような湾曲または弧に沿って前進し、その結果、サイドカテーテルの遠位端が回転するか、僧帽弁に向かってさらに横方向に偏向する。別の言い方をすれば、場合によっては、サイドカテーテルをその送達構成から前進/展開構成に前進させることは、サイドカテーテルの遠位端が約180度まで横方向に偏向されることを含み得る。
別の例として、本明細書に記載の穿刺装置は、経中隔穿刺を加速することを可能にするために心臓内エコーカテーテルを組み込むことができる。
別の例として、本明細書に記載の穿刺装置は、心停止に関連して使用することができる。そのような場合、例えば、1つまたは複数の穿刺装置を、幅の広い湾曲したカテーテルと組み合わせて使用して、ガイドワイヤを、大腿静脈から、FOを横切って、僧帽弁を通って、左心室流出路(「LVOT」)/大動脈弁を出るよう誘導する、または送達することができる。いくつかの実施形態では、バルーン/流れ指向カテーテルは、FOを横切って、LA内部に、僧帽弁を横切って、次にLVOT/大動脈弁を横切って前進する。例えば、バルーンは、カテーテルをLVOTから大動脈弁を横切って大動脈に「直接流す」よう機能する。所定の位置に配置されると、ワイヤは体外式膜型人工肺(「ECMO」)と脳に酸素を供給することができる小さなカテーテルのトラックとして使用できる。大動脈内のカテーテルの遠位端は流出部であり、より近位のポート(例えば、RAまたはIVC内)はポンプへの流入部である。
別の例として、本明細書に記載の穿刺装置を大動脈で使用して、分枝した血管のステントの送達を容易にし、コイルを分枝した血管に送達し、または脳塞栓の保護のためのスクリーンを頭部の血管に送達することができる。
本明細書に開示されている本開示の詳細な実施形態、または様々な形態で具体化することができる、特許請求された構造及び方法を説明及び例示する目的は、決して網羅的であることを意図せず、または開示された実施形態に限定されない。説明される実施形態の範囲から逸脱することがなければ、多くの修正及び変形例が明白である。本明細書で使用される用語は、1つまたは複数の実施形態の原理、実際の用途、または現在の技術に対する技術的改善を最もよく説明するため、または本明細書に開示される実施形態の理解を可能にするために選択された。説明したように、本開示の実施形態を不必要に曖昧にすることを回避するために、周知の特徴及び技術の詳細を省略していることがある。
本明細書における「一実施形態」、「実施形態」、「例示的な実施形態」などへの言及は、記載された実施形態が1つまたは複数の特定の特徴、構造、または特性を含み得ることを示すが、かかる特定の特徴、構造、または特性は、本明細書に開示されるすべての開示された実施形態に共通である場合もあれば、そうでない場合もある。さらに、そのような句は、必ずしもいずれか1つの特定の実施形態自体を指すとは限らない。したがって、1つまたは複数の特定の特徴、構造、または特性が、実施形態に関連して記述されるとき、かかる1つまたは複数の特徴、構造、または特性を、他の実施形態に関連して達成することは、適用可能である場合、明確に記載されているか否かにかかわらず、当業者の知識の範囲内であると考えられる。
本明細書に記載のパラメータ、寸法、材料、及び構成は例であることを意図しており、実際のパラメータ、寸法、材料、及び/または構成は、本発明の教示が使用される特定の1つまたは複数の用途に依存する。したがって、前述の実施形態は例としてのみ提示されており、添付の特許請求の範囲及びそれに相当するものの範囲内であること、及びその実施形態は、具体的に記載及び特許請求されている以外の方法で実施することができるということが理解されるべきである。本開示の実施形態は、本明細書に記載の各個々の特徴、システム、物品、材料、キット、及び/または方法を対象としている。さらに、2つ以上のそのような特徴、システム、物品、材料、キット、及び/または方法の任意の組み合わせは、そのような特徴、システム、物品、材料、キット、及び/または方法が相互に矛盾しない場合、本開示の範囲に含まれる。
本明細書において、「及び/または」という句は、そのように結合された要素、すなわち、ある場合には結合して存在し、他の場合には分離して存在する要素の「いずれかまたは両方」を意味すると理解されるべきである。「及び/または」で列挙された複数の要素は、同じように、つまり、そのように結合された要素の「1つ以上」であると解釈するべきである。「及び/または」という句によって具体的に識別される要素以外の他の要素が、具体的に識別される要素に関連するかどうかにかかわらず、任意選択で存在し得る。したがって、非限定的な例として、「A及び/またはB」という言及は、「含む(comprise)」または「含む(include)」などのオープンエンドの形式の文言と組み合わせて使用される場合、一実施形態で、Aのみを指すことができ(任意選択で、B以外の要素を含む)、別の実施形態では、Bのみ(任意選択でA以外の要素を含む)、さらに別の実施形態では、AとBの両方(任意選択で他の要素を含む)などを指すことができる。
本明細書で使用される場合、「または」という用語は、上で定義された「及び/または」と同じ意味を有すると理解されるべきである。例えば、列挙の中で項目を分けるときに、「または」または「及び/または」は、包括的である、つまり、複数の要素のまたは要素の列挙の少なくとも1つを含む、ならびに1つより多くを含む、任意選択で、追加の列挙されていない項目を含むものと解釈されるものとする。「ただ1つ(only one of)」または「正確に1つ(exactly one of)」など、反対だと明確に示される用語のとき、または「からなる(consisting of)」が特許請求の範囲で使用される場合のみ、複数の要素のまたは要素の列挙の正確に1つの要素を含むことを指す。一般に、本明細書で使用される「または」という用語は、まさに「どちらか」、「一方」、「の1つだけ」、または「正確に1つ」などの排他性の用語が前に付いている場合にのみ、排他的な代替案(つまり、「どちらか一方」であるが両方ではない」)を示すものとしてのみ解釈されるものとする。「本質的にからなる(consisting essentially of)」は、特許請求の範囲で使用される場合、特許法の分野で使用される通常の意味を有するものとする。
本明細書で使用される場合、値及び/または範囲と組み合わせて使用される場合の「約(about)」及び/または「ほぼ(approximately)」という用語は、一般に、列挙された値及び/または範囲に近いそれらの値及び/または範囲を指す。場合によっては、「約」及び「ほぼ」という用語は、記載されている値の±10%以内を意味し得る。例えば、場合によっては、「機器の直径とほぼ同じ」とは、機器の直径の±10%以内を意味する場合がある。「約」と「ほぼ」という用語は、互換的に使用される場合がある。同様に、「実質的に(substantially)」という用語は、物理的及び/または幾何学的特徴(複数可)、構造(複数可)、特性(複数可)、関係(複数可)などと組み合わせて使用される場合、その特徴(複数可)、構造(複数可)、特性(複数可)、関係(複数可)などを伝えることを意図しており、そのように定義されたものは、名目上、特徴(複数可)、構造(複数可)、特性(複数可)、関係(複数可)などである。一例として、第2の量と「実質的に等しい」と記載されている第1の量は、等しいことが望ましい場合があるが、いくらかの変動が生じ得るということを伝えることを意図している。このような変動は、製造公差、制限、概算、及び/またはその他の実際的な考慮事項から生じる可能性がある。したがって、「実質的に」という用語なのである。
種々の実施形態を上述してきたが、これらの実施形態がほんの一例として提示され、限定するものではないことを理解されたい。上記の概略及び/または実施形態が、特定の方向または位置に配置された特定の構成要素を示す場合、構成要素の配置は変更され得る。実施形態が特に示され、説明されているが、形態及び詳細において様々な変更がなされ得ることが理解されよう。様々な実施形態が特定の特徴及び/または構成要素の組み合わせを有するものとして記載されてきたが、他の実施形態は、本明細書に記載の実施形態のいずれかからの任意の特徴及び/または構成要素の組み合わせを有することが可能である。
様々な構成要素の特定の構成も変更できる。例えば、様々な構成要素のサイズ及び特定の形状は、本明細書に記載されるような機能を依然提供しながら、示される実施形態とは異なることがある。より具体的には、様々な構成要素のサイズ及び形状は、所望のまたは意図された使用法のために特異的に選択することができる。したがって、実施形態及び/またはその構成要素のサイズ、形状、及び/または配置は、文脈が他に明示的に述べない限り、所与の用途に適合させることができることを理解されたい。
上記の方法及び/またはイベントが、特定のイベント及び/または処置が特定の順序で発生することを示している場合、特定のイベント及び/または処置の順序は変更され得る。さらに、特定のイベント及び/または処置は、可能であれば並行したプロセスで同時に実行され得、ならびに上記のように順次実行され得る。