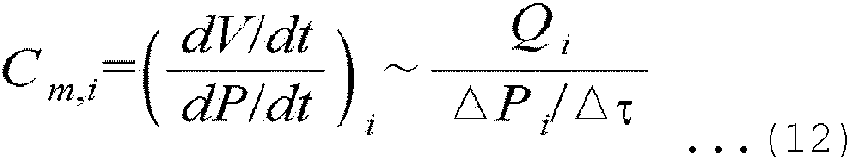ES2928596T3 - Procedimiento y aparato para simular el flujo sanguíneo de un vaso sanguíneo específico de un sujeto - Google Patents
Procedimiento y aparato para simular el flujo sanguíneo de un vaso sanguíneo específico de un sujeto Download PDFInfo
- Publication number
- ES2928596T3 ES2928596T3 ES20811232T ES20811232T ES2928596T3 ES 2928596 T3 ES2928596 T3 ES 2928596T3 ES 20811232 T ES20811232 T ES 20811232T ES 20811232 T ES20811232 T ES 20811232T ES 2928596 T3 ES2928596 T3 ES 2928596T3
- Authority
- ES
- Spain
- Prior art keywords
- model
- blood flow
- cfd
- lpm
- blood
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
Classifications
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16B—BIOINFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR GENETIC OR PROTEIN-RELATED DATA PROCESSING IN COMPUTATIONAL MOLECULAR BIOLOGY
- G16B5/00—ICT specially adapted for modelling or simulations in systems biology, e.g. gene-regulatory networks, protein interaction networks or metabolic networks
- G16B5/30—Dynamic-time models
-
- G—PHYSICS
- G09—EDUCATION; CRYPTOGRAPHY; DISPLAY; ADVERTISING; SEALS
- G09B—EDUCATIONAL OR DEMONSTRATION APPLIANCES; APPLIANCES FOR TEACHING, OR COMMUNICATING WITH, THE BLIND, DEAF OR MUTE; MODELS; PLANETARIA; GLOBES; MAPS; DIAGRAMS
- G09B23/00—Models for scientific, medical, or mathematical purposes, e.g. full-sized devices for demonstration purposes
- G09B23/28—Models for scientific, medical, or mathematical purposes, e.g. full-sized devices for demonstration purposes for medicine
- G09B23/30—Anatomical models
- G09B23/303—Anatomical models specially adapted to simulate circulation of bodily fluids
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16H—HEALTHCARE INFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR THE HANDLING OR PROCESSING OF MEDICAL OR HEALTHCARE DATA
- G16H50/00—ICT specially adapted for medical diagnosis, medical simulation or medical data mining; ICT specially adapted for detecting, monitoring or modelling epidemics or pandemics
- G16H50/50—ICT specially adapted for medical diagnosis, medical simulation or medical data mining; ICT specially adapted for detecting, monitoring or modelling epidemics or pandemics for simulation or modelling of medical disorders
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B34/00—Computer-aided surgery; Manipulators or robots specially adapted for use in surgery
- A61B34/10—Computer-aided planning, simulation or modelling of surgical operations
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B5/00—Measuring for diagnostic purposes; Identification of persons
- A61B5/02—Detecting, measuring or recording pulse, heart rate, blood pressure or blood flow; Combined pulse/heart-rate/blood pressure determination; Evaluating a cardiovascular condition not otherwise provided for, e.g. using combinations of techniques provided for in this group with electrocardiography or electroauscultation; Heart catheters for measuring blood pressure
- A61B5/02007—Evaluating blood vessel condition, e.g. elasticity, compliance
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B5/00—Measuring for diagnostic purposes; Identification of persons
- A61B5/02—Detecting, measuring or recording pulse, heart rate, blood pressure or blood flow; Combined pulse/heart-rate/blood pressure determination; Evaluating a cardiovascular condition not otherwise provided for, e.g. using combinations of techniques provided for in this group with electrocardiography or electroauscultation; Heart catheters for measuring blood pressure
- A61B5/02028—Determining haemodynamic parameters not otherwise provided for, e.g. cardiac contractility or left ventricular ejection fraction
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B5/00—Measuring for diagnostic purposes; Identification of persons
- A61B5/02—Detecting, measuring or recording pulse, heart rate, blood pressure or blood flow; Combined pulse/heart-rate/blood pressure determination; Evaluating a cardiovascular condition not otherwise provided for, e.g. using combinations of techniques provided for in this group with electrocardiography or electroauscultation; Heart catheters for measuring blood pressure
- A61B5/026—Measuring blood flow
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B5/00—Measuring for diagnostic purposes; Identification of persons
- A61B5/72—Signal processing specially adapted for physiological signals or for diagnostic purposes
- A61B5/7271—Specific aspects of physiological measurement analysis
- A61B5/7275—Determining trends in physiological measurement data; Predicting development of a medical condition based on physiological measurements, e.g. determining a risk factor
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B6/00—Apparatus for radiation diagnosis, e.g. combined with radiation therapy equipment
- A61B6/50—Clinical applications
- A61B6/507—Clinical applications involving determination of haemodynamic parameters, e.g. perfusion CT
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B6/00—Apparatus for radiation diagnosis, e.g. combined with radiation therapy equipment
- A61B6/52—Devices using data or image processing specially adapted for radiation diagnosis
- A61B6/5211—Devices using data or image processing specially adapted for radiation diagnosis involving processing of medical diagnostic data
- A61B6/5217—Devices using data or image processing specially adapted for radiation diagnosis involving processing of medical diagnostic data extracting a diagnostic or physiological parameter from medical diagnostic data
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B6/00—Apparatus for radiation diagnosis, e.g. combined with radiation therapy equipment
- A61B6/52—Devices using data or image processing specially adapted for radiation diagnosis
- A61B6/5294—Devices using data or image processing specially adapted for radiation diagnosis involving using additional data, e.g. patient information, image labeling, acquisition parameters
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16B—BIOINFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR GENETIC OR PROTEIN-RELATED DATA PROCESSING IN COMPUTATIONAL MOLECULAR BIOLOGY
- G16B40/00—ICT specially adapted for biostatistics; ICT specially adapted for bioinformatics-related machine learning or data mining, e.g. knowledge discovery or pattern finding
- G16B40/20—Supervised data analysis
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16B—BIOINFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR GENETIC OR PROTEIN-RELATED DATA PROCESSING IN COMPUTATIONAL MOLECULAR BIOLOGY
- G16B50/00—ICT programming tools or database systems specially adapted for bioinformatics
- G16B50/30—Data warehousing; Computing architectures
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B34/00—Computer-aided surgery; Manipulators or robots specially adapted for use in surgery
- A61B34/10—Computer-aided planning, simulation or modelling of surgical operations
- A61B2034/101—Computer-aided simulation of surgical operations
- A61B2034/105—Modelling of the patient, e.g. for ligaments or bones
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B2576/00—Medical imaging apparatus involving image processing or analysis
- A61B2576/02—Medical imaging apparatus involving image processing or analysis specially adapted for a particular organ or body part
Abstract
La presente invención se refiere a un método y un aparato para simular un flujo sanguíneo de un vaso sanguíneo específico de un sujeto. Más específicamente, la presente invención se refiere a un nuevo método y aparato para realizar una simulación de flujo sanguíneo asociando un modelo CFD y un modelo LPM con respecto a un modelo de vaso sanguíneo tridimensional específico del sujeto. Un método de simulación, según la presente invención, comprende: cuando se realiza una simulación de flujo sanguíneo asociando un modelo CFD y un modelo LPM, realizar la simulación de flujo sanguíneo para el modelo CFD sobre la base de condiciones iniciales y límite preestablecidas; calcular un caudal (Qi) para cada salida y un caudal de salida total (Qtot_cfd) del modelo CFD sobre la base de la simulación del flujo sanguíneo; actualizar un parámetro de lecho microvascular del modelo LPM usando el caudal (Qi) para cada salida y el caudal de salida total del modelo CFD; actualizar las condiciones de contorno de salida del modelo CFD utilizando el modelo LPM actualizado; y realizar la simulación de forma repetitiva hasta que se satisfaga una condición de convergencia de la simulación del flujo sanguíneo para el modelo CFD para calcular la información del flujo sanguíneo para un modelo tridimensional de vasos sanguíneos. (Traducción automática con Google Translate, sin valor legal)
Description
DESCRIPCIÓN
Procedimiento y aparato para simular el flujo sanguíneo de un vaso sanguíneo específico de un sujeto
Campo técnico
La presente invención se refiere a un procedimiento y aparato de simulación de flujo sanguíneo para un vaso sanguíneo específico de un sujeto. Más específicamente, la presente invención se refiere a un procedimiento y aparato nuevos para realizar una simulación de flujo sanguíneo con respecto a un modelo de vaso sanguíneo tridimensional específico de un sujeto acoplando un modelo de CFD y un modelo LPM.
Antecedentes de la técnica
Se utiliza una técnica de dinámica de fluidos denominada dinámica de fluidos computacional (CFD) para obtener información sobre un flujo sanguíneo en un vaso sanguíneo. La técnica de CFD es una técnica que simula un flujo sanguíneo con respecto a un modelo de vaso sanguíneo tridimensional estableciendo una condición límite en el límite de un modelo de vaso sanguíneo tridimensional y aplicando las leyes de la física relacionadas con la hidrodinámica. Al realizar una simulación de flujo sanguíneo en el modelo de vaso sanguíneo tridimensional, es posible obtener información sobre un flujo sanguíneo en el modelo de vaso sanguíneo tridimensional, por ejemplo, una presión, una velocidad, un caudal y similares. Además, al realizar la simulación de flujo sanguíneo en el modelo de vaso sanguíneo tridimensional, es posible obtener, no sólo información sobre un flujo sanguíneo, sino también la tensión de cizallamiento de la pared (WSS) generada sobre la pared del vaso sanguíneo.
Cuando se obtiene información sobre un flujo sanguíneo mediante simulación de flujo sanguíneo, es posible evaluar la importancia clínica de un cambio patológico en un vaso sanguíneo, tal como estenosis o aneurisma. Por ejemplo, la información sobre un flujo sanguíneo puede utilizarse para predecir la reserva fraccionaria de flujo (FFR) de la arteria coronaria para una estenosis de arteria coronaria, o para predecir el riesgo de ruptura de un aneurisma formado en un vaso sanguíneo.
Para realizar una simulación de flujo sanguíneo para un vaso sanguíneo específico de un sujeto, se requiere un modelo de vaso sanguíneo tridimensional para un vaso sanguíneo específico de un sujeto. El modelo de vaso sanguíneo tridimensional para un vaso sanguíneo específico de un sujeto puede obtenerse procesando datos de imágenes médicas tridimensionales para un sujeto. El sujeto puede ser un paciente con sospecha de enfermedad vascular o un público en general que desee comprobar su estado de salud. Los datos de imágenes médicas tridimensionales pueden incluir, pero sin limitarse a, un volumen de imagen de TAC (tomografía computarizada) o un volumen de imagen de MRI (obtención de imágenes por resonancia magnética). Puede utilizarse cualquier dato de imagen médica tridimensional tal como una imagen de ultrasonido o similar. Una técnica de obtención de un modelo de vaso sanguíneo tridimensional a partir de datos de imágenes médicas tridimensionales se denomina segmentación. Se conocen diversas técnicas de segmentación automática o semiautomática de un vaso sanguíneo mediante el procesamiento de datos de imágenes médicas tridimensionales. En los últimos años se han desarrollado técnicas que utilizan aprendizaje automático, especialmente aprendizaje profundo. En particular, el documento de patente 1] divulga un procedimiento de segmentación automática de un vaso sanguíneo a partir de datos de imágenes médicas tridimensionales mediante la combinación de una técnica de ejecución profunda y un algoritmo de cálculo de valores numéricos.
Además, para realizar una simulación de flujo sanguíneo para un vaso sanguíneo específico de un sujeto, se requiere utilizar no solo el modelo de vaso sanguíneo tridimensional específico de un sujeto, sino también datos fisiológicos específicos de un sujeto, tales como la presión sanguínea, la frecuencia cardíaca, el gasto cardíaco y similares. Además, también se requiere utilizar condiciones límite específicas de un sujeto que se aplican a una entrada, una salida y una pared de vaso del modelo de vaso sanguíneo tridimensional específico de un sujeto. Para obtener las condiciones límite específicas de un sujeto para la entrada y salida del modelo de vaso sanguíneo tridimensional, pueden medirse las presiones de flujo sanguíneo o las velocidades de flujo sanguíneo (o los caudales sanguíneos) en la entrada y la salida, y puede realizarse la simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto. En lugar de medir las presiones del flujo sanguíneo o las velocidades del flujo sanguíneo (o los caudales sanguíneos), se conoce un procedimiento para obtener condiciones límite en asociación con un modelo de parámetros concentrados (modelo LPM). El procedimiento que utiliza el modelo de parámetros concentrados es un procedimiento de modelado y análisis de las características de un flujo sanguíneo con un circuito eléctrico. El procedimiento realiza el modelado de un flujo sanguíneo con factores tales como resistencia (R), distensibilidad (C) y similares.
En el análisis de un sistema hemodinámico para un sistema de vasos sanguíneos, se conoce ampliamente un procedimiento para realizar una simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional acoplando un modelo de CFD y un modelo LPM. En particular, se conoce un procedimiento para obtener una condición límite de salida de un modelo de vaso sanguíneo tridimensional acoplando un modelo LPM a un lecho microvascular conectado a una salida del modelo de vaso sanguíneo tridimensional. El modelo LPM del lecho microvascular se obtiene modelando las características hemodinámicas del lecho microvascular con una combinación de resistencia (R) y distensibilidad (C).
El documento no de patente 1 divulga un procedimiento de modelado específico del paciente para un flujo sanguíneo y una presión sanguínea en una arteria coronaria. En particular, el documento no de patente 1 divulga un procedimiento para obtener una condición límite acoplando un modelo de lecho microvascular de arteria coronaria con parámetros concentrados a las salidas de un modelo de arteria coronaria tridimensional específico del paciente. La figura 1 muestra un modelo de lecho microvascular de arteria coronaria con parámetros concentrados asociado a una salida de una arteria coronaria, que se divulga en el documento no de patente 1. Tal como se muestra en la figura 1, el modelo de lecho microvascular de arteria coronaria incluye resistencia de arteria coronaria (Ra), distensibilidad de arteria coronaria (Ca), resistencia de capilares coronarios (Ra-micro), distensibilidad de miocardio (Cim), resistencia de capilares venosos coronarios (Rv-micro), resistencia de vena coronaria (Rv) y presión interna del miocardio (Pim(t)). En el documento no de patente 1, se describe que los valores de los parámetros específicos del paciente tales como la resistencia y la distensibilidad de un modelo de parámetros concentrados se obtienen haciendo referencia a los datos de la bibliografía basados en el flujo sanguíneo y la presión sanguínea. Sin embargo, el documento no de patente 1 no describe específicamente un procedimiento para obtener valores de parámetros específicos del paciente.
El documento de patente 2 divulga un procedimiento de simulación de flujo sanguíneo para un modelo cerebrovascular específico del paciente. El procedimiento divulgado en el documento de patente 2 es un procedimiento de simulación para obtener un modelo cerebrovascular específico del paciente a través de la utilización de datos de imágenes de MRI del paciente, y reemplazar y acoplar un lecho microvascular conectado a la salida del modelo cerebrovascular con un modelo de resistencia-distensibilidad-resistencia (RCR) con parámetros concentrados. Los valores de los parámetros específicos del paciente (resistencia y distensibilidad) utilizados en la simulación se obtienen mediante el flujo sanguíneo medido utilizando una imagen angiográfica de resonancia magnética de contraste de fase (PCMRA).
El documento de patente 3 divulga un procedimiento de modelado de flujo sanguíneo para una arteria coronaria específica del paciente. En particular, el documento de patente 3 divulga un procedimiento para obtener las características hemodinámicas de un lecho microvascular de una arteria coronaria basándose en una masa de miocardio. La figura 2 es un diagrama esquemático que muestra un procedimiento para simular la hemodinámica de una arteria coronaria acoplando un modelo de CFD y un modelo LPM, que se divulga en el documento de patente 3. Con referencia a la figura 2, se aplica un modelo coronario de parámetros concentrados como condición límite a una salida a-m de una arteria coronaria. Para aplicar la condición límite a la salida de la arteria coronaria, es necesario determinar los valores de los parámetros (Ra, Ca, Ra-micro, LVP, Cim y Rv) del modelo de parámetros concentrados. Para obtener los valores de los parámetros de un modelo LPM específico del paciente, se obtiene un caudal sanguíneo Q de la arteria coronaria del paciente a partir de una ecuación QxQoM° (donde Qo es una constante preestablecida y a es un índice de escala preestablecido) según la ley fisiológica derivada experimentalmente de la masa miocárdica M. La resistencia total R de la arteria coronaria se obtiene basándose en el área de sección transversal de cada salida. La resistencia conectada a cada salida se obtiene a partir de una ecuación RixRi,odip según la ley fisiológica derivada experimentalmente (donde Ri,o es una constante preestablecida, di es un diámetro de salida y p es un exponente de potencia preestablecido que es un valor entre -3 y -2). Aunque el documento de patente 3 describe que se obtienen experimentalmente otros valores de parámetros, no se describe explícitamente mediante qué experimento se obtienen los valores. Además, para aplicar el procedimiento divulgado en el documento de patente 3, es necesario obtener una masa de miocardio específica del paciente. La masa de miocardio específica del paciente se obtiene segmentando datos de imágenes de Ct cardíacas para obtener un modelo de forma tridimensional de un corazón, obteniendo un volumen miocárdico a partir del modelo de forma tridimensional del corazón y multiplicando el volumen miocárdico por una densidad miocárdica.
Además, el documento de patente 4 divulga un procedimiento para obtener características hemodinámicas de un lecho microvascular conectado a una salida de un modelo de vaso sanguíneo tridimensional basado en la longitud de una arteria coronaria. La figura 3 es un diagrama esquemático que muestra un procedimiento para realizar una simulación hemodinámica de una arteria coronaria mediante el acoplamiento de un modelo de CFD y un modelo LPM, que se divulga en el documento de patente 4. El modelo de vaso sanguíneo tridimensional de la forma de realización divulgada en el documento de patente 4 es un modelo de arteria coronaria tridimensional obtenido al segmentar solo la arteria coronaria a partir de datos de imágenes de TAC. Un patrón de presión obtenido midiendo la presión sanguínea de un paciente se utiliza como condición límite de entrada del modelo de arteria coronaria tridimensional. Se determina una condición límite de salida del modelo de arteria coronaria tridimensional en asociación con un modelo LPM. Tal como se muestra en la figura 3, el caudal calculado de una sangre que fluye hacia la salida del modelo de CFD se proporciona a un modelo de parámetros concentrados (modelo LPM) mediante la simulación hemodinámica para el modelo de CFD. En el modelo LPM, se calcula la presión a la salida de la arteria coronaria correspondiente al caudal calculado y se vuelve a proporcionar al modelo de CFD. La presión proporcionada al modelo de CFD se utiliza como condición límite de salida del modelo de CFD para el cálculo de la siguiente etapa en el modelo de CFD.
En particular, el procedimiento del documento de patente 4 utiliza las longitudes de las ramas de la arteria coronaria para obtener valores de parámetros específicos del paciente de un modelo LPM. La longitud de cada una de las ramas de la arteria coronaria (RCA, LAD y LCX) se obtiene a partir de un modelo de forma tridimensional de la
arteria coronaria. Con la razón de las longitudes de las ramas de la arteria coronaria, puede calcularse la razón de los caudales sanguíneos en las ramas de la arteria coronaria utilizando la siguiente ecuación.
En la ecuación anterior, a es el factor de corrección del vaso que aporta sangre al ventrículo derecho, Qlad es el caudal sanguíneo en la arteria coronaria descendente anterior izquierda (LAD), Ilad es la longitud de la arteria coronaria descendente anterior izquierda, Qlcx es el caudal sanguíneo en la arteria coronaria circunfleja izquierda (LCX), Ilcx es la longitud de la arteria coronaria circunfleja izquierda, Qrca es el caudal sanguíneo en la arteria coronaria derecha (RCA), Irca es la longitud de la arteria coronaria derecha, (Irca)rv es la longitud de la parte de aporte de sangre del ventrículo derecho de la arteria coronaria derecha, y ((Irca)lv es la longitud de la parte de aporte de sangre del ventrículo izquierdo de la arteria coronaria derecha. Obteniendo la razón de los caudales sanguíneos en las respectivas ramas de las arterias coronarias, es posible obtener una resistencia en cada una de las ramas de las arterias coronarias (un valor de resistencia del modelo LPM).
El documento de patente 5 divulga un procedimiento y un sistema para la evaluación hemodinámica no invasiva de la estenosis de la arteria coronaria basándose en datos de imágenes médicas. Se calculan las condiciones límite específicas del paciente de un modelo computacional de circulación coronaria que representa las arterias coronarias basándose en mediciones anatómicas específicas del paciente de las arterias coronarias extraídas de datos de imágenes médicas de un paciente. El flujo sanguíneo y la presión en las arterias coronarias se simulan utilizando el modelo computacional de circulación coronaria y las condiciones límite específicas del paciente. Se identifica un período libre de ondas en un ciclo cardíaco simulado y se calcula un valor de la razón instantánea libre de ondas para una región de estenosis basándose en los valores de presión simulados en el período libre de ondas.
El documento de patente 6 divulga un sistema y procedimiento de simulación de flujo sanguíneo de la arteria coronaria basándose en dinámica de fluidos computacional, que incluye: un sistema de adquisición de datos de tomografía computarizada para adquirir una secuencia de imágenes de tomografía computarizada del sistema cardiovascular humano, y un sistema de reconstrucción de modelos tridimensionales de vasos sanguíneos para extraer la reconstrucción tridimensional de la secuencia de imágenes para obtener el modelo de vaso de arteria coronaria tridimensional. El documento de patente 7 divulga un procedimiento para determinar la información cardiovascular específica del paciente aplicando un modelo simplificado de circulación coronaria al mismo. El procedimiento comprende las etapas siguientes: recibir datos de imagen que incluyen una pluralidad de arterias coronarias que se originaron en la aorta, procesar los datos de imagen para generar un modelo de forma tridimensional de la pluralidad de arterias coronarias, simular un flujo sanguíneo para el modelo de forma tridimensional generado de la pluralidad de arterias coronarias, y determinar una reserva fraccionaria de flujo de las respectivas arterias coronarias con el resultado de la simulación de flujo sanguíneo.
[Documentos de la técnica anterior]
[Documentos de patente]
Documento de patente 1: solicitud de patente coreana KR 20200027660 A titulada “METHOD AND SYSTEM
FOR AUTOMATICALLY SEGMENTING BLOOD VESSELS IN MEDICAL IMAGES USING MACHINE
LEARNING AND IMAGE PROCESSING ALGORITHM “
Documento de patente 2: patente EE. UU. n ° 7,191,110 titulada “PATIENT-SPECIFIC CIRCULATION MODEL” Documento de patente 3: publicación internacional n.° WO2012/021307 titulada “METHOD AND SYSTEM FOR PATIENT-SPECIFIC MODELING OF BLOOD FLOW”
Documento de patente 4: patente coreana n.° 10-1986424 titulada “METHOD FOR DETERMINING PATIENT-SPECIFIC BLOOD VESSEL INFORMATION”
Documento de patente 5: solicitud de patente EE. UU., US 2015/324962 A1
Documento de patente 6: patente china CN 105096388 B
Documento de patente 7: solicitud de patente EE. UU. , US 2017/286628 A1
[Documentos no de patente]
Documento no de patente 1: Vignon-Clementel et al., “Outflow boundary conditions for three
Documento no de patente 2: “Dimensional simulations of non-periodic blood flow and pressure fields in deformable arteries”, 13(5), págs. 625 a 640(2010)
Documento no de patente 3: Spaan, J.A.E. et al., Physiological basis of clinically used coronary hemodynamic indices, Circulation 2006; 113: 446-455
Documento no de patente 4: Ostergaard L, Kristiansen SB, Angleys H, F raki^r J, Michael Hasenkam J, Jespersen SN, B0tker HE. The role of capillary transit time heterogeneity in myocardial oxigenation and ischemic heart disease, Basic Res Cardiol, mayo de 2014; 109(3): 409
Documento no de patente 5: Monahan K, Coffin S, Lawson M, Saliba L, Rutherford R, Brittain E, Pulmonary transit time from contrast echocardiography and cardiac magnetic resonance imaging: Comparison between modalities and the impact of region of interest characteristics, Echocardiography, enero de 2019; 36(1): 119 124
Documento no de patente 6: Taylor CA, Fonte TA, Min JK. Computational fluid dynamics applied to cardiac computed tomography for noninvasive quantification of fractional flow reserve: scientific basis, J Am Coll Cardiol 4 de junio de 2013; 61 (22): 2233-41
Documento no de patente 7: Kwon SS, Chung EC, Park JS, Kim GT, Kim JW, Kim KH, Shin ES, Shim EB, A novel patient-specific model to compute coronary fractional flow reserve, Prog Biophys Mol Biol. Septiembre de 2014; 116(1): 48-55
Documento no de patente 8: Liu J, Yan Z, Pu Y, Shiu WS, Wu J, Chen R, Leng X, Qin H, Liu X, Jia B, Song L, Wang Y, Miao Z, Wang Y, Liu L, Cai XC, Functional assessment of cerebral artery stenosis: A pilot study based on computational fluid dynamics, J Cereb Blood Flow Metab, julio de 2017; 37(7): 2567-2576
Documento no de patente 9: Shim EB, Kamm RD, Heldt T, Mark RG, Numerical analysis of blood Flow through a stenosed artery using a coupled, multiscale simulation method, Comput Cardiol, 2000; 27: 219-22
Documento no de patente 10: Shim EB, Chang KS. Numerical analysis of three-dimensional Bjrk-Shiley valvular flow in an aorta, J Biomech Eng, febrero de 1997; 119(1): 45-51
Documento no de patente 11: Lee KE, Ryu AJ, Shin ES, Shim EB, Physiome approach for the analysis of vascular flow reserve in the heart and brain, Pflugers Arch, junio de 2017; 469 (5-6): 613-628
Para aumentar la precisión de una simulación hemodinámica para un modelo de vaso sanguíneo tridimensional específico de un sujeto, es necesario utilizar un modelo de vaso sanguíneo tridimensional segmentado con precisión. Es decir, la simulación hemodinámica debe realizarse utilizando un modelo de vaso sanguíneo tridimensional que presente las mismas dimensiones y forma que las de un sujeto. Además, las condiciones límite de la entrada y la salida del modelo de vaso sanguíneo tridimensional deben ser precisas. Es decir, es necesario proporcionar la presión y la velocidad de flujo sanguíneo (o caudal sanguíneo) igual a la presión o la velocidad de flujo sanguíneo (o caudal sanguíneo) en la entrada y la salida de un vaso sanguíneo real de un sujeto como condiciones límite del modelo de vaso sanguíneo tridimensional. Tal como se divulga en el documento de patente 4 descrito anteriormente, cuando se utiliza la presión sanguínea medida de un sujeto como la condición límite de entrada del modelo de vaso sanguíneo tridimensional y cuando la condición límite de salida se determina en asociación con el modelo LPM, es necesario que el valor de medición de la presión sanguínea sea preciso y es necesario que los valores de los parámetros del modelo LPM sean coherentes con las características hemodinámicas del lecho capilar.
La precisión del modelo de vaso sanguíneo tridimensional de un sujeto depende de la técnica de segmentación. Cuando se segmenta un vaso sanguíneo específico de un sujeto mediante el procedimiento divulgado en el documento de patente 1, puede ser posible obtener un modelo de vaso sanguíneo tridimensional específico de un sujeto que proporcione un nivel de precisión aplicable a la práctica clínica. Además, la presión sanguínea medida de un sujeto puede utilizarse como la condición límite de entrada del modelo de vaso sanguíneo tridimensional específico de un sujeto para realizar la simulación. Sin embargo, cuando la simulación hemodinámica se realiza asociando la condición límite de salida del modelo de vaso sanguíneo tridimensional específico de un sujeto con el modelo LPM, deben obtenerse parámetros precisos específicos de un sujeto y utilizarse en el modelo lPm para garantizar la precisión de la simulación de flujo sanguíneo.
Como procedimiento para obtener de manera no invasiva parámetros específicos de un sujeto de un modelo LPM, se conoce un procedimiento para obtener parámetros específicos de un sujeto utilizando una masa miocárdica, que se divulga en el documento de patente 3, y un procedimiento para obtener parámetros específicos de un sujeto utilizando la longitud de un vaso sanguíneo, que se divulga en el documento de patente 4. Sin embargo, existe el problema de que los valores de los parámetros específicos de un sujeto del modelo LPM obtenidos mediante los dos procedimientos anteriores no reflejan el fenómeno fisiológico de que las características hemodinámicas de un
lecho microvascular cambian debido a un cambio en la forma de un vaso sanguíneo (especialmente, la generación de estenosis).
El documento no de patente 2 es un documento que proporciona la base para el argumento anterior. El documento no de patente 2 divulga un resultado experimental que indica que una estenosis formada en una arteria coronaria afecta a la resistencia de lecho microvascular en un estado de hiperemia. Considerando el resultado experimental del documento no de patente 2, puede decirse que la resistencia de lecho microvascular específica de un sujeto debe determinarse reflejando el estado del flujo sanguíneo afectado por una lesión de estenosis formada en el vaso sanguíneo específico de un sujeto. Por tanto, para realizar una simulación hemodinámica asociada a CFD-LPM, que sea más coherente con los fenómenos fisiológicos de un cuerpo humano, deben obtenerse y utilizarse los parámetros del modelo LPM que tiene en cuenta la forma de un vaso sanguíneo específico de un sujeto para la simulación hemodinámica.
La figura 4 es un diagrama esquemático de un lecho microvascular que muestra un modelado del mismo. Tal como se muestra en la figura 4, el lecho microvascular está compuesto por arteriolas, capilares y vénulas. El lecho microvascular es difícil de segmentar porque el diámetro del vaso sanguíneo del mismo es muy pequeño. Por tanto, con el fin de analizar el flujo sanguíneo en el lecho microvascular, se ha utilizado ampliamente un procedimiento para modelar las características hemodinámicas del lecho microvascular en un circuito eléctrico y analizar el circuito eléctrico. Este procedimiento de análisis se denomina procedimiento de modelo de parámetros concentrados (LPM). Tal como se muestra en la figura 4, el lecho microvascular puede modelarse en resistencia R y distensibilidad C. El lecho microvascular se caracteriza por contraerse y expandirse fácilmente dependiendo de la presión interna del vaso sanguíneo, los metabolitos (dióxido de carbono, etc.) y el estado del sistema nervioso autónomo. Cuando el vaso sanguíneo en el lecho microvascular se contrae y se expande, cambia el diámetro del vaso sanguíneo. La resistencia al flujo sanguíneo cambia según el cambio en el diámetro del vaso sanguíneo. El caudal sanguíneo se cambia según el cambio en la resistencia al flujo sanguíneo.
Por ejemplo, se supone que el lecho microvascular mostrado en la figura 4 está conectado a una rama estenosada de una arteria coronaria. Si hay una lesión tal como una estenosis o similar en la arteria coronaria en un estado de hiperemia, la presión Pd (presión distal) en la arteria coronaria distal en el lado aguas abajo de la lesión se vuelve más baja que la presión Pa (presión aórtica) en la arteria coronaria proximal en el lado aguas arriba de la lesión. Cuando la presión (Pd) aplicada al lecho microvascular se vuelve baja, el diámetro del lecho microvascular disminuye. Cuando el diámetro del lecho microvascular se hace pequeño, aumenta la resistencia al flujo sanguíneo (Rm) del lecho microvascular. Por tanto, también se reduce el caudal sanguíneo (Qd) en el lecho microvascular. A la inversa, cuando no existe una lesión tal como una estenosis o similar en la arteria coronaria de manera que la presión (Pd) aplicada al lecho microvascular no disminuye, el diámetro del lecho microvascular no se reduce y el caudal sanguíneo (Qd) no disminuye. Después de todo, es fisiológicamente razonable suponer que las características hemodinámicas del lecho microvascular están determinadas por el caudal sanguíneo (Q0) en el lecho microvascular y la presión (P0) aplicada al lecho microvascular. En conclusión, es necesario determinar los parámetros del modelo LPM que representan las características hemodinámicas del lecho microvascular reflejando la presión (Pd) aplicada al lecho microvascular y el caudal sanguíneo (Qd) de la sangre suministrada al lecho microvascular, que dependen de la forma del vaso sanguíneo asociado con el lecho microvascular. Además, esta conclusión no se limita a la arteria coronaria del corazón, sino que es aplicable a lechos microvasculares conectados a todos los vasos sanguíneos del cuerpo humano, incluyendo un vaso sanguíneo cerebral.
Sumario
Un primer objetivo de la presente invención es proporcionar un procedimiento y aparato nuevos de simulación de flujo sanguíneo acoplada a CFD-LPM para un modelo de vaso sanguíneo tridimensional específico de un sujeto. El procedimiento y aparato nuevos de simulación de flujo sanguíneo son un procedimiento y aparato en los que se obtienen parámetros de un modelo LPM reflejando la forma de un modelo de vaso sanguíneo tridimensional y se realiza una simulación de flujo sanguíneo acoplada a CFD-LPM aplicando los parámetros
Un segundo objetivo de la presente invención es proporcionar un procedimiento y aparato para estimar las características hemodinámicas de un lecho microvascular conectado a un vaso sanguíneo específico de un sujeto, es decir, la resistencia y la distensibilidad, a través de la utilización del nuevo procedimiento y el nuevo aparato de simulación de flujo sanguíneo acoplada a CFD-LPM.
Según un aspecto de la presente invención, se proporciona un procedimiento de simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto utilizando un sistema informático. El procedimiento de simulación según la presente invención incluye: (a) recibir el modelo de vaso sanguíneo tridimensional específico de un sujeto; (b) generar un modelo de c Fd (modelo de análisis) para el análisis del flujo sanguíneo aplicando una ecuación de flujo sanguíneo al modelo de vaso sanguíneo tridimensional específico de un sujeto; (c) establecer una condición inicial y una condición límite en el modelo de CFD; (d) generar un modelo LPM (modelo de parámetros concentrados) que incluye parámetros arteriales y parámetros de lecho microvascular para proporcionar una condición límite de salida del modelo de CFD; y (e) realizar una simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM, incluyendo la acción de (e)
realizar la simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM: (f) realizar una simulación de flujo sanguíneo para el modelo de CFD en la condición inicial y la condición límite; (g) calcular el caudal sanguíneo Qi y un caudal sanguíneo de flujo de salida total Qtot_cfd para cada salida del modelo de CFD mediante la simulación de flujo sanguíneo; (h) actualizar los parámetros de lecho microvascular del modelo LPM utilizando el caudal sanguíneo para cada salida y el caudal sanguíneo de flujo de salida total del modelo de CFD; (i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM actualizado; y (j) realizar repetidamente las acciones de (f) a (i) hasta que se satisfaga una condición de convergencia de la simulación de flujo sanguíneo para el modelo de CFD.
En algunas formas de realización, los parámetros arteriales y los parámetros de lecho microvascular del modelo LPM pueden conectarse en serie, los parámetros arteriales pueden incluir una resistencia de arteria Ra y una distensibilidad de arteria Ca conectadas en paralelo, y los parámetros de lecho microvascular pueden incluir una resistencia de lecho microvascular Rm y una distensibilidad de lecho microvascular Cm conectadas en paralelo.
En algunas formas de realización, los parámetros arteriales pueden presentar valores de parámetro determinados utilizando la longitud de una rama del modelo de vaso sanguíneo tridimensional específico de un sujeto.
En algunas formas de realización, los parámetros arteriales pueden presentar valores de parámetro determinados utilizando el diámetro de un extremo de rama del modelo de vaso sanguíneo tridimensional específico de un sujeto.
En algunas formas de realización, los parámetros arteriales pueden ser valores de parámetro determinados mediante una simulación acoplada a CFD-LPM para el modelo de vaso sanguíneo tridimensional específico de un sujeto. En este caso, el modelo LPM utilizado en la simulación acoplada a CFD-LPM para determinar los parámetros arteriales puede ser un modelo LPM que solo incluye los parámetros arteriales. Puede utilizarse una condición de presión en un estado de reposo de un sujeto como condición de presión aguas abajo de los parámetros arteriales del modelo LPM en la simulación acoplada a CFD-LPM.
En algunas formas de realización, en la acción de (h) actualizar los parámetros de lecho microvascular del modelo LPM utilizando el caudal sanguíneo para cada salida del modelo de CFD y el caudal sanguíneo de flujo de salida total del modelo de CFD, se actualiza un parámetro de distensibilidad de lecho microvascular Cm,i del modelo LPM en un valor obtenido utilizando la ecuación 12 descrita en la Descripción detallada. El parámetro de resistencia de lecho microvascular Rm,i de cada rama puede actualizarse a un valor obtenido utilizando la ecuación 10 y la ecuación 7 de la Descripción detallada. La ecuación 12 se aproxima a un valor obtenido dividiendo el caudal sanguíneo de flujo de salida Qi de una salida de cada rama obtenida a través de una simulación de modelo de CFD entre una diferencia entre una presión sanguínea sistólica y una presión sanguínea diastólica medidas de un sujeto y multiplicando el caudal sanguíneo de flujo de salida Qi por un ciclo de frecuencia cardiaca. La ecuación 10 es una ecuación para obtener la resistencia Rm,ref de la rama de referencia seleccionada, y la ecuación 7 es una ecuación que confiere una restricción de que el producto de la resistencia de lecho microvascular Rm,i y la distensibilidad de lecho microvascular Cm,i es la constante de tiempo.
En algunas formas de realización, en la acción de (i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM actualizado, la presión sanguínea establecida como la condición límite de la salida de cada rama del modelo de CFD puede ser una presión sanguínea obtenida utilizando la ecuación 15 descrita en la Descripción detallada.
Según otro aspecto de la presente invención, se proporciona un aparato de simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto. El aparato según la presente invención incluye: un procesador; y una memoria en la que se almacena un programa informático que va a ejecutarse en el procesador. El programa informático está configurado para realizar: (a) recibir el modelo de vaso sanguíneo tridimensional específico de un sujeto; (b) generar un modelo de CFD (modelo de análisis) para el análisis del flujo sanguíneo aplicando una ecuación de flujo sanguíneo al modelo de vaso sanguíneo tridimensional específico de un sujeto; (c) establecer una condición inicial y una condición límite en el modelo de CFD; (d) generar un modelo LPM (modelo de parámetros concentrados) que incluye parámetros arteriales y parámetros de lecho microvascular para proporcionar una condición límite de salida del modelo de CFD; y (e) realizar una simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM. La acción de (e) realizar la simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM incluye: (f) realizar una simulación de flujo sanguíneo para el modelo de CFD en la condición inicial y la condición límite; (g) calcular un caudal sanguíneo Qi y un caudal sanguíneo de flujo de salida total Qtot_cfd para cada salida del modelo de CFD mediante la simulación de flujo sanguíneo; (h) actualizar los parámetros de lecho microvascular del modelo LPM utilizando el caudal sanguíneo para cada salida y el caudal sanguíneo de flujo de salida total del modelo de CFD; (i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM actualizado; y (j) realizar repetidamente las acciones de (f) a (i) para calcular por lo menos una cantidad física hemodinámica hasta que se satisfaga una condición de convergencia de la simulación de flujo sanguíneo para el modelo de CDF.
Los parámetros del modelo LPM obtenidos mediante el procedimiento convencional no reflejan el efecto del valor
de parámetro según el cambio en la forma del vaso sanguíneo cuando existe una lesión tal como una estenosis o similar en el vaso sanguíneo. Además, según el procedimiento convencional, es difícil realizar cálculos complicados o mediciones invasivas para obtener los parámetros de LPM. Además, existe el problema de que la precisión de la simulación de flujo sanguíneo realizada con parámetros de LPM incorrectos es baja.
Según el procedimiento de simulación acoplada a CFD-LPM para el modelo de vaso sanguíneo tridimensional específico de un sujeto según la presente invención, es posible obtener fácilmente los parámetros de lecho microvascular del modelo LPM que refleja la forma del vaso sanguíneo. Además, es posible realizar una simulación de flujo sanguíneo más precisa para un vaso sanguíneo específico de un sujeto utilizando los parámetros de lecho microvascular del modelo LPM que refleja el cambio en la forma del vaso sanguíneo.
Al realizar la simulación de flujo sanguíneo para el modelo de vaso tridimensional del vaso sanguíneo específico de un sujeto, es posible calcular cantidades hemodinámicas de interés para el vaso sanguíneo específico de un sujeto. Las cantidades hemodinámicas de interés incluyen, por ejemplo, una reserva fraccionaria de flujo (FFR) de la arteria coronaria, una reserva de flujo coronario (CFR), un índice de resistencia microvascular (IMR), una razón instantánea libre de ondas (IFR), una resistencia de estenosis basal, una resistencia de estenosis hiperémica, y similares.
Breve descripción de los dibujos
La figura 1 es un diagrama esquemático que muestra un modelo de lecho microvascular de arteria coronaria con parámetros concentrados asociado a una salida de una arteria coronaria, que se divulga en el documento no de patente 1.
La figura 2 es un diagrama conceptual de un modelo de simulación de flujo sanguíneo (modelo de simulación acoplada a CFD-LPM) de una arteria coronaria, que se divulga en el documento de patente 3.
La figura 3 es un diagrama esquemático que muestra un procedimiento para realizar una simulación de flujo sanguíneo de una arteria coronaria acoplando un modelo de CFD y un modelo LPM, que se divulga en el documento de patente 4.
La figura 4 es un diagrama esquemático de un lecho microvascular.
La figura 5 es un diagrama esquemático de un aparato según la presente invención.
La figura 6 es un diagrama que muestra un modelo de arteria coronaria tridimensional al que se aplica el procedimiento según la presente invención.
La figura 7 es un diagrama de flujo para explicar un procedimiento de simulación acoplada a CFD-LPM convencional.
La figura 8 es un diagrama esquemático de un modelo de malla tridimensional de una arteria coronaria. La figura 9 es un diagrama de flujo para explicar un nuevo procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención.
La figura 10 es un diagrama esquemático de un ejemplo de un modelo LPM aplicado al nuevo procedimiento de simulación acoplada a CFD-LPM según la presente invención.
La figura 11 es un diagrama esquemático de un procedimiento para obtener características hemodinámicas de un vaso sanguíneo arterial basándose en la longitud del vaso sanguíneo.
La figura 12 es un diagrama explicativo de una distribución de caudal teórico según la regla de Murray para ramas de vaso sanguíneo.
La figura 13 es un diagrama de flujo de un procedimiento para obtener parámetros arteriales a través de la utilización del nuevo procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención.
La figura 14 es un diagrama esquemático de un ejemplo de un modelo LPM para obtener parámetros arteriales aplicando el procedimiento mostrado en la figura 13.
La figura 15 es un gráfico que muestra cambios en la presión sanguínea para vasos de circulación sanguínea respectivos.
La figura 16 es un gráfico que muestra velocidades de flujo sanguíneo y áreas de sección transversal de vaso
sanguíneo para vasos de circulación sanguínea respectivos.
Descripción detallada
A continuación en la presente memoria, se describirán formas de realización preferidas de la presente invención con referencia a los dibujos adjuntos. Las formas de realización descritas en la presente memoria se refieren a un modelo de arteria coronaria tridimensional específico de un sujeto. El procedimiento y aparato de simulación de flujo sanguíneo acoplada a CFD-LPM descritos a continuación son a modo de ejemplo y no se limitan a un modelo de arteria coronaria tridimensional. El procedimiento y aparato de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención pueden aplicarse a cualquier modelo de vaso sanguíneo tridimensional para órganos humanos, tal como un modelo cerebrovascular tridimensional y similares.
Además, las formas de realización descritas en la memoria descriptiva objeto pretenden ayudar a la comprensión visual para describir el procedimiento según la presente invención. La imagen digital es una representación digital de un objeto tal como un vaso sanguíneo o similar, y el procesamiento de la imagen digital se describe como identificación y manipulación del objeto. Este procesamiento de datos digitales es un procedimiento virtual almacenado en una memoria de un sistema informático y realizado por un procesador. Es decir, debe entenderse que el procedimiento según la presente invención se almacena en una memoria de un sistema informático y lo realiza un procesador de un sistema informático.
Aparato de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención
La figura 5 es un diagrama esquemático de un aparato de simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto según la presente invención. El aparato 700 según la presente invención puede configurarse como un sistema informático típico. El sistema informático incluye un procesador 720 y una memoria 730. El procesador 720 ejecuta instrucciones de programa informático almacenadas en la memoria 730 para realizar una simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto según la presente invención. Además, el aparato 700 puede incluir un almacenamiento 750 para almacenar datos, un elemento de visualización 740 para visualizar los resultados de simulación, un dispositivo de entrada/salida 760 para introducir o emitir datos y una interfaz de red 710. Un aparato de adquisición de imágenes médicas 500 proporciona datos de imágenes médicas para generar un modelo de vaso sanguíneo tridimensional específico de un sujeto. El aparato de adquisición de imágenes médicas 500 es un aparato para capturar datos de imágenes tridimensionales de un cuerpo humano, como TAC (CCTA), MRI (MRA), un aparato de obtención de imágenes por ultrasonidos o similares. Un aparato de procesamiento de imágenes médicas 600 es un aparato que procesa (segmenta) los datos de imágenes médicas proporcionados desde el aparato de adquisición de imágenes médicas 500 para modelar una forma tridimensional en una región de interés. El aparato de procesamiento de imágenes médicas 600 puede ser un sistema informático independiente o un programa informático que va a ejecutarse en el aparato 700.
La memoria 730 del aparato de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención almacena un programa informático en el que está escrito el procedimiento según la reivindicación 1 de la presente invención en un lenguaje de programa. El aparato 700 según la presente invención hace que el procesador 720 ejecute el programa informático para realizar la simulación de flujo sanguíneo según el procedimiento mencionado en las reivindicaciones.
Generación del modelo de vaso sanguíneo tridimensional específico de un sujeto
En los principales órganos del cuerpo humano, tales como el corazón o el cerebro, los vasos sanguíneos se distribuyen por todo el órgano para suministrar sangre a las células que constituyen los órganos. La sangre suministrada desde el corazón circula de regreso al corazón a través de arterias, arteriolas, capilares, vénulas y venas. Un lecho microvascular está compuesto por arteriolas, capilares y vénulas. La figura 4 ilustra esquemáticamente un lecho microvascular y un modelo LPM para el lecho microvascular. El diámetro de vaso sanguíneo promedio de las arteriolas es de aproximadamente 30 pm, el diámetro de vaso promedio de las vénulas es de aproximadamente 20 pm y el diámetro promedio de los capilares es de aproximadamente 8 pm.
La figura 6 muestra un ejemplo de un modelo de vaso sanguíneo tridimensional para una arteria coronaria de un corazón. El modelo de arteria coronaria tridimensional 100 mostrado en la figura 6 es el resultado de la segmentación automática de una arteria coronaria específica de un sujeto mediante la aplicación del algoritmo divulgado en el documento de patente 1 a los datos de imagen de TAC cardiaca (datos de imagen de CCTA) proporcionados por el aparato de adquisición de imágenes médicas 500.
El modelo de arteria coronaria tridimensional 100 se divide en una arteria coronaria derecha 102 (RCA) y una arteria coronaria izquierda 104. Además, la arteria coronaria izquierda 104 se divide en una arteria coronaria circunfleja izquierda (LCX) 105 y una arteria coronaria descendente anterior izquierda (LAD) 106. El modelo de arteria coronaria tridimensional 100 se compone de dos entradas A1 y A2 conectadas a la aorta, una pluralidad de salidas B1 a B14 y vasos sanguíneos en forma de árbol que conectan las entradas y salidas. Aunque la parte
aguas abajo de cada una de las salidas B1 a B14 de la arteria coronaria 100 no se segmenta a partir de los datos de imagen de TAC debido a dificultades técnicas, está conectada al lecho microvascular a través de vasos sanguíneos de pequeño diámetro conectados a las salidas respectivas. Es difícil que las técnicas de segmentación para obtener un modelo de vaso sanguíneo tridimensional a partir de datos de imágenes médicas tridimensionales, que se conocen hasta ahora, segmenten con precisión un vaso sanguíneo que presenta un diámetro de 1 mm o menos. El modelo de arteria coronaria tridimensional 100 de la presente forma de realización es un modelo de vaso sanguíneo tridimensional que presenta un diámetro de aproximadamente 1 mm o más.
Procedimiento de simulación acoplada a CFD-LPM para el modelo de vaso sanguíneo tridimensional convencional
Uno de los procedimientos convencionales para realizar una simulación de flujo sanguíneo para el modelo de arteria coronaria tridimensional 100 tal como se muestra en la figura 6 se divulga en el documento de patente 4. La figura 3 muestra esquemáticamente el procedimiento divulgado en el documento de patente 4. En referencia a la figura 3, la condición límite para cada salida del modelo de vaso sanguíneo tridimensional 100 se proporciona en asociación con el modelo LPM para realizar una simulación de flujo sanguíneo para el modelo de CFD tridimensional.
La figura 7 es un diagrama de flujo de un procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM convencional para un modelo de arteria coronaria tridimensional 100. En primer lugar, se genera un modelo de arteria coronaria tridimensional 100 al recibir datos de imágenes médicas de un paciente a través de la utilización de un sistema informático (S10). Como datos de imágenes médicas, se utilizan los datos de CCTA cuando se analiza la arteria coronaria del corazón. Cuando se analizan los vasos sanguíneos cerebrales puede utilizarse datos de MRI.
A continuación, se genera (S20) un modelo de elementos finitos (modelo de malla tridimensional) para analizar el modelo de arteria coronaria tridimensional generado 100. La figura 8 ilustra una parte del modelo de malla de arteria coronaria tridimensional 150 generado al procesar el modelo de arteria coronaria tridimensional 100. En el campo de una simulación de CFD se conoce bien un procedimiento para generar un modelo de malla de elementos finitos para un modelo de forma tridimensional. Por tanto, se omitirá la descripción detallada del mismo.
A continuación, el modelo de malla de arteria coronaria 150 se combina con una ecuación de gobierno para un flujo sanguíneo para generar un modelo de análisis (modelo de CFD) para el análisis del flujo sanguíneo para el modelo de vaso sanguíneo tridimensional (S30). Como ecuación de gobierno para un flujo sanguíneo en un vaso sanguíneo, se aplican la ecuación de Navier-Stokes y la ecuación de continuidad para un flujo sanguíneo. El modelo de CFD se construye en forma de una ecuación matricial a gran escala, que representa la relación física entre mallas de elementos finitos, aplicando la ecuación de gobierno a cada malla que constituye el modelo de malla tridimensional. Para analizar el modelo de análisis, es necesario determinar las condiciones límite de la entrada y la salida del modelo de análisis.
A continuación, se genera un modelo LPM para determinar la condición límite de la salida del modelo de CFD en asociación con el modelo de CFD (S40). El modelo LPM es un modelo para determinar la presión en la entrada y la salida del modelo de CFD o el caudal (o la velocidad de flujo sanguíneo) de la sangre que fluye hacia la entrada o desde la salida. El modelo LPM representa las características de flujo sanguíneo del modelo LPM de lecho microvascular que se determinan según la resistencia simplificando las características de flujo sanguíneo en una resistencia y una capacitancia. Las características de flujo sanguíneo del modelo LPM se determinan según los valores de resistencia y capacitancia (valores de parámetros de resistencia/capacitancia) que constituyen el modelo LPM.
El procedimiento de simulación divulgado en el documento de patente 4 establece los valores de parámetro del modelo LPM midiendo de manera no invasiva las características fisiológicas del paciente, tales como la presión sanguínea, el gasto cardíaco, la longitud del vaso sanguíneo y similares (S50). El procedimiento de simulación divulgado en el documento de patente 3 establece los valores de los parámetros del modelo LPM midiendo de manera no invasiva las características fisiológicas del paciente, tales como la presión sanguínea, el gasto cardíaco, la masa miocárdica y similares. La presión sanguínea medida (Pao) se establece como condición límite en la entrada del modelo de CFD. El modelo LPM utilizado en el procedimiento de simulación convencional es el modelo LPM que se muestra en la figura 3.
Una vez establecidos los valores de parámetro del modelo LPM mostrado en la figura 3, tal como se muestra en la figura 3, se realiza una simulación acoplando el modelo de CFD y el modelo LPM (S60). Se emiten los resultados de la simulación de flujo sanguíneo para el modelo de CFD, por ejemplo, la presión sanguínea, la velocidad y el caudal de la sangre que fluye dentro del modelo de vaso sanguíneo tridimensional en un estado estable (S70).
El procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM convencional para el modelo de vaso sanguíneo tridimensional, tal como se describió anteriormente, determina las condiciones límite del modelo de CFD utilizando los parámetros del modelo LPM en los que no se tiene en cuenta la forma del modelo de vaso sanguíneo tridimensional. Por tanto, existe el problema de que el procedimiento de simulación de flujo sanguíneo acoplada a
CFD-LPM convencional no refleja con precisión los fenómenos fisiológicos.
Nuevo procedimiento de simulación acoplada a CFD-LPM para un modelo de vaso sanguíneo tridimensional según la presente invención
Las características hemodinámicas del lecho microvascular, es decir, la resistencia y la distensibilidad, están determinadas por la presión y el caudal del flujo sanguíneo que pasa a través del lecho microvascular, y el caudal sanguíneo en el lecho microvascular se ve afectado por la lesión de estenosis formada en el interior del vaso sanguíneo. El nuevo procedimiento de simulación acoplada a CFD-LPM según la presente invención es un procedimiento de simulación que refleja tales fenómenos fisiológicos. El procedimiento de simulación acoplada a CFD-LPM según la presente invención es un procedimiento para obtener parámetros de un modelo LPM correspondiente a un lecho microvascular adecuado para el estado de un flujo sanguíneo que pasa a través del lecho microvascular cuando se realiza una simulación hemodinámica, y aplicar los parámetros a la simulación.
La figura 9 es un diagrama de flujo que ilustra un nuevo procedimiento de simulación acoplada a CFD-LPM según la presente invención. Para aplicar el procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención, se supone que el sistema de vasos sanguíneos de un órgano específico que va a simularse satisface los cuatro principios fisiológicos siguientes.
(Supuesto 1)
La resistencia total de un sistema de vasos sanguíneos de un órgano particular es la suma de las distribuciones paralelas de resistencia de los vasos sanguíneos ramificados que constituyen el sistema de vasos sanguíneos. Además, la resistencia total del sistema de vasos sanguíneos se determina por la relación entre la presión sanguínea y el caudal sanguíneo de la sangre que se estima que fluye a través del sistema de vasos sanguíneos.
(Supuesto 2)
En el modelo LPM que va a asociarse a cada rama del sistema de vasos sanguíneos, los parámetros arteriales y los parámetros de lecho microvascular se conectan en serie. Los parámetros arteriales incluyen resistencia de arteria (Ra) y distensibilidad arterial (Ca), y los parámetros de lecho microvascular incluyen resistencia de lecho microvascular (Rm) y distensibilidad de lecho microvascular (Cm). El número añadido después de cada parámetro indica el número de la rama a la que se asocian los parámetros.
(Supuesto 3)
En el modelo LPM conectado a cada rama del sistema de vasos sanguíneos, el producto de la resistencia de lecho microvascular (Rm) y la distensibilidad de lecho microvascular (Cm) presenta un valor constante como constante de tiempo.
El flujo sanguíneo en cada rama del vaso sanguíneo del sistema de vasos sanguíneos se impulsa por la presión de eyección aplicada a la sangre expulsada desde el ventrículo izquierdo por el latido del corazón. Por tanto, aunque hay una diferencia en el caudal de la sangre que fluye a través de cada rama del sistema de vasos sanguíneos, es necesario que el ciclo del flujo sanguíneo suministrado al lecho microvascular a través de cada rama y el ciclo del flujo sanguíneo descargado a la vena a través del lecho microvascular sea aproximadamente el mismo que el ciclo del latido del corazón (o el ciclo de la presión de eyección aplicada a la sangre). Es decir, solo cuando las constantes de tiempo, una de las características del flujo sanguíneo en cada lecho microvascular, son aproximadamente iguales, se satisfará la ecuación continua para el flujo sanguíneo en las ramas del sistema de vasos sanguíneos, el lecho microvascular y la vena en el tiempo.
Por otro lado, es necesario equilibrar la demanda de oxígeno de un órgano específico y el suministro de oxígeno a un vaso sanguíneo. Por tanto, la sangre suministrada desde la aorta al sistema de vasos sanguíneos arteriales de un órgano específico alcanza los tejidos terminales al mismo tiempo en cada rama e intercambia oxígeno con los tejidos terminales. A partir de entonces, la sangre se recupera al sistema venoso. De hecho, se notifica que el tiempo para que la sangre saturada de oxígeno que entra en el sistema cardiovascular alcance los tejidos es casi el mismo (documento no de patente 3). En ausencia de lesiones arteriales muy graves, este supuesto es válido desde el punto de vista fisiológico. Este fenómeno se ha observado de manera similar en los pulmones (documento no de patente 4). Además, el producto de la resistencia arterial (Ra) y la distensibilidad arterial (Ca) del modelo LPM también presentará un valor casi constante como constante de tiempo.
(Supuesto 4)
En el modelo LPM mostrado en la figura 10, la presión sanguínea P0 entre el parámetro arterial y el parámetro de lecho microvascular asociado a cada rama permanece igual independientemente del caudal de la sangre que fluye a través de cada rama. Dicho de otro modo, se supone que las presiones sanguíneas en el lado aguas arriba de los lechos microvasculares conectados a las ramas respectivas del sistema de vasos sanguíneos siguen siendo
las mismas. Este supuesto puede deducirse del gráfico que muestra la velocidad de flujo sanguíneo para cada vaso sanguíneo y el área de sección transversal del vaso sanguíneo, que se muestra en la figura 16. Tal como se muestra en la figura 16, la velocidad de flujo sanguíneo en los capilares es constante. Además, el diámetro promedio de los capilares es tan constante como aproximadamente 8 |jm. Por tanto, la diferencia en la presión sanguínea entre el lado aguas arriba y el lado aguas abajo de los capilares se mantendrá constante. Los extremos aguas abajo de los capilares están conectados a la vena y la presión sanguínea en la vena presenta un valor casi constante. Por tanto, puede decirse que la presión sanguínea en el lado aguas arriba de los capilares también es constante. Además, dado que la mayor parte de la resistencia de lecho microvascular se debe a los capilares, puede suponerse que la misma presión sanguínea P0 actúa en el lado aguas arriba de las ramas del sistema de vasos sanguíneos cerca del lecho microvascular.
Procedimiento para calcular el parámetro de lecho microvascular del modelo LPM que satisface el supuesto anterior
Asumiendo los cuatro supuestos anteriores para los vasos sanguíneos arteriales que constituyen las ramas respectivas de un sistema de vasos sanguíneos de un órgano específico y los lechos microvasculares en el lado aguas abajo del mismo, es posible derivar las ecuaciones relacionales que unen los parámetros del modelo LPM para estar asociados a las ramas respectivas.
Antes de derivar las ecuaciones relacionales, se supone que el caudal sanguíneo teórico de la sangre que entra en la arteria de un órgano específico se da de antemano según el estado de un sujeto. Por ejemplo, cuando se realiza una simulación de flujo sanguíneo en un sujeto en estado de reposo, puede suponerse que aproximadamente el 4% de la sangre del gasto cardíaco (CO) de la arteria coronaria del corazón fluye hacia el sistema de arterias coronarias. Además, cuando se simula la reserva fraccionaria de flujo (FFR) de la arteria coronaria, que es un indicador importante en la práctica clínica de los pacientes de arteria coronaria, se realiza una simulación de flujo sanguíneo en un estado en el que el lecho microvascular se expande mediante la administración de adenosina a un paciente. Por tanto, puede suponerse que la sangre de un flujo sanguíneo de aproximadamente 4.5 veces el caudal sanguíneo de la arteria coronaria fluye hacia el sistema de arteria coronaria (documento no de patente 5). Además, cuando se realiza una simulación de flujo sanguíneo para un flujo sanguíneo cerebral, puede suponerse que la sangre de aproximadamente el 15% del gasto cardíaco (CO) en el estado de reposo fluye hacia el sistema cerebrovascular.
Estas condiciones de flujo sanguíneo de entrada que suponen un estado específico de un sujeto se utilizan ampliamente en las simulaciones de FFR convencionales y en las técnicas de análisis del flujo sanguíneo cerebral. En la presente invención, el caudal sanguíneo estimado que supone un estado específico de un sujeto se utiliza para estimar los parámetros del modelo LPM asociado a la condición límite de salida del modelo de CFD para realizar una simulación en un modelo de vaso sanguíneo tridimensional. En la memoria descriptiva objeto, este caudal sanguíneo estimado se denomina “caudal sanguíneo teórico”. Si la resistencia al flujo real del modelo de vaso sanguíneo tridimensional converge a casi cero, el caudal sanguíneo teórico estará cerca del caudal sanguíneo real. Además, los datos de presión sanguínea medidos directamente de un sujeto se aplican a la condición límite en la entrada del modelo de vaso sanguíneo tridimensional (documento no de patente 6). Además, en este ejemplo, se supone que el flujo sanguíneo en el modelo de CFD y el modelo LPM está en un estado estacionario.
La figura 10 muestra un ejemplo de un modelo LPM 200 que va a asociarse a cada salida del modelo de arteria coronaria tridimensional mostrado en la figura 6 cuando se aplica el nuevo procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención. El modelo LPM 200 de este ejemplo está conectado virtualmente a cada una de las ramas B1 a B14 del modelo de arteria coronaria tridimensional 100 mostrado en la figura 6. En el modelo LPM que va a asociarse a cada rama del modelo de arteria coronaria tridimensional 100, los parámetros arteriales 210 y los parámetros de lecho microvascular 220 se conectan en serie. Los parámetros arteriales 210 se componen de resistencia de arteria (Ra) y distensibilidad de arteria (Ca) conectadas en paralelo, y los parámetros de lecho microvascular 220 se componen de resistencia de lecho microvascular (Rm) y distensibilidad de lecho microvascular (Cm) conectadas en paralelo (supuesto 2). En la figura 9, los números indicados después de los parámetros Ra, Ca, Rm y Cm respectivos del modelo LPM 200 indican los números de las ramas asociadas del modelo de arteria coronaria tridimensional 100. Por ejemplo, la resistencia de arteria del modelo LPM conectada a la rama 1 es Ra,1, la distensibilidad de arteria es Ca,1, la resistencia de lecho microvascular es Rm,1, y la distensibilidad de lecho microvascular es Cm,1. Además, cuando la simulación se realiza acoplando el modelo de CFD y el modelo LPM, Q1 es el caudal sanguíneo de la sangre que fluye fuera de la salida de rama 1 en el modelo de CFD, y P1 es la condición límite que va a establecerse para la salida de la rama 1 del modelo de CFD. El caudal sanguíneo Qi se obtiene realizando una simulación para el modelo de CFD, y la condición límite P1 se obtiene realizando un cálculo para el modelo LPM. Además, Pv es la presión después de las vénulas del lecho microvascular.
En referencia a la figura 10, los parámetros del modelo LPM que va a asociarse a cada rama del modelo de arteria coronaria tridimensional mostrado en la figura 6 se componen de Ra,i, Ca,i, Rm,i y Cm,i, donde i es el índice de cada una de las ramas. Además, se supone que el caudal sanguíneo teórico de la sangre que fluye hacia el modelo de arteria coronaria tridimensional mostrado en la figura 6 es Qtot. El caudal sanguíneo teórico se refiere al caudal
sanguíneo máximo en el caso de suponer que no hay resistencia del modelo de arteria coronaria tridimensional 100. Se sabe que cuando una persona sana normal está en estado de reposo, aproximadamente el 4% del gasto cardíaco (CO) se suministra a la arteria coronaria y, además, cuando se induce hiperemia por adenosina, el caudal sanguíneo es aproximadamente 4.5 veces mayor que el caudal sanguíneo en un estado normal. En el caso de la arteria cerebral, se sabe que aproximadamente el 15% del gasto cardíaco se suministra a la arteria cerebral en un estado normal y, además, cuando el lecho microvascular se expande con dióxido de carbono o un fármaco como la acetazolamida o similar, se suministra sangre a la arteria cerebral con un caudal aproximadamente dos veces mayor que el caudal sanguíneo en el estado normal (documento no de patente 7).
Cuando se supone el flujo sanguíneo teórico Qtot para el modelo LPM mostrado en la figura 10, la resistencia total Rtot puede obtenerse mediante la siguiente ecuación (1). En la figura 10, se supone que la presión Pv de la vena al final del modelo LPM es 0 por motivos de conveniencia.
La resistencia total Rtot se distribuye en paralelo a las resistencias de las ramas respectivas del sistema de arteria coronaria. Por tanto, la resistencia total Rtot y la resistencia de cada una de las ramas satisfacen las relaciones tal como se muestran en la ecuación 2 y la ecuación 3 a continuación (supuesto 1).
R - R aj+ R mi " , 2.
En las ecuaciones anteriores, el subíndice i es el número de cada una de las ramas, y n es el número total de ramas. Además, Ri es la resistencia total de la rama i-ésima, Ra,i es la resistencia de arteria de la rama i-ésima, y Rm,i es la resistencia de lecho microvascular de la rama i-ésima.
Además, según el supuesto 4, la presión en el lado aguas abajo de la resistencia de arteria Ra,i de cada rama del modelo LPM mostrado en la figura 10 es igual a P0. Por tanto, se establecen las relaciones tal como se muestran en la ecuación 4 y la ecuación 5 a continuación. Es decir, la resistencia total del sistema de vasos sanguíneos puede expresarse como la suma de la resistencia total de arteria y la resistencia total de lecho microvascular.
R t o ~ R a ,to t+ R m j,a t ._ (4)
En las ecuaciones anteriores, Ra,tot es la suma de las respectivas resistencias de arteria, y Rm,tot es la suma de las resistencias de lecho microvascular.
Al reorganizar la ecuación 3, la ecuación 4 y la ecuación 5, puede obtenerse la siguiente ecuación 6.
Además, según el supuesto 3, se establece la relación de la ecuación 7 entre la resistencia de lecho microvascular Rm y la distensibilidad de lecho microvascular Cm.
Si la ecuación 7 se reorganiza seleccionando, como rama de referencia, la rama donde se espera que la sangre fluya más en la condición límite dada cuando se realiza una simulación en el modelo de CFD, puede obtenerse la siguiente ecuación 8.
En la ecuación anterior, el subíndice “ref” significa la resistencia de lecho microvascular y la distensibilidad de la rama donde se espera que fluya más la sangre. La rama de referencia es simplemente por motivos de conveniencia de explicación. No se requiere necesariamente que la rama determinada como rama de referencia en el cálculo real tenga el caudal sanguíneo más alto.
Al sustituir la ecuación 8 en la ecuación 6 y reorganizar la ecuación 6 para la rama de referencia, puede obtenerse la siguiente ecuación 9.
Cuando la ecuación 9 se reorganiza para Rm,ref, se convierte en la ecuación 10 a continuación.
Si el valor Rtot-Ra,tot y la razón entre la distensibilidad de lecho microvascular Cm,i de otras ramas con respecto a la distensibilidad de lecho microvascular Cm,ref de la rama de referencia para cada rama se obtienen a partir de la ecuación 10, puede obtenerse la resistencia de lecho microvascular Rm,ref de la rama de referencia.
A continuación en la presente memoria, se describirá un procedimiento para obtener una razón Cm,i/Cm,ref de la distensibilidad de lecho microvascular de otras ramas con respecto a la distensibilidad de lecho microvascular de la rama de referencia cuando se realiza una simulación de flujo sanguíneo acoplada a CFD-LPM.
La distensibilidad de lecho microvascular Cm,i se refiere al grado en el que la sangre puede almacenarse en el lecho microvascular. Además, la distensibilidad de lecho microvascular Cm,i se define como un cambio en el volumen del lecho microvascular con respecto a un cambio en la presión aplicada al lecho microvascular, y puede expresarse como la siguiente ecuación 11.
dV _ dVIdt
dP dPIdt / -i -i \
Para introducir el concepto de caudal en la ecuación 11, se expresa un cambio en la presión y el volumen con respecto a un cambio de tiempo. En la presente invención, la definición de la ecuación 11 se aproxima tal como se muestra en la ecuación 12 para obtener la distensibilidad de lecho microvascular Cm,i para una rama de un vaso sanguíneo específico.
En la ecuación 12, Qi es el caudal sanguíneo en la rama i-ésima. Además, APí/At representa el cambio de presión a lo largo del tiempo en la rama i-ésima.
En la presente invención, si APi se aproxima por el cambio de presión durante un ciclo cardíaco en cada extremo de rama, entonces At se convierte en el ciclo cardíaco. Si la simulación de flujo sanguíneo para un modelo de CFD se realiza en una condición límite dada y el caudal sanguíneo Qi de la sangre que fluye hacia cada rama se obtiene a través de la utilización de la ecuación 12, es posible obtener la distensibilidad de lecho microvascular Cm,i para cada rama del modelo LPM. Si se obtiene la distensibilidad de lecho microvascular Cm,i de cada rama del modelo LPM, puede obtenerse la resistencia de lecho microvascular Rm,ref de la rama de referencia utilizando la ecuación 10. Además, si se obtiene la resistencia de lecho microvascular Rm,ref de la rama de referencia, puede obtenerse la resistencia de lecho microvascular Rm,i y la distensibilidad de lecho microvascular Cm,i de otras ramas utilizando la ecuación 8.
A continuación en la presente memoria, con referencia a la figura 9, se describirá en detalle un procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención utilizando la relación de los parámetros del modelo LPM descrito anteriormente. En la simulación según la presente invención, los parámetros de lecho microvascular del modelo LPM mostrado en la figura 9, que están asociados a cada rama del modelo de CFD, no se establecen de antemano, sino que se determinan mediante una simulación acoplada a CFD-LPM para ajustarse a la forma del modelo de CFD. Este ejemplo se refiere a la simulación de flujo sanguíneo para la arteria coronaria específica de un sujeto. Sin embargo, este ejemplo no se limita a ello y puede aplicarse a cualquier sistema de vasos sanguíneos de un órgano específico de un sujeto tal como un vaso sanguíneo cerebral o similar.
En primer lugar, se genera un modelo de arteria coronaria tridimensional 100 al recibir datos de imágenes médicas de un paciente a través de la utilización del sistema informático (S110). Para los datos de imágenes procedentes de obtención de imágenes médicas, los datos de CCTA se utilizan para interpretar la arteria coronaria del corazón. Los datos de MRI pueden utilizarse cuando se analizan los vasos sanguíneos cerebrales.
A continuación, se genera un modelo de elementos finitos (modelo de malla tridimensional) para analizar el modelo de arteria coronaria tridimensional 100 generado (S20). La figura 8 ilustra una parte del modelo de malla de arteria coronaria tridimensional 150 generado al procesar el modelo de arteria coronaria tridimensional 100. Un procedimiento para generar un modelo de malla de elementos finitos para un modelo de forma tridimensional se conoce bien en el campo de la simulación de CFD. Por tanto, se omitirá la descripción detallada de los mismos.
A continuación, el modelo de malla de arteria coronaria 150 se combina con una ecuación de gobierno para un flujo sanguíneo para generar un modelo de análisis (modelo de CFD) para el análisis del flujo sanguíneo para el modelo de vaso sanguíneo tridimensional (S30). Como procedimiento de análisis para el modelo de CFD, puede utilizarse el procedimiento de elementos finitos (FEM) de tipo PISO utilizado en el documento no de patente 8 o el documento no de patente 9. Como ecuación de gobierno para un flujo sanguíneo en un vaso sanguíneo, se aplican la ecuación de Navier-Stokes y la ecuación de continuidad para un flujo sanguíneo. Suponiendo un fluido viscoso incompresible, la ecuación de gobierno para un flujo sanguíneo se expresa mediante la ecuación de Navier-Stokes, tal como se muestra en la ecuación 13 y la ecuación 14 a continuación.
V * U = 0 . .. ( 13 )
La ecuación 13 es una ecuación de continuidad para un fluido y la ecuación 14 es una ecuación de conservación del momento. En las ecuaciones anteriores, p es la densidad de un fluido, u es el vector de velocidad, t es el tiempo, p es la presión y y es el coeficiente de viscosidad.
Se aplica el procedimiento de Galerkin FEM para combinar la ecuación de gobierno para un flujo sanguíneo con el modelo de malla coronaria tridimensional 150 para discretizar la ecuación de gobierno en un modelo de análisis (modelo de CFD) para el análisis del flujo sanguíneo. Finalmente, la ecuación de gobierno se convierte en ecuaciones algebraicas en puntos de cuadrícula. Las ecuaciones algebraicas se construyen en forma de ecuaciones matriciales a gran escala que representan la relación física en los puntos de retícula de la malla de elementos finitos. Al resolver las ecuaciones algebraicas en los puntos de cuadrícula a través de la utilización de un ordenador, es posible obtener las velocidades de flujo sanguíneo y las presiones en los puntos de cuadrícula. Los resultados finales del análisis para el modelo de CFD aparecen como las velocidades y las presiones en los puntos de cuadrícula del modelo de malla tridimensional. Para analizar el modelo de análisis, se determinan las condiciones iniciales en los puntos de cuadrícula del modelo de análisis y las condiciones límite en una entrada y una salida (S150).
A continuación, se genera un modelo LPM para determinar la condición límite de la salida del modelo de CFD en asociación con el modelo de CFD (S160) El modelo LPM es un modelo para determinar las presiones en la entrada y salida del modelo de CFD o los caudales (o las velocidades de flujo sanguíneo) de la sangre que fluye hacia la entrada o que fluye fuera de la salida. El modelo LPM representa las características de flujo sanguíneo del lecho microvascular en lo que se refiere a resistencia y distensibilidad de manera simplificada. Además, las características del flujo sanguíneo del modelo LPM se determinan según el valor de resistencia y el valor de distensibilidad (valores de parámetro de resistencia/distensibilidad) que constituyen el modelo LPM. Entre los parámetros del modelo lPm , primero se establecen los valores de los parámetros arteriales Ra,i y Ca,i. Los valores de los parámetros arteriales Ra,i y Ca,i son valores obtenidos de antemano mediante un procedimiento independiente. Más adelante se describirá un procedimiento para obtener los parámetros arteriales Ra y Ca del modelo LPM.
A continuación, se establece un caudal sanguíneo teórico Qtot de la sangre que fluye hacia el sistema de arteria coronaria en un estado específico de un sujeto. El caudal sanguíneo teórico puede calcularse calculando el gasto
cardíaco (abreviado como CO) utilizando la frecuencia cardíaca y el volumen sistólico (abreviado como SV) medidos de un sujeto. Además, utilizando la razón del flujo sanguíneo con respecto al gasto cardíaco que fluye hacia un órgano específico, que se conoce en los documentos de la técnica anterior, puede estimarse el caudal sanguíneo de la sangre que fluye hacia un órgano específico de un sujeto y utilizarse como el caudal sanguíneo teórica Qtot. Se conoce que en un estado de reposo, la razón del flujo sanguíneo introducido en el corazón es aproximadamente el 4% del gasto cardíaco, y la razón del flujo sanguíneo introducido en el vaso sanguíneo cerebral es aproximadamente del 15% del gasto cardíaco (documento no de patente 10). Además, cuando se realiza una simulación de flujo sanguíneo para un estado hiperémico, que es el caso de administrar un vasodilatador a un sujeto, puede utilizarse la razón del flujo sanguíneo en el estado hiperémico conocida en los documentos de la técnica anterior. Se conoce que cuando un sujeto está en un estado de hiperemia, la sangre se introduce en la arteria coronaria a un caudal sanguíneo aproximadamente 4.5 veces mayor que en un período de reposo y la sangre se introduce en el vaso sanguíneo cerebral en un caudal de 2 a 32-3 veces mayor que el de un período de reposo (documento no de patente 10). Después de obtener el caudal sanguíneo teórico Qtot de un sujeto, se obtiene la resistencia total Rtot del sistema de arteria coronaria según la ecuación 1 utilizando la presión sanguínea arterial Pao medida de un sujeto.
A continuación, se describirá un procedimiento para obtener los parámetros de lecho microvascular Rm,i y Cm,i del modelo LPM mientras se realiza una simulación acoplada a CFD-LPM. Antes de realizar la simulación acoplada a CFD-LPM, se selecciona una rama de referencia de un modelo de arteria coronaria tridimensional. Por motivos de conveniencia, puede ser posible seleccionar una rama que tenga el área de sección transversal más grande y la longitud más grande. Esto se debe a que es razonable estimar que una gran cantidad de sangre fluye a través de una rama que presenta un área de sección transversal grande y una longitud grande.
Después de establecer los valores de parámetro del modelo LPM excluyendo los parámetros de lecho microvascular y establecer las condiciones límite del modelo de CFD, primero se realiza una simulación para el modelo de CFD en las condiciones límite dadas (S170). En la primera simulación para el modelo de CFD, la presión sanguínea Pao medida de un sujeto se establece como la condición límite de entrada del modelo de CFD, y la condición límite de salida de cada rama del modelo de CFD puede establecerse arbitrariamente. Por motivos de conveniencia, puede establecerse una presión sanguínea del 50% o más de la presión sanguínea medida como la condición límite de cada salida.
A continuación, se obtiene un caudal sanguíneo de flujo de salida Qi de la sangre que fluye hacia la salida de cada rama a partir de los resultados de simulación para el modelo de CFD realizado en las condiciones límite iniciales predeterminadas, y se obtiene la suma de los caudales sanguíneos de flujo de salida, es decir, el caudal sanguíneo de flujo de salida total Qtot_cfd (S190). En este sentido, i es el índice de la rama.
A continuación, se calculan los parámetros de lecho microvascular Rm,i y Cm,i de cada rama utilizando el caudal sanguíneo de flujo de salida Qi de cada salida del modelo de CFD (S200). El orden de cálculo de los parámetros de lecho microvascular Rm,i y Cm,i es el siguiente. En primer lugar, se calcula el caudal sanguíneo Qi de la sangre que sale de cada salida del modelo de CFD y se obtiene la distensibilidad de lecho microvascular Cm,i de cada rama aplicando el resultado calculado a la ecuación 12. A continuación, se calcula la resistencia Rm,ref de la rama de referencia utilizando la distensibilidad de lecho microvascular Cm,i obtenida de cada rama y la ecuación 10, y se obtienen las resistencias Rm,i de los lechos microvasculares restantes utilizando la ecuación 8.
A continuación, para proporcionar una condición límite actualizada para cada rama del modelo de CFD, los parámetros de lecho microvascular del modelo LPM se actualizan utilizando los parámetros de lecho microvascular Rm,i y Cm,i obtenidos previamente (S210).
A continuación, se restablece la condición límite de cada salida del modelo de CFD utilizando el modelo LPM actualizado (S220). Para restablecer la condición límite de cada salida del modelo de CFD, en primer lugar, se calcula un caudal sanguíneo de LPM virtual Qlpm,i estimado para fluir a cada rama del modelo LPM actualizado. El caudal sanguíneo de LPM virtual Qlpm,i de la sangre que fluye a través de cada rama se calcula utilizando el caudal sanguíneo de flujo de salida total Qtot_cfd del modelo de CFD obtenido en la etapa S190. El caudal sanguíneo de LPM virtual Qlpm,i de cada rama se obtiene distribuyendo el caudal sanguíneo de flujo de salida total Qtot_cfd a cada rama en una razón inversamente proporcional a la resistencia de lecho microvascular Rm,i de cada rama obtenida en la etapa S200. El supuesto 4 respalda la distribución del caudal sanguíneo de flujo de salida total Qtot_cfd a una velocidad inversamente proporcional a la resistencia de lecho microvascular actualizada Rm,i. Suponiendo que la misma presión P0 actúa en el lado aguas arriba del lecho microvascular conectado a cada rama y la misma presión Pv actúa en el lado aguas abajo del lecho microvascular, el caudal sanguíneo de la sangre que pasa a través de cada lecho microvascular es inversamente proporcional a la resistencia del lecho microvascular. Es decir, puede observarse a partir de la relación de Qi = (P0-Pv)/(Rm,i) que el caudal sanguíneo de la sangre que pasa a través de cada lecho microvascular es inversamente proporcional a la resistencia.
Cuando se obtiene el caudal sanguíneo de LPM virtual Qlpm,i para cada rama del modelo LPM actualizado, se restablece la condición límite de salida de la rama del modelo de CFD correspondiente a cada caudal sanguíneo de LPM virtual Qlpm,i utilizando la siguiente ecuación 15.
F r (R a,¡+ R m, i ) x Q ipm,i . . . ( i 5 )
En la ecuación anterior, Pi es la presión sanguínea de condición límite actualizada y establecida para la salida de cada rama del modelo de CFD, Ra,i es la resistencia de arteria del modelo LPM preestablecido, Rm,i es la resistencia de lecho microvascular del modelo LPM actualizada por la simulación de CFD, y Qlpm,i es el caudal sanguíneo de LPM virtual obtenido distribuyendo el caudal sanguíneo de flujo de salida total Qtot_cfd en proporción inversa a cada resistencia de lecho microvascular Rm,i de LPM actualizada.
A continuación, se aumenta el índice de rendimiento iterativo (iter) (S230), se vuelve a realizar la simulación de flujo sanguíneo para el modelo de CFD que presenta la condición límite actualizada (S170), y se realizan repetidamente las etapas S170 a S220 hasta que se satisface la condición de convergencia de la simulación para el modelo de CFD (S180). El índice de rendimiento iterativo puede establecerse para que tenga un límite de modo que las etapas S170 a s 220 se repitan un número predeterminado de veces de iteración. Además, puede utilizarse un algoritmo de marcha en el tiempo que utiliza un incremento At de un intervalo de tiempo constante como índice de rendimiento repetitivo.
Puede haber diversas condiciones de convergencia para determinar si los resultados de las simulaciones de flujo sanguíneo acopladas a CFD-LPM repetitivas descritas anteriormente han convergido. Por ejemplo, si el error de la raíz cuadrática media (RMS) en cada punto de cuadrícula de la región del modelo de CFD calculado es igual a o menor de un valor predeterminado, se determina que se satisfacen las condiciones de convergencia. Entonces, puede emitirse la información de flujo sanguíneo para el modelo de vaso sanguíneo tridimensional (S240). La información de flujo sanguíneo emitida para el modelo de vaso sanguíneo tridimensional incluye la presión y una velocidad de flujo sanguíneo.
Además, se comparan el valor de los parámetros de lecho microvascular Rm,i y Cm,i del modelo LPM actualizado por la simulación acoplada a CFD-LPM y el valor del caudal sanguíneo Qi de la sangre que fluye hacia cada rama con los valores de las etapas anteriores. Si la diferencia de los valores es menor que un valor predeterminado, se determina que se satisfacen las condiciones de convergencia. Entonces puede emitirse la información de flujo sanguíneo para el modelo de vaso sanguíneo tridimensional (S240). Además, las condiciones de convergencia pueden modificarse aplicando las condiciones de convergencia mencionadas anteriormente de manera individual o de manera superpuesta.
La característica más distintiva del procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM según la presente invención del procedimiento convencional es que los parámetros de lecho microvascular del modelo LPM se determinan por la simulación de CFD. Explicando nuevamente, los parámetros de lecho microvascular se actualizan para que sean adecuados para el caudal sanguíneo de la sangre que fluye fuera de la rama según la estenosis formada en el modelo de vaso sanguíneo tridimensional o el tamaño y la forma del vaso sanguíneo, y los parámetros de lecho microvascular se determinan realizando repetidamente la simulación de flujo sanguíneo para el modelo de CFD en las condiciones límite determinadas por los parámetros de lecho microvascular actualizados. Este procedimiento de simulación hemodinámica es un procedimiento consecuente con el fenómeno fisiológico de que las características hemodinámicas del lecho microvascular cambian adecuadamente según el estado hemodinámico de la arteria conectada al lecho microvascular (la presión sanguínea en el extremo de la arteria y el caudal sanguíneo de la sangre que fluye hacia el extremo de la arteria).
Procedimiento para obtener parámetros arteriales del modelo LPM
A continuación en la presente memoria, se describirá un procedimiento para obtener los parámetros arteriales del modelo LPM. Los parámetros arteriales del modelo LPM son las características hemodinámicas de cada rama de vaso sanguíneo del sistema de vasos sanguíneos específico de un sujeto, concretamente la resistencia y la distensibilidad de la rama arterial.
Uno de los procedimientos para obtener las características hemodinámicas de cada rama arterial es un procedimiento para medir el caudal sanguíneo de la sangre que fluye a través de cada rama. El caudal sanguíneo de la sangre que fluye a través de cada rama puede medirse de manera invasiva o no invasiva. Por ejemplo, la presión sanguínea o el caudal sanguíneo pueden medirse directamente insertando de manera invasiva un hilo guía en un vaso sanguíneo. Alternativamente, puede medirse la velocidad de flujo sanguíneo utilizando un aparato de obtención de imágenes médicas de cuatro dimensiones.
Como procedimiento para obtener de manera no invasiva las características hemodinámicas de cada rama arterial, existe un procedimiento para utilizar la forma de un modelo de vaso sanguíneo tridimensional. Por ejemplo, este es un procedimiento para estimar el caudal sanguíneo de la sangre que fluye a cada rama midiendo la longitud de cada rama de un modelo de vaso sanguíneo tridimensional. El procedimiento divulgado en el documento de patente 4 puede utilizarse como procedimiento para obtener las características hemodinámicas del vaso sanguíneo arterial basándose en la longitud del vaso sanguíneo.
La figura 11 es un diagrama esquemático de un procedimiento para obtener características hemodinámicas de un vaso sanguíneo arterial basándose en la longitud del vaso sanguíneo. En referencia a la figura 11, la longitud total del vaso sanguíneo Lsum se obtiene midiendo cada rama de un modelo de arteria coronaria tridimensional específico de un sujeto, que se crea con datos de imágenes de TAC cardiaca, tal como se muestra en la figura 11. Cuando se obtiene un modelo de arteria coronaria tridimensional, es deseable garantizar que los diámetros de los extremos de todas las ramas sean iguales o mayores que un valor predeterminado. Por ejemplo, es preferible establecer los diámetros de los extremos de las ramas a 1 mm o más. A continuación, tal como se muestra en la figura 11, el caudal sanguíneo teórico QL correspondiente a la longitud total del vaso sanguíneo Lsum se obtiene a partir de un gráfico adquirido experimentalmente tal como se muestra en la figura 11. Una vez determinado el flujo sanguíneo teórico QL, la resistencia total RL para la arteria del sistema de arteria coronaria correspondiente al caudal sanguíneo teórico se obtiene a partir de un gráfico adquirido experimentalmente tal como se muestra en la figura 11. Una vez obtenida la resistencia total para la arteria del sistema de arteria coronaria, la resistencia de cada rama se obtiene distribuyendo la resistencia total en proporción inversa a la longitud de cada rama.
Como procedimiento para obtener de manera no invasiva las características hemodinámicas de la rama de la arteria, existe otro procedimiento que utiliza la forma de un modelo de vaso sanguíneo tridimensional. Es decir, por ejemplo, un procedimiento para estimar un caudal sanguíneo del flujo sanguíneo que fluye hacia cada rama midiendo el área de sección transversal de cada rama de un modelo de vaso sanguíneo tridimensional. Este procedimiento se basa en la distribución del caudal teórico según la regla de Murray, y se ha utilizado ampliamente en estudios existentes (documento no de patente 5). En este procedimiento, el caudal teórico se distribuye a cada rama según la regla de Murray, y la resistencia y la distensibilidad para cada rama se determinan basándose en el caudal teórico distribuido. Por ejemplo, cuando una rama grande se divide en dos ramas pequeñas tal como se muestra en la figura 12, la distribución del caudal teórico para cada rama puede obtenerse utilizando la ecuación 16 siguiente.
Procedimiento para obtener parámetros arteriales del modelo LPM mediante simulación acoplada a CFD-LPM
Como procedimiento para obtener de manera no invasiva las características hemodinámicas de la rama de la arteria, hay otro procedimiento de utilizar la forma de un modelo de vaso sanguíneo tridimensional. Por ejemplo, este es un procedimiento para obtener las características hemodinámicas de la rama de la arteria obtenidas utilizando un procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM tal como se muestra en la figura 13.
Puede decirse que las características hemodinámicas del vaso sanguíneo específico de un sujeto están determinadas por la forma y el material del vaso sanguíneo. Es decir, puede decirse que la resistencia de un flujo sanguíneo a través del vaso sanguíneo es una característica de un vaso sanguíneo determinada por la forma geométrica y las dimensiones del vaso sanguíneo. Además, puede decirse que la distensibilidad del vaso sanguíneo es una característica del vaso sanguíneo determinada principalmente por la elasticidad del vaso sanguíneo. Además, si se conoce la condición límite del modelo de c Fd en un estado específico de un sujeto, las características hemodinámicas de la rama del vaso sanguíneo del modelo de CFD, es decir, la resistencia y la distensibilidad de la rama del vaso sanguíneo, pueden obtenerse mediante una simulación de flujo sanguíneo para el modelo de CFD. Por tanto, al establecer la condición límite del modelo de CFD en un estado específico de un sujeto y realizar una simulación en el modelo de CFD específico de un sujeto, es posible obtener las características hemodinámicas del vaso sanguíneo determinadas por la forma del modelo de CFD específico de un sujeto. Además, incluso cuando el estado de un sujeto cambia de un estado de reposo a un estado de movimiento, si la forma y las propiedades físicas del vaso sanguíneo no cambian significativamente, la resistencia y la distensibilidad del vaso sanguíneo contra el flujo sanguíneo no cambiarán. significativamente. Incluso si las propiedades físicas del vaso sanguíneo cambian dependiendo del cambio en el estado de movimiento de un sujeto, según el procedimiento de la presente invención, el cambio en las características según el cambio en el estado de un sujeto se acomoda como un cambio en los parámetros de lecho microvascular del modelo LPM. Por tanto, según el procedimiento de la presente invención, los parámetros arteriales del vaso sanguíneo para el estado de reposo de un sujeto pueden obtenerse y utilizarse como parámetros arteriales del modelo LPM.
El procedimiento para obtener las características hemodinámicas de la rama arterial mostrado en la figura 13 es diferente del procedimiento de simulación de flujo sanguíneo acoplada a CFD-LPM mostrado en la figura 9 en lo que se refiere a dos puntos.
En primer lugar, tal como se muestra en la figura 14, se utiliza un modelo LPM 300 compuesto solo por parámetros arteriales. En segundo lugar, se realiza la simulación de flujo sanguíneo acoplada a c FD-LPM en un estado en el que las presiones sanguíneas aguas abajo de los parámetros arteriales de cada rama del modelo LPM se fijan a la misma presión sanguínea P0 en la simulación acoplada a CFD-LPM.
La presión sanguínea P0 se establece preferiblemente como la presión sanguínea cuando el sujeto está en estado de reposo. La presión sanguínea P0 cuando el sujeto está en estado de reposo puede establecerse a una presión sanguínea en el intervalo del 80%-95% de la presión sanguínea medida de un sujeto. La figura 15 es un gráfico que muestra un cambio en la presión sanguínea para cada vaso sanguíneo según la circulación sanguínea. En referencia a la figura 15, puede observarse que la presión sanguínea promedio de un flujo sanguíneo en un sistema de circulación sanguínea presenta un valor casi constante en la arteria, y desciende rápidamente a medida que el flujo sanguíneo pasa a través de las arteriolas y los capilares. Dicho de otro modo, puede observarse que la resistencia al flujo sanguíneo es muy pequeña porque la presión sanguínea promedio casi se mantiene en la arteria, y además que la resistencia al flujo sanguíneo es muy grande porque se genera rápidamente un descenso de presión promedio en el lecho capilar. Por tanto, cuando el sujeto está en estado de reposo, puede decirse que es consecuente con el fenómeno fisiológico incluso si la presión sanguínea P0 aguas abajo de los parámetros arteriales se establece entre el 80% y el 95% de la presión sanguínea medida.
A continuación en la presente memoria, se describirá el procedimiento mostrado en la figura 13 en detalle con referencia a la figura 14. En la simulación para obtener los parámetros arteriales, los parámetros arteriales del modelo LPM mostrados en la figura 14, que están asociados a cada rama del modelo de CFD, no se establecen previamente, sino que se obtienen mediante una simulación acoplada a CFD-LPM realizada de conformidad con la forma del modelo de CFD.
En el ejemplo ilustrado en la figura 13, los procedimientos (S310 a S330) para generar un modelo de vaso sanguíneo tridimensional, un modelo de malla tridimensional y un modelo de CFD al recibir una imagen médica del corazón de un sujeto son los mismos que los descritos con referencia a la figura 9.
Una vez que se genera el modelo de CFD específico de un sujeto, se establecen el caudal sanguíneo total y la resistencia total cuando el sujeto está en un estado específico (S340). Cuando el estado específico se establece en un estado de reposo, en el caso del corazón como en el presente ejemplo, el caudal sanguíneo total (caudal sanguíneo teórico, Qtot) puede establecerse en el 4% del gasto cardíaco de un sujeto. En el caso de un vaso sanguíneo cerebral, el caudal sanguíneo se establece en aproximadamente el 15% del gasto cardíaco. La resistencia total puede obtenerse mediante Rtot=(Pao-P0)/Qtot.
A continuación, para analizar el modelo de análisis, se determinan las condiciones iniciales en los puntos de cuadrícula del modelo de análisis y las condiciones límite de la entrada y la salida (S350).
A continuación, se genera un modelo LPM para determinar la condición límite de la salida del modelo de CFD (S360). Como modelo LPM, se utiliza un modelo compuesto únicamente por parámetros arteriales sin parámetros de lecho microvascular tal como se muestra en la figura 14
A continuación, se realiza una simulación acoplada a CFD-LPM para obtener los parámetros arteriales Ra y Ca del modelo LPM. Antes de realizar la simulación acoplada a CFD-LPM, se selecciona una rama de referencia del modelo de arteria coronaria tridimensional.
A continuación, se realiza una simulación para el modelo de CFD en una condición límite dada (S370). La presión sanguínea Pao medida de un sujeto se establece como la condición límite de entrada del modelo de c Fd , y la condición límite de la salida de cada rama del modelo de CFD puede establecerse arbitrariamente. Por motivos de conveniencia, es preferible establecer la misma presión sanguínea igual o mayor que el 50% de la presión sanguínea medida como condición de presión límite de la salida.
A continuación, se obtiene el caudal sanguíneo de flujo de salida Qi de la sangre que fluye fuera a través de la salida de cada rama a partir de los resultados de simulación para el modelo de CFD en la condición inicial predeterminada y la condición límite, y se obtiene la suma del caudal sanguíneo de la sangre que fluye hacia cada rama, es decir, el caudal sanguíneo de flujo de salida total Qtot_cfd (S390). En este sentido, i es el índice de la rama.
A continuación, se calculan los parámetros arteriales Ra,i y Ca,i de cada rama utilizando el caudal de flujo de salida Qi de cada salida del modelo de CFD (S400). En primer lugar, se aplica el caudal sanguíneo de la sangre que fluye a través de cada salida del modelo de CFD a la ecuación 12 para obtener la distensibilidad de arteria Ca,i de cada rama. Además, la resistencia de arteria Ra,i de cada rama se obtiene utilizando la distensibilidad de arteria Ca,i de cada rama y la distensibilidad de arteria Ca,ref de la rama de referencia seleccionada previamente. En primer lugar, se obtiene la resistencia Ra,ref de la rama de referencia utilizando la ecuación 10, y luego se obtiene la resistencia de lecho microvascular Ra,i restante utilizando la ecuación 8.
A continuación, se actualizan los parámetros arteriales del modelo LPM con los parámetros arteriales obtenidos previamente Ra,i y Ca,i (S410)
A continuación, se restablece la condición límite de cada salida del modelo de CFD utilizando el modelo LPM actualizado (S420). Para restablecer la condición límite de cada salida del modelo de CFD, primero se estima el caudal sanguíneo de LPM virtual Qlpm,i de la sangre que se espera que fluya a través de cada rama del modelo LPM actualizado. El caudal sanguíneo LPM virtual Qlpm,i de la sangre que se espera que fluya a través de cada rama se calcula utilizando el caudal sanguíneo de flujo de salida total Qtot_cfd del modelo de CFD obtenido en la etapa S390. El caudal sanguíneo de LPM virtual Qlpm,i en cada rama se obtiene distribuyendo el caudal sanguíneo de salida total Qtot-cfd a las ramas respectivas en una razón inversamente proporcional a la resistencia de arteria Ra,i de cada rama obtenida en la etapa S400.
Después de obtener el caudal sanguíneo LPM virtual Qlpm,i para cada rama del modelo LPM actualizado, se restablece la condición límite de la salida de la rama del modelo de CFD correspondiente a cada caudal sanguíneo de LPM virtual Qlpm,i utilizando la ecuación 15 En este momento, la resistencia de lecho microvascular Rm,i se establece a 0 en la ecuación 15.
A continuación, se aumenta el índice de rendimiento iterativo iter (S430), se realiza la simulación de flujo sanguíneo para el modelo de CFD utilizando la condición límite actualizada (S370) y se realizan repetidamente las etapas S170 a S220 hasta que se satisface la condición de convergencia de la simulación para el modelo de CFD (S380). Puede haber diversas condiciones de convergencia para determinar si los resultados de la simulación de flujo sanguíneo acoplada a CFD-LPM repetitiva tal como se describió anteriormente han convergido. Por ejemplo, si el error de la raíz cuadrática media (RMS) en cada punto de cuadrícula de la región del modelo de CFD calculado es igual o menor que un valor predeterminado, se determina que se satisface la condición de convergencia. Entonces se emiten los valores Ra,i y Ca,i (S440).
Además, se comparan el valor de los parámetros de lecho microvascular Ra,i y Ca,i del modelo LPM actualizado por la simulación acoplada a CFD-LPM y el valor de la velocidad de flujo sanguíneo Qi de la sangre que fluye hacia cada rama con los valores de las etapas anteriores. Si la diferencia de los valores es menor que un valor predeterminado, se determina que se satisfacen las condiciones de convergencia. Entonces, pueden emitirse los valores Ra,i y Ca,i para cada rama arterial (S440). Además, las condiciones de convergencia pueden modificarse aplicando las condiciones de convergencia mencionadas anteriormente de manera individual o de manera superpuesta.
Cuando la simulación de flujo sanguíneo se realiza en el modelo de vaso sanguíneo tridimensional para el vaso sanguíneo específico de un sujeto mediante el procedimiento descrito anteriormente, se obtienen la presión sanguínea y la velocidad de flujo sanguíneo para el modelo de vaso sanguíneo tridimensional. Además, utilizando la presión sanguínea y la velocidad de flujo sanguíneo calculadas mediante la simulación, es posible obtener el caudal sanguíneo de la sangre que fluye a través de cada rama, la tensión de cizallamiento de la pared WSS, la resistencia y la distensibilidad para cada rama del vaso sanguíneo, y la resistencia y la distensibilidad de lecho microvascular. Además, utilizando los resultados de la simulación, también es posible calcular las cantidades hemodinámicas de interés para diversas arterias coronarias específicas de un sujeto. Las cantidades hemodinámicas de interés incluyen, por ejemplo, la reserva fraccionaria de flujo (FFR) de la arteria coronaria, la reserva de flujo coronario (CFR), el índice de resistencia microvascular (IMR), la razón instantánea libre de ondas (IFR), la Pd/Pa basal, la resistencia a la estenosis basal, la resistencia a la estenosis hiperémica y similares.
Claims (13)
1. Procedimiento de simulación de flujo sanguíneo para un modelo de vaso sanguíneo tridimensional específico de un sujeto (100) que utiliza un sistema informático, que comprende:
(a) recibir (S110) el modelo de vaso sanguíneo tridimensional específico de un sujeto (100);
(b) generar (S130) un modelo de CFD, modelo de análisis, para el análisis del flujo sanguíneo aplicando una ecuación de flujo sanguíneo al modelo de vaso sanguíneo tridimensional específico de un sujeto (100); (c) establecer (S150) una condición inicial en puntos de cuadrícula del modelo de análisis y una condición límite en una entrada y una salida en el modelo de CFD;
(d) generar (S160) un modelo LPM (200), modelo de parámetros concentrados, que incluye parámetros arteriales (210) y parámetros de lecho microvascular (220) para proporcionar una condición límite de salida del modelo de CFD; y
(e) realizar una simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM (200),
caracterizado por que
la acción de (e) realizar la simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM (200) incluye:
(f) realizar (S170) una simulación de flujo sanguíneo para el modelo de CFD en la condición inicial y la condición límite;
(g) calcular (S190) un caudal sanguíneo Qi y un caudal sanguíneo de flujo de salida total Qtot_cfd para cada salida del modelo de CFD mediante la simulación de flujo sanguíneo;
(h) actualizar (S210) los parámetros de lecho microvascular (220) del modelo LPM (200) utilizando el caudal sanguíneo para cada salida y del caudal sanguíneo de flujo de salida total del modelo de CFD;
(i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM (200) actualizado; y
(j) realizar repetidamente (S230) las acciones de (f) a (i) hasta que se satisfaga una condición de convergencia de la simulación de flujo sanguíneo para el modelo de CFD.
2. Procedimiento según la reivindicación 1, en el que los parámetros arteriales (210) y los parámetros de lecho microvascular (220) del modelo LPM (200) se conectan en serie,
los parámetros arteriales (210) incluyen una resistencia de arteria Ra y una distensibilidad de arteria Ca conectadas en paralelo, y
los parámetros de lecho microvascular (220) incluyen una resistencia de lecho microvascular Rm y una distensibilidad de lecho microvascular Cm conectadas en paralelo.
3. Procedimiento según la reivindicación 2, en el que los parámetros arteriales (210) presentan unos valores de parámetro determinados utilizando una longitud de una rama del modelo de vaso sanguíneo tridimensional específico de un sujeto (100).
4. Procedimiento según la reivindicación 2, en el que los parámetros arteriales (210) presentan unos valores de parámetro determinados utilizando el diámetro de un extremo de rama del modelo de vaso sanguíneo tridimensional específico de un sujeto (100).
5. Procedimiento según la reivindicación 2, en el que los parámetros arteriales (210) presentan unos valores de parámetro determinados mediante una simulación acoplada a CFD-LPM para el modelo de vaso sanguíneo tridimensional específico de un sujeto (100),
el modelo LPM (200) utilizado en la simulación acoplada a CFD-LPM para determinar los parámetros arteriales (210) es un modelo LPM (200) que sólo incluye los parámetros arteriales (210), y
se utiliza una condición de presión en un estado de reposo de un sujeto como condición de presión aguas abajo de los parámetros arteriales (210) del modelo LPM (200) en la simulación acoplada a CFD-LPM.
6. Procedimiento según la reivindicación 1, en el que en la acción de (h) actualizar los parámetros de lecho microvascular (220) del modelo LPM (200) utilizando el caudal sanguíneo para cada salida del modelo de CFD y el caudal sanguíneo de flujo de salida total del modelo de CFD,
se actualiza un parámetro de distensibilidad de lecho microvascular Cm,i del modelo LPM (200) en un valor obtenido utilizando la siguiente ecuación que se aproxima a un valor obtenido dividiendo un caudal sanguíneo de flujo de salida Qi de una salida de cada rama obtenida a través de una simulación de modelo de CFD entre una diferencia entre una presión sanguínea sistólica y una presión sanguínea diastólica medidas de un sujeto y multiplicando el caudal sanguíneo de flujo de salida Qi por un ciclo de frecuencia cardiaca:
donde Qi es un caudal sanguíneo en una rama i-ésima y APí/At representa un cambio de presión a lo largo del tiempo en la rama i-ésima, y
un parámetro de resistencia de lecho microvascular Rm,i de cada rama se actualiza en un valor obtenido al obtener una resistencia de lecho microvascular Rm,ref de una rama de referencia seleccionada a través de la utilización de una ecuación:
y utilizando una ecuación:
que indica una condición de que el producto de la resistencia de lecho microvascular Rm,ref de la rama de referencia seleccionada y la distensibilidad de lecho microvascular Cm,ref de la rama de referencia es igual al producto de la resistencia de lecho microvascular Rm,i y la distensibilidad de lecho microvascular Cm,i de las ramas restantes.
7. Procedimiento según la reivindicación 6, en el que en la acción de (i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM (200) actualizado,
la presión sanguínea establecida como la condición límite de la salida de cada rama del modelo de CFD es una presión sanguínea obtenida utilizando una ecuación:
donde Pi es una presión sanguínea de condición límite actualizada y establecida para la salida de cada rama del modelo de CFD, Ra,i es una resistencia de arteria de un modelo LPM (200) preestablecido, Rm,i es una resistencia de lecho microvascular del modelo LPM (200) actualizada por la simulación de CFD, y Qlpm,i es un caudal sanguíneo de LPM virtual obtenido distribuyendo el caudal sanguíneo de flujo de salida total Qtot_cfd en proporción inversa a cada resistencia de lecho microvascular Rm,i de LPM actualizada.
8. Aparato de simulación de flujo sanguíneo (700) para un modelo de vaso sanguíneo tridimensional específico de un sujeto (100), que comprende:
un procesador (720); y
una memoria (730) en la que se almacena un programa informático que va a ejecutarse en el procesador (720) estando el programa informático configurado para:
(a) recibir (S110) el modelo de vaso sanguíneo tridimensional específico de un sujeto (100);
(b) generar (S130) un modelo de CFD, modelo de análisis, para el análisis del flujo sanguíneo aplicando una ecuación de flujo sanguíneo al modelo de vaso sanguíneo tridimensional específico de un sujeto (100);
(c) establecer (S150) una condición inicial en puntos de cuadrícula del modelo de análisis y una condición límite en una entrada y una salida en el modelo de CFD;
(d) generar (S160) un modelo LPM (200), modelo de parámetros concentrados, que incluye parámetros arteriales (210) y parámetros de lecho microvascular (220) para proporcionar una condición límite de salida del modelo de CFD; y
(e) realizar una simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM (200), caracterizado por que
la acción de (e) realizar la simulación de flujo sanguíneo para el modelo de CFD acoplando el modelo de CFD y el modelo LPM (200) incluye:
(f) realizar (S170) una simulación de flujo sanguíneo para el modelo de CFD en la condición inicial y la condición límite;
(g) calcular (S190) un caudal sanguíneo Qi y un caudal sanguíneo de flujo de salida total Qtot_cfd para cada salida del modelo de CFD mediante la simulación de flujo sanguíneo;
(h) actualizar (S210) los parámetros de lecho microvascular (220) del modelo LPM (200) utilizando el caudal sanguíneo para cada salida y el caudal sanguíneo de flujo de salida total del modelo de CFD;
(i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM (200) actualizado; y
(j) realizar repetidamente (S230) las acciones de (f) a (i) para calcular por lo menos una cantidad física hemodinámica hasta que se satisfaga una condición de convergencia de la simulación de flujo sanguíneo para el modelo de CFD.
9. Aparato (700) según la reivindicación 8, en el que los parámetros arteriales (210) y los parámetros de lecho microvascular (220) del modelo LPM (200) se conectan en serie,
los parámetros arteriales (210) incluyen una resistencia de arteria Ra y una distensibilidad de arteria Ca conectadas en paralelo, y
los parámetros de lecho microvascular (220) incluyen una resistencia de lecho microvascular Rm y una distensibilidad de lecho microvascular Cm conectadas en paralelo.
10. Aparato (700) según la reivindicación 9, en el que los parámetros arteriales (210) presentan unos valores de parámetro determinados utilizando una longitud de una rama del modelo de vaso sanguíneo tridimensional específico de un sujeto (100).
11. Aparato (700) según la reivindicación 9, en el que los parámetros arteriales (210) son unos valores de parámetro determinados mediante una simulación acoplada a CFD-LPM para el modelo de vaso sanguíneo tridimensional específico de un sujeto (100),
el modelo LPM (200) utilizado en la simulación acoplada a CFD-LPM para determinar los parámetros arteriales (210) es un modelo LPM (200) que solo incluye los parámetros arteriales (210), y
se utiliza una condición de presión en un estado de reposo de un sujeto como condición de presión aguas abajo de los parámetros arteriales (210) del modelo LPM (200) en la simulación acoplada a CFD-LPM.
12. Aparato (700) según la reivindicación 8, en el que en la acción de (h) actualizar los parámetros de lecho microvascular (220) del modelo LPM (200) utilizando el caudal sanguíneo para cada salida del modelo de CFD y el caudal sanguíneo de flujo de salida total del modelo de CFD,
se actualiza un parámetro de distensibilidad de lecho microvascular Cm,i del modelo LPM (200) en un valor obtenido utilizando la siguiente ecuación que se aproxima a un valor obtenido dividiendo un caudal sanguíneo de flujo de salida Qi de una salida de cada rama obtenida a través de una simulación de modelo de CFD entre una diferencia entre una presión sanguínea sistólica y una presión sanguínea diastólica medidas de un sujeto y multiplicando el caudal sanguíneo de flujo de salida Qi por un ciclo de frecuencia cardiaca:
donde Qi es un caudal sanguíneo en una rama i-ésima y APí/At representa un cambio de presión a lo largo del tiempo en la rama i-ésima, y
un parámetro de resistencia de lecho microvascular Rm,i de cada rama se actualiza en un valor obtenido al obtener una resistencia de lecho microvascular Rm,ref de una rama de referencia seleccionada a través de la utilización de una ecuación:
y utilizando una ecuación:
jry / l ___ jr% ___ ___ jry s ~ i
m, 1 ' m.,1 m,2 m,2 ....... m,n m,n
que indica una condición de que el producto de la resistencia de lecho microvascular Rm,ref de la rama de referencia seleccionada y la distensibilidad de lecho microvascular Cm,ref de la rama de referencia es igual al producto de la resistencia de lecho microvascular Rm,i y la distensibilidad de lecho microvascular Cm,i de las ramas restantes.
13. Aparato (700) según la reivindicación 12, en el que en la acción de (i) actualizar la condición límite de la salida de cada rama del modelo de CFD utilizando el modelo LPM (200) actualizado,
la presión sanguínea establecida como la condición límite de la salida de cada rama del modelo de CFD es una presión sanguínea obtenida utilizando una ecuación:
P r C R a j R ^ x Q ^ ,
donde Pi es una presión sanguínea de condición límite actualizada y establecida para la salida de cada rama del modelo de CFD, Ra,i es una resistencia de arteria de un modelo LPM (200) preestablecido, Rm,i es una resistencia de lecho microvascular del modelo LPM (200) actualizada por la simulación de CFD, y Qlpm,i es un caudal sanguíneo de LPM virtual obtenido distribuyendo el caudal sanguíneo de flujo de salida total Qtot_cfd en proporción inversa a cada resistencia de lecho microvascular Rm,i de LPM actualizada.
Applications Claiming Priority (2)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| KR1020190127718A KR102130254B1 (ko) | 2019-10-15 | 2019-10-15 | 대상자 고유의 혈관에 대한 혈류 시뮬레이션 방법 및 장치 |
| PCT/KR2020/011737 WO2021075713A1 (ko) | 2019-10-15 | 2020-09-02 | 대상자 고유의 혈관에 대한 혈류 시뮬레이션 방법 및 장치 |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| ES2928596T3 true ES2928596T3 (es) | 2022-11-21 |
Family
ID=71571749
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES20811232T Active ES2928596T3 (es) | 2019-10-15 | 2020-09-02 | Procedimiento y aparato para simular el flujo sanguíneo de un vaso sanguíneo específico de un sujeto |
Country Status (7)
| Country | Link |
|---|---|
| US (1) | US11145224B2 (es) |
| EP (1) | EP3836146B1 (es) |
| JP (1) | JP6987282B1 (es) |
| KR (1) | KR102130254B1 (es) |
| CN (1) | CN113015497B (es) |
| ES (1) | ES2928596T3 (es) |
| WO (1) | WO2021075713A1 (es) |
Families Citing this family (3)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| KR102130254B1 (ko) * | 2019-10-15 | 2020-07-03 | 주식회사 실리콘사피엔스 | 대상자 고유의 혈관에 대한 혈류 시뮬레이션 방법 및 장치 |
| KR102502930B1 (ko) | 2020-12-30 | 2023-02-23 | 숭실대학교 산학협력단 | fNIRS 데이터에서 다항회귀를 활용한 뇌 활성화 지역 추출 방법, 이를 수행하기 위한 기록 매체 및 장치 |
| KR20240018722A (ko) * | 2022-08-02 | 2024-02-14 | 니어브레인(주) | 뇌혈류 데이터를 연산하는 방법 및 뇌혈류 데이터를 연산하기 위한 신경망 모델의 학습 방법 |
Family Cites Families (26)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US5423323A (en) * | 1993-08-30 | 1995-06-13 | Rocky Mountain Research, Inc. | System for calculating compliance and cardiac hemodynamic parameters |
| US7191110B1 (en) | 1998-02-03 | 2007-03-13 | University Of Illinois, Board Of Trustees | Patient specific circulation model |
| JP2003525067A (ja) * | 1999-03-09 | 2003-08-26 | フローレンス・メディカル・リミテッド | Cfrおよび付加的な臨床的血流力学パラメータを圧力ベースで測定するための方法およびシステム |
| US9405886B2 (en) * | 2009-03-17 | 2016-08-02 | The Board Of Trustees Of The Leland Stanford Junior University | Method for determining cardiovascular information |
| US8315812B2 (en) * | 2010-08-12 | 2012-11-20 | Heartflow, Inc. | Method and system for patient-specific modeling of blood flow |
| US8157742B2 (en) * | 2010-08-12 | 2012-04-17 | Heartflow, Inc. | Method and system for patient-specific modeling of blood flow |
| DE102010039312B4 (de) * | 2010-08-13 | 2020-02-13 | Siemens Healthcare Gmbh | Verfahren zur Simulation eines Blutflusses |
| US10162932B2 (en) * | 2011-11-10 | 2018-12-25 | Siemens Healthcare Gmbh | Method and system for multi-scale anatomical and functional modeling of coronary circulation |
| CN103300820A (zh) * | 2012-03-13 | 2013-09-18 | 西门子公司 | 用于冠状动脉狭窄的非侵入性功能评估的方法和系统 |
| US10373700B2 (en) * | 2012-03-13 | 2019-08-06 | Siemens Healthcare Gmbh | Non-invasive functional assessment of coronary artery stenosis including simulation of hyperemia by changing resting microvascular resistance |
| KR101530352B1 (ko) * | 2013-04-02 | 2015-06-22 | 재단법인 아산사회복지재단 | 물질특성에 기반한 전산유체역학 모델링 및 분석 방법 |
| CN105096388B (zh) * | 2014-04-23 | 2019-02-05 | 北京冠生云医疗技术有限公司 | 基于计算流体力学的冠状动脉血流仿真系统和方法 |
| US9595089B2 (en) * | 2014-05-09 | 2017-03-14 | Siemens Healthcare Gmbh | Method and system for non-invasive computation of hemodynamic indices for coronary artery stenosis |
| US10658085B2 (en) * | 2014-08-29 | 2020-05-19 | Knu-Industry Coorporation Foundation | Method for determining patient-specific blood vessel information |
| CN107615335A (zh) * | 2015-05-12 | 2018-01-19 | 新加坡保健服务集团有限公司 | 医学图象处理方法和系统 |
| US20180289253A1 (en) * | 2015-05-22 | 2018-10-11 | Indiana University Research & Technology Corporation | Methods and systems for patient specific identification and assessmentof ocular disease risk factors and treatment efficacy |
| US10872698B2 (en) * | 2015-07-27 | 2020-12-22 | Siemens Healthcare Gmbh | Method and system for enhancing medical image-based blood flow computations using physiological measurements |
| WO2017021201A1 (en) * | 2015-08-05 | 2017-02-09 | Koninklijke Philips N.V. | Assistance device and method for an interventional hemodynamic measurement |
| GB201602527D0 (en) | 2016-02-12 | 2016-03-30 | Glaxosmithkline Ip Dev Ltd | Chemical compounds |
| KR101967226B1 (ko) * | 2016-02-22 | 2019-08-13 | 연세대학교 산학협력단 | 관상동맥 분지관의 체적을 이용한 혈류 역학 모델링 방법 |
| US10971271B2 (en) * | 2016-04-12 | 2021-04-06 | Siemens Healthcare Gmbh | Method and system for personalized blood flow modeling based on wearable sensor networks |
| CN106650267B (zh) * | 2016-12-28 | 2020-03-17 | 北京昆仑医云科技有限公司 | 计算血流储备分数的系统和设置边界条件的方法 |
| EP3417770A1 (en) * | 2017-06-23 | 2018-12-26 | Koninklijke Philips N.V. | Device, system and method for detection of pulse and/or pulse-related information of a patient |
| KR101986424B1 (ko) | 2017-09-21 | 2019-06-05 | 강원대학교산학협력단 | 환자별 혈관 정보 결정 방법 |
| KR102250164B1 (ko) | 2018-09-05 | 2021-05-10 | 에이아이메딕(주) | 기계 학습 및 영상 처리 알고리즘을 이용하여 의료 영상의 혈관들을 자동으로 영역화하는 방법 및 시스템 |
| KR102130254B1 (ko) * | 2019-10-15 | 2020-07-03 | 주식회사 실리콘사피엔스 | 대상자 고유의 혈관에 대한 혈류 시뮬레이션 방법 및 장치 |
-
2019
- 2019-10-15 KR KR1020190127718A patent/KR102130254B1/ko active IP Right Grant
-
2020
- 2020-09-02 WO PCT/KR2020/011737 patent/WO2021075713A1/ko unknown
- 2020-09-02 US US17/055,010 patent/US11145224B2/en active Active
- 2020-09-02 JP JP2020568511A patent/JP6987282B1/ja active Active
- 2020-09-02 EP EP20811232.6A patent/EP3836146B1/en active Active
- 2020-09-02 CN CN202080006004.4A patent/CN113015497B/zh active Active
- 2020-09-02 ES ES20811232T patent/ES2928596T3/es active Active
Also Published As
| Publication number | Publication date |
|---|---|
| EP3836146A1 (en) | 2021-06-16 |
| US11145224B2 (en) | 2021-10-12 |
| CN113015497A (zh) | 2021-06-22 |
| JP2022509897A (ja) | 2022-01-25 |
| WO2021075713A1 (ko) | 2021-04-22 |
| EP3836146B1 (en) | 2022-08-10 |
| US20210256877A1 (en) | 2021-08-19 |
| CN113015497B (zh) | 2022-04-19 |
| EP3836146A4 (en) | 2021-08-11 |
| KR102130254B1 (ko) | 2020-07-03 |
| JP6987282B1 (ja) | 2021-12-22 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| JP7304390B2 (ja) | 患者固有の血流のモデリングのための方法およびシステム | |
| ES2928596T3 (es) | Procedimiento y aparato para simular el flujo sanguíneo de un vaso sanguíneo específico de un sujeto | |
| ES2641688T3 (es) | Método y sistema para la computación no invasiva de los índices hemodinámicos en la estenosis arterial coronaria | |
| US10354744B2 (en) | Non-invasive functional assessment of coronary artery stenosis including simulation of hyperemia by changing resting microvascular resistance | |
| US9629563B2 (en) | Method and system for functional assessment of renal artery stenosis from medical images | |
| KR20160038038A (ko) | 최적화된 진단적 성과를 위한 경계 조건에서 혈류를 모형화하기 위한 방법과 시스템 | |
| KR20150122183A (ko) | 환자-특정 기하학적 모델들을 변경함으로써 치료들을 결정하기 위한 방법 및 시스템 | |
| ES2933276T3 (es) | Modelado específico del paciente de parámetros hemodinámicos en arterias coronarias | |
| Frigerio | Modelling strategies for non-invasive assessment of coronary fractional flow reserve | |
| Lo | Integration of patient-specific myocardial perfusion in CT-based FFR computations |