RU2145883C1 - Method for intraoperationally sanifying tracheobronchial tree - Google Patents
Method for intraoperationally sanifying tracheobronchial tree Download PDFInfo
- Publication number
- RU2145883C1 RU2145883C1 RU99110300A RU99110300A RU2145883C1 RU 2145883 C1 RU2145883 C1 RU 2145883C1 RU 99110300 A RU99110300 A RU 99110300A RU 99110300 A RU99110300 A RU 99110300A RU 2145883 C1 RU2145883 C1 RU 2145883C1
- Authority
- RU
- Russia
- Prior art keywords
- tube
- walls
- cuff
- trachea
- dead
- Prior art date
Links
Images
Landscapes
- Endoscopes (AREA)
Abstract
Description
Изобретение относится к области медицины, а именно к торакальной хирургии. The invention relates to medicine, namely to thoracic surgery.
Операции торакального профиля, как правило, проводятся под общей анестезией с искусственной вентиляцией легких (ИВЛ). Это предусматривает эндотрахеальную или эндобронхиальную интубацию специальной трубкой, которая в зависимости от конкретной клинической и хирургической ситуации может иметь 1 или 2 рабочих канала, соответствующее или большее число надувных манжет (обтураторов трахеи и бронхов). Вне зависимости от модели, конструкции и фирмы-изготовителя все оротрахеальные одноканальные интубационные трубки имеют по нашему определению верхнее "мертвое" пространство, а оротрахеобронхиальные 1- и 2-канальные интубационные трубки, кроме верхнего, имеют и нижнее "мертвое" пространство. Thoracic surgery, as a rule, is performed under general anesthesia with mechanical ventilation (mechanical ventilation). This involves endotracheal or endobronchial intubation with a special tube, which, depending on the specific clinical and surgical situation, can have 1 or 2 working channels, corresponding to or more inflatable cuffs (tracheal and bronchial obturators). Regardless of the model, design, and manufacturer, all orotracheal single-channel endotracheal tubes, by our definition, have an upper “dead” space, and orotracheobronchial 1- and 2-channel endotracheal tubes, in addition to the upper one, have a lower “dead” space.
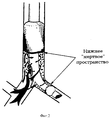
Верхнее "мертвое" пространство образовано голосовой щелью краниально, трахеальной надувной манжетой каудально, стенками трахеи и стенками заключенной в ней трубки латерально (фиг. 1). The upper “dead” space is formed by the cranial glottis, the tracheal inflatable cuff caudally, the tracheal walls and the walls of the tube enclosed in it laterally (Fig. 1).
Нижнее "мертвое" пространство образовано: трахеальной манжетой краниально, бронхиальной манжетой каудально, стенками надбифуркационного отдела трахеи, начальными отделами правого и левого главных бронхов и стенками заключенной в них трубки латерально (фиг. 2). The lower “dead” space is formed by the cranial tracheal cuff, the caudal bronchial cuff, the walls of the bifurcation of the trachea, the initial sections of the right and left main bronchi and the walls of the tube enclosed in them laterally (Fig. 2).
В связи с наличием указанных "мертвых" пространств возникает проблема полного удаления патологического содержимого носоглотки и желудка, гноя, мокроты, крови, которые неизбежно в большем или меньшем количестве в них скапливаются в процессе выполнения торакальной операции. In connection with the presence of these “dead” spaces, the problem arises of the complete removal of the pathological contents of the nasopharynx and stomach, pus, sputum, blood, which inevitably accumulate in more or less in them during the execution of a thoracic operation.
Наиболее сложную проблему в плане проведения адекватной и эффективной ИВЛ, предупреждения аспирации содержимого носоглотки и желудка, инфицированной мокроты, гноя, плеврального экссудата, крови в здоровые отделы ипси- и контралатерального легкого, профилактики развития обтурации трахеобронхиального дерева (ТБД) и асфиксии во время выполнения операции, а также ателектаза, аспирационной пневмонии и синдрома Мендельсона в раннем послеоперационном периоде, представляют больные торакального профиля. Статистика свидетельствует о самой высокой частоте развития перечисленных осложнений у пациентов, подвергшихся экстренным, срочным и плановым оперативным вмешательствам по жизненным показаниям при наличии у них большого количества гнойной мокроты (казеозная пневмония, абсцесс и гангрена легкого, пиопневмоторакс и тому подобные), продолжающегося массивного легочного кровотечения, а также эмпиемы плевры с бронхоплевральной фистулой (свищом) значительного диаметра и большим количеством гнойного экссудата в полости эмпиемы [У. Машин "Обезболивание при внутригрудных операциях". Москва, "Медицина", 1967, стр. 144-160; Л.К.Богуш, А.А.Травин, Ю.Л.Семененков "Операции на главных бронхах через полость перикарда", Москва, "Медицина", 1972, стр. 132-138; А.Л.Костюченко, Г.А.Ливанов. В.Т.Плешаков, М.Я.Матусевич, О.И.Жуков "Обеспечение безопасности операций по поводу заболеваний легких и плевры" в книге "Хирургия легких и плевры", Ленинград, "Медицина", 1988, стр. 335-339]. The most difficult problem is the provision of an adequate and effective mechanical ventilation, prevention of aspiration of the contents of the nasopharynx and stomach, infected sputum, pus, pleural exudate, blood into healthy sections of the ipsi and contralateral lung, prevention of the development of obstruction of the tracheobronchial tree (TBD) and asphyxiation during surgery , as well as atelectasis, aspiration pneumonia and Mendelssohn syndrome in the early postoperative period, are patients with a thoracic profile. Statistics indicate the highest incidence of these complications in patients who underwent emergency, urgent and planned surgical interventions for health reasons if they have a large amount of purulent sputum (caseous pneumonia, abscess and lung gangrene, pyopneumothorax and the like), ongoing massive pulmonary bleeding , as well as pleural empyema with bronchopleural fistula (fistula) of significant diameter and a large amount of purulent exudate in the empyema cavity [U. Mashin "Anesthesia for intrathoracic operations". Moscow, "Medicine", 1967, pp. 144-160; LK Bogush, A. A. Travin, Yu. L. Semenenkov "Operations on the main bronchi through the pericardial cavity", Moscow, "Medicine", 1972, pp. 132-138; A.L. Kostyuchenko, G.A. Livanov. V.T. Pleshakov, M.Ya. Matusevich, O.I. Zhukov "Ensuring the safety of operations for diseases of the lungs and pleura" in the book "Surgery of the lungs and pleura", Leningrad, "Medicine", 1988, pp. 335-339 ].
Широко известен способ интраоперационной санации трахеобронхиального дерева при проведении торакальных операций с искусственной вентиляцией легких, включающий герметизацию и изоляцию ТБД и легочной ткани путем интубации трахеи одноканальной трубкой с раздувающейся манжетой. Дополнительную изоляцию ТБД от носоглотки, пищевода и желудка проводят путем тампонады марлевым тампоном глотки и гортани в целях предупреждения затекания слюны, пищевых масс и желудочного сока в трахею через голосовую щель рядом с интубационной трубкой (фиг. 1 и 3). Санацию и удаление содержимого ротовой полости, глотки, гортани производят в конце операции перед экстубацией с помощью тупфера или путем аспирации с помощью катетера. Содержимое трахеобронхиального дерева также удаляют путем аспирации через интубационную трубку с помощью катетера [Г.П.Кубряков "Применение антигистаминных препаратов в хирургии" в книге "Вопросы анестезиологии и оперативной патофизиологии", Москва, 1959, стр. 91-103; Н. М.Садыков, Г.П.Кубряков "Техника интубации при операциях в грудной полости", там же, стр. 148-167]. The method of intraoperative rehabilitation of the tracheobronchial tree during thoracic surgery with artificial ventilation of the lungs is widely known, including sealing and isolation of the pulmonary tube and lung tissue by intubation of the trachea with a single-channel tube with an inflated cuff. Additional isolation of the LDP from the nasopharynx, esophagus and stomach is carried out by tamponade with a gauze swab of the pharynx and larynx in order to prevent the saliva, food masses and gastric juice from flowing into the trachea through the glottis near the endotracheal tube (Figs. 1 and 3). Sanitation and removal of the contents of the oral cavity, pharynx, and larynx are performed at the end of the operation before extubation with a tuffer or by aspiration with a catheter. The contents of the tracheobronchial tree is also removed by aspiration through an endotracheal tube using a catheter [G.P. Kubryakov "The use of antihistamines in surgery" in the book "Questions of anesthesiology and operative pathophysiology", Moscow, 1959, pp. 91-103; N. M. Sadykov, GP Kubryakov "The technique of intubation during operations in the chest cavity", ibid., Pp. 148-167].
Однако указанному способу присущи серьезные недостатки, особенно отрицательно сказывающиеся в случаях выполнения торакальных операций, а именно:
тампонада, в том числе тугая, глотки и гортани марлевым тампоном не решает проблему надежной изоляции верхнего "мертвого" пространства, так как содержимое носоглотки, пропитывая марлевый тампон, закономерно проникает в него рядом с интубационной трубкой через голосовую щель, а затем неизбежно затекает в ТБД и легочную ткань после распускания манжеты перед удалением интубационной трубки (фиг. 3). Превентивная установка в это пространство через голосовую щель постоянного катетера для регулярного отсасывания его содержимого во время выполнения операции, как это рекомендует ряд ранее цитированных авторов, не решает проблемы, а во многом ее усугубляет, так как облегчает затекание содержимого носоглотки и желудка через голосовую щель между интубационной трубкой и не менее жестким катетером;
тампонада глотки и гортани марлевым тампоном достаточно прочно фиксирует интубационную трубку, что затрудняет манипуляции ею (повороты и смещение по продольной оси), нередко крайне необходимые в процессе выполнения торакальных операций;
интубация одноканальной эндотрахеальной трубкой, частично решая проблему изоляции ТБД от носоглотки и желудка, не в состоянии полностью решить проблему защиты (изоляции) здоровых отделов ипси- и контралатерального легкого при наличии большого количества патологического содержимого, поступающего из патологических плевролегочных полостей.However, this method has inherent serious disadvantages, especially negatively affecting cases of thoracic surgery, namely:
tamponade, including tight, pharynx and larynx with a gauze swab, does not solve the problem of reliable isolation of the upper "dead" space, since the contents of the nasopharynx, impregnating the gauze swab, naturally penetrate it near the endotracheal tube through the glottis, and then inevitably flows into the pulmonary tube and lung tissue after opening the cuff before removing the endotracheal tube (Fig. 3). A preventive installation into this space through the glottis of the permanent catheter for regular suction of its contents during the operation, as recommended by a number of previously cited authors, does not solve the problem, but rather aggravates it, as it facilitates the flow of the contents of the nasopharynx and stomach through the glottis between endotracheal tube and no less rigid catheter;
tamponade of the pharynx and larynx with a gauze swab quite firmly fixes the endotracheal tube, which makes it difficult to manipulate it (turns and displacement along the longitudinal axis), which are often extremely necessary in the process of performing thoracic operations;
intubation with a single-channel endotracheal tube, partially solving the problem of isolation of TBD from the nasopharynx and stomach, is not able to completely solve the problem of protecting (isolating) the healthy sections of the ipsi and contralateral lung in the presence of a large number of pathological contents coming from pathological pleuropulmonary cavities.
Изложенные недостатки эндотрахеальной интубации привели к разработке и применению самых различных одно- и двухканальных трахеобронхиальных трубок, призванных одновременно решать проблему защиты и изоляции ТБД от полости носоглотки, пищевода и желудка, а также надежного разделения правых и левых отделов ТБД и осуществления однолегочной или перемежающейся ИВЛ, что стало самостоятельным разделом торакальной анестезиологии. При этом наибольшее применение получила трубка Карленса (фиг. 2). The stated shortcomings of endotracheal intubation led to the development and use of a wide variety of single and two-channel tracheobronchial tubes, designed to simultaneously solve the problem of protecting and isolating the TBD from the nasopharynx, esophagus and stomach, as well as the reliable separation of the right and left sections of the TBD and the implementation of one-lung or intermittent mechanical ventilation, which became an independent section of thoracic anesthesiology. In this case, the Carlens tube was most widely used (Fig. 2).
Известен способ интраоперационной санации ТБД при проведении торакальных операций с искусственной вентиляцией легких путем проведения по мере необходимости через соответствующий рабочий канал двухканальной оротрахеобронхиальной интубационной трубки Карленса (фиг. 2), специального катетера или фибробронхоскопа и удаления патологического содержимого ТБД путем его аспирации [Г.П.Кубряков "Вопросы анестезиологии и операционной патофизиологии", Москва, 1959, стр. 168-177]. There is a method of intraoperative rehabilitation of TBD during thoracic operations with artificial ventilation of the lungs by conducting, as necessary, through the appropriate working channel of a two-channel orotracheobronchial Carlens intubation tube (Fig. 2), a special catheter or fibrobronchoscope and removing the pathological contents of the TBD by aspiration [G.P. Kubryakov "Issues of anesthesiology and operational pathophysiology", Moscow, 1959, pp. 168-177].
Однако указанный способ санации ТБД не позволяет:
удалить неизбежно появляющееся в верхнем и нижнем "мертвых" пространствах патологическое содержимое даже при условии создания высокого разряжения в системе аспирации, подключенной к катетеру или фибробронхоскопу;
эвакуировать из легочной ткани патологический секрет, быстро и закономерно попадающий туда в силу проталкивания дистально по бронхам воздушно-газовой волной аппарата ИВЛ.However, this method of rehabilitation of the LDP does not allow:
remove the pathological contents that inevitably appear in the upper and lower "dead" spaces even if a high vacuum is created in the aspiration system connected to the catheter or fibrobronchoscope;
to evacuate a pathological secret from lung tissue that quickly and naturally gets there by virtue of pushing distally through the bronchi by the air-gas wave of the ventilator.
В качестве ближайшего аналога принят способ интраоперационной санации ТБД при проведении торакальных операций с искусственной вентиляцией легких (А. С. N 1289503, кл. МКИ A 61 M 16/00; 1987 г.). Авторы указанного изобретения использовали собственной конструкции оротрахеобронхиальную трубку типа Гебаурера, но с мобильной внутренней мембраной и 4 надувными манжетами, позволяющей проводить однолегочную искусственную вентиляцию, блокировать, изолировать и санировать правые и левые отделы ТБД. As the closest analogue, the method of intraoperative rehabilitation of LDP during thoracic surgery with mechanical ventilation was adopted (A. S. N 1289503, class MKI A 61 M 16/00; 1987). The authors of this invention used their own design of an orotracheobronchial tube of the Gebaurer type, but with a mobile internal membrane and 4 inflatable cuffs that allow one-lung artificial ventilation, block, isolate and sanitize the right and left sections of the LDP.
Санацию ТБД производят через интубационную трубку с помощью катетера, соединенного с системой аспирации (отсосом). При этом отличительной особенностью и преимуществом трубки является создание необходимой герметичности - отделения внутреннего пространства трубки от ТБД за счет плотного схватывания бронхиальной манжетой катетера внутри трубки. Sanitation of LDP is carried out through an endotracheal tube using a catheter connected to an aspiration system (suction). At the same time, a distinctive feature and advantage of the tube is the creation of the necessary tightness - separation of the inner space of the tube from the tube due to tight gripping of the catheter by the bronchial cuff inside the tube.
Остальные технические приемы не отличаются от общеизвестных. The remaining techniques are not different from the well-known.
По сравнению с известными и близкими аналогами (трубки Карленса, Кубрякова, Кипренского, Макинтоша-Литердаля, Брайтс-Смита-Солта, Гордона-Грина, Уайта и многих других) предложенная авторами конструкция трубки позволяет более надежно предупредить затекание патологического содержимого оперируемого легкого в контралатеральное и эффективнее удалить с помощью катетера патологическое содержимое ТБД. Compared with well-known and close analogues (Carlens, Kubryakov, Kiprensky, Macintosh-Literal, Brits-Smith-Salt, Gordon-Green, White, and many others), the tube design proposed by the authors more reliably prevents leakage of the pathological contents of the operated lung into the contralateral and it is more effective to remove the pathological contents of the LDP using a catheter.
Однако определенный положительный эффект трубки Н.С.Приходько и соавторов достигается за счет значительного усложнения ее конструкции, а следовательно, сопровождается трудностями ее промышленного производства и серийного изготовления, что препятствует ее клинической эксплуатации в широком круге практических учреждений. However, a certain positive effect of the tube by N.S. Prikhodko and co-authors is achieved due to a significant complication of its design, and therefore, is accompanied by difficulties in its industrial production and serial production, which impedes its clinical operation in a wide range of practical institutions.
Кроме того, правильная установка трубки в ТБД сложна в исполнении, а сама трубка позволяет проводить только однолегочную искусственную вентиляцию. Из-за наличия 4 надувных манжет работа с трубкой в процессе операции и ИВЛ требует постоянного внимания и контроля, а непредвиденное смещение трубки в ТБД, разрыв одной из манжет или мембраны, разделяющей трубку на два рабочих канала, может создать критическую и даже жизнеугрожающую ситуацию, так как в указанных случаях она приобретает характеристики одноканальной оротрахеобронхиальной трубки с двумя отверстиями. Таким образом, указанная трубка только отчасти решает проблему санации мертвых пространств ТБД. In addition, the correct installation of the tube in the LDP is difficult to perform, and the tube itself allows only one-lung ventilation. Due to the presence of 4 inflatable cuffs, working with the tube during the operation and mechanical ventilation requires constant attention and control, and the unexpected displacement of the tube in the tube, the rupture of one of the cuffs or the membrane that divides the tube into two working channels, can create a critical and even life-threatening situation, since in these cases it acquires the characteristics of a single-channel orotracheobronchial tube with two holes. Thus, this tube only partially solves the problem of sanitation of the dead spaces of the LDP.
Поэтому сохраняются все проблемы, возникающие при использовании интубационных оротрахеальных и оротрахеобронхиальных трубок, требуются все известные способы санации ТБД, но которые, к сожалению, не позволяют эвакуировать содержимое верхнего и нижнего "мертвых" пространств. Therefore, all the problems that arise when using endotracheal orotracheal and orotracheobronchial tubes are preserved, all known methods for rehabilitation of the LDP are required, but which, unfortunately, do not allow the contents of the upper and lower "dead" spaces to be evacuated.
Таким образом, дальнейшая разработка, внедрение и клиническая апробация в практике все новых моделей и типов интубационных трубок из более совершенных, в том числе термопластичных материалов, не смогла полностью решить проблему надежного, легко достижимого разделения правых и левых отделов ТБД и его санации, а следовательно, интра- и послеоперационных осложнений, в том числе жизнеугрожающих и приводящих к смерти больных. Это обусловлено тем, что вне зависимости от типа, конструкции, модели и изготовляющей трубки фирмы всегда возникает верхнее или нижнее "мертвые" пространства, эвакуация патологического содержимого которых невозможна всеми известными способами, включая фибробронхоскопию, так как их основополагающий принцип (концепция) конструирования трубок не изменилась. Поэтому отсутствуют эффективные способы санации указанных пространств, что не позволяет обезопасить как проведение самой торакальной операции и ИВЛ, так и предупредить развитие опасных интра- и ранних послеоперационных осложнений у крайне тяжелой группы больных с патологией органов дыхания, поступающих на операцию с отделением большого количества гнойной мокроты, экссудата и особенно крови в ТБД из плевролегочных полостей. Thus, the further development, implementation and clinical testing in practice of all new models and types of endotracheal tubes from more advanced, including thermoplastic materials, could not completely solve the problem of reliable, easily achievable separation of the right and left sections of the LDP and its rehabilitation, and therefore , intra- and postoperative complications, including life-threatening and death-causing patients. This is due to the fact that regardless of the type, design, model, and manufacturing tube of the company, there always arise upper or lower “dead” spaces, the evacuation of the pathological contents of which is impossible by all known methods, including fibrobronchoscopy, since their fundamental principle (concept) of tube construction is not has changed. Therefore, there are no effective ways to rehabilitate these spaces, which does not allow to protect both the thoracic operation and mechanical ventilation, and to prevent the development of dangerous intra- and early postoperative complications in an extremely severe group of patients with respiratory pathology who receive surgery with the separation of a large amount of purulent sputum , exudate and especially blood in TBD from pleuropulmonary cavities.
Задачей изобретения является создание более простого, доступного, надежного, безопасного и эффективного способа интраоперационной санации ТБД при проведении торакальных операций с ИВЛ через все известные и нашедшие практическое применение интубационные трубки, позволяющего снизить частоту и тяжесть развития интра- и послеоперационных бронхолегочных осложнений и обусловленных ими летальных исходов. The objective of the invention is the creation of a simpler, affordable, reliable, safe and effective method for intraoperative rehabilitation of LDP during thoracic surgery with mechanical ventilation through all known and found practical application of endotracheal tubes, which reduces the frequency and severity of the development of intra- and postoperative bronchopulmonary complications and the lethal complications caused by them outcomes.
Сущность изобретения состоит в том, что в способе интраоперационной санации трахеобронхиального дерева при проведении торакальных операций с искусственной вентиляцией легких, включающей эндотрахеальную интубацию с достижением герметизации трахеобронхиального дерева, изоляции его от гортани и глотки, разделения его правых и левых отделов с помощью надувных манжет и последующее проведение санации этих отделов путем регулярного отсасывания патологического содержимого с помощью катетера или фибробронхоскопа, проведенных через интубационную трубку, дополнительно осуществляют санацию верхнего "мертвого" пространства, образованного голосовой щелью краниально, трахеальной манжетой каудально, стенками трахеи и стенками заключенной в ней трубки латерально и нижнего "мертвого" пространства, образованного трахеальной манжетой краниально, бронхиальной манжетой каудально, стенками надбифуркационного отдела трахеи, начальными отделами правого и левого главных бронхов и стенками заключенной в них трубки с помощью фибробронхоскопа, который проводят в трахею через голосовую щель параллельно интубационной трубке и/или через культю соответствующего пересеченного бронха со стороны плевральной полости, продвигая его в область бифуркации трахеи с последовательным распусканием манжет до полного удаления патологического содержимого. The essence of the invention lies in the fact that in the method of intraoperative rehabilitation of the tracheobronchial tree during thoracic surgery with artificial lung ventilation, including endotracheal intubation with the achievement of sealing the tracheobronchial tree, isolating it from the larynx and pharynx, separating its right and left departments using inflatable cuffs and subsequent reorganization of these departments by regular suction of pathological contents using a catheter or fibrobronchoscope conducted through an intub the tube, additionally carry out the sanitation of the upper "dead" space formed by the glottis cranially, the tracheal cuff caudally, the walls of the trachea and the walls of the tube enclosed in it laterally and the lower "dead" space formed by the tracheal cuff cranially, the bronchial cuff caudally, the walls of the bifurcation section of the trachea , the initial sections of the right and left main bronchi and the walls of the tube enclosed in them using a fibrobronchoscope, which is carried out into the trachea through the voices a slit parallel to the endotracheal tube and / or through the stump of the corresponding crossed bronchus from the pleural cavity, moving it into the bifurcation of the trachea with the consecutive opening of the cuffs until the pathological contents are completely removed.
Использование изобретения позволяет получить следующий технический результат:
упростить выбор оптимальной конструкции интубационной трубки и ее диаметра в каждом конкретном случае врожденной и приобретенной патологии органов дыхания, средостения и диафрагмы;
увеличить число случаев использования одноканальных интубационных трубок N 9, 10 и 11, характеризующихся более простой техникой введения и фиксации в ТБД, проведение через них катетера и фибробронхоскопа;
повысить эффективность санации трахеобронхиального дерева во время выполнения и при окончании торакальной операции у больных патологией органов дыхания, выделяющих значительное количество инфицированной мокроты, гноя, плеврального экссудата или крови за счет применения катетеров и фибробронхоскопов с большим диаметром рабочего канала;
полностью исключить интра- и послеоперационное затекание в здоровые отделы правого и левого легкого патологического содержимого трахеобронхиального дерева, заключенного в "мертвых" пространствах, ограниченных краниально голосовой щелью, каудально трахеальной манжетой интубационной трубки, а также между трахеальной и бронхиальными манжетами, что ранее было недостижимо;
эффективно предупредить во время выполнения торакальной операции массивную обтурацию бронхов, приводящую к асфиксии, а в послеоперационном периоде - к ателектазу и пневмонии ипси- и /или/ контралатерального легкого;
улучшить результаты хирургического лечения больных патологией органов дыхания, относящихся к наиболее сложной и тяжелой группе, характеризующихся наличием жизненных показаний к выполнению операций, в том числе в экстренном и срочном порядке, за счет снижения числа и тяжести плевролегочных интра- и послеоперационных осложнений.Using the invention allows to obtain the following technical result:
to simplify the choice of the optimal design of the endotracheal tube and its diameter in each case of congenital and acquired pathology of the respiratory system, mediastinum and diaphragm;
to increase the number of cases of the use of single-channel endotracheal tubes N 9, 10 and 11, characterized by a simpler technique of insertion and fixation in the tube, passing through them a catheter and a fiber bronchoscope;
to increase the efficiency of the rehabilitation of the tracheobronchial tree during and at the end of a thoracic operation in patients with respiratory tract pathology that secrete a significant amount of infected sputum, pus, pleural exudate or blood through the use of catheters and fibrobronchoscopes with a large working channel diameter;
to completely exclude intra- and postoperative leakage into the healthy sections of the right and left lung of the pathological contents of the tracheobronchial tree enclosed in “dead” spaces bounded by the cranial glottis, caudally tracheal cuff of the endotracheal tube, and also between the tracheal and bronchial cuffs, which was previously unattainable;
to effectively prevent massive obstruction of the bronchi during thoracic surgery, leading to asphyxiation, and in the postoperative period to atelectasis and pneumonia of the ipsi and / or / contralateral lung;
to improve the results of surgical treatment of patients with respiratory diseases, belonging to the most complex and difficult group, characterized by the presence of vital indications for performing operations, including in an emergency and urgent manner, by reducing the number and severity of pleuropulmonary intra- and postoperative complications.
В процессе выполнения экстренных и срочных хирургических вмешательств, их анестезиологического и эндоскопического обеспечения, особенно в ургентных ситуациях у больных с легочными и легочно- плевральными кровотечениями, обусловленных гангреной, казеозной пневмонией, фиброзно-кавернозным туберкулезом или раком легкого, установлены факты обнаружения значительного объема крови, гноя или мокроты в ТБД оперированного и /или/ контралатерального легкого при окончании операции, в момент удаления интубационной трубки, в том числе при эндоскопическом контроле с помощью фибробронхоскопа и при условии осуществления тщательной и регулярной санации ТБД в процессе выполнения самой хирургической операции. Обнаруженные факты убедили в том, что патологическое содержимое в ТБД, в первую очередь жидкая кровь и ее сгустки, оказывалось в оперированном и /или/ контралатеральном легком после распускания трахеальной и /или/ бронхиальной манжет. Следовательно, в процессе выполнения операции патологическое содержимое скапливалось в "мертвых" пространствах и не было эвакуировано путем использования стандартных и общепринятых способов его удаления. Были выявлены также больные, у которых неожиданно развивалась острая или резко усугублялась исходная легочно-сердечная недостаточность сразу после окончания операции, либо в первые 3-5 суток после нее, а при лечебно-диагностических трахеобронхоскопиях в послеоперационном периоде была обнаружена кровь или гнойная мокрота в контралатеральном легком, и которые до- и в процессе выполнения операции в контралатеральном легком не обнаруживались. Кроме того, у ряда больных была диагностирована послеоперационная пневмония, в том числе единственного легкого, что потребовало проведения длительной ИВЛ через трахеостому. Был сделан вывод о том, что причиной пневмонии была аспирация больным содержимого "мертвых" пространств в процессе выполнения или при окончании хирургического вмешательства в момент подготовки и осуществления экстубации больного. In the process of performing urgent and urgent surgical interventions, their anesthetic and endoscopic support, especially in urgent situations in patients with pulmonary and pulmonary pleural bleeding caused by gangrene, caseous pneumonia, fibrocavernous tuberculosis or lung cancer, the detection of significant blood volume was established, pus or sputum in the TBD of the operated and / or / contralateral lung at the end of the operation, at the time of removal of the endotracheal tube, including endoscopy scopic control using fibreoptic bronchoscope and subject of careful and regular readjustment during LDP execute the surgery. The discovered facts convinced that the pathological contents in the TBD, primarily liquid blood and its clots, appeared in the operated and / or / contralateral lung after the tracheal and / or / bronchial cuffs were opened. Therefore, during the operation, the pathological contents accumulated in the “dead” spaces and were not evacuated using standard and generally accepted methods for its removal. Patients were also identified who suddenly developed acute or sharply aggravated initial pulmonary heart failure immediately after the operation, or in the first 3-5 days after it, and during treatment and diagnostic tracheobronchoscopy in the postoperative period, blood or purulent sputum was found in the contralateral lung, and which before and during the operation in the contralateral lung were not detected. In addition, a number of patients were diagnosed with postoperative pneumonia, including a single lung, which required long-term mechanical ventilation through a tracheostomy. It was concluded that the cause of pneumonia was the aspiration of the contents of the “dead” spaces by the patient during the execution or at the end of the surgical intervention at the time of preparation and implementation of the extubation of the patient.
Таким образом, была установлена причинно-следственная связь между патологическим содержимым верхнего и нижнего "мертвых" пространств ТБД и развитием интра- и послеоперационных бронхолегочных осложнений, обусловленных отсутствием адекватной санации указанных "мертвых" пространств известными и общепринятыми анестезиологическими и бронхоскопическими способами. Thus, a causal relationship was established between the pathological contents of the upper and lower "dead" spaces of the TBD and the development of intra- and postoperative bronchopulmonary complications due to the lack of adequate sanitation of these "dead" spaces by known and generally accepted anesthetic and bronchoscopic methods.
Изложенное послужило обоснованием для разработки нового способа санации трахеобронхиального дерева и предупреждения жизнеугрожающих бронхолегочных послеоперационных осложнений при выполнении торакальных операций под общей анестезией с ИВЛ через различной конструкции интубационные трубки. The foregoing served as a justification for the development of a new method for the rehabilitation of the tracheobronchial tree and the prevention of life-threatening bronchopulmonary postoperative complications when performing thoracic operations under general anesthesia with mechanical ventilation through various designs of endotracheal tubes.
Способ осуществляется следующим образом. The method is as follows.
При выполнении экстренной, срочной или плановой торакальной операции под общей анестезией с использованием ИВЛ осуществляют показанную эндотрахеальную или эндобронхиальную интубацию одно- или двухканальной трубкой, достигая при этом полной герметизации ТБД и разделения его правых и левых отделов с помощью надувных манжет. When performing an emergency, urgent, or planned thoracic operation under general anesthesia using mechanical ventilation, the indicated endotracheal or endobronchial intubation is performed with a single or double channel tube, while achieving complete sealing of the LDP and separation of its right and left sections using inflatable cuffs.
В процессе выполнения хирургического вмешательства осуществляют регулярную санацию ТБД путем отсасывания его содержимого (мокроты, гноя, экссудата или крови) с помощью специального катетера или фибробронхоскопа. Кратность манипуляций зависит от количества содержимого ТБД, положения больного на операционном столе, характера и объема выполняемого оперативного вмешательства и других факторов. Одновременно постоянно контролируют герметичность манжет, правильность установки и фиксации интубационной трубки в ТБД, полноту разобщения его правого и левого отделов. In the process of performing a surgical intervention, regular rehabilitation of the LDP is carried out by aspirating its contents (sputum, pus, exudate or blood) using a special catheter or fibrobronchoscope. The multiplicity of manipulations depends on the amount of LDP contents, the position of the patient on the operating table, the nature and extent of the surgical intervention performed, and other factors. At the same time, they constantly monitor the tightness of the cuffs, the correct installation and fixation of the endotracheal tube in the tube, the completeness of separation of its right and left sections.
Наиболее часто заполнение "мертвых" пространств патологическим содержимым происходит при латеральном и абдоминальном положении больного и опущенном головном конце операционного стола; технической сложности первоначальной интубации и оптимальной установки интубационной трубки в ТБД; длительных хирургических манипуляциях на трахее, главных бронхах, средостении, значительных латеральных тракциях оперируемого легкого; выполнении операции на фоне продолжающегося массивного легочного кровотечения, интраоперационного прорыва эхинококковой кисты, абсцесса, полости эмпиемы в ТБД; осуществлении операций типа плеврэктомии, экстраплеврального пневмолиза, фенестрации эмпиемы плевры, торакопластики, пневмотомии, ряда экономных резекций легких с помощью механических сшивающих аппаратов без раздельной обработки элементов корня, операций на пищеводе и других органах средостения. При перечисленных хирургических вмешательствах с использованием известных методик полностью исключалась возможность контроля и санации верхнего "мертвого" пространства, образованного голосовой щелью краниально, трахеальной манжетой каудально, стенками трахеи и стенками заключенной в ней трубкой латерально, а также нижнего "мертвого" пространства, образованного трахеальной манжетой краниально, бронхиальной манжетой каудально, стенками надбифуркационного отдела трахеи, начальными отделами правого и левого главных бронхов и стенками заключенной в них трубки латерально со стороны вскрытой плевральной полости или средостения через культю пересеченного бронха, так как методика и техника выполнения указанных операций не предусматривает пересечение крупных бронхов. Most often, the filling of "dead" spaces with pathological contents occurs with the lateral and abdominal position of the patient and the head end of the operating table lowered; the technical complexity of the initial intubation and the optimal installation of the endotracheal tube in the tube; prolonged surgical manipulations on the trachea, main bronchi, mediastinum, significant lateral tractions of the operated lung; performing an operation against the background of ongoing massive pulmonary hemorrhage, intraoperative breakthrough of an echinococcal cyst, abscess, empyema cavity in TBD; performing operations such as pleurectomy, extrapleural pneumolysis, pleural empyema fenestration, thoracoplasty, pneumotomy, a number of economical lung resections using mechanical staplers without separate processing of root elements, operations on the esophagus and other organs of the mediastinum. With the above surgical interventions using well-known techniques, the possibility of monitoring and debridement of the upper "dead" space formed by the cranial glottis, caudal tracheal cuff, the tracheal walls and the walls of the tube enclosed in it laterally, and the lower "dead" space formed by the tracheal cuff was completely excluded cranial, bronchial cuff caudally, the walls of the bifurcation of the trachea, the initial sections of the right and left main bronchi and the walls encapsulated therein pipe laterally from the pleural cavity or dissected through mediastinal intersected bronchial stump, as a technique and equipment for performing these operations does not include the intersection of major bronchi.
Защита ТБД и его максимально эффективная санация на всех этапах выполнения хирургического вмешательства на фоне перечисленных конкретных клинических ситуаций особенно усложняется при однолегочной ИВЛ на протяжении всей операции, при вынужденном использовании одноканальной интубационной трубки с одной манжетой, расположенной в правом или левом главном бронхе. Это связано с тем, что значительно увеличивается объем верхнего "мертвого" пространства не только за счет трахеи и ипсилатерального главного бронха, но и за счет бронхиального дерева контралатерального легкого. Последнее наблюдается при нередком использовании стандартной одноканальной эндотрахеальной трубки с одной манжетой в качестве эндобронхиальной при операции пульмонэктомии по поводу разрушенного легкого, казеозной пневмонии, гангрены, центрального рака с ателектазом всего легкого и ряда других операций, что, к сожалению, продолжает использоваться на практике. The protection of TBD and its most effective rehabilitation at all stages of surgical intervention against the backdrop of the specific clinical situations listed above is especially complicated with one-lung mechanical ventilation throughout the operation, with the forced use of a single-channel endotracheal tube with one cuff located in the right or left main bronchus. This is due to the fact that the volume of the upper "dead" space increases significantly not only due to the trachea and ipsilateral main bronchus, but also due to the bronchial tree of the contralateral lung. The latter is observed with the frequent use of a standard single-channel endotracheal tube with one cuff as an endobronchial tube during a pulmonectomy operation for a destroyed lung, caseous pneumonia, gangrene, central cancer with atelectasis of the entire lung and a number of other operations, which, unfortunately, continues to be used in practice.
Учитывая все вышеизложенное, а также конкретные тип и конструкцию интубационной трубки, выбранной для осуществления ИВЛ, защиту ТБД, санацию "мертвых" пространств как текущую, так и завершающую, обеспечивающую профилактику развития интра- и послеоперационных осложнений, осуществляют следующим образом:
1) при выполнении хирургических вмешательств, не сопровождающихся техническими манипуляциями на крупных (сегментарном, долевом или главном) бронхах, которые могли бы позволить проведение катетера или фибробронхоскопа через культю бронха для санации верхнего и нижнего "мертвого" пространства, осуществляют путем выполнения фибробронхоскопии через голосовую щель рядом и параллельно с интубационной трубкой, не меняя при этом положение самой трубки в ТБД. После прохождения фибробронхоскопом голосовых связок и осмотра верхнего "мертвых" пространств осуществляют его тщательную санацию путем отсасывания содержимого через рабочий канал фибробронхоскопа под контролем зрения. После этого распускают трахеальную манжету (при наличии 2 и более манжет) и также под контролем зрения тщательно эвакуируют содержимое нижнего "мертвого" пространства, а при необходимости - и ТБД правого и левого легкого. Санацию верхнего и нижнего "мертвых" пространств завершают последовательным раздуванием манжет и мероприятиями по подготовке больного к экстубации;
2) при выполнении операций, сопровождающихся пересечением крупного бронха (сегментарного, долевого или главного), при выполнении операций резекций легких и пульмонэктомий, а также трахеобронхопластических операций перед этапом ушивания культи бронха, наложения трахеобронхиального или межбронхиального анастомоза непосредственно через пересеченный бронх или трахею вводят фибробронхоскоп и после осмотра соответствующих отделов трахеобронхиального дерева осуществляют санацию нижнего "мертвого" пространства, не распуская при этом трахеальную манжету. Затем медленно и неполностью распускают трахеальную манжету с одновременным отсасыванием содержимого верхнего "мертвого" пространства. При наличии в нем густого, вязкого содержимого, в том числе сгустков крови, полностью распускают трахеальную манжету, входят в верхнее "мертвое" пространство фибробронхоскопом и под контролем зрения осуществляют полную и завершающую его санацию с последующим извлечением бронхоскопа из ТБД. Вновь раздувают трахеальную и бронхиальную манжеты, операцию завершают по общепринятым правилам;
3) в сложных клинических ситуациях, особенно при выполнении операций на фоне продолжающегося или нарастающего в интенсивности легочного кровотечения, комбинируют 1-й и 2-й варианты санации ТБД на отдельных этапах выполнения хирургического вмешательства и после его окончания. Последовательность применения 1-го и 2-го вариантов определяют по конкретной сложившейся клинической ситуации во время выполнения хирургического вмешательства.Given all of the above, as well as the specific type and design of the endotracheal tube selected for the implementation of mechanical ventilation, the protection of the TBD, the reorganization of the “dead” spaces, both current and final, providing prophylaxis for the development of intra- and postoperative complications, is carried out as follows:
1) when performing surgical interventions that are not accompanied by technical manipulations on large (segmental, lobar or main) bronchi, which could allow a catheter or a fibrobronchoscope to be inserted through the bronchus stump to sanitize the upper and lower "dead" spaces, it is performed by performing fibrobronchoscopy through the glottis next to and in parallel with the endotracheal tube, without changing the position of the tube itself in the tube. After passing through the vocal cords with a fibrobronchoscope and examining the upper "dead" spaces, it is thoroughly sanitized by suctioning the contents through the working channel of the fibrobronchoscope under visual control. After this, the tracheal cuff is opened (in the presence of 2 or more cuffs) and the contents of the lower "dead" space, and if necessary, the LDP of the right and left lungs, are carefully evacuated as well. Remediation of the upper and lower "dead" spaces is completed by sequential inflation of cuffs and measures to prepare the patient for extubation;
2) when performing operations involving the intersection of a large bronchus (segmental, lobar or main), when performing operations of resections of the lungs and pulmonectomy, as well as tracheobronchoplasty operations before the stage of suturing the bronchus stump, applying a tracheobronchial or interbronchial anastomosis, a fibrobronchoscope is inserted directly through the crossed bronchus or trachea after examining the relevant sections of the tracheobronchial tree, the lower dead space is reorganized without dissolving ealnuyu cuff. Then slowly and incompletely dissolve the tracheal cuff with the simultaneous suction of the contents of the upper "dead" space. If it contains thick, viscous contents, including blood clots, the tracheal cuff is completely dissolved, they enter the upper “dead” space with a fibrobronchoscope and, under the control of vision, it is completely and completely rehabilitated, followed by extraction of the bronchoscope from the TBD. Once again, the tracheal and bronchial cuffs are inflated, the operation is completed according to generally accepted rules;
3) in difficult clinical situations, especially when performing operations against a background of ongoing or increasing in intensity pulmonary hemorrhage, the 1st and 2nd options for rehabilitation of the TBD at the individual stages of the surgical intervention and after it are combined are combined. The sequence of application of the 1st and 2nd options is determined by the specific prevailing clinical situation during surgery.
Способ прошел клинические испытания при выполнении экстренных и плановых торакальных операций у больных казеозной пневмонией, фиброзно-кавернозным туберкулезом, эмпиемой плевры с бронхоплевральным свищом, раком легкого. Наиболее часто при указанных патологиях способ применен при выполнении экстренных операций на фоне продолжающегося или нарастающего в своей интенсивности легочного кровотечения по жизненным показаниям в ургентной ситуации при ограниченном объеме и времени дооперационного обследования и подготовки больного к операции. The method has passed clinical trials when performing emergency and planned thoracic operations in patients with caseous pneumonia, fibrocavernous tuberculosis, pleural empyema with bronchopleural fistula, lung cancer. Most often, with these pathologies, the method is used when performing emergency operations against the background of ongoing or increasing in its intensity pulmonary hemorrhage according to vital indications in an urgent situation with a limited amount and time of preoperative examination and preparation of the patient for surgery.
Пример. Больная Д-ва А.А., 33 лет, номер истории болезни 266, находилась на лечении в ТКБ N 7 КЗ г. Москвы с 28.01.97 по 19.02.97. Example. Patient D-va A.A., 33 years old, medical history number 266, was treated at TKB No. 7 of the KZ of Moscow from 01/28/97 to 02/19/97.
Доставлена машиной скорой помощи из дома с диагнозом "Туберкулез легких. Кровохарканье". Больна туберкулезом более года, практически не лечилась. Легочное кровотечение (ЛК) рецидивировало в течение 2 месяцев, что и явилось причиной приезда больной в г. Москву. Последний эпизод ЛК развился за 20 ч до госпитализации и сопровождался интенсивным кровохарканьем. Delivered by ambulance from home with a diagnosis of Pulmonary Tuberculosis. Hemoptysis. She has been sick with tuberculosis for more than a year and has practically not been treated. Pulmonary hemorrhage (LC) recurred within 2 months, which was the reason for the patient's arrival in Moscow. The last episode of LA developed 20 hours before hospitalization and was accompanied by intense hemoptysis.
В приемном отделении больницы пациентка за два часа откашляла около 100 мл слизистой мокроты с обильной примесью крови. В торакальном отделении назначена комплексная гемостатическая терапия, включая искусственную гипотензию Пентамином. На этом фоне легочное кровотечение носило волнообразный ложнорецидивирующий характер с периодами прекращения кровохарканья и его возобновления при подъеме систолического артериального давления до 115-135 мм рт.ст. При первичной фибробронхоскопии сторону и локализацию источника легочного кровотечения установить не удалось. На рентгенограммах, на фоне малоочерченных полиморфных очаговых теней в C1-C5 и C6 левого легкого определялись отчетливые признаки гиповентиляции C6-C10 со смещением средостения в указанную сторону. С утра 03.02.97 несмотря на постоянно поддерживаемую гипотензию с АД 95/60 интенсивность кровохарканья вновь увеличилась. Поднаркозная жесткая трахеобронхоскопия на операционном столе выявила интенсивное поступление алой крови из левого главного бронха. После аспирации жидкой крови и сгустков установлено, что источник кровотечения локализуется в нижней доле. Детальный осмотр ТБД невозможен в силу непрерывного поступления свежей крови. После установки поролонового обтуратора в нижнедолевой бронх с обтурацией бронха C6 поступление крови в ТБД полностью прекратилось. In the hospital admission department, the patient coughed up about 100 ml of sputum mucus with a plentiful admixture of blood in two hours. In the thoracic department, complex hemostatic therapy was prescribed, including artificial hypotension by Pentamin. Against this background, pulmonary hemorrhage was wavy, false-recurring in nature with periods of cessation of hemoptysis and its resumption when the systolic blood pressure rose to 115-135 mm Hg. In primary fibrobronchoscopy, the side and localization of the source of pulmonary hemorrhage could not be established. On radiographs, against the background of poorly defined polymorphic focal shadows in C1-C5 and C6 of the left lung, distinct signs of hypoventilation C6-C10 with a shift of the mediastinum to the indicated side were determined. In the morning of 02/03/97, despite constantly maintained hypotension with blood pressure of 95/60, the intensity of hemoptysis increased again. An anesthetic stiff tracheobronchoscopy on the operating table revealed an intense flow of red blood from the left main bronchus. After aspiration of liquid blood and clots, it was found that the source of bleeding is localized in the lower lobe. A detailed examination of the TBD is not possible due to the continuous flow of fresh blood. After installing a foam rubber obturator in the lower lobe bronchus with obstruction of the C6 bronchus, blood flow to the TBD completely stopped.
Диагностирован нарастающий вариант легочного кровотечения с угрозой перехода в асфиктический. Учитывая наличие жизнеугрожающего легочного кровотечения, клинико-рентгенологические и эндоскопические признаки тотальной гемообтурации и гемоаспирации нижней доли левого легкого, неэффективность проводимой гемостатической терапии, угрозу развития асфиксии и гемоаспирационной пневмонии, решено по жизненным показаниям в экстренном порядке выполнить удаление нижней доли из передне-боковой межреберной торакотомии. A growing variant of pulmonary hemorrhage with the threat of transition to asphyxia was diagnosed. Given the presence of life-threatening pulmonary hemorrhage, clinical, radiological, and endoscopic signs of total hemobstruction and hemoaspiration of the lower lobe of the left lung, the ineffectiveness of hemostatic therapy, the threat of developing asphyxiation and hemoaspiration pneumonia, it was decided to urgently remove the lower lobe from the antero-lateral intercostal costus according to vital signs .
Интубация двухпросветной оротрахеобронхиальной правой трубкой прошла без технических особенностей. После торакотомии, при ревизии легкого обнаружено, что нижняя доля значительно уменьшена в объеме, багрово-синюшного цвета, плотной консистенции, содержит в корне бугристое образование до 4 см в диаметре, муфтообразно охватывающее нижнедолевой бронх дистальнее отхождения бронха C6. В C1-C2 и C6 мелкие, плотные казеозные очаги. Начата нижняя лобэктомия. После выделения и пересечения нижней легочной вены с помощью аппарата УКСН-25 отмечено усиление поступления крови через левый канал интубационной трубки. Эндоскопически подтверждено продолжающееся легочное кровотечение через поролоновый бронхообтуратор и рядом с ним определена нарастающая угроза асфиксии на операционном столе. В экстренном порядке наложен сшивающий аппарат УО-60 на корень нижней доли, последняя отсечена и удалена. При интраоперационном исследовании макропрепарата обнаружена солидного строения опухоль со смешанным ростом, исходящая из бронха базальных сегментов, а также апоплексия кровью C6-C10. Тщательная аспирация крови из ТБД. Фибробронхоскопия без экстубации больного. Бронхоскоп проведен рядом с интубационной трубкой через голосовую щель. Удалено небольшое количество слизистого содержимого из верхнего "мертвого" пространства. Распущена трахеальная манжета, после чего сразу же обнаружена жидкая кровь и сгустки в нижнем "мертвом" пространстве. Проведена аспирация. Бронхоскоп проведен в надбифуркационный отдел трахеи. Удалены сгустки из левого главного бронха, а также небольшое количество жидкой крови из правых отделов трахеобронхиального дерева. Фибробронхоскоп удален. Трахеальная манжета вновь раздута. Бронхиальная манжета при этом не распускалась. Операция закончена. Больная экстубирована и повторно проведена жесткая бронхоскопия с завершающей санацией и осмотром ТБД. Intubation with a double-lumen orotracheobronchial right tube passed without technical features. After thoracotomy, during lung revision, it was found that the lower lobe was significantly reduced in volume, purple-cyanotic color, dense consistency, contains a tuberous formation in the root up to 4 cm in diameter, clutch-like covering the lower lobar bronchus distal to the discharge of bronchus C6. In C1-C2 and C6, small, dense caseous lesions. Lower lobectomy started. After isolation and intersection of the inferior pulmonary vein using the UKSN-25 apparatus, an increase in blood flow through the left channel of the endotracheal tube was noted. Endoscopically confirmed ongoing pulmonary hemorrhage through a foam bronchial obturator and next to it an increasing threat of asphyxiation on the operating table was determined. In an emergency, a UO-60 stapler was placed on the root of the lower lobe, the last cut off and removed. An intraoperative study of a macrodrug revealed a solid structure of a mixed-growth tumor emanating from the bronchus of the basal segments, as well as C6-C10 blood apoplexy. Thorough aspiration of blood from TBD. Fibrobronchoscopy without extubation of the patient. A bronchoscope was placed next to the endotracheal tube through the glottis. Removed a small amount of mucous contents from the upper "dead" space. The tracheal cuff is dissolved, after which liquid blood and clots are immediately detected in the lower "dead" space. Held aspiration. A bronchoscope was placed in the superbifurcation section of the trachea. Clots from the left main bronchus, as well as a small amount of liquid blood from the right sections of the tracheobronchial tree, were removed. Fibrobronchoscope removed. The tracheal cuff is again inflated. The bronchial cuff did not open. The operation is completed. The patient was extubated and re-performed a rigid bronchoscopy with final rehabilitation and examination of the LDP.
Послеоперационный период протекал гладко. Выписана с рекомендацией продолжения терапии в противотуберкулезном учреждении, диспансерного наблюдения у онколога. The postoperative period was uneventful. Discharged with a recommendation to continue therapy in a tuberculosis institution, medical examination by an oncologist.
Гистологичекое заключение: высокодифференцированный эпидермоидный рак (карцинод) нижнедолевого бронха, бронхоэктазы, очаговый туберкулез в фазе инфильтрации, ВК "-". Histological conclusion: highly differentiated epidermoid cancer (carcinod) of the lower lobe bronchus, bronchiectasis, focal tuberculosis in the infiltration phase, VK "-".
Claims (1)
Priority Applications (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| RU99110300A RU2145883C1 (en) | 1999-05-26 | 1999-05-26 | Method for intraoperationally sanifying tracheobronchial tree |
Applications Claiming Priority (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| RU99110300A RU2145883C1 (en) | 1999-05-26 | 1999-05-26 | Method for intraoperationally sanifying tracheobronchial tree |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| RU2145883C1 true RU2145883C1 (en) | 2000-02-27 |
Family
ID=20219917
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| RU99110300A RU2145883C1 (en) | 1999-05-26 | 1999-05-26 | Method for intraoperationally sanifying tracheobronchial tree |
Country Status (1)
| Country | Link |
|---|---|
| RU (1) | RU2145883C1 (en) |
Cited By (1)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| RU2483683C1 (en) * | 2011-12-29 | 2013-06-10 | Ирина Владимировна Грицкова | Method of treating trophic injuries of larynx and trachea in patients with tracheostoma on long-term artificial lung ventilation |
-
1999
- 1999-05-26 RU RU99110300A patent/RU2145883C1/en active
Non-Patent Citations (1)
| Title |
|---|
| 3. ЯКОВЛЕВ В.И., БОЕВ Ю.Н. Приспособление к фибробронхоскопу для получения эндобронхиального аспидата. Здравоохр. Белорус. - 1990, N1, с.58 и 59. * |
Cited By (1)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| RU2483683C1 (en) * | 2011-12-29 | 2013-06-10 | Ирина Владимировна Грицкова | Method of treating trophic injuries of larynx and trachea in patients with tracheostoma on long-term artificial lung ventilation |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| RU2140211C1 (en) | Method of surgical treatment of patients with pathology of respiratory organs complicated with pulmonary hemorrhages | |
| Massard et al. | Tracheobronchial lacerations after intubation and tracheostomy | |
| Firlinger et al. | Endoscopic one-way valve implantation in patients with prolonged air leak and the use of digital air leak monitoring | |
| Okike et al. | Bronchoplastic procedures in the treatment of carcinoid tumors of the tracheobronchial tree | |
| SU852321A1 (en) | Method of treating acute purulent diseases of lungs and pleura of children | |
| Yoo et al. | Disconnection technique with a bronchial blocker for improving lung deflation: a comparison with a double-lumen tube and bronchial blocker without disconnection | |
| Santini et al. | Iatrogenic air leak successfully treated by bronchoscopic placement of unidirectional endobronchial valves | |
| Chow et al. | Fatal massive upper respiratory tract haemorrhage: an unusual complication of localized amyloidosis of the larynx | |
| RU2145883C1 (en) | Method for intraoperationally sanifying tracheobronchial tree | |
| Cerchia et al. | Pediatric thoracoscopy and bronchial blockers: the continued search for the ideal one-lung ventilation | |
| Grillo | Acquired tracheoesophageal and bronchoesophageal fistula | |
| Pedersen et al. | Minitracheotomy in the treatment of postoperative sputum retention and atelectasis | |
| Konagaya et al. | Negative-pressure wound therapy to treat thoracic empyema with COVID-19-related persistent air leaks: A case report | |
| RU2483683C1 (en) | Method of treating trophic injuries of larynx and trachea in patients with tracheostoma on long-term artificial lung ventilation | |
| RU2692989C1 (en) | Method of bronchomyoplasty after faceless treatment of the right main bronchus | |
| Hedblom | The Surgical Treatment of Acute Pulmonary Abscess and Chronic Pulmonary Suppuration: With Especial Reference to the Post-Tonsillectomy Type | |
| WHEELER et al. | Fatal hemoptysis: aortobronchial fistula as a preventable cause of death | |
| Weiman et al. | Combined gunshot injuries of the trachea and esophagus | |
| RU2290876C1 (en) | Method for surgical treatment of patients at destructive forms of open tuberculosis | |
| RU2092108C1 (en) | Method and apparatus for treating purulent destruction of lungs | |
| SU950323A1 (en) | Method of locating bronchopleural fistulas | |
| Wen et al. | Endobronchial valves for the treatment of bronchopleural fistula and pneumothorax caused by pulmonary cryptococcosis in an AIDS patient | |
| RU2443393C1 (en) | Method for conducting bronchoalveolar lavage for treating patients suffering massive bronchial obstruction | |
| RU2177262C1 (en) | Surgical method for stopping pulmonary hemorrhages | |
| Testart et al. | Rectal peptic ulceration—A rare cause of rectal bleeding: Report of a case |