ES2877332T3 - Un método para indicar la presencia de tumores benignos mediante el uso de una muestra de células mononucleares de sangre periférica (PBMC) - Google Patents
Un método para indicar la presencia de tumores benignos mediante el uso de una muestra de células mononucleares de sangre periférica (PBMC) Download PDFInfo
- Publication number
- ES2877332T3 ES2877332T3 ES18214760T ES18214760T ES2877332T3 ES 2877332 T3 ES2877332 T3 ES 2877332T3 ES 18214760 T ES18214760 T ES 18214760T ES 18214760 T ES18214760 T ES 18214760T ES 2877332 T3 ES2877332 T3 ES 2877332T3
- Authority
- ES
- Spain
- Prior art keywords
- ftir
- tumor
- benign
- msp
- pbmc
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
- 206010028980 Neoplasm Diseases 0.000 title claims abstract description 237
- 210000003819 peripheral blood mononuclear cell Anatomy 0.000 title claims abstract description 199
- 238000000034 method Methods 0.000 title claims abstract description 76
- 238000001228 spectrum Methods 0.000 claims abstract description 108
- 238000004458 analytical method Methods 0.000 claims abstract description 99
- 238000004566 IR spectroscopy Methods 0.000 claims abstract description 25
- 238000002329 infrared spectrum Methods 0.000 claims abstract description 20
- 210000001035 gastrointestinal tract Anatomy 0.000 claims abstract description 12
- 208000006994 Precancerous Conditions Diseases 0.000 claims abstract description 9
- 201000011510 cancer Diseases 0.000 claims description 126
- 230000004044 response Effects 0.000 claims description 6
- 238000012844 infrared spectroscopy analysis Methods 0.000 claims description 4
- 238000000305 Fourier transform infrared microscopy Methods 0.000 description 178
- 210000002381 plasma Anatomy 0.000 description 177
- 208000001333 Colorectal Neoplasms Diseases 0.000 description 85
- 239000000523 sample Substances 0.000 description 79
- 206010006187 Breast cancer Diseases 0.000 description 75
- 206010009944 Colon cancer Diseases 0.000 description 73
- 230000003595 spectral effect Effects 0.000 description 70
- 208000026310 Breast neoplasm Diseases 0.000 description 68
- 210000001519 tissue Anatomy 0.000 description 59
- 238000000862 absorption spectrum Methods 0.000 description 45
- 238000005033 Fourier transform infrared spectroscopy Methods 0.000 description 39
- 208000013489 benign neoplasm of large intestine Diseases 0.000 description 34
- 201000007295 breast benign neoplasm Diseases 0.000 description 32
- 230000003211 malignant effect Effects 0.000 description 29
- 238000002474 experimental method Methods 0.000 description 28
- 238000007619 statistical method Methods 0.000 description 25
- 238000001157 Fourier transform infrared spectrum Methods 0.000 description 23
- 238000003745 diagnosis Methods 0.000 description 23
- 206010004433 Benign ovarian tumour Diseases 0.000 description 20
- 210000001165 lymph node Anatomy 0.000 description 20
- 201000008016 ovarian benign neoplasm Diseases 0.000 description 20
- 206010033128 Ovarian cancer Diseases 0.000 description 18
- 206010061535 Ovarian neoplasm Diseases 0.000 description 18
- 238000010521 absorption reaction Methods 0.000 description 18
- 238000012545 processing Methods 0.000 description 16
- 210000000481 breast Anatomy 0.000 description 15
- 238000003748 differential diagnosis Methods 0.000 description 15
- 229920002521 macromolecule Polymers 0.000 description 13
- 238000005259 measurement Methods 0.000 description 12
- 230000036210 malignancy Effects 0.000 description 11
- 102000004169 proteins and genes Human genes 0.000 description 11
- 108090000623 proteins and genes Proteins 0.000 description 11
- 206010058314 Dysplasia Diseases 0.000 description 10
- 210000004369 blood Anatomy 0.000 description 10
- 239000008280 blood Substances 0.000 description 10
- 210000005259 peripheral blood Anatomy 0.000 description 10
- 239000011886 peripheral blood Substances 0.000 description 10
- 210000004027 cell Anatomy 0.000 description 9
- 150000002632 lipids Chemical class 0.000 description 9
- 230000035945 sensitivity Effects 0.000 description 9
- 230000009790 vascular invasion Effects 0.000 description 9
- 208000009849 Female Genital Neoplasms Diseases 0.000 description 8
- 150000001720 carbohydrates Chemical class 0.000 description 8
- 235000014633 carbohydrates Nutrition 0.000 description 8
- 238000004590 computer program Methods 0.000 description 8
- 230000001747 exhibiting effect Effects 0.000 description 8
- 125000000524 functional group Chemical group 0.000 description 8
- 150000007523 nucleic acids Chemical class 0.000 description 8
- 108020004707 nucleic acids Proteins 0.000 description 8
- 102000039446 nucleic acids Human genes 0.000 description 8
- 201000010099 disease Diseases 0.000 description 7
- 208000037265 diseases, disorders, signs and symptoms Diseases 0.000 description 7
- 238000010606 normalization Methods 0.000 description 7
- 210000004180 plasmocyte Anatomy 0.000 description 7
- FAPWRFPIFSIZLT-UHFFFAOYSA-M Sodium chloride Chemical compound [Na+].[Cl-] FAPWRFPIFSIZLT-UHFFFAOYSA-M 0.000 description 6
- 238000012937 correction Methods 0.000 description 6
- 238000001514 detection method Methods 0.000 description 6
- 230000035935 pregnancy Effects 0.000 description 6
- XLYOFNOQVPJJNP-UHFFFAOYSA-N water Substances O XLYOFNOQVPJJNP-UHFFFAOYSA-N 0.000 description 6
- 238000000605 extraction Methods 0.000 description 5
- 230000002496 gastric effect Effects 0.000 description 5
- PFNQVRZLDWYSCW-UHFFFAOYSA-N (fluoren-9-ylideneamino) n-naphthalen-1-ylcarbamate Chemical compound C12=CC=CC=C2C2=CC=CC=C2C1=NOC(=O)NC1=CC=CC2=CC=CC=C12 PFNQVRZLDWYSCW-UHFFFAOYSA-N 0.000 description 4
- 206010039491 Sarcoma Diseases 0.000 description 4
- 239000012472 biological sample Substances 0.000 description 4
- 238000007621 cluster analysis Methods 0.000 description 4
- 230000000694 effects Effects 0.000 description 4
- 230000006870 function Effects 0.000 description 4
- 230000002611 ovarian Effects 0.000 description 4
- 238000000513 principal component analysis Methods 0.000 description 4
- 239000007787 solid Substances 0.000 description 4
- 208000002699 Digestive System Neoplasms Diseases 0.000 description 3
- PEDCQBHIVMGVHV-UHFFFAOYSA-N Glycerine Chemical compound OCC(O)CO PEDCQBHIVMGVHV-UHFFFAOYSA-N 0.000 description 3
- 210000001072 colon Anatomy 0.000 description 3
- 238000002955 isolation Methods 0.000 description 3
- 238000001634 microspectroscopy Methods 0.000 description 3
- 230000003287 optical effect Effects 0.000 description 3
- 210000000056 organ Anatomy 0.000 description 3
- 230000007170 pathology Effects 0.000 description 3
- 230000008569 process Effects 0.000 description 3
- 210000000664 rectum Anatomy 0.000 description 3
- 238000012360 testing method Methods 0.000 description 3
- 206010008342 Cervix carcinoma Diseases 0.000 description 2
- 206010014733 Endometrial cancer Diseases 0.000 description 2
- 206010014759 Endometrial neoplasm Diseases 0.000 description 2
- 206010017993 Gastrointestinal neoplasms Diseases 0.000 description 2
- 206010027476 Metastases Diseases 0.000 description 2
- XSQUKJJJFZCRTK-UHFFFAOYSA-N Urea Chemical compound NC(N)=O XSQUKJJJFZCRTK-UHFFFAOYSA-N 0.000 description 2
- 208000006105 Uterine Cervical Neoplasms Diseases 0.000 description 2
- 206010047741 Vulval cancer Diseases 0.000 description 2
- 208000004354 Vulvar Neoplasms Diseases 0.000 description 2
- 230000001413 cellular effect Effects 0.000 description 2
- 201000010881 cervical cancer Diseases 0.000 description 2
- 230000008859 change Effects 0.000 description 2
- HVYWMOMLDIMFJA-DPAQBDIFSA-N cholesterol Chemical compound C1C=C2C[C@@H](O)CC[C@]2(C)[C@@H]2[C@@H]1[C@@H]1CC[C@H]([C@H](C)CCCC(C)C)[C@@]1(C)CC2 HVYWMOMLDIMFJA-DPAQBDIFSA-N 0.000 description 2
- 150000001875 compounds Chemical class 0.000 description 2
- DDRJAANPRJIHGJ-UHFFFAOYSA-N creatinine Chemical compound CN1CC(=O)NC1=N DDRJAANPRJIHGJ-UHFFFAOYSA-N 0.000 description 2
- 238000007405 data analysis Methods 0.000 description 2
- 230000002357 endometrial effect Effects 0.000 description 2
- PCHJSUWPFVWCPO-UHFFFAOYSA-N gold Chemical compound [Au] PCHJSUWPFVWCPO-UHFFFAOYSA-N 0.000 description 2
- 229910052737 gold Inorganic materials 0.000 description 2
- 239000010931 gold Substances 0.000 description 2
- 238000010827 pathological analysis Methods 0.000 description 2
- 230000001575 pathological effect Effects 0.000 description 2
- 239000004065 semiconductor Substances 0.000 description 2
- 238000010183 spectrum analysis Methods 0.000 description 2
- 239000000126 substance Substances 0.000 description 2
- 201000005102 vulva cancer Diseases 0.000 description 2
- 108091032973 (ribonucleotides)n+m Proteins 0.000 description 1
- 102000009027 Albumins Human genes 0.000 description 1
- 108010088751 Albumins Proteins 0.000 description 1
- 102000007592 Apolipoproteins Human genes 0.000 description 1
- 108010071619 Apolipoproteins Proteins 0.000 description 1
- 208000005623 Carcinogenesis Diseases 0.000 description 1
- KCXVZYZYPLLWCC-UHFFFAOYSA-N EDTA Chemical compound OC(=O)CN(CC(O)=O)CCN(CC(O)=O)CC(O)=O KCXVZYZYPLLWCC-UHFFFAOYSA-N 0.000 description 1
- 102000004190 Enzymes Human genes 0.000 description 1
- 108090000790 Enzymes Proteins 0.000 description 1
- 102000008946 Fibrinogen Human genes 0.000 description 1
- 108010049003 Fibrinogen Proteins 0.000 description 1
- 206010017943 Gastrointestinal conditions Diseases 0.000 description 1
- WQZGKKKJIJFFOK-GASJEMHNSA-N Glucose Natural products OC[C@H]1OC(O)[C@H](O)[C@@H](O)[C@@H]1O WQZGKKKJIJFFOK-GASJEMHNSA-N 0.000 description 1
- 238000004971 IR microspectroscopy Methods 0.000 description 1
- JVTAAEKCZFNVCJ-UHFFFAOYSA-M Lactate Chemical compound CC(O)C([O-])=O JVTAAEKCZFNVCJ-UHFFFAOYSA-M 0.000 description 1
- 206010064912 Malignant transformation Diseases 0.000 description 1
- 238000001069 Raman spectroscopy Methods 0.000 description 1
- 238000001237 Raman spectrum Methods 0.000 description 1
- BUGBHKTXTAQXES-UHFFFAOYSA-N Selenium Chemical compound [Se] BUGBHKTXTAQXES-UHFFFAOYSA-N 0.000 description 1
- 241000364021 Tulsa Species 0.000 description 1
- 230000002159 abnormal effect Effects 0.000 description 1
- 208000009956 adenocarcinoma Diseases 0.000 description 1
- 150000001413 amino acids Chemical class 0.000 description 1
- 239000000427 antigen Substances 0.000 description 1
- 102000036639 antigens Human genes 0.000 description 1
- 108091007433 antigens Proteins 0.000 description 1
- 238000013528 artificial neural network Methods 0.000 description 1
- 208000022763 benign digestive system neoplasm Diseases 0.000 description 1
- 239000000090 biomarker Substances 0.000 description 1
- 238000001574 biopsy Methods 0.000 description 1
- DGJPPCSCQOIWCP-UHFFFAOYSA-N cadmium mercury Chemical compound [Cd].[Hg] DGJPPCSCQOIWCP-UHFFFAOYSA-N 0.000 description 1
- 230000036952 cancer formation Effects 0.000 description 1
- 239000004202 carbamide Substances 0.000 description 1
- 231100000504 carcinogenesis Toxicity 0.000 description 1
- 230000006369 cell cycle progression Effects 0.000 description 1
- 230000030833 cell death Effects 0.000 description 1
- 235000012000 cholesterol Nutrition 0.000 description 1
- 238000013145 classification model Methods 0.000 description 1
- 229940109239 creatinine Drugs 0.000 description 1
- 238000002790 cross-validation Methods 0.000 description 1
- 230000034994 death Effects 0.000 description 1
- 238000010586 diagram Methods 0.000 description 1
- 235000014113 dietary fatty acids Nutrition 0.000 description 1
- 238000001035 drying Methods 0.000 description 1
- 238000005516 engineering process Methods 0.000 description 1
- 229930195729 fatty acid Natural products 0.000 description 1
- 239000000194 fatty acid Substances 0.000 description 1
- 150000004665 fatty acids Chemical class 0.000 description 1
- 230000012953 feeding on blood of other organism Effects 0.000 description 1
- 201000007741 female breast cancer Diseases 0.000 description 1
- 201000002276 female breast carcinoma Diseases 0.000 description 1
- 201000010255 female reproductive organ cancer Diseases 0.000 description 1
- 229940012952 fibrinogen Drugs 0.000 description 1
- 210000000609 ganglia Anatomy 0.000 description 1
- 239000008103 glucose Substances 0.000 description 1
- 210000003958 hematopoietic stem cell Anatomy 0.000 description 1
- 206010073095 invasive ductal breast carcinoma Diseases 0.000 description 1
- 206010073096 invasive lobular breast carcinoma Diseases 0.000 description 1
- 210000000265 leukocyte Anatomy 0.000 description 1
- 239000007788 liquid Substances 0.000 description 1
- 230000007774 longterm Effects 0.000 description 1
- 230000036212 malign transformation Effects 0.000 description 1
- 238000004519 manufacturing process Methods 0.000 description 1
- 239000000463 material Substances 0.000 description 1
- 230000035800 maturation Effects 0.000 description 1
- 108091070501 miRNA Proteins 0.000 description 1
- 239000002679 microRNA Substances 0.000 description 1
- 239000000203 mixture Substances 0.000 description 1
- 238000012544 monitoring process Methods 0.000 description 1
- 210000005087 mononuclear cell Anatomy 0.000 description 1
- 210000000214 mouth Anatomy 0.000 description 1
- 102000004196 processed proteins & peptides Human genes 0.000 description 1
- 108090000765 processed proteins & peptides Proteins 0.000 description 1
- 238000004393 prognosis Methods 0.000 description 1
- 230000005855 radiation Effects 0.000 description 1
- 230000009467 reduction Effects 0.000 description 1
- 238000012216 screening Methods 0.000 description 1
- 229910052711 selenium Inorganic materials 0.000 description 1
- 239000011669 selenium Substances 0.000 description 1
- 239000011780 sodium chloride Substances 0.000 description 1
- 210000002784 stomach Anatomy 0.000 description 1
- 229910052714 tellurium Inorganic materials 0.000 description 1
- 230000009466 transformation Effects 0.000 description 1
- 150000003626 triacylglycerols Chemical class 0.000 description 1
- 210000004881 tumor cell Anatomy 0.000 description 1
Classifications
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N33/00—Investigating or analysing materials by specific methods not covered by groups G01N1/00 - G01N31/00
- G01N33/48—Biological material, e.g. blood, urine; Haemocytometers
- G01N33/483—Physical analysis of biological material
- G01N33/4833—Physical analysis of biological material of solid biological material, e.g. tissue samples, cell cultures
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N21/00—Investigating or analysing materials by the use of optical means, i.e. using sub-millimetre waves, infrared, visible or ultraviolet light
- G01N21/17—Systems in which incident light is modified in accordance with the properties of the material investigated
- G01N21/25—Colour; Spectral properties, i.e. comparison of effect of material on the light at two or more different wavelengths or wavelength bands
- G01N21/31—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry
- G01N21/35—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light
- G01N21/3563—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light for analysing solids; Preparation of samples therefor
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N21/00—Investigating or analysing materials by the use of optical means, i.e. using sub-millimetre waves, infrared, visible or ultraviolet light
- G01N21/17—Systems in which incident light is modified in accordance with the properties of the material investigated
- G01N21/25—Colour; Spectral properties, i.e. comparison of effect of material on the light at two or more different wavelengths or wavelength bands
- G01N21/31—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry
- G01N21/35—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light
- G01N21/3577—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light for analysing liquids, e.g. polluted water
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N21/00—Investigating or analysing materials by the use of optical means, i.e. using sub-millimetre waves, infrared, visible or ultraviolet light
- G01N21/17—Systems in which incident light is modified in accordance with the properties of the material investigated
- G01N21/25—Colour; Spectral properties, i.e. comparison of effect of material on the light at two or more different wavelengths or wavelength bands
- G01N21/31—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry
- G01N21/35—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light
- G01N21/359—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light using near infrared light
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N21/00—Investigating or analysing materials by the use of optical means, i.e. using sub-millimetre waves, infrared, visible or ultraviolet light
- G01N21/17—Systems in which incident light is modified in accordance with the properties of the material investigated
- G01N21/25—Colour; Spectral properties, i.e. comparison of effect of material on the light at two or more different wavelengths or wavelength bands
- G01N21/31—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry
- G01N21/35—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light
- G01N2021/3595—Investigating relative effect of material at wavelengths characteristic of specific elements or molecules, e.g. atomic absorption spectrometry using infrared light using FTIR
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N2201/00—Features of devices classified in G01N21/00
- G01N2201/12—Circuits of general importance; Signal processing
Landscapes
- Physics & Mathematics (AREA)
- Health & Medical Sciences (AREA)
- Life Sciences & Earth Sciences (AREA)
- Spectroscopy & Molecular Physics (AREA)
- Chemical & Material Sciences (AREA)
- Engineering & Computer Science (AREA)
- Pathology (AREA)
- General Health & Medical Sciences (AREA)
- General Physics & Mathematics (AREA)
- Immunology (AREA)
- Biochemistry (AREA)
- Analytical Chemistry (AREA)
- Biomedical Technology (AREA)
- Optics & Photonics (AREA)
- Biophysics (AREA)
- Hematology (AREA)
- Molecular Biology (AREA)
- Urology & Nephrology (AREA)
- Food Science & Technology (AREA)
- Medicinal Chemistry (AREA)
- Investigating Or Analysing Biological Materials (AREA)
- Investigating Or Analysing Materials By Optical Means (AREA)
Abstract
Un método que comprende: obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto al analizar la muestra mediante espectroscopía infrarroja; analizar el espectro infrarrojo mediante el uso de un procesador y evaluar una característica de la muestra del sujeto a, al menos, un número de onda seleccionado del grupo que consiste de los números de onda: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1, 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ± 4 cm-1, 1485,9 ± 4 cm-1, 1526,9 ± 4 cm-1 y 1627,1 ± 4 cm-1; en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor benigno que no es una afección pre-maligna, en el tejido del tracto gastrointestinal del sujeto; y determinar si el sujeto tiene un tumor benigno en el tejido del tracto gastrointestinal en base a la generación de la salida.
Description
DESCRIPCIÓN
Un método para indicar la presencia de tumores benignos mediante el uso de una muestra de células mononucleares de sangre periférica (PBMC)
Referencias cruzadas a solicitudes relacionadas
La presente solicitud reivindica la prioridad de Solicitud de Patente Provisional de Estados Unidos No. 61/827,933, titulado "Differential diagnosis of benign tumors," presentado el 28 de mayo de 2013.
Campo de las modalidades
Las modalidades se refieren generalmente al diagnóstico de tumores y, en particular, a métodos para el diagnóstico diferencial de tumores sólidos benignos y malignos.
Antecedentes
La espectroscopía infrarroja es una técnica basada en la absorción o reflexión de la radiación infrarroja por sustancias químicas, cada sustancia química que tiene espectros de absorción únicos. La espectroscopía infrarroja por transformada de Fourier (FTIR) se usa para identificar compuestos bioquímicos y examinar la composición bioquímica de una muestra biológica. Típicamente, los espectros de FTIR se componen de varias bandas de absorción, cada una de las cuales corresponde a grupos funcionales específicos relacionados con componentes celulares tales como lípidos, proteínas, carbohidratos y ácidos nucleicos. Procesos tales como la carcinogénesis pueden desencadenar cambios globales en la bioquímica de las células cancerosas, lo que da como resultado diferencias en los espectros de absorción cuando se analizan mediante técnicas de espectroscopía FTIR. Por lo tanto, la espectroscopía FTIR se usa comúnmente para distinguir entre tejido normal y anormal al analizar los cambios en las bandas de absorción de macromoléculas tales como lípidos, proteínas, carbohidratos y ácidos nucleicos. Además, la espectroscopía FTIR puede utilizarse para la evaluación del modo de muerte celular, la progresión del ciclo celular y el grado de maduración de las células hematopoyéticas.
El análisis de ciertos marcadores (por ejemplo, ciertas proteínas, péptidos, moléculas de ARN) en la circulación de un paciente puede ser útil en la detección y/o monitoreo del cáncer. Por ejemplo, los estudios han demostrado que el análisis del plasma sanguíneo de un paciente en busca de ciertos antígenos oncofetales, enzimas y/o moléculas de miARN puede ayudar en el diagnóstico y pronóstico de ciertos tipos de cáncer. La espectroscopía FTIR se usa para el análisis de diversos compuestos en el plasma sanguíneo, tal como proteínas totales, creatinina, aminoácidos, ácidos grasos, albúmina, glucosa, fibrinógeno, lactato, triglicéridos, glicerol, urea, colesterol, apolipoproteína e inmunoglobina.
El documento 5,261,410 divulga un método para determinar si un tejido es un tejido tumoral maligno, un tejido tumoral benigno o un tejido normal o benigno mediante el uso de espectroscopía Raman, por lo que los tumores no cancerosos se denominan comúnmente tumores benignos. El tejido normal o benigno produce espectros Raman infrarrojos distinguibles cuando se irradia con un haz de luz infrarroja monocromática. Los tejidos investigados incluyen los de regiones del cuerpo como el recto, el colon, el estómago y la boca, que son elementos del tracto gastrointestinal (GI).
Resumen de las modalidades de la invención
En algunas solicitudes, se proporciona un método para el diagnóstico diferencial de tumores premalignos, malignos y benignos. Por consiguiente, algunas solicitudes de la presente invención permiten distinguir entre sujetos que padecen una afección premaligna o maligna y sujetos con un tumor benigno, no maligno.
Algunas solicitudes de la presente invención proporcionan un método que comprende obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto al analizar la muestra mediante espectroscopía infrarroja; y en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor benigno del sujeto.
Adicional o alternativamente, algunas solicitudes proporcionan un método que comprende obtener un espectro infrarrojo (IR) de una muestra de plasma de un sujeto al analizar la muestra mediante espectroscopía infrarroja; y en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor benigno del sujeto.
Típicamente, el análisis mediante espectroscopía infrarroja (IR), por ejemplo, espectroscopía FTIR y microespectroscopía (FTIR MSP), de las propiedades bioquímicas globales de las células mononucleares o del plasma derivados de la sangre puede indicar la presencia de una afección maligna y premaligna o un tumor benigno. De acuerdo con algunas solicitudes, se llevaron a cabo experimentos en los que muestras de PBMC o plasma de una pluralidad de sujetos que tenían tumores sólidos benignos o tumores sólidos malignos y premalignos (por ejemplo, pero no se limita a, tumores en tejido mamario, tejidos ginecológicos o tejido del tracto gastrointestinal) se
analizaron mediante técnicas de microspectroscopía FTIR. Posteriormente, se compararon los espectros de FTIR (absorción y/o reflexión) de las muestras de PBMC o plasma de los sujetos con tumores benignos con los espectros de FTIR de muestras de PBMC o plasma obtenidos de los pacientes con cáncer y con los espectros de FTIR de muestras de PBMC o plasma obtenidos de un grupo control. El grupo control estaba compuesto por sujetos sanos que no tenían identificados tumores premalignos, malignos o benignos.
Los inventores han identificado que las muestras de PBMC o plasma obtenidas de pacientes que padecen un tumor sólido premaligno o maligno producen espectros de FTIR que se diferencian de los del grupo control que no padecen un tumor sólido maligno, lo que permite distinguir entre los pacientes con cáncer y controles. Además, los inventores han identificado que las muestras de PBMC o plasma obtenidas de sujetos con un tumor benigno producen espectros de FTIR que difieren de los pacientes con cáncer y de los del grupo control, lo que permite distinguir entre sujetos con tumores benignos, pacientes con cáncer e individuos sanos. Por tanto, algunas solicitudes pueden usarse para diagnosticar pacientes con cáncer que padecen tumores sólidos y para distinguir un sujeto con un tumor benigno de un paciente con cáncer y un sujeto sano. La distinción por espectroscopía FTIR entre controles y sujetos que padecen tumores benignos o premalignos y malignos se realiza típicamente en base al análisis de muestras de PBMC y plasma sanguíneo y no de las células tumorales reales, lo que permite una amplia detección de la población si es apropiado, y reduce la necesidad en muchos casos de realizar una biopsia de tejido. Para algunas solicitudes, un procesador de datos analiza el espectro IR, por ejemplo, el espectro FTIR, de la muestra de PBMC o plasma del sujeto. La información del procesador de datos se alimenta típicamente a una unidad de salida que genera una salida indicativa de la presencia de un tumor benigno y/o una afección pre-maligna o maligna, en base al espectro infrarrojo (IR). Además, el procesador de datos se configura típicamente para calcular una segunda derivada del espectro infrarrojo (IR) de la muestra de PBMC y, en base a la segunda derivada del espectro infrarrojo (IR), para generar una salida indicativa de la presencia de un tumor benigno, premaligno o maligno.
Para algunas solicitudes, el análisis por espectroscopía IR, por ejemplo, espectroscopía FTIR, de la bioquímica de PBMC, plasma o cualesquiera otras células derivadas de la sangre se usa para la detección de grandes poblaciones, lo que ayuda en la detección temprana de tumores sólidos. Adicional o alternativamente, las solicitudes se usan para diagnosticar tumores premalignos o malignos que pueden requerir tratamiento urgente, en contraste con un tumor benigno que típicamente no requiere intervención médica urgente (o ninguna). La espectroscopía FTIR (y microespectroscopía) es típicamente un método simple, sin reactivos y rápido adecuado para usar como prueba de detección para grandes poblaciones. La detección temprana del cáncer generalmente permite intervención y tratamiento tempranos, lo que contribuye a reducir la tasa de mortalidad.
Para algunas solicitudes, los datos obtenidos tanto de las muestras de PBMC como de las muestras de plasma sanguíneo se analizan además mediante métodos adecuados conocidos en la técnica, por ejemplo, redes neuronales artificiales y/o análisis de grupos, y/o análisis de componentes principales, y/o análisis discriminante lineal (LDA) y/o análisis discriminante no lineal y/u otros modelos de clasificación apropiados. Típicamente, la combinación de análisis de datos de PBMC y plasma proporciona resultados de análisis que presentan una alta sensibilidad y especificidad de aproximadamente 71 % y 95 %, respectivamente.
Por lo tanto, se proporciona de acuerdo con algunos métodos de solicitud que incluyen:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, lo que genera una salida indicativa de la presencia de un tumor benigno del sujeto. Para algunas solicitudes, el método incluye además obtener un espectro infrarrojo (IR) de una muestra de plasma del sujeto al analizar la muestra de plasma mediante espectroscopía infrarroja, generar la salida incluye generar la salida indicativa de la presencia del tumor benigno del sujeto en respuesta al análisis espectroscópico infrarrojo de la muestra de PBMC y la muestra de plasma.
Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es un tumor maligno. Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es una afección premaligna.
Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es una afección premaligna y no es un tumor maligno.
Para algunas solicitudes, generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, el tumor benigno incluye un tumor benigno en tejido seleccionado del grupo que consiste de: tejido mamario y tejido del tracto gastrointestinal, y generar la salida incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido seleccionado.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 837,4 ± 4 cm-1, 1027,9 ± 4 cm-1, 1182,6 ± 4 cm-1, 1213,0 ± 4 cm-1, 1278,1+ 4 cm-1, 1544,2 ± 4 cm-1, 1011,0 ± 4 cm-1, 1071,7, 1141,7 ± 4 cm-1, 1158,0 ± 4 cm-1, 1181,7 ± 4 cm-1 y 1502,3 ± 4 cm-1, el tejido seleccionado incluye el tejido mamario, y generar incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido mamario.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, dos números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, tres números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 837,4 ± 4 cm-1, 1027,9 ± 4 cm-1, 1182,6 ± 4 cm-1, 1213,0 ± 4 cm-1, 1278,1 ± 4 cm-1 y 1544,2 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 1011,0 ± 4 cm-1, 1071,7, 1141,7 ± 4 cm-1, 1158,0 ± 4 cm-1, 1181,7 ± 4 cm-1 y 1502,3 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de un tumor maligno.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1 y 1526,9 ± 4 cm-1, 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ± 4 cm-1, 1485,9 ± 4 cm-1, 1526,9 ± 4 cm-1 y 1627,1 ± 4 cm-1, el tejido seleccionado incluye el tejido del tracto gastrointestinal, y generar incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido del tracto gastrointestinal.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, dos números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, tres números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1 y 1526,9 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ± 4 cm-1, 1485,9 ± 4 cm-1, 1526,9 ± 4 cm-1 y 1627,1 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de un tumor maligno.
Para algunas solicitudes, analizar la muestra incluye obtener una segunda derivada del espectro infrarrojo (IR) de la muestra.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de sangre de plasma de un sujeto al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, lo que genera una salida indicativa de la presencia de un tumor benigno del sujeto. Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es un tumor maligno. Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es una afección premaligna.
Para algunas solicitudes, generar la salida incluye indicar a través de la salida que el tumor no es una afección premaligna y no es un tumor maligno.
Para algunas solicitudes, generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, el tumor benigno incluye un tumor benigno en tejido seleccionado del grupo que consiste de: tejido mamario y tejido del tracto gastrointestinal, y generar la salida incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido seleccionado.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 761,3 ± 4 cm-1, 1117,5 ± 4 cm-1, 1152,3 ± 4 cm-1, 1310,9 ± 4 cm-1, 1388,0 ± 4 cm-1 y 1453,6 ± 4 cm-1, 761,7 ± 4 cm-1, 1020,2 ± 4 cm-1, 1249,2 ± 4 cm-1, 1560,1 ± 4 cm-1, 1647,9 ± 4 cm-1 y 1736,1 ± 4 cm-1, el tejido seleccionado incluye el tejido mamario, y generar incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido mamario.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, dos números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, tres números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 761,3 ± 4 cm-1, 1117,5 ± 4 cm-1, 1152,3 ± 4 cm-1, 1310,9 ± 4 cm-1, 1388,0 ± 4 cm-1 y 1453,6 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 761,7 ± 4 cm-1, 1020,2 ± 4 cm-1, 1249,2 ± 4 cm-1, 1560,1 ± 4 cm-1, 1647,9 ± 4 cm-1 y 1736,1 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de un tumor maligno.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 780,1 ± 4 cm-1, 872,6 ± 4 cm-1, 1142,1 ± 4 cm-1, 1378,9 ± 4 cm-1, 1399,6 ± 4 cm-1 y 1622,8 ± 4 cm-1, 948,3 ± 4 cm-1, 1034,6 ± 4 cm-1, 1110,3 ± 4 cm-1, 1153,2 ± 4 cm-1, 1340,3 ± 4 cm-1 y 1378,4 ± 4 cm-1, el tejido seleccionado incluye el tejido del tracto gastrointestinal, y generar incluye generar una salida indicativa de la presencia de un tumor benigno en el tejido del tracto gastrointestinal.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, dos números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar la característica a, al menos, tres números de onda seleccionados del grupo.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 780,1 ± 4 cm-1, 872,6 ± 4 cm-1, 1142,1 ± 4 cm-1, 1378,9 ± 4 cm-1, 1399,6 ± 4 cm-1 y 1622,8 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
Para algunas solicitudes, analizar incluye evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 948,3 ± 4 cm-1, 1034,6 ± 4 cm-1, 1110,3 ± 4 cm-1, 1153,2 ± 4 cm-1, 1340,3 ± 4 cm-1 y 1378,4 ± 4 cm-1, y generar la salida incluye indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de un tumor maligno.
Para algunas solicitudes, analizar la muestra incluye obtener una segunda derivada del espectro infrarrojo (IR) de la muestra.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor sólido en el tejido ginecológico de un sujeto.
Para algunas solicitudes, el tumor sólido en tejido ginecológico incluye un tumor sólido en tejido seleccionado del grupo que consiste de: tejido ovárico, tejido endometrial y tejido cervical, y generar la salida incluye generar una salida indicativa de la presencia de un tumor sólido en tejido seleccionado del grupo.
Para algunas solicitudes, el tumor sólido es un sarcoma.
Todavía se proporciona de acuerdo con algunas solicitudes un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de plasma sanguíneo al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor sólido en el tejido ginecológico de un sujeto.
Para algunas solicitudes, el tumor sólido en tejido ginecológico incluye un tumor sólido en tejido seleccionado del grupo que consiste de: tejido ovárico, tejido endometrial y tejido cervical, y generar la salida incluye generar una salida indicativa de la presencia de un tumor sólido en tejido seleccionado del grupo.
Para algunas solicitudes, el tumor sólido es un sarcoma.
Además se proporciona, de acuerdo con algunas solicitudes, un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto y un espectro infrarrojo (IR) de una muestra de plasma del sujeto al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor maligno sólido del sujeto, generar la salida incluye generar la salida indicativa de la presencia del tumor del sujeto en respuesta al análisis espectroscópico infrarrojo de la muestra de PBMC y la muestra de plasma.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una población de células mononucleares de sangre periférica (PBMC) de un sujeto que presenta un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna, al analizar las células mediante espectroscopía infrarroja; y
en base al espectro infrarrojo (IR), generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un parámetro clínico que puede desencadenar un diagnóstico falso positivo.
Para algunas solicitudes, el sujeto que exhibe un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna incluye a una mujer embarazada, y generar una salida incluye generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un embarazo. Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de plasma sanguíneo de un sujeto que presenta un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna, al analizar la muestra mediante espectroscopía infrarroja; y
en base al espectro infrarrojo (IR), generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un parámetro clínico que puede desencadenar un diagnóstico falso positivo.
Para algunas solicitudes, el sujeto que exhibe un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna incluye a una mujer embarazada, y generar una salida incluye generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un embarazo. Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor benigno del sujeto.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de sangre de plasma de un sujeto al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor benigno del sujeto.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto, al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo, mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor sólido en el tejido ginecológico del sujeto.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de plasma sanguíneo de un sujeto al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor sólido en el tejido ginecológico del sujeto.
Además, de acuerdo con algunas solicitudes, se proporciona un método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto y un espectro infrarrojo (IR) de una muestra de plasma del sujeto al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor maligno sólido del sujeto,
en donde generar la salida comprende generar la salida indicativa de la presencia del tumor del sujeto en respuesta al análisis espectroscópico infrarrojo de la muestra de PBMC y la muestra de plasma.
Además, se proporciona un método para el diagnóstico de un tumor sólido, el método que incluye:
obtener un espectro infrarrojo (IR) de una población de células mononucleares de sangre periférica (PBMC) de un sujeto que presenta un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna, al analizar las células mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un parámetro clínico que puede desencadenar un diagnóstico falso positivo.
Además, se proporciona un método para el diagnóstico de un tumor sólido, el método que incluye:
obtener un espectro infrarrojo (IR) de una muestra de plasma sanguíneo de un sujeto que presenta un parámetro clínico que puede desencadenar un diagnóstico falso positivo de una afección maligna, al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador; y
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida que es indicativa diferencialmente de la presencia de una afección maligna frente a la presencia de un parámetro clínico que puede desencadenar un diagnóstico falso positivo.
Además, de acuerdo con algunas solicitudes, se proporciona un producto de programa informático para administrar el procesamiento de un cuerpo de datos, el producto incluye un medio legible por computadora que tiene instrucciones de programa incorporadas en el mismo, cuyas instrucciones, cuando las lee una computadora, hacen a la computadora:
obtener un espectro infrarrojo (IR) de una muestra de plasma sanguíneo al analizar la muestra de plasma sanguíneo mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor benigno.
Además, de acuerdo con algunas solicitudes, se proporciona un producto de programa informático para administrar el procesamiento de un cuerpo de datos, el producto incluye un medio legible por computadora que tiene instrucciones de programa incorporadas en el mismo, cuyas instrucciones, cuando las lee una computadora, hacen a la computadora:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) al analizar la muestra de sangre mediante espectroscopía infrarroja; y
en base al espectro infrarrojo, generar una salida indicativa de la presencia de un tumor benigno.
Además, de acuerdo con algunas solicitudes, se proporciona sistema para diagnosticar un tumor benigno, que incluye:
un procesador, configurado para analizar un espectro infrarrojo (IR) de una muestra de plasma sanguíneo de un sujeto; y
un dispositivo de salida, configurado para generar una salida indicativa de la presencia de un tumor benigno, en base al espectro infrarrojo (IR).
Además, de acuerdo con algunas solicitudes, se proporciona un sistema para diagnosticar un tumor benigno, que incluye:
un procesador, configurado para analizar un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto; y
un dispositivo de salida, configurado para generar una salida indicativa de la presencia de un tumor benigno, en base al espectro infrarrojo (IR).
La presente invención se entenderá mejor a partir de la siguiente descripción detallada de sus modalidades, tomada junto con los dibujos, en los que:
Breve descripción de los dibujos
Las Figuras 1A-D son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de PBMC de pacientes con cáncer de mama, sujetos con tumores de mama benignos y controles, derivados de acuerdo con algunas solicitudes.
Las Figuras 2A-D son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de plasma de pacientes con cáncer de mama, sujetos con tumores de mama benignos y controles, derivados de acuerdo con algunas solicitudes.
Las Figuras 3A-H son gráficos que representan el análisis estadístico y el análisis de grupos de estos, incluido el análisis de la curva característica operativa del receptor (ROC) del análisis de espectros de absorción de FTIR, en base a muestras de PBMC y plasma de pacientes con cáncer de mama, sujetos con tumores de mama benignos y controles, derivados de acuerdo con algunas solicitudes;
Las Figuras 4A-D son gráficos que representan el análisis de información clínica de pacientes con cáncer de mama, para muestras de PBMC y muestras de plasma obtenidas de pacientes con cáncer de mama de acuerdo con algunas solicitudes;
Las Figuras 5A-D son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de PBMC de pacientes con cáncer colorrectal, sujetos con tumores colorrectales benignos y controles, derivados de acuerdo con algunas solicitudes de la presente invención; Las Figuras 6A-E son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de plasma de pacientes con cáncer colorrectal, sujetos con tumores colorrectales benignos y controles, derivados de acuerdo con algunas solicitudes.
Las Figuras 7A-H son gráficos que representan el análisis estadístico, incluido el análisis de la curva característica operativa del receptor (ROC) del análisis de espectros de absorción de FTIR, en base a muestras de PBMC y plasma de pacientes con cáncer colorrectal, sujetos con tumores colorrectales benignos y controles, derivados de acuerdo con algunas solicitudes
Las Figuras 8A-D son gráficos que representan el análisis de la información clínica de pacientes con cáncer colorrectal, para muestras de PBMC y muestras de plasma obtenidas de pacientes con cáncer colorrectal de acuerdo con algunas solicitudes.
Las Figuras 9A-D son gráficos que representan el análisis estadístico de muestras de PBMC y muestras de plasma de pacientes con cáncer colorrectal, sujetos con tumores colorrectales premalignos, sujetos con tumores colorrectales benignos y controles, derivados de acuerdo con algunas solicitudes.
Las Figuras 10A-E son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de PBMC de: pacientes con cáncer ginecológico, sujetos con tumores ginecológicos benignos, sujetos embarazadas y controles sanos, derivados de acuerdo con algunas solicitudes
Las Figuras 11A-E son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción y análisis de estos, en base a muestras de plasma de: pacientes con cáncer ginecológico, sujetos con tumores ginecológicos benignos, sujetos embarazadas y controles sanos, derivados de acuerdo con algunas solicitudes.
Las Figuras 12A-B son gráficos que representan el análisis estadístico de los espectros de FTIR de muestras de PBMC y plasma de pacientes con cáncer ginecológico, pacientes con cáncer colorrectal y pacientes con cáncer de mama derivados de acuerdo con algunas solicitudes;
Las Figuras 13A-D son gráficos que representan la segunda derivada de los espectros de absorción de FTIR y su análisis, en base a muestras de PBMC y plasma de pacientes con cáncer y controles sanos, derivados de acuerdo con algunas solicitudes.
Las Figuras 14A-C son gráficos que representan el análisis estadístico, que incluyen el análisis de la curva característica operativa del receptor (ROC) del análisis de espectros de absorción de FTIR, en base a el análisis de muestras de PBMC y plasma de pacientes con cáncer y controles sanos, derivados de acuerdo con algunas solicitudes
Las Figuras 15A-D son ilustraciones esquemáticas de portaobjetos que contienen una muestra biológica que se secó al aire durante 0,5 h bajo flujo laminar a una temperatura de 30 ± 4 C para eliminar el agua de acuerdo con algunas solicitudes en comparación con los portaobjetos que contienen una muestra biológica que se secó al aire durante 0,5 h bajo flujo laminar a una temperatura de 21 C para eliminar el agua; y
La Figura 16 es un diagrama de bloques de un sistema para el diagnóstico diferencial de tumores sólidos benignos y malignos, de acuerdo con algunas solicitudes
Descripción detallada de las modalidades
Algunas solicitudes comprenden métodos para realizar el diagnóstico diferencial de tumores sólidos benignos y malignos mediante técnicas de microspectroscopía (MSP) FTIR. De acuerdo con algunas solicitudes, la microspectroscopía FTIR se usa para diagnosticar diferencialmente un tumor sólido y un tumor benigno en base a las propiedades bioquímicas de una muestra de sangre y/o plasma de un sujeto. Algunas solicitudes comprenden obtener una muestra de sangre de un sujeto y analizar PBMC y/o plasma de la muestra por técnicas FTIR-MSP para la detección de un tumor sólido maligno o benigno. Típicamente, el plasma sanguíneo y/o una muestra de PBMC de un paciente que tiene un tumor sólido benigno se identifica por presentar espectros de FTIR que son diferentes de los espectros de FTIR producidos por plasma sanguíneo/PBMC de un sujeto que tiene un tumor sólido maligno. Además, se identifica que el plasma sanguíneo y/o una muestra de PBMC de un paciente que padece un tumor sólido benigno exhiben espectros de FTIR que son diferentes de los espectros de FTIR producidos por plasma sanguíneo/PBMC de un sujeto que no padece un tumor sólido maligno o benigno (para algunas solicitudes, el grupo control puede incluir sujetos que padecen una patología que no es un tumor sólido). Por consiguiente, algunas solicitudes proporcionan un método útil para diagnosticar a un paciente con cáncer y distinguir entre un paciente con cáncer y un sujeto con un tumor benigno.
MÉTODOS USADOS EN ALGUNAS MODALIDADES DE LA PRESENTE INVENCIÓN
Más abajo en la presente descripción, se describen una serie de protocolos que pueden usarse por separado o en combinación, según sea apropiado, de acuerdo con las solicitudes de la presente invención. Debe apreciarse que los valores numéricos se proporcionan a modo de ilustración y no de limitación. Típicamente, pero no necesariamente, cada valor mostrado es un ejemplo seleccionado de un intervalo de valores que está dentro del 20 % del valor mostrado. De manera similar, aunque determinadas etapas se describen con un alto nivel de especificidad, un experto en la técnica apreciará que pueden realizarse otras etapas, que cambian lo que se deba cambiar.
De acuerdo con algunas solicitudes, se aplicaron los siguientes métodos:
Obtención de poblaciones de pacientes y control
Todos los estudios se aprobaron por el Comité de Ética local del Centro Médico Edith Wolfson, Holon, Israel, y el Hospital Beilinson, Israel. Los estudios se realizaron de acuerdo con la Declaración de Helsinki. El personal calificado obtuvo el consentimiento informado de cada individuo que participó en este estudio.
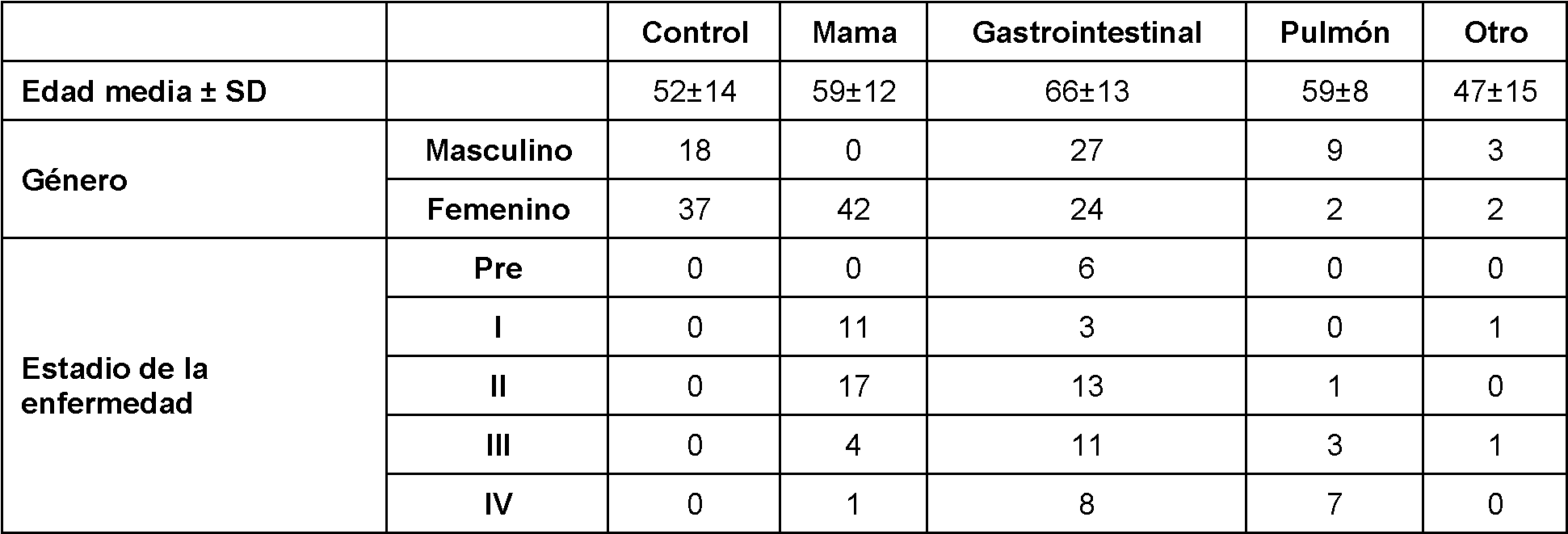
Una primera población de pacientes incluyó sujetos diagnosticados con tumores sólidos en tejido mamario y gastrointestinal como se establece en la siguiente tabla A:
Tabla A:
El diagnóstico de cáncer se determinó mediante diagnóstico clínico, quirúrgico, histológico y patológico. El estadio patológico del tumor se determinó de acuerdo con la clasificación de tumor-ganglio-metástasis (TNM), como se describe en "TNM Classification of Malignant Tumours", por Sobin LH. y otros, 7ma Edición, Nueva York: John Wiley, 2009. Los detalles clínicos para pacientes con cáncer de mama y colorrectal se presentan en la Figura 4A.
Un grupo control (n=15) incluyó voluntarios sanos.
Una segunda población de pacientes incluyó sujetos diagnosticados con tumores sólidos en tejido ginecológico como se establece en la siguiente tabla B:
Tabla B:
El diagnóstico de cáncer se determinó mediante diagnóstico clínico, quirúrgico, histológico y patológico. El estadio patológico del tumor se determinó de acuerdo con la clasificación de tumor-ganglio-metástasis (TNM), como se describe en "TNM Classification of Malignant Tumours", por Sobin LH. y otros, 7ma Edición, Nueva York: John Wiley, 2009.
Un grupo control (n=28) incluyó voluntarios sanos.
Un grupo control adicional consistió en mujeres embarazadas (n=11).
Recolección de muestras de sangre
Se recogieron 1-2 mL de sangre periférica en tubos de recolección de sangre con EDTA de 5 mL (BD Vacutainer® Tubes, BD Vacutainer, Toronto) de pacientes y controles mediante el uso de procedimientos de flebotomía estandarizados. Las muestras se procesaron dentro de las dos horas posteriores a la recolección.
Extracción de células mononucleares de sangre periférica (PBMC)
Se aplicaron leucocitos residuales depletados de plaquetas obtenidos de pacientes con cáncer y controles sanos a gradientes Histopaque 1077 (Sigma Chemical Co., St. Louis, Missouri, EE.UU.) al seguir el protocolo del fabricante para obtener PBMC.
Las células se aspiraron de la interfase, se lavaron dos veces con solución salina isotónica (solución de NaCl al 0,9 %) a 500 g durante 7 minutos y se resuspendieron en 10 uL de solución salina isotónica reciente. Las células se diluyeron con solución salina a diferentes concentraciones (respectivamente, por 1x, 2x, 3x, 5x y 6x), y se depositaron 0,4 uL de cada concentración en portaobjetos de seleniuro de zinc (ZnSe) para formar una capa uniforme de células secas. Cabe señalar que puede usarse cualquier otro portaobjetos adecuado, por ejemplo, las mediciones de reflexión pueden llevarse a cabo mediante el uso de un portaobjetos de oro. A continuación, los portaobjetos se secaron al aire durante 0,5 h bajo flujo laminar a una temperatura de 30 ± 4 C para eliminar el agua. Las células secas se evaluaron luego mediante microscopía FTIR.
Aislamiento de plasma de muestras de sangre periférica
La sangre de pacientes con cáncer y controles sanos se diluyó 1:1 en solución salina isotónica (solución de NaCl al 0. 9.%). La sangre diluida se aplicó cuidadosamente a gradientes Histopaque 1077 (Sigma Chemical Co., St. Louis, Missouri, EE.UU.) en tubos de recolección de 15 mL y se centrifugó a 400 g durante 30 min.
Para descartar plaquetas y restos celulares, el plasma se transfirió a tubos eppendorf de 1,5 mL y se centrifugó a 6000 g durante 10 min. Luego, se transfirieron 500 uL de la sección media del plasma aun nuevo tubo eppendorf y se depositaron 0,8 uL de plasma en un portaobjetos de seleniuro de zinc (ZnSe). Cabe señalar que puede usarse cualquier otro portaobjetos adecuado, por ejemplo, las mediciones de reflexión pueden llevarse a cabo mediante el uso de un portaobjetos de oro. El portaobjetos se secó al aire durante 0,5 h bajo flujo laminar a una temperatura de 30 ± 4 C para eliminar el agua. A continuación, el plasma seco se sometió a microscopía FTIR.
Microspectroscopía FTIR
La microspectroscopía infrarroja por transformada de Fourier (FTIR-MSP) y las mediciones de adquisición de datos se realizaron mediante el uso del microscopio FTIR Nicolet Centaurus con un detector de teluro de mercurio-cadmio (MCT) enfriado con nitrógeno líquido, acoplado al espectrómetro FTIR Nicolet iS10, mediante el uso del software OMNIC (Nicolet, Madison, WI). Para lograr una alta relación señal a ruido (SNR), se recopilaron 128 exploraciones codificadas en cada medición en la región del número de onda de 700 a 4000 cm-1. El sitio de medición era circular, con un diámetro de 100 um y una resolución espectral de 4 cm-1 (espaciado de datos de 0,482 cm-1). Para reducir la variación del espesor de la muestra de plasma y lograr una comparación adecuada entre diferentes muestras, se adoptaron los siguientes procedimientos:
1. Cada muestra se midió al menos cinco veces en diferentes lugares.
2. Las velocidades del convertidor analógico a digital (ADC) se eligieron empíricamente entre 2000 y 3000 recuentos/s (lo que proporciona áreas de medición con densidad de material similar).
3. Los espectros obtenidos se corrigieron en la línea base mediante el uso del método de la banda elástica, con 64 puntos consecutivos, y se normalizaron mediante el uso de la normalización vectorial en el software OPUS como se describe en un artículo titulado "Early spectral changes of cellular malignant transformation using Fourier transformation infrared microspectroscopy", por Bogomolny y otros, 2007. J Biomed Opt. 12:024003.
Con el fin de obtener valores de absorción precisos en un número de onda dado con una mínima interferencia de fondo, se usaron los espectros de la segunda derivada para determinar las concentraciones de biomoléculas de interés. Este método es susceptible a cambios en FWHM (ancho completo a la mitad del máximo) de las bandas IR. Sin embargo, en el caso de muestras biológicas, todas las muestras (plasma) del mismo tipo están compuestas por componentes básicos similares, que dan bandas relativamente anchas. Por lo tanto, es posible ignorar en general los cambios en la banda FWHM, como se describe en un artículo titulado "Selenium alters the lipid content and protein profile of rat heart: An FTIR microspectroscopy study", por Toyran y otros, Arch.Biochem.Biophys. 2007 458:184-193.
Procesamiento de espectros y análisis estadístico
El espectro IR refleja los datos bioquímicos de la muestra medida. Para distinguir entre grupos de cáncer y control, se seleccionaron secciones específicas del intervalo seleccionado de los espectros según lo determinado por la prueba T. Las diferencias se consideraron significativas a P <0,05. La reducción de datos se implemento por el análisis de componentes principales (PCA). Si cada uno de los números de onda se considera una dirección, entonces la técnica de PCA buscó nuevas direcciones en los datos que tienen la varianza más grande y posteriormente proyectó los datos en un nuevo espacio multidimensional. Después del PCA, se realizó el análisis discriminante lineal de Fisher (FLDA) para clasificar entre grupos de cáncer y control. Se usó la validación cruzada dejando uno fuera (LOOCV), que es un método común en el análisis espectral FTIR, para evaluar el rendimiento del clasificador. Los datos se verificaron mediante métodos analíticos adicionales no supervisados, tal como el análisis de grupos, mediante el uso del método de Ward y distancias euclidianas para verificar aún más el análisis (STATISTICA, StatSoft, Tulsa, OK).
DATOS EXPERIMENTALES
Los experimentos descritos más abajo en la presente descripción se realizaron por los inventores de acuerdo con algunas solicitudes y mediante el uso de las técnicas descritas anteriormente en la presente descripción.
Los experimentos presentados más abajo en la presente descripción con referencia a los ejemplos 1-4 demuestran que, de acuerdo con algunas solicitudes, el análisis de muestras de PBMC y/o muestras de plasma por técnicas FTIR-MSP puede usarse para el diagnóstico diferencial de tumores sólidos benignos y malignos en base al patrón espectral de FTIR-MSP en los números de onda seleccionados.
Ejemplo 1
En un conjunto de experimentos, se realizó el diagnóstico diferencial de tumores de mama benignos y tumores de mama malignos en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de PBMC.
De acuerdo con las solicitudes, se analizaron muestras de PBMC de 15 controles sanos por FTIR-MSP, y se estableció un patrón espectral de FTIR-MSP típico para las PBMC control. Además, las muestras de PBMC de 29 pacientes con cáncer de mama se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP control. Además, análisis de MSP y comparación con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP de cáncer de mama. Las muestras de PBMC se obtuvieron mediante procesamiento preliminar de la sangre periférica, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a la extracción de células mononucleares de sangre periférica (PBMC). A continuación, las muestras de PBMC se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Se hace referencia a las Figuras 1A-D, que son gráficos que representan los espectros de absorción de FTIR y la segunda derivada de los espectros de absorción y análisis de estos, para muestras de PBMC de 29 pacientes con cáncer de mama, 15 sujetos con tumores benignos en tejido mamario y 15 controles sanos, derivados de acuerdo con algunas solicitudes
La Figura 1A muestra los espectros de absorción de FTIR-MSP promedio de muestras de PBMC de controles sanos, sujetos con tumores de mama benignos y pacientes con cáncer de mama en las regiones de 700-1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros están compuestos por varias bandas de absorción, cada una de las cuales corresponde a grupos funcionales específicos de macromoléculas específicas como lípidos, proteínas, carbohidratos y ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios frente al control en la absorción (intensidad y/o cambio) de estas macromoléculas.
La tabla C representa algunas de las principales bandas de absorción IR para células PBMC y sus correspondientes grupos funcionales moleculares:
Tabla C:
Se hace referencia a la Figura 1B. Con el fin de lograr una comparación eficaz entre las muestras de PBMC de los pacientes con cáncer de mama, sujetos con tumores de mama benignos y los controles, se usó la segunda derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en la Figura 1B. Como se muestra en el análisis de espectros de la segunda derivada, los espectros de las muestras de PBMC de los pacientes con cáncer de mama diferían significativamente de los espectros de las muestras de PBMC tanto de los sujetos con tumores de mama benignos como de los controles, en la región espectral de 1140 cm-1.
La media ± error estándar de la media SEM para cada uno de los conjuntos de datos (sano, benigno, cáncer de mama) está representado por el grosor de las líneas del gráfico que representan los grupos sano, benigno y de cáncer de mama, de acuerdo con la leyenda de la Figura, como se muestra en la Figura 1B.
Se hace referencia a las Figuras 1C-D, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de muestras de PBMC de sujetos con tumores de mama benignos en comparación con muestras de PBMC de pacientes con cáncer y/o a muestras de PBMC de controles sanos (indicados como sanos en las figuras), derivado de acuerdo con algunas solicitudes se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra:
a) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los pacientes con cáncer de mama difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de las PBMC de controles sanos;
b) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los pacientes con cáncer de mama difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de las PBMC de sujetos con un tumor de mama benigno; y
c) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los sujetos con un tumor de mama benigno difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de PBMC de controles sanos.
La tabla D enumera los números de onda que se identificaron en este conjunto de experimentos como se presenta en las Figuras 1A-D. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de
estos números de onda para distinguir entre: a) pacientes de control sanos y con cáncer de mama; b) control sano y sujetos con tumores benignos de mama; y c) pacientes con cáncer de mama y sujetos con tumores de mama benignos. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla D. Alternativamente, las muestras de PBMC se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla D.
Tabla D:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla D se usan para diferenciar entre la ausencia de un tumor y un tumor de mama maligno: 1140,7 ± 4 cm-1, 1254,0 ± 4 cm-1, 1473,3 ±4 cm-1, 1551,9 ± 4 cm-1, 1635,3 ±4 cm-1 y 1658,5 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla D se usan para diferenciar entre la ausencia de un tumor y un tumor de mama benigno: 837,4 ± 4 cm-1, 1027,9 ± 4 cm-1, 1182.6 ±4 cm-1, 1213,0 ± 4 cm-1, 1278,1 ±4 cm-1, 1544,2 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla D se usan para diferenciar entre un tumor de mama maligno y un tumor de mama benigno: 1011,0 ± 4 cm-1, 1071,7, 1141.7 ± 4 cm-1, 1158,0 ± 4 cm-1, 1181,7 ± 4 cm-1, 1502,3 ± 4 cm-1.
Ejemplo 2
En un conjunto de experimentos, el diagnóstico diferencial de tumores de mama benignos y tumores de mama malignos se realizó en base a un patrón espectral de FTIR-MSP de muestras de plasma a números de onda seleccionados.
De acuerdo con las solicitudes, se analizaron muestras de plasma de 15 controles sanos por FTIR-MSP y se estableció un patrón espectral típico de FTIR-MSP para el plasma control. Además, las muestras de plasma de 29 pacientes con cáncer de mama se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control. Además, las muestras de plasma de 15 sujetos con un tumor benigno en tejido mamario se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP de cáncer de mama. Las muestras de plasma se obtuvieron mediante el procesamiento preliminar de la sangre periférica de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia al aislamiento de plasma a partir de muestras de sangre periférica. A continuación, las muestras de plasma sanguíneo se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Se hace referencia a las Figuras 2A-D, que son gráficos que representan los espectros de absorción de FTIR y la segunda derivada de los espectros de absorción y análisis de estos, para muestras de plasma de 29 pacientes con cáncer de mama, 15 sujetos con tumores benignos en tejido mamario y 15 controles sanos, derivados de acuerdo con algunas solicitudes
La Figura 2A muestra los espectros de absorción de FTIR-MSP promedio de muestras de plasma de controles sanos, sujetos con tumores de mama benignos y pacientes con cáncer de mama en las regiones de 700 - 1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros se componen de varias bandas de absorción, cada una correspondiente a grupos funcionales específicos de macromoléculas específicas tales como lípidos, proteínas y carbohidratos/ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios en la absorción (intensidad y/o desplazamiento) de estas macromoléculas.
Se hace referencia a la Figura 2B. Con el fin de lograr una comparación eficaz entre las muestras de plasma de los pacientes con cáncer de mama, sujetos con tumores de mama benignos y los controles, se usó la segunda derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en la Figura 2B. Como se muestra en el análisis de espectros de la segunda derivada, los espectros de las muestras de plasma de los pacientes con cáncer de mama diferían significativamente de los espectros de las muestras de plasma tanto de los sujetos con tumores de mama benignos como de los controles, en la región espectral de 1659 cm-1 y 1653 cm-1.
La media ± SEM para cada uno de los conjuntos de datos (sano, benigno, cáncer de mama) se representa mediante el grosor de las líneas del gráfico que representan los grupos sano, benigno y de cáncer de mama, de acuerdo con la leyenda de la Figura, como se muestra en la Figura 2B.
Se hace referencia a las Figuras 2C-D, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de muestras de plasma de sujetos con tumores de mama benignos en comparación con muestras de plasma de pacientes con cáncer y/o muestras de plasma de controles sanos, derivado de acuerdo con algunas solicitudes se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra:
a) La segunda derivada de las muestras de plasma de los pacientes con cáncer de mama difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos; b) La segunda derivada de las muestras de plasma de los pacientes con cáncer de mama difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP del plasma de sujetos con un tumor de mama benigno; y
c) La segunda derivada de las muestras de plasma de los sujetos con un tumor de mama benigno difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos. La tabla E1 enumera los números de onda que se identificaron en este conjunto de experimentos como se presenta en las Figuras 2A-D. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes de control y de cáncer de mama; b) control y sujetos con tumores de mama benignos; y c) pacientes con cáncer de mama y sujetos con tumores de mama benignos. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla E1. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla E1.
Tabla E1:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla E1 se usan para diferenciar entre la ausencia de un tumor y un tumor de mama benigno: 761,3 ± 4 cm-1, 1117,5 ± 4 cm-1, 1152,3 ± 4 cm-1, 1310,9 ± 4 cm-1, 1388,0 ± 4 cm-1 y 1453,6 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla E1 se usan para diferenciar entre la ausencia de un tumor y un tumor de mama maligno: 925,7 ± 4 cm-1, 1153,2 ± 4 cm-1, 1200,5 ±4 cm-1, 1350,9 ± 4 cm-1, 1453,6 ± 4 cm-1, 1637,3 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla E1 se usan para diferenciar entre un tumor de mama maligno y un tumor de mama benigno: 761,7 ± 4 cm-1, 1020,2 ± 4 cm-1, 1249,2 ± 4 cm-1, 1560,1 ± 4 cm-1, 1647,9 ± 4 cm-1, 1736,1 ± 4 cm-1.
Ahora se hace referencia a las Figuras 1A-D, Figuras 2A-D y las Figuras 3A-G. Las Figuras 3A-G son gráficos que representan el análisis estadístico, incluido el análisis de la curva característica operativa del receptor (ROC) de espectros de absorción de FTIR, en base a muestras de PBMC y plasma de pacientes con cáncer de mama, sujetos con tumores de mama benignos y controles, como se muestra en las Figuras 1A-D y las Figuras 2A-D.
Las Figuras 3A-C muestran el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de PBMC (Figura 3A) y plasma (Figura 3B) de controles sanos en comparación con los sujetos con tumores de mama benignos. Como se muestra, el uso combinado de las muestras de plasma y PBMC (Figura 3C) aumentó la sensibilidad y la especificidad para el diagnóstico de un tumor de mama benigno.
Las Figuras 3D-F muestra el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de PBMC (Figura 3D) y plasma (Figura 3E) de pacientes con cáncer de mama en comparación con los sujetos con tumores de mama benignos. Como se muestra, el uso combinado de las muestras de plasma y PBMC
(Figura 3F) aumentó la sensibilidad y la especificidad para distinguir entre un tumor de mama benigno y un tumor de mama maligno.
La Figura 3G muestra el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), del uso combinado de muestras de plasma y PBMC de pacientes con cáncer de mama, en comparación con los sujetos con tumores de mama benignos y controles sanos. Los valores de sensibilidad y especificidad se presentan en la Figura 3G.
La Figura 3H representa el análisis de grupos de acuerdo con el método de Ward de pacientes con cáncer de mama, los sujetos con tumores de mama benignos y los controles sanos, de acuerdo con algunas solicitudes. El análisis de datos de la segunda derivada que se muestra en las Figuras 2B-D se usó como entrada para el análisis de grupos. La Figura 3H muestra una distinción entre (a) pacientes con cáncer y (b) sujetos con tumores de mama benignos y controles sanos (el grupo benigno y los controles sanos muestran una mayor similitud).
La tabla E2 representa los datos correspondientes a los números en la Figura 3H.
Tabla E2
Ahora se hace referencia a las Figuras 4A-D y tabla E3 que incluyen información clínica para 23 pacientes con cáncer de mama y análisis de muestras de PBMC (Figuras 4A-B) y muestras de plasma (Figuras 4C-D) obtenidas de pacientes con cáncer de mama de acuerdo con algunas solicitudes.
La tabla E3 es una tabla que representa los datos clínicos de 23 pacientes femeninas con cáncer de mama que participaron en los estudios descritos en la presente descripción. En la tabla E3:
Columna "Ubicación en el órgano principal": "R" representa la mama derecha y "L" representa la mama izquierda Columna de patología: "M" representa maligno y "U" representa indeterminado
Columna de tipo de malignidad: "IDC" representa el carcinoma ductal infiltrante y "ILC" representa el carcinoma lobular infiltrante.
"LN" significa ganglio linfático
"MS" significa "tamaño de masa" (en mm)
"#m" significa "número de masas"
Las Figuras 4A-B son gráficos que representan el análisis de diversos parámetros clínicos de los pacientes con cáncer de mama según se deriva de la tabla E3. Se realizó un análisis estadístico y se proporcionan los valores p. Se evaluó el efecto de los siguientes parámetros sobre las PBMC de pacientes con cáncer de mama: tamaño de la masa, número de masas, ganglios linfáticos positivos (NL), tipo de malignidad, invasión vascular y distinción entre el estadio 1 y el estadio 2 de la enfermedad. Como se muestra, de acuerdo con algunas solicitudes es posible identificar un patrón específico para cada parámetro clínico en los espectros de FTIR obtenidos de muestras de PBMC.
La tabla F enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en las Figuras 4A-B. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para identificar el efecto de los siguientes parámetros clínicos en las muestras de PBMC de pacientes con cáncer de mama: tamaño de la masa, número de masas, ganglios linfáticos positivos (NL), tipo de malignidad, invasión vascular y distinción entre el estadio 1 y el estadio 2 de la enfermedad. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla F. Alternativamente, las muestras de PBMC se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla F:
Tabla F
(Continuación)
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el tipo de malignidad del tumor de mama: 785,4 ± 4 cm-1, 848,0 ± 4 cm-1, 1012,9 ± 4 cm-1, 1080,4+ 4 cm-1, 1148,9 ± 4 cm-1 y 1451,7 ± 4 cm-1. Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para distinguir entre el estadio 1 y estadio 2 de los tumores de mama malignos: 717,4 ± 4 cm-1, 801,3 ± 4 cm-1, 823,9 ± 4 cm-1, 920,8 ± 4 cm-1 y 1405,4 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para identificar en muestras de PBMC un patrón espectral distinto causado por la invasión vascular de un tumor de mama: 1306,1 ± 4 cm-1, 1489,7 ± 4 cm-1, 1503,7 ± 4 cm-1, 1648,4 ± 4 cm-1, 1762,6 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el número de ganglios linfáticos positivos de un paciente con cáncer de mama: 717,4 ± 4 cm-1, 825,9 ± 4 cm-1, 1097,3 ± 4 cm-1, 1293,0 ± 4 cm-1, 1417,9 ± 4 cm-1 y 1520,6 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el número de masas de un paciente con cáncer de mama: 752,6 cm-1, 769,0 ± 4 cm-1, 899,1 ± 4 cm-1, 911,7 ± 4 cm-1, 1353,3 ± 4 cm-1 y 1450,2 ±4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla F se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el tamaño de la masa (mm) del tumor de mama: 746,3 cm-1, 818,2 ± 4 cm-1, 919,9 ± 4 cm-1, 1136,3 ± 4 cm-1 y 1394,8 ± 4 cm-1.
Las Figuras 4C-D son gráficos que representan el análisis de diversos parámetros clínicos de los pacientes con cáncer de mama según se deriva de la tabla E3. Se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra, de acuerdo con algunas solicitudes es posible identificar un patrón espectral distinto en el análisis FTIR de muestras de plasma que se produce en respuesta a, al menos, uno de los siguientes parámetros: tamaño de la masa, número de masas, ganglios linfáticos positivos (NL), tipo de malignidad, invasión vascular y distinción entre el estadio 1 y el estadio 2 de la enfermedad.
La tabla G enumera los números de onda que se identificaron en este conjunto de experimentos como se presenta en las Figuras 4C-D. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para identificar los siguientes parámetros en base a muestras de plasma de pacientes con cáncer de mama: tamaño de la masa, número de masas, ganglios linfáticos positivos (NL), tipo de malignidad, invasión vascular y distinción entre el estadio 1 y el estadio 2 de la enfermedad. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla G. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla G:
Tabla G:
(Continuación)
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para identificar en muestras de plasma un patrón espectral distinto causado por un tipo de malignidad del tumor de mama: 775,7 ± 4 cm-1, 897,7 ± 4 cm-1, 922,8 ± 4 cm-1, 1070,8 ± 4 cm-1, 1447,3 ± 4 cm-1 y 1569,3 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para distinguir entre el estadio 1 y estadio 2 de los tumores de mama malignos: 763,7 ± 4 cm-1, 809,0 ± 4 cm-1, 889,5 ± 4 cm-1, 961,8 ± 4 cm-1, 1255,0 ± 4 cm-1 y 1190,8 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para identificar en muestras de plasma un patrón espectral distinto causado por la invasión vascular de un tumor de mama: 843,2 ± 4 cm-1, 876,5 ± 4 cm-1, 1145,5 ± 4 cm-1, 1316,2 ± 4 cm-1, 1328,2 ± 4 cm-1, 1412,1 ± 4 cm-1 y 1578,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para identificar en muestras de plasma un patrón espectral distinto causado por el número de ganglios linfáticos positivos de un paciente con cáncer de mama: 746,3 ± 4 cm-1, 892,4 ± 4 cm-1, 927,1 ± 4 cm-1, 1023,5 ± 4 cm-1 y 1174,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para identificar en muestras de plasma un patrón espectral distinto causado por el número de masas de un paciente con cáncer de mama: 856,7 cm-1, 1043,3 ± 4 cm-1, 1116,6 ± 4 cm-1, 1235,7 ± 4 cm-1, 1387,5 ± 4 cm-1, 1504,7 ± 4 cm-1 y 1608,3 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla G se usan para identificar en muestras de plasma un patrón espectral distinto causado por el tamaño de la masa (mm) del tumor de mama: 781,5 cm-1, 922,8 4 cm-1, 946,9 ± 4 cm-1, 1072,7 ± 4 cm-1, 1147,9 ± 4 cm-1 y 1206,3 ± 4 cm-1. Ejemplo 3
En un conjunto de experimentos, se realizó el diagnóstico diferencial de tumores gastrointestinales benignos (específicamente colorrectales) y tumores gastrointestinales malignos y premalignos en base a un patrón espectral de FTIR-MSP en un intervalo de números de onda de muestras de PBMC.
De acuerdo con las solicitudes, se analizaron muestras de PBMC de 15 controles sanos por FTIR-MSP y se estableció un patrón espectral de FTIR-MSP típico para las PBMC de control. Además, las muestras de PBMC de 36 pacientes con cáncer colorrectal se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP control. Además, las muestras de PBMC de 14 sujetos con un tumor benigno en tejido colorrectal se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP de cáncer colorrectal. Las muestras de PBMC se obtuvieron mediante procesamiento preliminar de la sangre periférica, de acuerdo con los protocolos descritos anteriormente en la presente descripción
con referencia a la extracción de células mononucleares de sangre periférica (PBMC). A continuación, las muestras de PBMC se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Para el propósito del conjunto de experimentos gastrointestinales, los 36 pacientes con cáncer colorrectal incluyeron pacientes con condiciones pre-malignas, típicamente displasia de alto grado. Como se muestra más abajo en la presente descripción, algunas solicitudes permiten distinguir entre pacientes con una afección gastrointestinal premaligna (por ejemplo, un tumor que presenta alta displasia) y pacientes con un tumor maligno en el tejido gastrointestinal.
Se hace referencia a las Figuras 5A-D, que son gráficos que representan los espectros de absorción de FTIR y la segunda derivada de los espectros de absorción y análisis de estos, para muestras de PBMC de 36 pacientes con cáncer colorrectal, 14 sujetos con tumores colorrectales benignos y 15 controles sanos, derivados de acuerdo con algunas solicitudes de la presente invención.
La Figura 5A muestra los espectros de absorción de FTIR-MSP promedio de muestras de PBMC de controles sanos, sujetos con tumores colorrectales benignos y pacientes con cáncer gastrointestinal en las regiones de 700 - 1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros se componen de varias bandas de absorción, cada una correspondiente a grupos funcionales específicos de macromoléculas específicas tales como lípidos, proteínas y carbohidratos/ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios en la absorción (intensidad y/o desplazamiento) de estas macromoléculas.
Se hace referencia a la Figura 5B. Para lograr una comparación eficaz entre las muestras de PBMC de los pacientes con cáncer colorrectal, los sujetos con tumores colorrectales benignos y los controles, se usó la segunda derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en la Figura 5B. Como se muestra en el análisis de espectros de la segunda derivada, las muestras de PBMC de los sujetos con un tumor benigno diferían significativamente de los espectros de las muestras de PBMC tanto de los sujetos con tumores malignos como de los controles, en la región espectral de 1485 cm-1 y 1490 cm-1.
La media ± SEM para cada uno de los conjuntos de datos (sano, benigno, cáncer colorrectal) se representa mediante el grosor de las líneas del gráfico que representan los grupos sano, benigno y cáncer colorrectal, de acuerdo con la leyenda de la Figura, como se muestra en la Figura 5B.
Se hace referencia a las Figuras 5C-D, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de muestras de PBMC de sujetos con tumores colorrectales benignos en comparación con muestras de PBMC de pacientes con cáncer y/o muestras de PBMC de controles sanos, derivados de acuerdo con algunas solicitudes. Se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra:
a) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los pacientes con cáncer colorrectal difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de PBMC de controles sanos;
b) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los pacientes con cáncer colorrectal difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de PBMC de sujetos con un tumor colorrectal benigno; y
c) La segunda derivada de los espectros de FTIR-MSP de muestras de PBMC de los sujetos con un tumor colorrectal benigno difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de PBMC de controles sanos.
La tabla H enumera los números de onda que se usaron en este conjunto de experimentos como se presenta en las Figuras 5A-D. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes de control y de cáncer colorrectal; b) control y sujetos con tumores colorrectales benignos; y c) pacientes con cáncer colorrectal y sujetos con tumores colorrectales benignos. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla H. Alternativamente, las muestras de PBMC se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla H.
Tabla H:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla H se usan para diferenciar entre la ausencia de un tumor y un tumor colorrectal benigno: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1 y 1526,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla H se usan para diferenciar entre la ausencia de un tumor y un tumor colorrectal maligno: 724,1 ± 4 cm-1, 741,0 ± 4 cm-1, 1141,7 ±4 cm-1, 1475,3 ±4 cm-1, 1627,6 ± 4 cm-1, 1695,6 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla H se usan para diferenciar entre un tumor colorrectal maligno y un tumor colorrectal benigno: 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ± 4 cm-1, 1485,9 ± 4 cm-1, 1526,9 ± 4 cm-1, 1627,1 ± 4 cm-1.
Ejemplo 4
En un conjunto de experimentos, se realizó el diagnóstico diferencial de tumores gastrointestinales benignos (específicamente colorrectales) y tumores gastrointestinales malignos y premalignos en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de plasma.
De acuerdo con las solicitudes, se analizaron muestras de plasma de 15 controles sanos por FTIR-MSP y se estableció un patrón espectral típico de FTIR-MSP para el plasma control. Además, las muestras de plasma de 36 pacientes con cáncer colorrectal se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control. Además, las muestras de plasma de 14 sujetos con un tumor benigno en tejido colorrectal se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP de cáncer colorrectal. Las muestras de plasma se obtuvieron mediante el procesamiento preliminar de la sangre periférica de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia al aislamiento de plasma a partir de muestras de sangre periférica. A continuación, las muestras de plasma se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Se hace referencia a las Figuras 6A-E, que son gráficos que representan los espectros de absorción de FTIR y la segunda derivada de los espectros de absorción y análisis de estos, para muestras de plasma de 36 pacientes con cáncer colorrectal, 14 sujetos con tumores colorrectales benignos y 15 controles sanos, derivados de acuerdo con algunas solicitudes
La Figura 6A muestra los espectros de absorción promedio de FTIR-MSP de muestras de plasma de controles sanos, sujetos con tumores colorrectales benignos y pacientes con cáncer colorrectal en las regiones de 700-1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros se componen de varias bandas de absorción, cada una correspondiente a grupos funcionales específicos de macromoléculas específicas tales como lípidos, proteínas y carbohidratos/ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios en la absorción (intensidad y/o desplazamiento) de estas macromoléculas.
Se hace referencia a las Figuras 6B-C. Con el fin de lograr una comparación eficaz entre las muestras de plasma de los pacientes con cáncer colorrectal, sujetos con tumores colorrectales benignos y los controles, se usó la segunda
derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en las Figuras 6B-C. Como se muestra en el análisis de espectros de la segunda derivada, las muestras de plasma de los pacientes con cáncer colorrectal diferían significativamente de los espectros de las muestras de plasma tanto de los sujetos con tumores colorrectales benignos como de los controles, en la región espectral de 1152 cm-1,1172 cm -1 y 1035 cm-1.
La media ± SEM para cada uno de los conjuntos de datos (sano, benigno, cáncer colorrectal) se representa mediante el grosor de las líneas del gráfico que representan los grupos sano, benigno y cáncer colorrectal, de acuerdo con la leyenda de la figura, como se muestra en la Figura 6B.
Se hace referencia a las Figuras 6D-E, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de muestras de plasma de sujetos con tumores colorrectales benignos en comparación con muestras de plasma de pacientes con cáncer colorrectal y/o muestras de plasma de controles sanos, derivados de acuerdo con algunas solicitudes
Se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra:
a) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de los pacientes con cáncer gastrointestinal difirió significativamente de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos;
b) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de los pacientes con cáncer colorrectal difirió significativamente de la segunda derivada de los espectros de FTIR-MSP del plasma de sujetos con un tumor colorrectal benigno; y
c) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de los sujetos con un tumor colorrectal benigno difirió significativamente de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos.
La tabla I enumera los números de onda que se usaron en este conjunto de experimentos como se presenta en las Figuras 6A-E. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes de control y de cáncer colorrectal; b) control y sujetos con tumores colorrectales benignos; y c) pacientes con cáncer colorrectal y sujetos con tumores colorrectales benignos. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla I. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla 1.
Tabla I:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla I se usan para diferenciar entre la ausencia de un tumor y un tumor colorrectal benigno: 780,1 ± 4 cm-1, 872,6 ± 4 cm-1, 1142,1 ±4 cm-1, 1378,9 ± 4 cm-1, 1399,6 ± 4 cm-1 y 1622,8 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla I se usan para diferenciar entre la ausencia de un tumor y un tumor colorrectal maligno: 840,8 ± 4 cm-1, 922,8 ± 4 cm-1, 1035,6 ± 4 cm-1, 1154,7 ± 4 cm-1, 1352,8 ± 4 cm-1, 1378,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla I se usan para diferenciar entre un tumor colorrectal maligno y un tumor colorrectal benigno: 948,3 ± 4 cm-1, 1034,6 ± 4 cm-1, 1110,3 ± 4 cm-1, 1153,2 ± 4 cm-1, 1340,3 ± 4 cm-1, 1378,4 ± 4 cm-1.
Ahora se hace referencia a las Figuras 5A-D, las Figuras 6A-E y las Figuras 7A-F. Las Figuras 7A-F son gráficos que representan el análisis estadístico, incluido el análisis de la curva característica operativa del receptor (ROC) de espectros de absorción de FTIR, en base a muestras de PBMC y plasma de pacientes con cáncer colorrectal, sujetos con tumores colorrectales benignos y controles, como se muestra en las Figuras 5A-D y las Figuras 6A-E. Las Figuras 7A-C muestran el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de PBMC (Figura 7A) y plasma (Figura 7B) de pacientes con cáncer colorrectal en comparación con los sujetos con tumor colorrectal benigno. Como se muestra, el uso combinado de las muestras de plasma y PBMC (Figura 7C) aumentó la sensibilidad y la especificidad para distinguir entre un tumor colorrectal benigno y un tumor colorrectal maligno.
Las Figuras 7D-F muestran el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de PBMC (Figura 7D) y plasma (Figura 7E) de controles sanos en comparación con sujetos con un tumor colorrectal benigno. Como se muestra, el uso combinado de las muestras de plasma y PBMC (Figura 7F) aumentó la sensibilidad y especificidad para el diagnóstico de un tumor colorrectal benigno.
La Figura 7G muestra el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de muestras de plasma de pacientes con cáncer colorrectal en comparación con los sujetos con
tumores de mama benignos y controles sanos. Los valores de sensibilidad y especificidad se presentan en la Figura 7G.
La Figura 7H muestra el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), del uso combinado de muestras de plasma y PBMC de pacientes con cáncer colorrectal en comparación con los sujetos con tumores de mama benignos y controles sanos. Los valores de sensibilidad y especificidad se presentan en la Figura 7H.
Ahora se hace referencia a las Figuras 8A-D y tabla J1. La tabla J1 incluye información clínica para 23 pacientes con cáncer colorrectal. Las Figuras 8A-D muestran el análisis de muestras de PBMC (Figuras 8A-B) y muestras de plasma (Figuras 8C-D) obtenidas de pacientes con cáncer colorrectal de acuerdo con algunas solicitudes.
La tabla J1 es una tabla que representa los datos clínicos de 23 pacientes con cáncer colorrectal que participaron en los estudios descritos en la presente descripción. En la tabla J1:
Columna de género: "M" representa masculino y "F" representa femenino
Columna del órgano principal: "R" representa el recto y "C" representa el colon
Ubicación en la columna del órgano principal: "Re" representa el recto, "Rt" representa la derecha, "L" representa la izquierda, "C" representa el colon, "A" representa el ascendente,
Columna de patología: "M" representa maligno y "PM" representa pre-maligno
Columna de tipo de malignidad: AC representa Adenocarcinoma.
"#M" representa el número de masas
"MS" representa el tamaño de la masa (en mm)
"LN" representa el número de ganglios linfáticos
Las Figuras 8A-B son gráficos que representan el análisis del efecto de diversos parámetros clínicos (tabla J1) de los pacientes con cáncer colorrectal en los espectros de FTIR de muestras de PBMC. Se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra, de acuerdo con algunas solicitudes, es posible identificar un patrón espectral distinto en el análisis FTIR de muestras de PBMC. El patrón espectral distintivo se produce en respuesta a, al menos, uno de los siguientes parámetros de los pacientes con cáncer colorrectal: tamaño de la masa, número de masas, ganglios linfáticos positivos (NL), tipo de malignidad y distinción entre los estadios 1 y 2 y el estadio 3 de la enfermedad.
La tabla J2 enumera los números de onda que se identificaron en este conjunto de experimentos como se presenta en las Figuras 8B-C. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para identificar patrones espectrales para los siguientes parámetros en base a muestras de PBMC de los pacientes con cáncer colorrectal: tamaño de la masa, número de masas, ganglios linfáticos positivos (LN), tipo de malignidad y distinción entre los estadios 1 y 2 y el estadio 3 de la enfermedad. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla J2. Alternativamente, las muestras de PBMc se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla J:
Tabla J2:
(Continuación)
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla J2 se usan para identificar en muestras de PBMC un patrón espectral distinto causado por un tipo de malignidad del tumor colorrectal: 868,8 ± 4 cm-1, 957,5 ± 4 cm-1, 1145,0 ± 4 cm-1, 1251,6 ± 4 cm-1 y 1364,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla J2 se usan para distinguir entre el estadio 1 y 2 y el estadio 3 del tumor colorrectal: 815,7 ± 4 cm-1, 837,9 ± 4 cm-1, 895,8 ± 4 cm-1, 992,2 ± 4 cm-1, 1371,1 ± 4 cm-1, 1574,6+ 4 cm-1 y 1657,5 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla J2 se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el número de masas de un tumor colorrectal: 734,3 ± 4 cm-1, 759,8 ± 4 cm-1, 893,8 ± 4 cm-1, 932,9 ± 4 cm-1, 1370,7 ± 4 cm-1,1412,1 ± 4 cm-1 y 1578,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla J2 se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el número de ganglios linfáticos positivos de un paciente con cáncer colorrectal: 837,9 ± 4 cm-1, 895,3 ± 4 cm-1, 1292,6 ± 4 cm-1, 1371,1 ± 4 cm-1, 1550,0 ± 4 cm-1 y 1575,1 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla J2 se usan para identificar en muestras de PBMC un patrón espectral distinto causado por el tamaño de la masa (mm) del tumor colorrectal: 756,4 cm-1, 1019,2 ± 4 cm-1, 1201,0 ± 4 cm-1 y 1516,3 ± 4 cm-1.
Las Figuras 8C-D son gráficos que representan el análisis de diversos parámetros clínicos de los pacientes con cáncer colorrectal como se deriva de la Tabla J1. Se realizó un análisis estadístico y se proporcionan los valores p. Como se muestra, de acuerdo con algunas solicitudes, es posible identificar un patrón espectral de FTIR distinto en muestras de plasma debido a los siguientes parámetros de pacientes con cáncer colorrectal: tamaño de la masa, ganglios linfáticos positivos (NL), invasión vascular y distinción entre los estadios 1 y 2 y el estadio 3 de la enfermedad.
La tabla K enumera los números de onda que se identificaron en este conjunto de experimentos como se presenta en las Figuras 8C-D. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para identificar el efecto de los siguientes parámetros en el patrón espectral de FTIR de las muestras de plasma de los pacientes con cáncer colorrectal: tamaño de la masa, ganglios linfáticos positivos (NL), invasión vascular y distinción entre los estadios 1 y 2 y el estadio 3 de la enfermedad. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla K. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla K:
Tabla K:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla K se usan para identificar en muestras de plasma un patrón espectral distinto causado por la invasión vascular de un tumor colorrectal: 976,3 ± 4 cm-1, 1052,9 ± 4 cm-1, 1143,6 ± 4 cm-1, 1177,3 ± 4 cm-1, 1229,9 ± 4 cm- y 1356,7 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla K se usan para distinguir entre el estadio 1 y 2 y el estadio 3 del tumor colorrectal: 756,4 ± 4 cm-1, 806,6 ± 4 cm-1, 945,9 ± 4 cm-1, 1165,3 ± 4 cm-1, 1196,1 ± 4 cm-1, 1288,7 ± 4 cm-1 y 1657,5 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla K se usan para identificar en muestras de plasma un patrón espectral distinto causado por el número de ganglios linfáticos positivos de un paciente con cáncer colorrectal: 756,4 ± 4 cm-1, 807,1 ± 4 cm-1, 861,1 ± 4 cm-1, 872,1 ± 4 cm-1, 945,9 ± 4 cm-1 y 1164,8 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla K se usan para identificar en muestras de plasma un patrón espectral distinto causado por el tamaño de la masa (mm) del tumor colorrectal: 740,5 ± 4 cm-1, 844,7 ± 4 cm-1, 1051,0 ± 4 cm-1 y 1377,4 ± 4 cm-1, 1751,0 ± 4 cm-1, 1778,0 ± 4 cm-1.
Se hace referencia a las Figuras 9A-D que son gráficos que representan análisis estadístico y valores P de PBMC (Figuras 9A-B) y muestras de plasma (Figuras 9C-D) de pacientes con cáncer colorrectal (Cn), sujetos con tumores colorrectales premalignos (HGD), sujetos con tumores colorrectales benignos (Bn) y controles sanos (H1), derivados de acuerdo con algunas solicitudes
Como se muestra en las Figuras 9A-B, las muestras de PBMC que se analizaron por técnicas FTIR-MSP permiten distinguir entre: a) control sano y pacientes con cáncer colorrectal; b) controles sanos y sujetos con tumores colorrectales benignos frente a pacientes con cáncer colorrectal; c) sujetos con tumores colorrectales premalignos que presentan displasia de alto grado frente a pacientes con cáncer; d) controles sanos frente a pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado; e) control sano y sujetos con tumores colorrectales benignos frente a pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado; y f) controles sanos frente a sujetos con tumores colorrectales benignos, pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado.
Como se muestra en las Figuras 9C-D, las muestras de plasma que se analizaron por técnicas FTIR-MSP permiten distinguir entre: a) control sano y pacientes con cáncer colorrectal; b) controles sanos y sujetos con tumores colorrectales benignos frente a pacientes con cáncer colorrectal; c) sujetos con tumores colorrectales premalignos que presentan displasia de alto grado frente a pacientes con cáncer; d) controles sanos frente a pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado; e) control sano y sujetos con tumores colorrectales benignos frente a pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado; y f) controles sanos frente a sujetos con tumores colorrectales benignos, pacientes con cáncer colorrectal y sujetos con tumores colorrectales premalignos que presentan displasia de alto grado.
Ejemplo 5
En un conjunto de experimentos, se realizó el diagnóstico diferencial de diversos tipos de tumores malignos en tejido ginecológico en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de PBMC. Además, el diagnóstico diferencial de tumores de ovario malignos y tumores de ovario benignos se realizó en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de PBMC. Los datos de los pacientes se presentan anteriormente en la presente descripción en la tabla B. Como se mencionó anteriormente en la presente descripción, un grupo control adicional para este conjunto de experimentos consistió en mujeres embarazadas (n=11). (El embarazo puede desencadenar un diagnóstico de cáncer falso positivo debido a cambios fisiológicos y la presencia de marcadores sanguíneos. Por lo tanto, el embarazo actúa como un control apropiado para los tumores ginecológicos y para la efectividad de algunas solicitudes para diferenciar entre el cáncer y otras afecciones no cancerosas, por ejemplo, embarazo).
De acuerdo con las solicitudes, las muestras de PBMC de 28 controles sanos se analizaron por FTIR-MSP y se estableció un patrón espectral de FTIR-MSP típico para las PBMC control. Además, las muestras de PBMC de 11 pacientes con cáncer de ovario, 15 pacientes con cáncer de endometrio, 6 pacientes con sarcoma ginecológico, 7 pacientes con cáncer de cuello uterino, 4 pacientes con cáncer de vulva y 3 pacientes diagnosticadas con un tumor limítrofe de ovario (BOT) se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control. Además, las muestras de PBMC de 8 sujetos con un tumor benigno en tejido ovárico se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP del cáncer. Además, las muestras de PBMC de 11 mujeres embarazadas se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control, con el patrón espectral de FTIR-MSP de cáncer y con el patrón espectral de FTIR-MSP benigno.
Las muestras de PBMC se obtuvieron mediante procesamiento preliminar de la sangre periférica, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a la extracción de células mononucleares de sangre periférica (PBMC). A continuación, las muestras de PBMC se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Los resultados se presentan en las Figuras 10A-E, que son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de PBMC de pacientes con cáncer ginecológico, sujetos con tumores ginecológicos benignos, sujetos embarazadas y controles sanos, derivados de acuerdo con algunas solicitudes.
La Figura 10A muestra los espectros de absorción de FTIR-MSP promedio de muestras de PBMC de controles sanos, sujetos con tumores de ovario benignos y pacientes con cáncer ginecológico en las regiones de 700-1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros se componen de varias bandas de absorción, cada una correspondiente a grupos funcionales específicos de macromoléculas específicas tales como lípidos, proteínas y carbohidratos/ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios en la absorción (intensidad y/o desplazamiento) de estas macromoléculas.
Se hace referencia a las Figuras 10B-C. Para lograr una comparación eficaz entre las muestras de PBMC de los diversos pacientes con cáncer ginecológico, sujetos con tumores de ovario benignos, mujeres embarazadas y los controles, se usó la segunda derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en las Figuras 10B-C. Como se muestra en el análisis de espectros de la segunda derivada, las muestras de PBMC de los diversos pacientes con cáncer diferían del grupo control y de mujeres embarazadas. Además, el análisis de PBMC por FTIR-MSP de los diversos pacientes con cáncer produjo espectros de FTIR distintos para cada tipo de tumor ginecológico. Por consiguiente, algunas solicitudes se usan para detectar un tipo de tumor sólido ginecológico. Típicamente, cada tipo de tumor sólido ginecológico maligno produce espectros de FTIR distintos de las PBMC, que son exclusivos del tipo de tumor sólido. Esto puede deberse a que cada tipo de tumor sólido induce cambios bioquímicos específicos en las PBMC.
Se hace referencia a las Figuras 10D-E, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de las muestras de PBMC presentadas en las Figuras 10B-C. Se realizó un análisis estadístico y se proporcionan los valores p.
La Figura 10D muestra análisis estadístico y valores P para pacientes con cáncer ginecológico en comparación con mujeres embarazadas y controles sanos. Como se muestra,
a) La segunda derivada de las muestras de PBMC de los pacientes con cáncer ginecológico difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de PBMC de controles sanos, y
b) La segunda derivada de las muestras de PBMC de las mujeres embarazadas difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de los pacientes con cáncer.
La tabla L enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 10D. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir a) pacientes de control y de cáncer ginecológico; y b) pacientes con cáncer ginecológico y mujeres embarazadas. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla 1. Alternativamente, las muestras de PBMC se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla L.
Tabla L:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla L se usan para diferenciar entre los controles sanos y los pacientes con cáncer ginecológico: 1030,3 ± 4 cm-1, 1067,9 ± 4 cm-1, 1134,9 ± 4 cm-1, 1161,4 ± 4 cm-1, 1186,5 ± 4 cm-1 y 1389,5 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla L se usan para diferenciar entre las mujeres embarazadas y las pacientes con cáncer ginecológico: 750,2 ± 4 cm-1, 843,2 ± 4 cm-1, 1034,1 ± 4 cm-1, 1048,6 ± 4 cm-1, 1185,0 ± 4 cm-1, 1506,6 ± 4 cm-1.
La Figura 10E muestra análisis estadístico y valores p para pacientes con cáncer de ovario, sujetos con tumores de ovario benignos y controles sanos. Como se muestra,
a) La segunda derivada de las muestras de PBMC de los pacientes con cáncer de ovario difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de PBMC de controles sanos, b) La segunda derivada de muestras de PBMC de controles sanos difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de los sujetos con un tumor de ovario benigno, y
c) La segunda derivada de las muestras de PBMC de pacientes con cáncer de ovario difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de los sujetos con un tumor de ovario benigno. La tabla M enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 10E. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes de control sanos y con cáncer de ovario; y b) pacientes con cáncer de ovario y sujetos con un tumor de ovario benigno, y c) control sano y sujetos con un tumor de ovario benigno. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla M. Alternativamente, las muestras de PBMC se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla M.
Tabla M:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla M se usan para diferenciar entre controles sanos y pacientes con cáncer de ovario: 752,1 ± 4 cm-1, 956,5 ± 4 cm-1, 1029,8 ±4 cm-1, 1057,8 ± 4 cm-1, 1162,4 ± 4 cm-1, 1389,5 ±4 cm-1 y 1476,2 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla M se usan para diferenciar entre los controles sanos y los sujetos con un tumor ovárico benigno: 754,0 ± 4 cm-1, 1103,6 ± 4 cm-1, 1121,4 ± 4 cm-1, 1346,1 ± 4 cm-1 y 1376,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla M se usan para diferenciar entre los sujetos con un tumor de ovario benigno y los pacientes con cáncer de ovario: 753,50 ± 4 cm-1, 850,5 ± 4 cm-1, 918,9 ± 4 cm-1, 1058,7 ± 4 cm-1, 1187,9 ± 4 cm-1 y 1651,7 ± 4 cm-1.
Ejemplo 6
En un conjunto de experimentos, se realizó el diagnóstico diferencial de diversos tipos de tumores malignos en tejido ginecológico en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de plasma. Además, el diagnóstico diferencial de tumores de ovario malignos y tumores de ovario benignos se realizó en base a un patrón espectral de FTIR-MSP en números de onda seleccionados de muestras de plasma. Los datos de los pacientes se presentan anteriormente en la presente descripción en la tabla B. Como se mencionó anteriormente en la presente descripción, un grupo control adicional para este conjunto de experimentos consistió en mujeres embarazadas (n=11). El embarazo puede desencadenar un diagnóstico de cáncer falso positivo debido a cambios fisiológicos, lo que actúa, así como un adecuado control de los tumores ginecológicos.
De acuerdo con las solicitudes, las muestras de plasma de 28 controles sanos se analizaron por FTIR-MSP y se estableció un patrón espectral de FTIR-MSP típico para el plasma control. Además, las muestras de plasma de 11 pacientes con cáncer de ovario, 15 pacientes con cáncer de endometrio, 6 pacientes con sarcoma ginecológico, 7 pacientes con cáncer de cuello uterino, 4 pacientes con cáncer de vulva y 3 pacientes diagnosticadas con un tumor limítrofe de ovario (BOT)se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control. Además, las muestras de plasma de 8 sujetos con un tumor benigno en tejido ovárico se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control y con el patrón espectral de FTIR-MSP del cáncer. Además, las muestras de plasma de 11 mujeres embarazadas se sometieron a análisis FTIR-MSP y se compararon con el patrón espectral de FTIR-MSP de control, con el patrón espectral de FTIR-MSP de cáncer y con el patrón espectral de FTIR-MSP benigno.
Las muestras de plasma se obtuvieron mediante el procesamiento preliminar de la sangre periférica de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a la extracción de plasma. A continuación, las muestras de plasma se analizaron por FTIR-MSP, de acuerdo con los protocolos descritos anteriormente en la presente descripción con referencia a FTIR-MSP.
Los resultados se presentan en las Figuras 11A-E, que son gráficos que representan los espectros de absorción de FTIR, la segunda derivada de los espectros de absorción, y su análisis, en base a muestras de plasma de pacientes con cáncer ginecológico, sujetos con tumores ginecológicos benignos, sujetos embarazadas y controles sanos, derivados de acuerdo con algunas solicitudes.
La Figura 11A muestra los espectros de absorción de FTIR-MSP promedio de muestras de plasma de controles sanos, sujetos con tumores de ovario benignos y pacientes con cáncer ginecológico en las regiones de 700-1800 cm-1, después de la corrección de la línea base y la normalización del vector. Cada espectro representa el promedio de cinco mediciones en diferentes sitios para cada muestra. Los espectros se componen de varias bandas de absorción, cada una correspondiente a grupos funcionales específicos de macromoléculas específicas tales como lípidos, proteínas y carbohidratos/ácidos nucleicos. Generalmente, el espectro FTIR se analiza típicamente al seguir los cambios en la absorción (intensidad y/o desplazamiento) de estas macromoléculas.
Se hace referencia a las Figuras 11B-C. Con el fin de lograr una comparación eficaz entre las muestras de plasma de los diversos pacientes con cáncer ginecológico, sujetos con tumores de ovario benignos, mujeres embarazadas y los controles, se usó la segunda derivada de los espectros de FTIR-MSP normalizados por vector y corregidos por la línea base. Los resultados se presentan en las Figuras 11B-C. Como se muestra en el análisis de espectros de la segunda derivada, las muestras de plasma de los diversos pacientes con cáncer diferían del grupo control y de mujeres embarazadas. Además, el análisis de plasma por FTIR-MSP de los diversos pacientes con cáncer produjo espectros de FTIR distintos para cada tipo de tumor ginecológico. Por consiguiente, algunas solicitudes se usan para detectar un tipo de tumor sólido ginecológico. Típicamente, cada tipo de tumor sólido ginecológico maligno produce espectros de FTIR distintos del plasma, que son exclusivos del tipo de tumor sólido. Esto puede deberse a que cada tipo de tumor sólido induce cambios bioquímicos específicos en el plasma.
Se hace referencia a las Figuras 11D-E, que son gráficos que representan valores de la segunda derivada de los espectros de absorción de las muestras de plasma presentadas en las Figuras 11B-C. Se realizó un análisis estadístico y se proporcionan los valores p.
La Figura 11D muestra análisis estadístico y valores P para pacientes con cáncer ginecológico en comparación con mujeres embarazadas y controles sanos. Como se muestra,
a) La segunda derivada de las muestras de plasma de los pacientes con cáncer ginecológico difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos, y
b) La segunda derivada de las muestras de plasma de las mujeres embarazadas difirió significativamente del análisis de la segunda derivada de los espectros de FTIR-MSP de los pacientes con cáncer.
La tabla N enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 11D. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir a) pacientes de control y de cáncer ginecológico; y b) pacientes con cáncer ginecológico y mujeres embarazadas. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla N. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla N.
Tabla N:
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla N se usan para diferenciar entre los controles sanos y los pacientes con cáncer ginecológico: 980,1 ± 4 cm-1, 1007,6 ± 4 cm-1, 1038,0 ± 4 cm-1, 1055,4 ± 4 cm-1, 1171,5 ± 4 cm-1 y 1279,5 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla N se usan para diferenciar entre las mujeres embarazadas y las pacientes con cáncer ginecológico: 740,0 ± 4 cm-1, 971,0 ± 4 cm-1, 1019,7 ± 4 cm-1, 1064,5 ± 4 cm-1, 1291,1 ± 4 cm-1, 1378,4 ± 4 cm-1.
La Figura 11E muestra análisis estadístico y valores p para pacientes con cáncer de ovario, sujetos con tumores de ovario benignos y controles sanos. Como se muestra,
a) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de pacientes con cáncer de ovario difirió significativamente de la segunda derivada de los espectros de FTIR-MSP del plasma de controles sanos,
b) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de controles sanos difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de los sujetos con tumor de ovario benigno, y
c) La segunda derivada de los espectros de FTIR-MSP de muestras de plasma de pacientes con cáncer de ovario difirió significativamente de la segunda derivada de los espectros de FTIR-MSP de los sujetos con un tumor de ovario benigno.
La tabla O enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 11E. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes de control sanos y con cáncer de ovario; y b) pacientes con cáncer de ovario y sujetos con un tumor de ovario benigno, y c) control sano y sujetos con un tumor de ovario benigno. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla O. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla O.
Tabla O:
(Continuación)
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla O se usan para diferenciar entre controles sanos y pacientes con cáncer de ovario: 846,6 ± 4 cm-1, 1056,8+ 4 cm-1, 1146,5 ±4 cm-1, 1156,6 ± 4 cm-1, 1172,5 ± 4 cm-1, 1198,1 ±4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla O se usan para diferenciar entre los controles sanos y los sujetos con un tumor de ovario benigno: 830,7 ± 4 cm-1, 1007,6 ± 4 cm-1, 1290,1 ± 4 cm-1, 1676,8 ± 4 cm-1, 1716,3 ± 4 cm-1 y 1754,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla O se usan para diferenciar entre los sujetos con un tumor de ovario benigno y los pacientes con cáncer de ovario: 777,2 ± 4 cm-1, 1039,4 ± 4 cm-1, 1052,5 ± 4 cm-1, 1156,1 ± 4 cm-1, 1218,3 ± 4 cm-1 y 1369,2 ± 4 cm-1.
Se hace referencia a los ejemplos 1-6 y a las Figuras 12A-B. En algunas solicitudes, el análisis de muestras de PBMC y plasma por FTIR-MSP se usa para detectar un tipo de tumor sólido. Típicamente, cada tipo de tumor sólido maligno produce espectros de FTIR distintos de las PBMC y el plasma, que son exclusivos del tipo de tumor sólido. La Figura 12A muestra el análisis estadístico y los valores p de los espectros de FTIR-MSP obtenidos de muestras de PBMC de pacientes con cáncer de mama, pacientes con cáncer ginecológico y pacientes con cáncer colorrectal (GI). Como se muestra, algunas solicitudes distinguen entre
a) Pacientes con cáncer de mama y pacientes con cáncer colorrectal;
b) Pacientes con cáncer de mama y pacientes con cáncer ginecológico; y
c) Pacientes con cáncer colorrectal y pacientes con cáncer ginecológico.
La tabla P enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 12A. Típicamente, las muestras de PBMC se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes con cáncer de mama y pacientes con cáncer colorrectal; b) pacientes con cáncer de mama y pacientes con cáncer ginecológico, y c) pacientes con cáncer colorrectal y pacientes con cáncer ginecológico. Para algunas solicitudes, las muestras de PBMC se analizan por FTIR-MSP a, al menos, un número de onda seleccionado de la tabla P. Alternativamente, las muestras de PBMc se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla P.
Tabla P
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla P se usan para diferenciar entre pacientes con cáncer de mama y pacientes con cáncer colorrectal: 879,9 ± 4 cm-1, 939,2 ± 4 cm-1, 1035,1 ± 4 cm-1, 1066,0 ± 4 cm-1, 1172,5 ± 4 cm-1, 1568,8 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla P se usan para diferenciar entre pacientes con cáncer de mama y pacientes con cáncer ginecológico: 1162,9 ± 4 cm-1, 1186.0 ±4 cm-1, 1251,1 ±4 cm-1, 1365,4 ± 4 cm-1, 1465,6 ± 4 cm-1, 1528,3 ±4 cm-1 y 1648,4 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla P se usan para diferenciar entre pacientes con cáncer colorrectal y pacientes con cáncer ginecológico: 954,1 ± 4 cm-1, 1037.0 ±4 cm-1, 1067,9 ± 4 cm-1, 1170,1 ±4 cm-1, 1365,8 ±4 cm-1 y 1384,6 ± 4 cm-1.
La Figura 12B muestra el análisis estadístico y los valores P de los espectros de FTIR-MSP obtenidos de muestras de plasma de pacientes con cáncer de mama, pacientes con cáncer ginecológico y pacientes con cáncer colorrectal (GI). Como se muestra, algunas solicitudes distinguen entre
a) Pacientes con cáncer de mama y pacientes con cáncer colorrectal;
b) Pacientes con cáncer de mama y pacientes con cáncer ginecológico; y
c) Pacientes con cáncer colorrectal y pacientes con cáncer ginecológico.
La tabla Q enumera los números de onda que se identificaron en el conjunto de experimentos como se presentan en la Figura 12B. Típicamente, las muestras de plasma se analizaron por técnicas FTIR-MSP mediante el uso de estos números de onda para distinguir entre: a) pacientes con cáncer de mama y pacientes con cáncer colorrectal; b) pacientes con cáncer de mama y pacientes con cáncer ginecológico, y c) pacientes con cáncer colorrectal y pacientes con cáncer ginecológico. Para algunas solicitudes, las muestras de plasma se analizan por FTIR-MSP a,
al menos, un número de onda seleccionado de la tabla Q. Alternativamente, las muestras de plasma se analizan por FTIR-MSP a, al menos, dos o tres números de onda seleccionados de la tabla Q.
Tabla Q
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla Q se usan para diferenciar entre pacientes con cáncer de mama y pacientes con cáncer colorrectal: 823,0 ± 4 cm-1, 904,5 ± 4 cm-1, 955,6 ± 4 cm-1, 1003,8 ± 4 cm-1, 1039,0 ± 4 cm-1, 1099,7 ± 4 cm-1 y 1174,4 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla Q se usan para diferenciar entre pacientes con cáncer de mama y pacientes con cáncer ginecológico: 961,3 ± 4 cm-1, 1005,2+ 4 cm-1, 1039,9 ± 4 cm-1, 1055,8 ± 4 cm-1, 1528,3 ±4 cm-1 y 1647,9 ± 4 cm-1.
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla Q se usan para diferenciar entre pacientes con cáncer colorrectal y pacientes con cáncer ginecológico: 955,1 ± 4 cm-1, 1028,4 ±4 cm-1, 1047,6 ± 4 cm-1, 1098,7 ± 4 cm-1, 1175,9 ± 4 cm-1, 1535,5 ±4 cm-1 y 1647,9 ± 4 cm-1.
Se hace referencia a las Figuras 13A-D, que son gráficos que representan la segunda derivada de los espectros de absorción de FTIR, y análisis de estos, en base a muestras de PBMC (Figura 13A) y plasma (Figura 13B) de pacientes con cáncer y controles sanos, derivados de acuerdo con algunas solicitudes.
Como se muestra en las Figuras 13A-B, el análisis espectral de la segunda derivada demuestra que las muestras de PBMC y plasma de pacientes con cáncer diferían de los espectros del control sano. Las principales regiones espectrales están marcadas.
La tabla R enumera los números de onda que se identificaron para el diagnóstico de cáncer mediante el uso de muestras de PBMC con referencia al conjunto de experimentos como se presentan en la Figura 13A-D.
Tabla R Número de onda (cm-1 ± 4)
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla R se usan para diagnosticar el cáncer mediante el uso de muestras de PBMC: 749,70 ± 4 cm-1, 841,8 ± 4 cm-1, 993,6 ± 4 cm-1, 1034,1 ± 4 cm-1, 1117,1 ± 4 cm-1, 1146,5 ± 4 cm-1, 1228,1 ± 4 cm-1 y 1276,6 ± 4 cm-1.
La tabla S enumera los números de onda que se identificaron para el diagnóstico de cáncer mediante el uso de muestras de PBMC con referencia al conjunto de experimentos como se presentan en la Figura 13A-D.
Tabla S
Para algunas solicitudes, uno, dos, tres o más de los siguientes números de onda seleccionados de la tabla S se usan para diagnosticar el cáncer mediante el uso de muestras de plasma: 846,6 ± 4 cm-1, 1008,1 ± 4 cm-1, 1038,0 ± 4 cm-1, 1111,3 ± 4 cm-1, 1153,7 ± 4 cm-1, 1278,1 ± 4 cm-1 y 1289,7 ± 4 cm-1.
Las Figuras 14A-C muestran el análisis de la curva característica operativa del receptor (ROC), incluido el área bajo la curva (AUC), de PBMC (Figura 14A) y plasma (Figura 14B) de controles sanos, en comparación con los sujetos con tumores malignos (pacientes con cáncer). Como se muestra, el uso combinado de las muestras de plasma y PBMC (figura 14C) aumentó la sensibilidad y especificidad para el diagnóstico de cáncer.
Las Figuras 15A-D son ilustraciones esquemáticas de portaobjetos que contienen una muestra de plasma biológico que se secó al aire durante 0,5 h bajo flujo laminar a una temperatura de 30 ± 4 C (Figuras 15A-B) para eliminar el agua de acuerdo con algunas solicitudes en comparación con los portaobjetos que contienen una muestra de plasma biológico que se secó al aire durante 0,5 h bajo flujo laminar a una temperatura de 21 C para eliminar el agua (Figura 15C-D). Los resultados muestran que el secado a una temperatura de 30 ± 4 C produce portaobjetos mejorados, para usar en solicitudes. Se observa que las Figuras 15B y 15D están al mismo nivel de ampliación microscópica y son una vista ampliada de las Figuras 15A y 15C, respectivamente.
Cabe señalar que la presente divulgación incluye el uso de sólo un biomarcador de número de onda para el diagnóstico diferencial de tumores sólidos benignos y malignos, así como el uso de dos, tres, cuatro o más números de onda.
Las modalidades descritas en la presente descripción pueden tomar la forma de una modalidad completamente de hardware, una modalidad completamente de software o una modalidad que incluye tanto elementos de hardware como de software. En una modalidad, la implementación está en el software, que incluye, entre otros, firmware, software residente, microcódigo, etc.
Además, las modalidades pueden tomar la forma de un producto de programa informático accesible desde un medio utilizable por computadora o legible por computadora que proporciona un código de programa para usar por o en conexión con una computadora o cualquier sistema de ejecución de instrucciones. Para los propósitos de esta descripción, un medio utilizable por computadora o legible por computadora puede ser cualquier aparato que pueda comprender, almacenar, comunicar, propagar o transportar el programa para usar por o en conexión con el sistema,
aparato o dispositivo de ejecución de instrucciones. El medio puede ser un sistema (o aparato o dispositivo) electrónico, magnético, óptico, electromagnético, infrarrojo o semiconductor o un medio de propagación.
Los ejemplos de un medio legible por computadora incluyen un semiconductor o memoria de estado sólido, cinta magnética, un disquete de computadora extraíble, una memoria de acceso aleatorio (RAM), una memoria de solo lectura (ROM), un disco magnético rígido y un disco óptico. Los ejemplos actuales de discos ópticos incluyen discos compactos de memoria de solo lectura (CD-ROM), discos compactos de lectura/escritura (CD-R/W) y DVD.
Se hace referencia a la Figura 16. Típicamente, las operaciones descritas en la presente descripción se realizan mediante un sistema 30 que transforma el estado físico de una memoria 26, que es un artículo físico real, para que tenga una polaridad magnética, carga eléctrica o similar diferente, en dependencia de la tecnología de la memoria que se usa. Un procesador 22 del sistema 30 realiza el análisis descrito en la presente descripción, en base a entradas de un sistema FTIR 20, y envía los resultados del análisis a un dispositivo de salida 24 (por ejemplo, una pantalla, una impresora o un medio de almacenamiento a largo plazo). Por tanto, el sistema 30 puede usarse para realizar análisis que incluyen cualquiera de los números de onda descritos en la presente descripción.
Un sistema de procesamiento de datos adecuado para almacenar y/o ejecutar código de programa incluirá al menos un procesador acoplado directa o indirectamente a elementos de memoria a través de un bus del sistema. Los elementos de memoria pueden incluir memoria local empleada durante la ejecución real del código del programa, almacenamiento masivo y memorias caché que proporcionan almacenamiento temporal de al menos parte del código del programa para reducir el número de veces que el código debe recuperarse del almacenamiento masivo durante la ejecución. El sistema puede leer las instrucciones en los dispositivos de almacenamiento de programas y seguir estas instrucciones para ejecutar la metodología de las modalidades.
Los dispositivos de entrada/salida (I/O) (que incluyen, pero no se limitan a, teclados, pantallas, dispositivos señaladores, etc.) pueden acoplarse al sistema directamente o mediante controladores de I/O intervinientes. Los adaptadores de red también pueden acoplarse al sistema para permitir que el sistema de procesamiento de datos se acople a otros sistemas de procesamiento de datos o impresoras remotas o dispositivos de almacenamiento a través de redes públicas o privadas intervinientes. Los módems, módem por cable y tarjetas Ethernet son solo algunos de los tipos de adaptadores de red disponibles actualmente.
El código del programa informático para realizar operaciones puede escribirse en cualquier combinación de uno o más lenguajes de programación, que incluyen un lenguaje de programación orientado a objetos tales como Java, Smalltalk, C + o similares y lenguajes de programación procedimentales convencionales, tal como el lenguaje de programación C o lenguajes de programación similares.
Se entenderá que las operaciones descritas en la presente descripción pueden implementarse mediante instrucciones de programa informático. Estas instrucciones del programa informático se pueden proporcionar a un procesador (por ejemplo, procesador 22) de una computadora de propósito general, computadora de propósito especial u otro aparato de procesamiento de datos programable para producir una máquina, de modo que las instrucciones, que se ejecutan a través del procesador de la computadora u otro aparato de procesamiento de datos programable, crear medios para implementar las funciones/actos descritos en la presente descripción. Estas instrucciones del programa informático también pueden almacenarse en un medio legible por computadora que puede hacer que una computadora u otro aparato de procesamiento de datos programable funcione de una manera particular, de modo que las instrucciones almacenadas en el medio legible por computadora produzcan un artículo de fabricación que incluya medios de instrucción que implementen las funciones/actos descritos en la presente descripción. Las instrucciones del programa informático también pueden cargarse en una computadora u otro aparato de procesamiento de datos programable para hacer que se realicen una serie de etapas operacionales en la computadora u otro aparato programable para producir un proceso implementado por computadora de manera que las instrucciones que se ejecutan en la computadora otro aparato programable proporcionen procesos para implementar las funciones/actos descritos en la presente descripción.
Los expertos en la técnica apreciarán que la presente invención no se limita a lo que se ha mostrado y descrito en particular anteriormente en la presente descripción.
Claims (10)
1. Un método que comprende:
obtener un espectro infrarrojo (IR) de una muestra de células mononucleares de sangre periférica (PBMC) de un sujeto al analizar la muestra mediante espectroscopía infrarroja;
analizar el espectro infrarrojo mediante el uso de un procesador y evaluar una característica de la muestra del sujeto a, al menos, un número de onda seleccionado del grupo que consiste de los números de onda: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1, 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ±4 cm-1, 1485,9 ±4 cm-1, 1526,9 ±4 cm-1 y 1627,1 ±4 cm-1;
en base al análisis mediante el uso del procesador, mediante el uso de un dispositivo de salida, generar una salida indicativa de la presencia de un tumor benigno que no es una afección pre-maligna, en el tejido del tracto gastrointestinal del sujeto; y
determinar si el sujeto tiene un tumor benigno en el tejido del tracto gastrointestinal en base a la generación de la salida.
2. El método de acuerdo con la reivindicación 1, que comprende además obtener un espectro infrarrojo (IR) de una muestra de plasma del sujeto al analizar la muestra de plasma mediante espectroscopía infrarroja, en donde generar la salida comprende generar la salida indicativa de la presencia del tumor benigno del sujeto en respuesta al análisis espectroscópico infrarrojo de la muestra de PBMC y la muestra de plasma.
3. El método de acuerdo la reivindicación 1, en donde generar la salida comprende indicar a través de la salida que el tumor no es un tumor maligno.
4. El método de acuerdo la reivindicación 1, en donde generar la salida comprende indicar a través de la salida que el tumor no es una afección premaligna y no es un tumor maligno.
5. El método de acuerdo con la reivindicación 1, en donde generar la salida comprende indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
6. El método de acuerdo con la reivindicación 1, en donde analizar comprende evaluar la característica a, al menos, dos números de onda seleccionados del grupo.
7. El método de acuerdo con la reivindicación 1, en donde analizar comprende evaluar la característica a, al menos, tres números de onda seleccionados del grupo.
8. El método de acuerdo con la reivindicación 1, en donde analizar comprende evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 785,4 ± 4 cm-1, 811,9 ± 4 cm-1, 879,9 ± 4 cm-1, 1253,0 ± 4 cm-1, 1485,4 ± 4 cm-1 y 1526,9 ± 4 cm-1, y en donde generar la salida comprende indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de la ausencia de un tumor.
9. El método de acuerdo con la reivindicación 1, en donde analizar comprende evaluar una característica de la muestra a, al menos, un número de onda seleccionado del grupo que consiste de: 760,8 ± 4 cm-1, 870,7 ± 4 cm-1, 1371,1 ± 4 cm-1, 1485,9 ± 4 cm-1, 1526,9 ± 4 cm-1 y 1627,1 ± 4 cm-1, y en donde generar la salida comprende indicar que la salida es indicativa diferencialmente de la presencia del tumor benigno en lugar de un tumor maligno.
10. El método de acuerdo con cualquiera de las reivindicaciones 1-5, en donde analizar la muestra comprende obtener una segunda derivada del espectro infrarrojo (IR) de la muestra.
Applications Claiming Priority (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US201361827933P | 2013-05-28 | 2013-05-28 |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| ES2877332T3 true ES2877332T3 (es) | 2021-11-16 |
Family
ID=51988105
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES18214760T Active ES2877332T3 (es) | 2013-05-28 | 2013-11-14 | Un método para indicar la presencia de tumores benignos mediante el uso de una muestra de células mononucleares de sangre periférica (PBMC) |
Country Status (4)
| Country | Link |
|---|---|
| US (3) | US9804145B2 (es) |
| EP (2) | EP3489659B1 (es) |
| ES (1) | ES2877332T3 (es) |
| WO (1) | WO2014191980A1 (es) |
Families Citing this family (11)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| WO2011151825A2 (en) | 2010-06-01 | 2011-12-08 | Todos Medical Ltd. | Diagnosis of cancer |
| EP2707710B1 (en) | 2011-05-11 | 2022-08-17 | Todos Medical Ltd. | Diagnosis of cancer based on infrared spectroscopic analysis of dried blood plasma samples |
| US9804145B2 (en) | 2013-05-28 | 2017-10-31 | Todos Medical Ltd. | Infrared analysis of benign tumors |
| WO2015009970A1 (en) | 2013-07-18 | 2015-01-22 | Erythron Llc | Spectroscopic measurements with parallel array detector |
| WO2016018463A2 (en) * | 2013-12-23 | 2016-02-04 | Jason Case | Methods and systems using led sources to create contrast agents for mid-infrared imaging of blood vessels |
| EP3111216A4 (en) | 2014-02-28 | 2017-11-22 | Nueon, Inc. | Method and apparatus for determining markers of health by analysis of blood |
| EP3282937A4 (en) | 2015-04-14 | 2018-11-21 | Nueon Inc. | Method and apparatus for determining markers of health by analysis of blood |
| GB2537875A (en) * | 2015-04-29 | 2016-11-02 | Imp Innovations Ltd | Infrared imaging of biological material |
| WO2017165403A1 (en) | 2016-03-21 | 2017-09-28 | Nueon Inc. | Porous mesh spectrometry methods and apparatus |
| WO2018085699A1 (en) | 2016-11-04 | 2018-05-11 | Nueon Inc. | Combination blood lancet and analyzer |
| CN110546482B (zh) | 2017-03-31 | 2023-08-15 | 蒂艾克斯科弗有限公司 | 红外光谱学系统 |
Family Cites Families (47)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US4912050A (en) | 1986-02-26 | 1990-03-27 | The Beth Israel Hospital Association | Process for the screening of cancer using nuclear magnetic resonance |
| US4832483A (en) | 1987-09-03 | 1989-05-23 | New England Medical Center Hospitals, Inc. | Method of using resonance raman spectroscopy for detection of malignancy disease |
| US5197470A (en) | 1990-07-16 | 1993-03-30 | Eastman Kodak Company | Near infrared diagnostic method and instrument |
| CA2035603C (en) | 1991-02-04 | 1998-08-04 | Patrick T.T. Wong | A method of detecting the presence of anomalies exfoliated cells using infrared spectroscopy |
| US5168162A (en) * | 1991-02-04 | 1992-12-01 | Cornell Research Foundation, Inc. | Method of detecting the presence of anomalies in exfoliated cells using infrared spectroscopy |
| US5261410A (en) * | 1991-02-07 | 1993-11-16 | Alfano Robert R | Method for determining if a tissue is a malignant tumor tissue, a benign tumor tissue, or a normal or benign tissue using Raman spectroscopy |
| JPH06505183A (ja) | 1991-02-26 | 1994-06-16 | マサチユセツツ・インスチチユート・オブ・テクノロジー | 組織を診断するための分子分光計のシステムおよび方法 |
| EP0644412A3 (de) | 1993-09-17 | 1995-08-09 | Boehringer Mannheim Gmbh | Verfahren zur Analyse klinisch relevanter Flüssigkeiten und Suspensionen. |
| AU2730095A (en) * | 1994-06-28 | 1996-01-25 | Patrick T.T. Wong | Infrared spectroscopy of a sample treated with preservative |
| US5697373A (en) | 1995-03-14 | 1997-12-16 | Board Of Regents, The University Of Texas System | Optical method and apparatus for the diagnosis of cervical precancers using raman and fluorescence spectroscopies |
| US5733739A (en) | 1995-06-07 | 1998-03-31 | Inphocyte, Inc. | System and method for diagnosis of disease by infrared analysis of human tissues and cells |
| US5766549A (en) * | 1995-11-14 | 1998-06-16 | Coulter International Corp. | Apparatus for drying blood smear slides |
| AUPN825796A0 (en) | 1996-02-26 | 1996-03-14 | Ashdown, Martin | The application of infrared (ir) spectrometry to the investigations of components of blood and other body fluids |
| US5945675A (en) | 1996-03-18 | 1999-08-31 | Pacific Northwest Research Foundation | Methods of screening for a tumor or tumor progression to the metastatic state |
| JP2002508845A (ja) | 1997-06-27 | 2002-03-19 | パシフィック ノースウェスト リサーチ インスティテュート | 転移性腫瘍および非転移性腫瘍を識別する方法 |
| US5945674A (en) * | 1997-07-30 | 1999-08-31 | Vysis, Inc. | Method of identifying cellular types in a biological sample supported on an absorptive substrate by infrared spectroscopy |
| US6274871B1 (en) | 1998-10-22 | 2001-08-14 | Vysis, Inc. | Method and system for performing infrared study on a biological sample |
| US6251616B1 (en) | 1999-01-14 | 2001-06-26 | Biocrystal Ltd. | Methods and assay kits for detecting altered mononuclear cell phenotype related to a pro-tumor immune response |
| US7450229B2 (en) | 1999-01-25 | 2008-11-11 | Amnis Corporation | Methods for analyzing inter-cellular phenomena |
| US6749565B2 (en) | 2000-07-08 | 2004-06-15 | Victor Chudner | Method for blood infrared spectroscopy diagnosing of inner organs pathology |
| US6841388B2 (en) * | 2000-12-05 | 2005-01-11 | Vysis, Inc. | Method and system for diagnosing pathology in biological samples by detection of infrared spectral markers |
| US7132510B2 (en) | 2000-12-29 | 2006-11-07 | Bio-Technology General (Israel) Ltd. | Specific human antibodies for selective cancer therapy |
| JP4356086B2 (ja) | 2001-01-22 | 2009-11-04 | アンドレアス ウルフ | Ftirを使用しての生物学的物質についての迅速試験 |
| IL146521A0 (en) | 2001-11-15 | 2002-07-25 | Univ Ben Gurion | Novel optical method for diagnosis and grading of premalignant and malignant human colonic tissues |
| US8263664B2 (en) | 2002-05-19 | 2012-09-11 | University Of Utah Research Foundation | pH-sensitive polymeric micelles for drug delivery |
| US7257437B2 (en) * | 2002-07-05 | 2007-08-14 | The Regents Of The University Of California | Autofluorescence detection and imaging of bladder cancer realized through a cystoscope |
| CA2505416A1 (en) | 2002-11-21 | 2004-06-10 | Wyeth | Methods for diagnosing rcc and other solid tumors |
| US20060194211A1 (en) | 2003-04-29 | 2006-08-31 | Burczynski Michael E | Methods for prognosis and treatment of solid tumors |
| JP4719891B2 (ja) | 2004-07-30 | 2011-07-06 | 国立大学法人 千葉大学 | 赤外分光法を用いた血液中のグルコース濃度を測定する方法及びそれを用いた装置 |
| JP2008508538A (ja) | 2004-08-02 | 2008-03-21 | チルドレンズ・メディカル・センター・コーポレイション | 癌についての血小板生物マーカー |
| US20070003921A1 (en) | 2005-07-01 | 2007-01-04 | Andrus Paul G | Method of grading disease by Fourier Transform Infrared Spectroscopy |
| US20090175819A1 (en) | 2005-11-15 | 2009-07-09 | Apollo Life Sciences Limited | Molecule and chimeric molecules thereof |
| US20070161922A1 (en) * | 2006-01-09 | 2007-07-12 | Medical Optical Imaging Systems Ltd. | Method of infrared tomography, active and passive, for earlier diagnosis of breast cancer |
| US8774902B2 (en) * | 2006-06-01 | 2014-07-08 | Passive Imaging Medical Systems Engineering Ltd. (Pims) | Method of infrared thermography for earlier diagnosis of gastric colorectal and cervical cancer |
| JP5047962B2 (ja) | 2006-07-06 | 2012-10-10 | 株式会社疲労科学研究所 | 近赤外光を用いたガン、全身性エリテマトーデス(sle)又は抗リン脂質抗体症候群に関する検査・診断装置の作動方法 |
| US20100185064A1 (en) | 2007-01-05 | 2010-07-22 | Jadran Bandic | Skin analysis methods |
| EP2220505B1 (en) | 2007-12-10 | 2015-10-28 | The Medical Research, Infrastructure, And Health Services Fund Of The Tel Aviv Medical Center | Methods of diagnosing cancer |
| WO2009158620A2 (en) | 2008-06-26 | 2009-12-30 | Dana-Farber Cancer Institute, Inc. | Signatures and determinants associated with metastasis methods of use thereof |
| US20100210023A1 (en) | 2008-09-22 | 2010-08-19 | The Regents Of The University Of California | Salivary metabolic biomarkers for human oral cancer detection |
| EP2356423B1 (en) * | 2008-11-12 | 2024-08-07 | Ventana Medical Systems, Inc. | Methods and apparatuses for heating slides carrying specimens |
| US20130137134A1 (en) * | 2010-03-29 | 2013-05-30 | Ben Gurion University Of The Negev Research And Development Authority | Method and system for detecting and monitoring hematological cancer |
| WO2011151825A2 (en) * | 2010-06-01 | 2011-12-08 | Todos Medical Ltd. | Diagnosis of cancer |
| SG179311A1 (en) * | 2010-09-22 | 2012-04-27 | Univ Singapore | Methods and apparatus relating to integrated nir fluorescence and reflectance imaging and spectroscopy with polarization for improving tissue diagnosis and characterization |
| EP2707710B1 (en) | 2011-05-11 | 2022-08-17 | Todos Medical Ltd. | Diagnosis of cancer based on infrared spectroscopic analysis of dried blood plasma samples |
| US20140087397A1 (en) | 2012-09-25 | 2014-03-27 | Children's Hospital Medical Center | Biomarkers for fanconi anemia |
| US9891108B2 (en) * | 2012-10-03 | 2018-02-13 | The Research Foundation For The State University Of New York | Spectroscopic method for Alzheimer's disease diagnosis |
| US9804145B2 (en) | 2013-05-28 | 2017-10-31 | Todos Medical Ltd. | Infrared analysis of benign tumors |
-
2013
- 2013-11-14 US US14/894,128 patent/US9804145B2/en active Active
- 2013-11-14 ES ES18214760T patent/ES2877332T3/es active Active
- 2013-11-14 EP EP18214760.3A patent/EP3489659B1/en not_active Not-in-force
- 2013-11-14 WO PCT/IL2013/050945 patent/WO2014191980A1/en active Application Filing
- 2013-11-14 EP EP13885931.9A patent/EP3004870B1/en not_active Not-in-force
-
2017
- 2017-10-17 US US15/785,801 patent/US10732165B2/en active Active
-
2020
- 2020-07-29 US US16/942,714 patent/US11513112B2/en active Active
Also Published As
| Publication number | Publication date |
|---|---|
| US9804145B2 (en) | 2017-10-31 |
| US20180196028A1 (en) | 2018-07-12 |
| EP3489659A1 (en) | 2019-05-29 |
| EP3004870B1 (en) | 2019-01-02 |
| US10732165B2 (en) | 2020-08-04 |
| EP3004870A1 (en) | 2016-04-13 |
| EP3004870A4 (en) | 2017-03-01 |
| US20200355669A1 (en) | 2020-11-12 |
| EP3489659B1 (en) | 2021-03-03 |
| US11513112B2 (en) | 2022-11-29 |
| WO2014191980A1 (en) | 2014-12-04 |
| US20160153958A1 (en) | 2016-06-02 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| ES2877332T3 (es) | Un método para indicar la presencia de tumores benignos mediante el uso de una muestra de células mononucleares de sangre periférica (PBMC) | |
| Connolly et al. | Non-invasive and label-free detection of oral squamous cell carcinoma using saliva surface-enhanced Raman spectroscopy and multivariate analysis | |
| Shapiro et al. | Raman molecular imaging: a novel spectroscopic technique for diagnosis of bladder cancer in urine specimens | |
| Kendall et al. | Raman spectroscopy, a potential tool for the objective identification and classification of neoplasia in Barrett's oesophagus | |
| Sun et al. | Detection of lung cancer tissue by attenuated total reflection–Fourier transform infrared spectroscopy—a pilot study of 60 samples | |
| Hughes et al. | Can mid-infrared biomedical spectroscopy of cells, fluids and tissue aid improvements in cancer survival? A patient paradigm | |
| Hosseini et al. | Detection of recurrent bladder cancer: NMP22 test or urine cytology? | |
| Ito et al. | Use of surface-enhanced Raman scattering for detection of cancer-related serum-constituents in gastrointestinal cancer patients | |
| Luo et al. | Discrimination of premalignant lesions and cancer tissues from normal gastric tissues using Raman spectroscopy | |
| Li et al. | Surface-enhanced Raman spectroscopy for differentiation between benign and malignant thyroid tissues | |
| Jenkins et al. | Role of Raman spectroscopy and surface enhanced Raman spectroscopy in colorectal cancer | |
| Sahu et al. | Oral cancer screening: serum Raman spectroscopic approach | |
| Booth et al. | Barrett’s esophagus: a review of diagnostic criteria, clinical surveillance practices and new developments | |
| GB2545877A (en) | Method | |
| Dawuti et al. | Urine surface-enhanced Raman spectroscopy combined with SVM algorithm for rapid diagnosis of liver cirrhosis and hepatocellular carcinoma | |
| Huang et al. | Raman spectroscopy and machine learning for the classification of esophageal squamous carcinoma | |
| Liang et al. | Label-free plasmonic metasensing of PSA and exosomes in serum for rapid high-sensitivity diagnosis of early prostate cancer | |
| Zhan et al. | Revolutionary approaches for cancer diagnosis by terahertz-based spectroscopy and imaging | |
| Sun et al. | The advantage of circulating tumor cells over serum carcinoembryonic antigen for predicting treatment responses in rectal cancer | |
| Krafft et al. | Micro-Raman spectroscopy in medicine | |
| Chen et al. | The accuracy of Raman spectroscopy in the diagnosis of lung cancer: a systematic review and meta-analysis | |
| US20230083533A1 (en) | Cancer diagnosis using raman signal of urine | |
| Cai et al. | Serum fingerprinting by slippery liquid-infused porous SERS for non-invasive lung cancer detection | |
| Sahu et al. | Detection of abnormal proliferation in histologically ‘normal’colonic biopsies using FTIR‐microspectroscopy | |
| WO2023197076A1 (en) | Methods and systems for immunome profiling for cancer diagnosis and treatment prognosis |