JP6563418B2 - 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 - Google Patents
動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 Download PDFInfo
- Publication number
- JP6563418B2 JP6563418B2 JP2016562592A JP2016562592A JP6563418B2 JP 6563418 B2 JP6563418 B2 JP 6563418B2 JP 2016562592 A JP2016562592 A JP 2016562592A JP 2016562592 A JP2016562592 A JP 2016562592A JP 6563418 B2 JP6563418 B2 JP 6563418B2
- Authority
- JP
- Japan
- Prior art keywords
- axis
- tibia
- femur
- guide
- tibial
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
Images
Classifications
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/46—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor
- A61F2/4603—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor for insertion or extraction of endoprosthetic joints or of accessories thereof
- A61F2/461—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor for insertion or extraction of endoprosthetic joints or of accessories thereof of knees
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/14—Surgical saws ; Accessories therefor
- A61B17/15—Guides therefor
- A61B17/154—Guides therefor for preparing bone for knee prosthesis
- A61B17/157—Cutting tibia
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/16—Bone cutting, breaking or removal means other than saws, e.g. Osteoclasts; Drills or chisels for bones; Trepans
- A61B17/17—Guides or aligning means for drills, mills, pins or wires
- A61B17/1739—Guides or aligning means for drills, mills, pins or wires specially adapted for particular parts of the body
- A61B17/1764—Guides or aligning means for drills, mills, pins or wires specially adapted for particular parts of the body for the knee
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/38—Joints for elbows or knees
- A61F2/3859—Femoral components
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/46—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor
- A61F2/4684—Trial or dummy prostheses
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/56—Surgical instruments or methods for treatment of bones or joints; Devices specially adapted therefor
- A61B17/58—Surgical instruments or methods for treatment of bones or joints; Devices specially adapted therefor for osteosynthesis, e.g. bone plates, screws, setting implements or the like
- A61B17/88—Osteosynthesis instruments; Methods or means for implanting or extracting internal or external fixation devices
- A61B17/90—Guides therefor
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/56—Surgical instruments or methods for treatment of bones or joints; Devices specially adapted therefor
- A61B2017/568—Surgical instruments or methods for treatment of bones or joints; Devices specially adapted therefor produced with shape and dimensions specific for an individual patient
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/3094—Designing or manufacturing processes
- A61F2/30942—Designing or manufacturing processes for designing or making customized prostheses, e.g. using templates, CT or NMR scans, finite-element analysis or CAD-CAM techniques
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/38—Joints for elbows or knees
- A61F2/389—Tibial components
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/46—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor
- A61F2002/4632—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor using computer-controlled surgery, e.g. robotic surgery
- A61F2002/4633—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor using computer-controlled surgery, e.g. robotic surgery for selection of endoprosthetic joints or for pre-operative planning
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/02—Prostheses implantable into the body
- A61F2/30—Joints
- A61F2/46—Special tools or methods for implanting or extracting artificial joints, accessories, bone grafts or substitutes, or particular adaptations therefor
- A61F2002/4687—Mechanical guides for implantation instruments
Description
本出願は、2014年4月14日に出願された「大腿骨構成要素及び脛骨構成要素の動態位置合わせ」と題される米国仮特許出願第61/979,034号、2014年6月17日に出願された「大腿骨構成要素及び脛骨構成要素の動態位置合わせ」と題される米国仮特許出願第62/013,198号、及び2014年7月10日に出願された「大腿骨構成要素及び脛骨構成要素の動態位置合わせ」と題される米国仮特許出願第62/022,894号の利益を主張し、それぞれの出願の開示内容は参照により本願に組み入れられる。
によって表すことができ、ここで、
はフレーム{B}内のフレーム{A}の原点であり、また、(・・・・・)は、{B}の(z,y,x)軸周りの{A}の回転角度である。方向の別の表示は、四元数の3つの要素を使用することであり、オイラー角と四元数との間の変換は簡単である。
が与えられると、それが簡単な行列乗算
を用いて座標系{B}へ変換されてもよい。フレーム{A}に対するフレーム{B}の姿勢を表す同次行列は、{B}に対する{A}の姿勢のまさに逆、すなわち、
である。最後に、{B}に対する{A}の姿勢及び{C}に対する{B}の姿勢を知っていれば、行列乗算
によって{C}に対する{A}の姿勢が容易に与えられる。
によって表される。回転行列
は、
によって与えられ、ここで、それぞれ、β及びαは、x,y,z軸周りのモデルの回転角度であり、また、並進ベクトルは
である。したがって、ひいては、脛骨に対する大腿骨の相対的な姿勢が方程式
(同様に
)を使用して計算される。
その後、回転軸に対して平行及び垂直な並進の成分が計算される。
その後、ベクトルC0がスクリュー軸に対して計算される。
ここで、I3×3は、3×3単位行列である。なお、行列Mは非正則である。
この場合、C0Z及びKZはそれぞれ、ベクトルC0,Kのz成分である。ここで、sは、ベクトルKに沿うC0からXY平面までの距離である。点Pは、第1の位置で剛体のXY平面内にある。
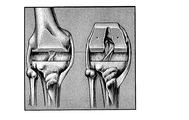
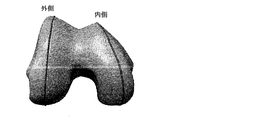
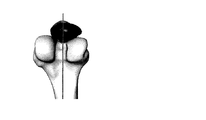
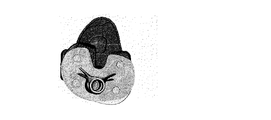
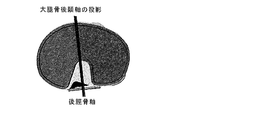
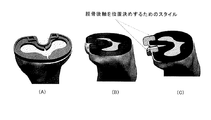
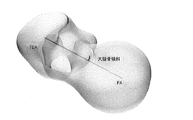
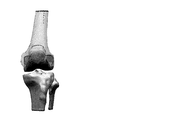
第3の態様の更に他の詳細な実施形態において、大腿骨に対する膝蓋骨の相対動作を解析するステップは、透視法を使用して膝蓋骨と大腿骨との間の突き止められた接触点を解析するステップを含む。更に他の詳細な実施形態において、大腿骨に対する膝蓋骨の相対動作を解析するステップは、透視法を使用して大腿骨に対する膝蓋骨の突き止められた接触経路を解析するステップを含む。更に詳細な実施形態において、脛骨構成要素配置ガイドは、大腿骨の第1の軸及び大腿骨の第2の軸の方向を示す開口を含む。更に一層詳しい実施形態では、開口が貫通穴を備える。更に詳細な実施形態では、貫通穴がT形状の輪郭を成し、T形状の水平面が大腿骨の第1の軸の方向を示し、及び、T形状の垂直面が大腿骨の第2の軸の方向を示す。更なる詳細な実施形態では、貫通穴が+形状の輪郭を成し、+形状の水平面が大腿骨の第1の軸の方向を示し、及び、+形状の垂直面が大腿骨の第2の軸の方向を示す。他の更に詳細な実施形態では、開口が第1の貫通穴及び第2の貫通穴を備え、第1の貫通穴が大腿骨の第1の軸を示し、及び、第2の貫通穴が大腿骨の第2の軸の方向を示す。更なる他の更に詳細な実施形態では、開口が第1の切り欠き及び第2の切り欠きを備え、第1の切り欠きが大腿骨の第1の軸を示し、及び、第2の切り欠きが大腿骨の第2の軸の方向を示す。更なる他の更に詳細な実施形態では、大腿骨の第1の軸が大腿骨の後顆軸を備える。
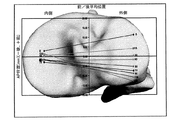
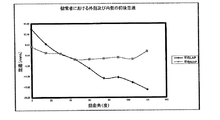
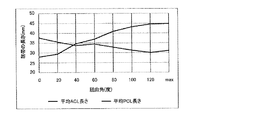
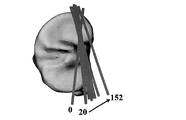
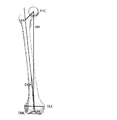
外側の視点から、時計回りの回転は、右脛骨に関して伸長の前傾と呼ばれ、左脛骨に関して後傾又は屈曲と呼ばれる;(27)脛骨インプラントの内反/外反角:脛骨のAP軸周りの回転。前方の視点から、前頭面内で、時計回りの回転は、右脛骨に関して外反と呼ばれ、左脛骨に関して内反と呼ばれる;(28)骨脛骨インプラントの内/外回転:脛骨の機械軸周りの回転。軸方向面内での近位視点から、時計回りの回転は、右脛骨に関して外回転と呼ばれ、左脛骨に関して内回転と呼ばれる。システムは、AP軸又はPTAに対する脛骨回転を表す選択肢をユーザに与える;(29)脛骨の内側切除レベル:機械軸に沿う切断面と内側プラトー上の最遠位ポイントとの間の距離。したがって、切除レベルの増大又は減少は、切断面を機械軸に沿って並進させる;(30)脛骨の外側切除レベル:機械軸に沿う切断面と外側プラトー上の最遠位ポイントとの間の距離。したがって、切除レベルの増大又は減少は、切断面を機械軸に沿って並進させる。
Claims (17)
- 脛骨、膝蓋骨、及び、大腿骨を備える膝関節にかかわる膝関節形成処置で用いる脛骨構成要素配置ガイドであって、前記ガイドは、
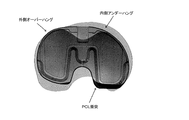
切除された脛骨上に重ね合わされるように構成されるオーバーレイを備え、
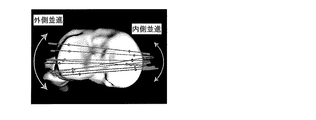
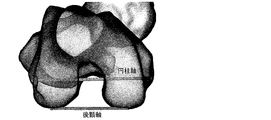
前記オーバーレイは、大腿骨の、後顆軸、球軸、円筒軸、及び螺旋軸の少なくとも1つを含んでいる、前記脛骨に対して重ね合わされた軸の方向及び位置のうちの少なくとも一方を示す表示及び開口のうちの少なくとも一方を含む、脛骨構成要素配置ガイド。 - 前記オーバーレイは、前記重ね合わされた軸の方向を示す開口を含む請求項1に記載の脛骨構成要素配置ガイド。
- 前記開口が貫通穴を備える請求項2に記載の脛骨構成要素配置ガイド。
- 前記貫通穴がT形状の輪郭を成し、
前記T形状の水平面が前記重ね合わされた軸の方向を示し、
前記T形状の垂直面が前記重ね合わされた軸の方向を示す、
請求項3に記載の脛骨構成要素配置ガイド。 - 前記貫通穴が+形状の輪郭を成し、
前記+形状の水平面が前記重ね合わされた軸の方向を示し、
前記+形状の垂直面が前記重ね合わされた軸の方向を示す、
請求項3に記載の脛骨構成要素配置ガイド。 - 前記開口が第1の貫通穴及び第2の貫通穴を備え、
前記第1の貫通穴が前記重ね合わされた軸を示し、
前記第2の貫通穴が前記重ね合わされた軸の方向を示す、
請求項2に記載の脛骨構成要素配置ガイド。 - 前記開口が第1の切り欠き及び第2の切り欠きを備え、
前記第1の切り欠きが前記重ね合わされた軸を示し、
前記第2の切り欠きが前記重ね合わされた軸の方向を示す、
請求項2に記載の脛骨構成要素配置ガイド。 - 前記重ね合わされた軸が、前記大腿骨の後顆軸を備える請求項1から7のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記前記頸骨に対して重ね合わされた軸が、前記大腿骨の螺旋軸を備える請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記オーバーレイは、前記切除された脛骨と位置合わせされる輪郭外形を有する請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記輪郭外形が患者に固有である請求項10に記載の脛骨構成要素配置ガイド。
- 内側ガイド、外側ガイド、前記ガイドのサイズ、及び、特定の患者のうちの少なくとも2つを示す表示及び開口のうちの少なくとも一方を更に備える請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記ガイドは、チタン、チタン合金、ステンレス鋼、及び、ステンレス鋼合金のうちの少なくとも1つから製造される請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記ガイドは、前記切除された脛骨に装着される貫通締結具を位置合わせするように構成される貫通開口を含む請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。
- 前記貫通開口は複数設けられ、
前記複数の開口のそれぞれがピンを受けるように構成される、
請求項14に記載の脛骨構成要素配置ガイド。 - 前記ガイドが該ガイドの外周に沿うフランジを含む
請求項1から8のいずれか一項に記載の脛骨構成要素配置ガイド。 - 前記貫通締結具がピンを含む請求項14に記載の脛骨構成要素配置ガイド。
Applications Claiming Priority (7)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US201461979034P | 2014-04-14 | 2014-04-14 | |
| US61/979,034 | 2014-04-14 | ||
| US201462013198P | 2014-06-17 | 2014-06-17 | |
| US62/013,198 | 2014-06-17 | ||
| US201462022894P | 2014-07-10 | 2014-07-10 | |
| US62/022,894 | 2014-07-10 | ||
| PCT/US2015/025822 WO2015160852A1 (en) | 2014-04-14 | 2015-04-14 | Kinematic alignment and novel femoral and tibial prosthetics |
Related Child Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| JP2019135869A Division JP6862506B2 (ja) | 2014-04-14 | 2019-07-24 | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
Publications (3)
| Publication Number | Publication Date |
|---|---|
| JP2017511207A JP2017511207A (ja) | 2017-04-20 |
| JP2017511207A5 JP2017511207A5 (ja) | 2018-04-12 |
| JP6563418B2 true JP6563418B2 (ja) | 2019-08-21 |
Family
ID=54324513
Family Applications (2)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| JP2016562592A Active JP6563418B2 (ja) | 2014-04-14 | 2015-04-14 | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
| JP2019135869A Active JP6862506B2 (ja) | 2014-04-14 | 2019-07-24 | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
Family Applications After (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| JP2019135869A Active JP6862506B2 (ja) | 2014-04-14 | 2019-07-24 | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
Country Status (5)
| Country | Link |
|---|---|
| US (3) | US9901463B2 (ja) |
| EP (1) | EP3131483B1 (ja) |
| JP (2) | JP6563418B2 (ja) |
| CA (2) | CA2945799C (ja) |
| WO (1) | WO2015160852A1 (ja) |
Families Citing this family (19)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| JP6563418B2 (ja) | 2014-04-14 | 2019-08-21 | ラシュワン マフホウズ,モハメド | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
| US10154239B2 (en) | 2014-12-30 | 2018-12-11 | Onpoint Medical, Inc. | Image-guided surgery with surface reconstruction and augmented reality visualization |
| WO2016112469A1 (en) * | 2015-01-12 | 2016-07-21 | Ao Technology Ag | Method for manufacturing an auxiliary device suitable for the manufacture of a patient customized implant |
| WO2016187668A1 (en) * | 2015-05-26 | 2016-12-01 | Smith & Nephew Surgical Pty Ltd | Method of designing a surgical device |
| WO2017011576A2 (en) * | 2015-07-13 | 2017-01-19 | Mako Surgical Corp. | Lower extremities leg length calculation method |
| US10121066B1 (en) | 2017-11-16 | 2018-11-06 | Blast Motion Inc. | Method of determining joint stress from sensor data |
| US9532845B1 (en) | 2015-08-11 | 2017-01-03 | ITKR Software LLC | Methods for facilitating individualized kinematically aligned total knee replacements and devices thereof |
| US10555774B1 (en) * | 2016-07-05 | 2020-02-11 | Smith & Nephew, Inc. | Interactive anterior-posterior axis determination |
| US10588696B2 (en) * | 2016-08-03 | 2020-03-17 | Mako Surgical Corp. | Patella implant planning |
| US11253218B2 (en) * | 2017-10-16 | 2022-02-22 | Stryker European Operations Holdings Llc | Device for determining the anteversion angle |
| US11284945B2 (en) * | 2018-06-20 | 2022-03-29 | Techmah Medical Llc | Methods and devices for knee surgery with inertial sensors |
| US11766300B2 (en) | 2018-09-14 | 2023-09-26 | Zimmer, Inc. | Kinematically aligned robotic total knee arthroplasty |
| US11553969B1 (en) | 2019-02-14 | 2023-01-17 | Onpoint Medical, Inc. | System for computation of object coordinates accounting for movement of a surgical site for spinal and other procedures |
| US11129720B2 (en) * | 2019-03-05 | 2021-09-28 | Jonathan P. GARINO | Cruciate replacing artificial knee |
| US11278416B2 (en) | 2019-11-14 | 2022-03-22 | Howmedica Osteonics Corp. | Concentric keel TKA |
| CN111583240B (zh) * | 2020-05-09 | 2023-05-26 | 北京天智航医疗科技股份有限公司 | 一种股骨端前后轴线的确定方法、装置和计算机设备 |
| WO2022040952A1 (zh) * | 2020-08-26 | 2022-03-03 | 王志坚 | 人工膝关节置换术的运动轴定位器 |
| IT202000022741A1 (it) * | 2020-09-25 | 2022-03-25 | Medacta Int Sa | Impianto di prova tibio-femorale |
| CN114711760B (zh) * | 2022-04-06 | 2023-01-24 | 哈尔滨工业大学 | 一种关节轴线计算方法 |
Family Cites Families (20)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US4681589A (en) * | 1984-06-01 | 1987-07-21 | Tronzo Raymond G | Adjustable acetabular cup prosthesis as part of a total cup replacement system |
| US4944757A (en) * | 1988-11-07 | 1990-07-31 | Martinez David M | Modulator knee prosthesis system |
| US5423828A (en) * | 1992-05-14 | 1995-06-13 | Bentwood Place, Inc. | Method and apparatus for simplifying prosthetic joint replacements |
| US5318571A (en) * | 1992-05-14 | 1994-06-07 | Benson Gail M | Method and apparatus for simplifying total hip arthroplasty |
| US5507824A (en) * | 1993-02-23 | 1996-04-16 | Lennox; Dennis W. | Adjustable prosthetic socket component, for articulating anatomical joints |
| US5782925A (en) * | 1997-11-06 | 1998-07-21 | Howmedica Inc. | Knee implant rotational alignment apparatus |
| US6494913B1 (en) * | 1998-03-17 | 2002-12-17 | Acumed, Inc. | Shoulder prosthesis |
| US6063091A (en) * | 1998-10-13 | 2000-05-16 | Stryker Technologies Corporation | Methods and tools for tibial intermedullary revision surgery and associated tibial components |
| US6355045B1 (en) * | 2000-12-28 | 2002-03-12 | Depuy Orthopaedics, Inc. | Method and apparatus for surgically preparing a tibia for implantation of a prosthetic implant component which has an offset stem |
| ATE363251T1 (de) * | 2002-03-11 | 2007-06-15 | Spinal Concepts Inc | Einrichtung zum einsetzen von wirbelsäulenimplantaten |
| US6645215B1 (en) * | 2002-08-07 | 2003-11-11 | Howmedica Osteonics Corp. | Tibial rotation guide |
| JP2012523897A (ja) | 2009-04-16 | 2012-10-11 | コンフォーミス・インコーポレイテッド | 靭帯修復のための患者固有の関節置換術の装置 |
| CN102711671B (zh) * | 2009-05-29 | 2017-07-28 | 史密夫和内修有限公司 | 用于执行膝关节成形术的方法和器械 |
| US9256776B2 (en) * | 2009-11-18 | 2016-02-09 | AI Cure Technologies, Inc. | Method and apparatus for identification |
| US8986390B2 (en) | 2011-06-30 | 2015-03-24 | Depuy (Ireland) | Method of trialing a knee prosthesis |
| WO2013020026A1 (en) * | 2011-08-03 | 2013-02-07 | Conformis, Inc. | Automated design, selection, manufacturing and implantation of patient-adapted and improved articular implants, designs and related guide tools |
| JP2014531920A (ja) * | 2011-08-15 | 2014-12-04 | コンフォーミス・インコーポレイテッドConforMIS, Inc. | 関節形成術インプラントを再置換するための再置換システム、ツール、および方法 |
| AU2013265992B2 (en) * | 2012-05-24 | 2017-11-30 | Zimmer, Inc. | Patient-specific instrumentation and method for articular joint repair |
| US9675471B2 (en) * | 2012-06-11 | 2017-06-13 | Conformis, Inc. | Devices, techniques and methods for assessing joint spacing, balancing soft tissues and obtaining desired kinematics for joint implant components |
| JP6563418B2 (ja) | 2014-04-14 | 2019-08-21 | ラシュワン マフホウズ,モハメド | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 |
-
2015
- 2015-04-14 JP JP2016562592A patent/JP6563418B2/ja active Active
- 2015-04-14 CA CA2945799A patent/CA2945799C/en active Active
- 2015-04-14 US US14/686,685 patent/US9901463B2/en active Active
- 2015-04-14 EP EP15779900.8A patent/EP3131483B1/en active Active
- 2015-04-14 CA CA3077879A patent/CA3077879A1/en active Pending
- 2015-04-14 WO PCT/US2015/025822 patent/WO2015160852A1/en active Application Filing
-
2017
- 2017-06-20 US US15/627,844 patent/US11045330B2/en active Active
-
2019
- 2019-07-24 JP JP2019135869A patent/JP6862506B2/ja active Active
-
2021
- 2021-04-26 US US17/240,495 patent/US20230285165A9/en active Pending
Also Published As
| Publication number | Publication date |
|---|---|
| US9901463B2 (en) | 2018-02-27 |
| US20180055655A1 (en) | 2018-03-01 |
| US20220183856A1 (en) | 2022-06-16 |
| CA3077879A1 (en) | 2015-10-22 |
| US20160008143A1 (en) | 2016-01-14 |
| US20230285165A9 (en) | 2023-09-14 |
| WO2015160852A1 (en) | 2015-10-22 |
| US11045330B2 (en) | 2021-06-29 |
| EP3131483A4 (en) | 2017-10-25 |
| JP2017511207A (ja) | 2017-04-20 |
| JP6862506B2 (ja) | 2021-04-21 |
| EP3131483A1 (en) | 2017-02-22 |
| JP2019195689A (ja) | 2019-11-14 |
| CA2945799A1 (en) | 2015-10-22 |
| CA2945799C (en) | 2020-06-02 |
| EP3131483B1 (en) | 2024-05-08 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| JP6862506B2 (ja) | 動態位置合わせ並びに新規な大腿骨人工装具及び脛骨人口装具 | |
| EP3568070B1 (en) | Optical guidance for surgical, medical, and dental procedures | |
| JP6338958B2 (ja) | 大腿骨の機械的軸を決定するシステムおよび方法 | |
| JP6220804B2 (ja) | 患者特異的整形外科用インプラント及びモデル | |
| US9788845B2 (en) | Unicompartmental customized arthroplasty cutting jigs | |
| BRPI1008729B1 (pt) | Componente de implante articular pré-primário para o reparo de uma articulação de um paciente e método para produzir um componente de implante articular para um único paciente em necessidade de um procedimento de substituição de implante articular | |
| WO2012112694A2 (en) | Medeling, analyzing and using anatomical data for patient-adapted implants. designs, tools and surgical procedures | |
| US20220233203A1 (en) | Customized patient-specific contact segments for orthopaedic surgical instrument using bone silhouette curves | |
| Ishida et al. | Evaluation of implant alignment in navigated unicompartmental knee arthroplasty: a comparison of 2D and 3D imaging | |
| CN114053000A (zh) | 股骨假体旋转定位的参考系 |
Legal Events
| Date | Code | Title | Description |
|---|---|---|---|
| A521 | Request for written amendment filed |
Free format text: JAPANESE INTERMEDIATE CODE: A523 Effective date: 20170224 |
|
| A521 | Request for written amendment filed |
Free format text: JAPANESE INTERMEDIATE CODE: A523 Effective date: 20180301 |
|
| A621 | Written request for application examination |
Free format text: JAPANESE INTERMEDIATE CODE: A621 Effective date: 20180301 |
|
| A977 | Report on retrieval |
Free format text: JAPANESE INTERMEDIATE CODE: A971007 Effective date: 20181221 |
|
| A131 | Notification of reasons for refusal |
Free format text: JAPANESE INTERMEDIATE CODE: A131 Effective date: 20190108 |
|
| A521 | Request for written amendment filed |
Free format text: JAPANESE INTERMEDIATE CODE: A523 Effective date: 20190408 |
|
| TRDD | Decision of grant or rejection written | ||
| A01 | Written decision to grant a patent or to grant a registration (utility model) |
Free format text: JAPANESE INTERMEDIATE CODE: A01 Effective date: 20190625 |
|
| A61 | First payment of annual fees (during grant procedure) |
Free format text: JAPANESE INTERMEDIATE CODE: A61 Effective date: 20190724 |
|
| R150 | Certificate of patent or registration of utility model |
Ref document number: 6563418 Country of ref document: JP Free format text: JAPANESE INTERMEDIATE CODE: R150 |
|
| R250 | Receipt of annual fees |
Free format text: JAPANESE INTERMEDIATE CODE: R250 |
|
| R250 | Receipt of annual fees |
Free format text: JAPANESE INTERMEDIATE CODE: R250 |