本発明は、各種の修正及び別の形態が可能であるが、その特定のものを、図面の例により示し、かつ、以下に詳細に説明する。しかしながら、その意図は、本発明を、説明した特定の実施形態に限定することではないことを理解されたい。それどころか、本発明は、添付のクレームによって定義した本発明の範囲に入るあらゆる修正、等価物、及び別法を包含することを意図したものである。
下記の図示の実施形態の説明において、添付の図面を参照するが、これら添付の図面は、実施形態の一部を形成し、かつ、これら添付の図面には、それにより本発明を実施することができる各種の実施形態が、図示により示されている。他の実施形態が利用できること、及び、構成上、かつ、機能上の変更を本発明の範囲を逸脱することなく行なうことができることを理解すべきである。
本発明の実施形態による、呼吸障害治療方法を実行する方法、装置、及びシステムは、ここで説明する特徴、構成要素、構成、方法、及び(又は)その組合せのうちの一つ又はそれ以上を組み込んでいてよい。例えば、医療用システムは、以下に説明する構成要素、特徴及び(又は)プロセスのうちの一つ又はそれ以上を含むよう実現してよい。このような方法、装置、又はシステムは、ここで説明する構成要素、特徴、及び(又は)機能の全てを含まなくてもよいが、有用な構成及び(又は)機能性が得られる一つ又はそれ以上の選択された構成要素、特徴及び機能を含むように実現してよいことが意図されている。
30才と60才の間の、有意なパーセンテージの患者が、呼吸障害の何らかの症状を経験している。呼吸障害は、主として睡眠中に生じ、過度の日中の眠気、全身性の高血圧、脳卒中の危険の増大、急性扁桃炎、及び心筋梗塞と関連している。呼吸障害は、特にうっ血性心不全患者の間に蔓延しており、心不全の進行に寄与する場合もある。
今まで、中枢性及び閉塞性タイプの両方を含む呼吸障害を処置するのに、各種の治療が用いられてきた。閉塞性睡眠無呼吸は、舌及びその周囲構成の咽頭への逸脱、したがって、呼吸経路の閉塞と関連してきた。閉塞性無呼吸に対して一般に処方される処置は、連続的な正の気道圧力(CPAP)である。CPAP装置は、患者が装着した鼻マスクを介して、空気圧力を与える。連続的な正の気道圧力の適用は、患者の咽頭を開いた状態にし、無呼吸を生ずる閉塞症を低減し、あるいは、除去する。
舌筋の逸脱は、上気道の神経筋肉活動の減少が原因であるとされてきた。閉塞性睡眠無呼吸に対する処置は、舌筋の電気活性化による、減少した筋肉活動に対する補償を含んでいる。舌下(HG)神経は、舌突出筋及び舌後退筋を神経支配する。例えば、舌下神経に適切に加えられた電気刺激は、舌の後退運動を防ぐことができ、したがって、舌が、気道を閉塞することを防止する。
睡眠又は覚醒の期間中の心臓ペーシングは、呼吸障害の出来事を予防又は低減することができる。ここで説明する各種の実施形態は、効果的な心臓電気治療を応用して、呼吸障害を緩和するようにするためのシステム及び方法に関する。このような治療は、例えば、治療の有効性の全体的なレベルを達成するよう適合化できる。該治療は、各種の治療目標を達成することができる段階的な治療を提供するよう適合化することができる。
例えば、該治療は、現在生じている呼吸障害の発症を緩和するように、あるいは、予測される呼吸障害の発症の発生を防ぐように適合化することができる。該心臓電気治療は、有効性、例えば、呼吸障害発症の、全体的な頻度及び(又は)重症度における所望の減少を達成するよう適合化することができる。該心臓電気治療はまた、例えば、治療目標と装置寿命の保持とが釣合う治療を提供するよう適合化することもできる。
該治療は、例えば、患者に対する治療の衝撃を調整して、患者に対する治療の衝撃を低減するよう適合化することができる。低減された衝撃治療を行う際、システムは、各種の状態を考慮して、患者に対する治療の衝撃を評価することができる。例えば、患者のフィードバックにより示されるような患者の快適さ等の状態、望ましくない副作用、呼吸障害治療に含まれる生理系に対するストレス、例えば、徐脈ペーシング、心臓再同期化ペーシング及び(又は)抗頻拍ペーシング等の、呼吸障害治療の心臓ペーシングとの相互作用の影響によって判定されるような、心臓ペーシングのアルゴリズムとの相互作用、及び(又は)一つ又はそれ以上の睡眠の質の指標によって測定されるような、睡眠の質、を考慮して、患者に対する治療の衝撃を低減する治療を行なうことができる。
呼吸障害治療及び(又は)心臓機能障害に対するペーシング治療を送達するのに使用される移植可能な治療装置の有用な有効寿命が、患者に対する衝撃で、減少する場合がある。例えば、治療のエネルギー条件が、装置の有効寿命の過度の減少となる場合、呼吸障害治療のレベルが、受け容れがたく高い場合がある。この状況では、早期の装置除去及び交換により、患者に対するネガティブな衝撃が生ずる。したがって、呼吸障害を緩和するための心臓電気治療は、装置寿命時間の計画された減少に基づいて、適合化することができる。
一インプリメンテーションでは、ここで説明する治療方法は、進歩した患者管理システムの構成内で使用できる。このインプリメンテーションでは、アダプティブな呼吸障害治療の機能を有する進歩した患者管理システムにより、医師が、心臓及び(又は)呼吸機能、並びに他の患者状態を遠隔的に、かつ、自動的にモニタリングすることができ、かつ、所望なら、治療を開始又は修正することができる。一例では、心臓ペースメーカー、除細動器、又は再同期化装置等の、移植可能な心臓リズム管理システム、又は他の装置に、各種の遠隔通信及び情報技術を装備して、患者のリアルタイムなデータ収集、診断、及び処置ができるようにすることが可能である。
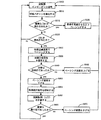
図1のフローチャートは、本発明の実施形態に従って、呼吸障害を処置するための心臓電気治療を行なう方法を示す。該方法には、患者を冒している一つ又はそれ以上の状態を感知すること110が含まれている。心臓電気治療は、感知された状態に基づいて呼吸障害を処置するよう適合化される120。該治療は、例えば、所望の治療目標を達成するよう、治療の衝撃を低減するよう、かつ(あるいは)、治療の有効性と治療衝撃とが釣合うよう適合化することができる。治療衝撃は、患者ストレス、患者不快感、睡眠の質の低下、他のペーシングアルゴリズムとの相互作用、及び(又は)治療装置の寿命の減少となる場合がある状況を含んでいる。適合化された治療が、患者に対して送達される130。状態を感知すること、治療を適合化すること、及び、適合化された治療を送達することのうちの少なくとも一つが、少なくとも部分的に移植可能に行なわれる。操作を移植可能に行なうことは、部分的に、あるいは、全体が身体内に移植される構成要素、装置、又はシステムを用いて操作を行なうことを含んでいる。
一度開始されると、システムは、患者を冒している状態を感知し続けてよく、かつ、治療は、例えば、呼吸障害の検出された発生、呼吸障害の予測された発生、定期的に更新される治療の有効性のアセスメント、治療中の患者の快適さ、治療中の睡眠の質、ペーシング、又は他のパラメータを含む各種のファクターに基づいて修正されてよい。
治療の修正は、治療を開始すること、治療を終結すること、又は治療パラメータを調整することを含んでいてよい。各種のシナリオでは、心臓電気治療の修正は、異なるペーシングベクトルを使用する心臓ペーシング、より少ない又はより多い心臓の部屋におけるペーシング、ペーシングエネルギーの増減、閾値下のペーシング及び(又は)抵抗性期間中のペーシング等の非興奮性のペーシングを含んでいてよい。
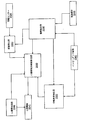
図2のブロック図は、本発明の実施形態に従って呼吸障害治療の方法論を実行するのに使用することができる治療システム200を示す。図2は、呼吸障害並びに心臓リズム治療のために心臓電気治療を行なうのに使用することができるシステム200を示す。シングルチャンバー心臓ペーシング、デュアルチャンバー心臓ペーシング、両室心臓ペーシング、除細動、電気除細動、及び(又は)、他の心臓不整脈治療の中でも、心臓再同期化治療を含む各種の心臓リズム治療は、治療システム200により行なうことができる。一つ又はそれ以上の心臓リズム治療の送達を、別個に又は呼吸障害治療の送達と協同で行なってよい。例示的な実施形態は、移植可能な治療制御システム、移植可能な治療送達システム、及び移植可能なセンサーを有する治療システムを含んでいるが、治療システム200は、システム200の全て又はシステム200の部分が、患者に対して外部的に配置されるよう構成してよいことが分かる。感知システムのセンサー及び他の構成要素は、患者外部センサー又は構成要素、患者内部センサー又は構成要素又は患者外部及び患者内部センサー又は他の構成要素の組合せを含んでいてよい。
治療システム200は、呼吸障害治療に加えて、かつ、恐らくはそれと協同で、心臓リズム管理治療を行なう回路を含んでいてよい。例えば、治療コントローラ265は、徐脈性不整脈及び(又は)頻脈性不整脈を含む心臓不整脈に対する心臓電気刺激治療を制御してよい。システムは、不整脈検出器252を含んでいてよい。この実施形態では、心臓電気刺激発生器232は、心臓230を電気刺激発生器232に電気的に結合するための移植された電極231を有するリードシステムに結合されている。
心臓治療モジュール265は、移植された心臓電極231からの心臓信号を受信し、かつ、心臓信号を分析して、適切な心臓リズム治療を決定する。心臓リズム治療は、遅すぎる心臓リズムを処置するよう、心臓リズム治療コントローラ269により制御されたペーシング治療を含んでいてよい。この状況では、心臓リズム治療コントローラ269は、心臓刺激回路232を制御して、周期的な低エネルギーのペーシングパルスを一つ又はそれ以上の心臓の部屋に送達し、心臓の周期的な収縮が、血行力学的に十分な速度で維持されることを保証する。
心臓治療はまた、心拍数が速過ぎる場合に頻脈性不整脈を終結するための治療を含んでいてもよい。心臓不整脈検出器252は、心室頻拍及び(又は)細動等の頻脈性不整脈の発症を検出する。不整脈検出器252は、頻脈性不整脈を示す心臓信号を認識する。心臓リズム治療コントローラは、頻脈性不整脈の検出に応答して、刺激発生器232から心臓230への高エネルギー電気パルスの送達を開始し、不整脈を終結することができる。患者を冒している状態は、一つ又はそれ以上の患者内部センサー280、一つ又はそれ以上の患者外部センサー290、及び一つ又はそれ以上の患者入力装置270を用いて検出することができる。センサー280、290、及び(又は)入力装置270のうちの一つ又はそれ以上は、ネットワークベースのものであってよい。治療システム200のセンサー及び(又は)他の構成要素は、有線又は無線通信リンクを用いて結合してよい。一例では、患者内部センサー280、患者外部センサー290、及び患者入力装置270のいくつか又は全ては、無線ブルーツース通信リンク又はプロプライエタリ無線通信プロトコル等の遠隔通信機能を使用してよい。一インプリメンテーションでは、無線通信リンクは、センサー280、290、入力装置270を治療システム200の他の構成要素に結合している。
治療システム200は、生理学的な又は非生理学的な状態を検出するのに使用される患者内部センサー280、患者外部センサー290、及び(又は)他の入力装置270から受信された信号を処理するための信号処理回路250を含んでいる。患者内部センサーは、一つ又はそれ以上の移植された心臓電極231を含んでいてよい。心臓電極231、患者内部センサー280、患者外部センサー290、及び(又は)他の入力装置270は、表1に記載された状態のうちの一つ又はそれ以上を感知又は検出するのに使用してよい。
一インプリメンテーションでは、心拍数及び一回換気量は、それぞれ心臓内の心電図(EGM)センサー及び経胸郭インピーダンスセンサーから出た心臓及び呼吸信号を用いて判定してよい。EGM及び経胸郭インピーダンス信号は、心臓リズム管理、並びに呼吸障害治療と併用してよい。治療システム200は、追加のセンサー及び入力装置を用いて追加の生理学的及び非生理学的な患者状態を導き出してよい。例えば、患者の活動は、移植可能な加速度計を用いて検出してよく、静穏な睡眠の患者の認知は、外部の患者入力装置を用いて入力してよく、かつ、ベッドへの患者の接近は、患者内部及び患者外部構成要素の両方を含むベッドへの接近センサー用いて検出してよい。
一実施形態では、治療システム200は、入力信号処理回路250を介して、センサー及び入力装置231、280、290、270からの入力を受信する呼吸障害予測器/検出器258を含んでいてよい。呼吸障害予測器/検出器258は、感知された状態を使用して、呼吸障害の発症を検出し、予測し、かつ(あるいは)、分類する。各種の実施形態では、呼吸障害検出器/予測器は、ここでより詳細に説明するユーザーアクセシブルな呼吸ログブックを含む呼吸モニターを実現するための回路を含んでいてよい。
呼吸障害予測器/検出器258は、呼吸障害に対する心臓電気刺激治療を制御するための回路267を含む治療コントローラ265に結合されている。呼吸障害現象を含む患者呼吸は、呼吸モニター254によりモニタリングされてよい。呼吸モニタリングは、呼吸現象と関連した医療情報の、現象ベースの収集を含んでいてよい。
呼吸障害を処置するための治療は、例えば、呼吸障害の検出又は予測に基づいて、呼吸障害治療制御回路267により開始し、修正し、又は終結することができる。追加的にあるいは別法として、呼吸障害治療制御回路267は、呼吸モニター254により収集された医療情報を用いて、呼吸障害治療を適合化することができる。
本発明の実施形態に従って、治療コントローラ265は、睡眠検出器256からの睡眠に関連した情報を受信することができる。睡眠プロセッサは、感知された生理学的な又は非生理学的な状態を使用して、睡眠の開始及び停止、睡眠段階、及び(又は)覚醒現象を検出することができる。呼吸障害治療回路、並びに心臓リズム治療回路は、睡眠の開始、停止、覚醒、及び(又は)睡眠段階の情報を利用して、患者に送達された治療を増強することができる。一例では、治療コントローラ265は、睡眠中に患者に送達される心臓リズムペーシング治療及び(又は)呼吸障害治療を調整することができる。
前述のように、呼吸障害は、睡眠中に最も頻繁に生じ、かつ、患者を夜を通して繰り返し睡眠から覚醒させる場合がある。したがって、睡眠情報、例えば、睡眠開始/停止、睡眠段階、及び(又は)睡眠覚醒情報は、呼吸障害予測器/検出器258によって、呼吸障害の検出及び(又は)予測と併用されてよい。例えば、呼吸障害予測器/検出器258は、睡眠中のみ呼吸障害現象を感知することができるか、あるいは、患者が眠っているかどうかを判定することによって、呼吸障害の初期検出/予測を検証することができる。
睡眠関連の情報は、睡眠質モニター254が利用することもできる。睡眠質モニターは、例えば、睡眠破壊、例えば、睡眠中に生じる呼吸障害現象、の数、呼吸障害現象と関連した覚醒現象の数及び(又は)深さ、及び(又は)睡眠の質の他の局面を含む睡眠の質の各種の局面を査定及び(又は)数量化することができる。睡眠質モニターはさらに、各種の睡眠段階、例えば、急速眼球運動(REM)の睡眠段階、及び非REM睡眠段階中に生じる呼吸障害現象の数を判定することができる。睡眠質モニターは、睡眠関連の情報を睡眠ログブックフォーマットで体系化し、かつ、格納するための機能性を含んでいてよく、該睡眠情報は、対話形式のユーザーインタフェースを介してアクセスすることができる。
一実施形態では、システム200によって送達される治療は、例えば、治療の有効性のアセスメント、治療の患者に対する衝撃、及び(又は)呼吸障害治療と他のタイプの治療との間の相互作用に基づいて、治療目標を達成又は維持するよう適合化することができる。システム200は、例えば、治療の有効性、衝撃、及び相互作用のうちの一つ又はそれ以上を評価するよう構成された治療アセスメントプロセッサ260を含んでいてよい。治療アセスメントプロセッサ260は、心臓不整脈検出器252、睡眠質モニター254、睡眠プロセッサ256、呼吸障害予測器/検出器258並びに心臓センサー231、他の患者内部センサー280、患者外部センサー290、及び(又は)他の入力装置270からの入力を利用することができる。
治療システム200の構成要素のうちの一つ又はそれ以上からの情報を利用する治療コントローラ265は、呼吸障害を緩和するための適切な心臓電気治療の送達を制御する。各種の例示的な治療措置において、呼吸障害を緩和するためのペーシングは、内因性の速度を超える速度のペーシング、患者の正常なペーシング速度以上の、又は患者の正常な睡眠速度以上の速度のペーシング、選択されたモード、例えば、両室又はシングルチャンバーモード、によるペーシング、又は捕獲閾値以上の、あるいは、以下の予め定められたエネルギーレベルのペーシングを含んでいてよい。ペーシングは、心臓の部屋、例えば、右及び左心房及び右及び左心室、のうちのいずれか又は全て、を含んでいてよく、かつ、さらに一つの心臓の部屋内の多重部位ペーシングを含んでいてよい。一例では、ペーシングパルスは、左及び右心室に略同時に、又は他のタイミングシーケンスで、送達することができる。呼吸障害に対する心臓電気刺激治療は、閾値下のペーシング及び(又は)抵抗性期間中のペーシング等の非興奮性のペーシングを含むことができる。呼吸障害に対する心臓電気治療は、例えば、徐脈及び(又は)心臓再同期化治療を含む心臓リズム障害を処置するため患者に与えられる治療とコーディネートすることができる。
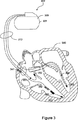
図3は、本発明の実施形態により、呼吸障害に対する心臓刺激治療を実行するための回路を含んでいてよい移植可能な装置の部分図である。この例では、移植可能な装置は、心臓内のリードシステム310に電気的に、かつ、物理的に結合される移植可能な電気刺激発生器305を含む心臓リズム管理装置(CRM)300を含んでいる。心臓内のリードシステム310の部分は、患者の心臓390に挿入される。心臓内のリードシステム310は、心臓の電気心臓活動を感知し、心臓に電気刺激を送達し、患者の経胸郭インピーダンスを感知し、かつ(あるいは)、他の生理学的なパラメータ、例えば、心臓の部屋の圧力又は温度を感知するよう構成された一つ又はそれ以上の電極を含んでいる。パルス発生器305のハウジング301の部分は、can電極としてオプショナルに使用してよい。
ハウジング301内には、通信回路が配設されていて、電気刺激発生器305と、例えば、ポータブル又はベッドサイド通信ステーション、患者携行/装着通信ステーション、又は外部のプログラマー等の無線通信機能性を有する遠隔の装置との間の通信を容易にしている。
無線通信回路は、一つ又はそれ以上の移植された、外部の、皮膚の、又は皮下の生理学的又は非生理学的センサー、患者入力装置及び(又は)他の情報システムとの一方向性又は双方向性通信も容易化することができる。
電気刺激発生器305のハウジング301は、例えば、各種の状態を感知するようプログラムされ得る挙動センサーを含む各種のセンサーをオプショナルに組み込んでいてよい。例えば、挙動センサーは、例えば、いびき、患者活動レベル、及び(又は)、呼吸努力と関連した胸壁運動を感知するようオプショナルに構成してよい。一例インプリメンテーションでは、挙動検出器は、電気刺激発生器305のハウジング301内又は上に位置決めされた加速度計として実現してよい。挙動センサーを、加速度計として実現する場合は、挙動センサーは、呼吸情報、例えばラ音、咳嗽、及び心臓情報、例えばS1〜S4心臓音、雑音、及び(又は)他の音響情報を供給してもよい。
CRM 300のリードシステム310は、経胸郭インピーダンスを感知するのに使用される一つ又はそれ以上の電極を組み込んでいてよい。経胸郭インピーダンス感知は、患者の呼吸波形、又は他の呼吸関連の情報を獲得するのに使用することができる。経胸郭インピーダンスは、心臓390の一つ又はそれ以上の部屋に配置された一つ又はそれ以上の心臓内の電極341、342、351〜355、363を用いて感知することができる。心臓内の電極341、342、351〜355、363は、電気刺激発生器305のハウジング内に配置されたインピーダンスドライブ/感知回路に結合することができる。
一インプリメンテーションでは、ハウジング301内に配設されたインピーダンスドライブ/感知回路は、電気刺激発生器305のハウジング301におけるインピーダンスドライブ電極351とcan電極との間の組織を介して流れる電流を発生する。can電極に対するインピーダンス感知電極352における電圧は、患者の経胸郭インピーダンスが変わるにつれて変化する。インピーダンス感知電極352とcan電極との間に現われる電圧信号は、電気刺激発生器305のハウジング301内に配設されたインピーダンス感知回路によって検出される。インピーダンス感知及びドライブ電極の他の位置及び(又は)組合せも可能である。
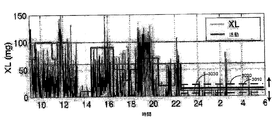
図5Aに示したインピーダンス感知電極352に現われる電圧信号は、患者の経胸郭インピーダンスに比例し、かつ、患者の呼吸波形を表わす。経胸郭インピーダンスは、呼吸吸息510中に増大し、かつ、呼吸呼息520中に減少する。経胸郭インピーダンスピークからピークへの移行は、一回換気量で表される、一呼吸で移動する空気の量に比例する。毎分に移動する空気の量は、分時換気量で表される。正常な「安静時」呼吸パターン、例えば、非REM睡眠中のそれは、図5Aに示すように、かなりの中断なしの、規則的で、リズミックな吸息・呼息サイクルを含んでいる。
図3に帰ると、リードシステム310は、患者の心臓390からの電気信号を感知し、かつ(あるいは)、心臓390にペーシングパルスを送達するよう一つ又はそれ以上の心臓の部屋内に、その上に、又はその周囲に配置された一つ又はそれ以上の心臓ペース/感知電極351〜355を含んでいてよい。
図3に示した心臓内の感知/ペース電極351〜355は、左心室、右心室、左心房及び(又は)右心房を含む一つ又はそれ以上の心臓の部屋を感知し、かつ(あるいは)、ペーシングするのに使用することができる。リードシステム310は、除細動/電気除細動ショックを心臓390に送達するための一つ又はそれ以上の除細動電極341、342を含んでいてよい。
上記のように、電気刺激発生器305のハウジング301は、心臓不整脈を検出し、かつ(あるいは)、リードシステム310を介して心臓に送達される電気刺激パルス又はショックの形態でのペーシング及び(又は)除細動治療を制御するための回路を含んでいてよい。また、ハウジング301内には、睡眠質モニター254、睡眠プロセッサ256、呼吸障害検出器/予測器258、治療アセスメントプロセッサ260を含む、呼吸障害に対する心臓電気刺激治療を制御する回路、及び(又は)図2を参照して説明した治療コントローラ回路265を配設してよい。
別の実施形態によれば、移植可能な経胸郭心臓感知及び(又は)刺激(ITCS)装置を、正常及び異常な心臓及び(又は)呼吸活動を検出/モニタリングするよう実現でき、かつ、異常な活動又は状態に応答して、適切な治療を送達するよう構成することができる。本発明のITCS装置400は、心臓及び呼吸障害現象/状態をモニタリング、診断、及び(又は)処置するよう構成することができる。ITCS装置400は、一般に心臓系及び呼吸系両方の活動を感知するよう実現されている。ITCS装置400は、適切なセンサーを用いて、睡眠及び非睡眠関連の呼吸障害状態を含む各種の呼吸障害状態を検出し、かつ、モニタリングするよう実現することができる。ITCS装置400は、さらに睡眠を検出するよう実現することができ、かつ、さらに患者睡眠の段階を検出するよう実現することができる。そのように実現されたITCS装置400は、ここに、かつ、ここに組み込まれた引用文献それぞれに説明されているものを含む各種の感知、モニタリング、診断、及び(又は)治療制御/コーディネーション機能を行なうよう構成することができる。
図4Aは、本発明の実施形態により、呼吸障害検出及び(又は)処置を行なうITCS装置400の各種の構成要素を示すブロック図である。一般的な点では、図4Aに示したようなITCS装置400の使用により、心臓活動及び呼吸障害(例えば、睡眠呼吸障害及び覚醒呼吸障害)を検出し、モニタリングし、かつ(あるいは)、処置することができる。ITCS装置400は、患者の胸部領域の皮膚の下に移植することができる。ITCS装置400は、装置の全ての又は選択された要素が、心臓活動を感知し、かつ、心臓刺激治療を送達するのに適した患者の前面、背面、側面、又は他の身体部位に配置されるよう、例えば、皮下に、移植することができる。ITCS装置400の要素は、電極要素をそれぞれ心臓の近く、その周囲、その上の異なる領域に配置して、胸部、腹部、又は鎖骨下の領域等のいくつかの異なる身体部位に位置づけることができることが分かる。
例えば、ITCS装置400の主ハウジング(例えば、活動性又は非活動性can)402は、腹部内の、又は上胸部領域(例えば、第3肋骨の上等の鎖骨下の部位)における、肋間又は肋骨下の部位の肋骨ケージの外側に位置するよう構成してよい。一インプリメンテーションでは、一つ又はそれ以上の電極を、主ハウジング402上、及び(又は)、心臓、大血管又は環状動脈脈管構造の周囲の、しかし直接接触しない他の部位(例えば、電極404)に位置づけてよい。主ハウジング402には、パルス発生器及び心臓刺激コントローラが、配設されている。心臓刺激装置コントローラは、患者に送達されるべき適切な心臓及び(又は)呼吸治療を判定し、かつコーディネートし、また、パルス発生器は、選択された治療と関連した適切なエネルギー波形を作り出す。また、主ハウジング402内には、正常及び異常な(例えば、不整脈)心臓活動を検出するよう構成された心臓活動検出器が配設されている。
さらなるインプリメンテーションでは、一つ又はそれ以上の皮下電極サブシステム又は電極アレイ404は、活動性canを使用するITCS装置400構成又は非活動性canを使用する構成において、心臓活動を感知し、かつ、心臓刺激エネルギーを送達するよう使用することができる。電極(例えば、電極404)は、心臓に対して前側の、及び(又は)、後側の部位に位置させてよい。
図4Aに示したITCS装置400は、上記のやり方で構成してよく、あるいは、他の構成を有していてよい。本発明のITCS装置400は、心臓及び(又は)呼吸の検出/モニタリング回路(例えば、心臓活動、経胸郭インピーダンス信号等による呼吸パターン、心臓音、血中ガス/酸素飽和度及び(又は)pH等の化学についての)、心臓及び呼吸診断回路、及び心臓及び呼吸治療回路のうちの一つ又はそれ以上を含むよう実現することができる。本発明のITCS装置400は、機能性及び(又は)構成の点でアップグレーダビリティを有するよう実現することができる。例えば、ITCS装置400は、アップグレード可能な又は再構成可能な心臓/呼吸モニター又は刺激装置として実現することができる。
本発明の実施形態によるITCS装置400は、患者呼吸モニタリング及び呼吸障害検出及び(又は)予測を行なう。このような実施形態は、さらに、検出された又は予測された呼吸障害現象又は状態に対して、治療コントローラによって決定されたとおりに、又は(進歩した患者管理システム又はプログラマーから受信される信号等の)外部的に生成されたコマンド信号に応答して、処置を行なうことができる。呼吸障害及び(又は)呼吸状態の検出及び処置は、適切な感知/検出/治療送達機能を有するITCS装置400を使用することによって、又は、通信インタフェースを介してITCS装置400及び外部のプログラマー又は進歩した患者管理システムを協同的に使用することによって、容易化することができる。
引き続いて図4Aを参照すると、ITCS装置400は、内部に各種の心臓及び呼吸感知、検出、処理、及びエネルギー送達回路を収蔵することが可能なハウジング402を含んでいる。通信回路は、ITCS装置400と、例えば、ポータブル又はベッドサイド通信ステーション、患者携行・装着通信ステーション、又は外部のプログラマー等の外部の通信装置との間の通信を容易にするよう、ハウジング402内に配設されている。通信回路はまた、一つ又はそれ以上の外部の、皮膚の、又は皮下の生理学的又は非生理学的センサーにより一方向性又は双方向性通信を容易化することもできる。ハウジング402は、一般に一つ又はそれ以上の電極(例えば、can電極及び(又は)不関電極)を含むよう構成されている。ハウジング402は、一般に、活動性canとして構成されているが、非活動性can構成を実現できることが、認められ、その場合、ハウジング402から間隔を置いた少なくとも2つの電極を使用する。
図4Aに示した構成では、皮下電極404は、胸部領域内の皮膚の下に配置し、かつ、ハウジング402から遠位に位置させることができる。皮下及び、(適用可能であれば)、ハウジング電極(複数も可)は、心臓に対して様々な前側及び(又は)後側の部位等の、各種の部位及び配向において心臓の周囲に配置することができる。皮下電極404は、リードアセンブリー406を介して、ハウジング402内の回路に結合されている。一つ又はそれ以上の導体(例えば、コイル又はケーブル)が、リードアセンブリー406内に設けられており、かつ、皮下電極404とハウジング402内の回路とを電気的に結合している。一つ又はそれ以上の感知、感知/ペース又は、除細動電極を、電極支持体の伸張構造体、ハウジング402、及び(又は)遠位電極アセンブリー(図4Aに示した構成では、皮下電極404として示す)上に位置させることができる。
一構成では、リードアセンブリー406は、一般にフレキシブルであり、かつ、従来の移植可能な医療用電気リード(例えば、除細動リード又は組み合わされた除細動/ペーシングリード)と同様の構造を有している。別の構成では、リードアセンブリー406は、幾分フレキシブルであるよう作られており、しかも、臨床医によって整形又は操作された後でも所望の構成を維持する弾性、バネ、又は機械的なメモリを有している。例えば、リードアセンブリー406は、手の力で曲げて所望の形状を取らせることができるグーズネック又はブレイドシステムを組み込んでいてよい。この様式では、リードアセンブリー406は、ある特定の患者のユニークな解剖学的構成に適応するよう形状適合させることができ、かつ、一般に移植後にカスタマイズされた形状を維持する。この構成によるリードアセンブリー406の整形は、ITCS装置400の移植の前に、及び、移植中に行なわれてよい。
さらなる構成によれば、リードアセンブリー406は、ハウジング402に対して皮下電極404を位置的に安定化する伸張構造体等の電極支持アセンブリーを含んでいる。この構成では、伸張構造体の剛性は、皮下電極404とハウジング402との間の所望の間隔、及び患者の心臓に対する皮下電極104/ハウジング402の所望の配向を維持する。伸張構造体は、構造用プラスチック、複合又は金属材料から形成してよく、かつ、生体適合性材料を含んでいる、あるいは、生体適合性材料によって被覆されている。ハウジング402と皮下電極404との間の適切な電気的絶縁は、伸張構造体が、金属等の導電材料から形成されている場合に与えられる。
一構成では、電極支持アセンブリー及びハウジング402は、単位構成(例えば、単一のハウジング/ユニット)を規定する。電子構成要素及び電極導体/コネクタは、単位ITCS装置400ハウジング/電極支持アセンブリー内又は上に配設されている。少なくとも2つの電極が、ハウジング/電極支持アセンブリーの対向端部近くの単位構成上に支持されている。単位構成は、例えば、弓形の又は角度付き形状を有していてよい。
別の構成によれば、電極支持アセンブリーは、ハウジング402に対して物理的に分離可能なユニットを規定する。電極支持アセンブリーは、ハウジング402の対応する機械的及び電気的カップリングとの係合を容易にする機械的及び電気的カップリングを含んでいる。例えば、ヘッダーブロック装置は、電極支持アセンブリーとハウジング402との間の機械的及び電気的接続を与える電気的及び機械的カップリングの両方を含むよう構成してよい。ヘッダーブロック装置は、ハウジング402又は電極支持アセンブリー上に設けてよい。別法として、機械的/電気的カプラーは、電極支持アセンブリーとハウジング402との間に機械的及び電気的接続を確立するのに使用してよい。このような構成では、形状、サイズ、及び電極構成が様々な、各種の異なる電極支持体アセンブリーは、標準のITCS装置400ハウジング402に物理的かつ電気的に接続するのに利用できるようにしてよい。
電極及びリードアセンブリー406は、各種の形状を取るよう構成してよいことが、注目される。例えば、リードアセンブリー406は、くさび形、逆V字形、平らな楕円形、又はリボン形状を有していてよく、かつ、皮下電極404は、電極のアレイ又はバンド等の多数の間隔を空けた電極を含んでいてよい。さらに、2つ又はそれ以上の皮下電極404は、多重電極支持体アセンブリ406に取り付けて、皮下電極404間の所望の間隔関係を達成してよい。
図4Bは、一構成によるITCS装置400の各種の構成要素を表わすブロック図である。この構成によれば、ITCS装置400は、適切なメモリ(揮発性及び不揮発性)409に結合されたマイクロプロセッサ426を含むプロセッサベースの制御システム405を組み込んでおり、いかなるロジックベースの制御アーキテクチャも使用できることが分かる。制御システム405は、心臓により生ずる電気信号を感知し、検出し、かつ、分析し、かつ、心臓不整脈を処置するための予め定められた状態で、電気刺激エネルギーを心臓に送達する回路及び構成要素に結合されている。ある構成では、制御システム405及び関連構成要素はまた、心臓にペーシング治療を与える。ITCS装置400により送達される電気エネルギーは、低エネルギーペーシングパルス、非興奮性のエネルギー(例えば、閾値下刺激エネルギー)又は電気除細動又は除細動用の高エネルギーパルスの形態のものであってよい。
心臓信号は、ITCS装置400ハウジングに設けられている皮下電極(複数も可)414及びcan又は不関電極407を用いて感知する。心臓信号はまた、非活動性can構成内等の皮下電極414を用いて感知することもできる。そのようなものとしては、単極、双極、又は組合せ単極/双極電極構成並びにマルチエレメント電極及びノイズ消し電極と標準の電極との組合せを用いてよい。感知された心臓信号は、感知回路424により受信され、該回路は、感知増幅回路を含み、かつ、フィルター回路及びアナログ・ディジタル(A/D)変換器を含んでいてもよい。感知回路424により処理された感知された心臓信号は、ノイズ低減回路403により受信することができ、該回路はさらに、信号が検出回路422に送られる前に、ノイズを低減することができる。
ノイズ低減回路403は、高電力又は計算的に集中的なノイズ低減アルゴリズムが必要な場合に、感知回路422の後に組み込んでよい。ノイズ低減回路403は、電極信号による操作を行なうのに使用される増幅器により、感知回路424の機能を行なってもよい。感知回路424とノイズ低減回路403の機能を組み合わせることは、必要なコンポーネントリーを最小限に抑え、かつ、システムの電力条件を下げるのに有用な場合がある。
図4Bに示す例示的な構成では、検出回路422は、ノイズ低減回路403に結合されているか、あるいは、ノイズ低減回路403を別様に組み込んでいる。ノイズ低減回路403は、各種の起源から導入された、感知された心臓信号のノイズ分を除去することによって、感知された心臓信号の信号対雑音比(SNR)を改善するように動作する。経胸郭心臓信号ノイズの代表的なタイプは、例えば、骨格筋から生ずる電気的ノイズ及びノイズを含んでいる。
検出回路422は、一般に、特に頻脈性不整脈等の心臓不整脈を検出するための感知された心臓信号及び(又は)他のセンサー入力の分析をコーディネートする信号プロセッサを含んでいる。速度ベースの、及び(又は)、形態学的な弁別アルゴリズムは、不整脈発症の存在及び重症度を検出し、かつ、検証する検出回路422の信号プロセッサによって実行してよい。
検出回路422は、心臓信号情報を制御システム405に通信する。制御システム405のメモリ回路409は、各種の感知、除細動、及び、適用可能なら、ペーシングモードで動作するパラメータを含んでおり、かつ、検出回路422によって受信された心臓信号を示すデータを記憶している。メモリ回路409はまた、履歴的なECG及び治療データを記憶するよう構成してよく、該ECG及び治療データは、各種の目的に使用してよく、かつ、必要又は希望に応じて、外部の受信装置に送信してよい。
ある構成では、ITCS装置400は、診断回路410を含んでいてよい。診断回路410は、一般に、検出回路422及び感知回路424から入力信号を受信する。診断回路410は、制御システム405に診断データを提供し、したがって、制御システム405は、診断回路410の全て又は一部、又は、その機能性を組み込んでいてよいことが分かる。制御システム405は、各種の診断目的のために、診断回路410によって提供される情報を記憶し、かつ、使用することができる。この診断情報は、例えば、トリガリング現象に引き続いて、又は、予め定められた間隔で、記憶することができ、かつ、電源状態、治療送達履歴、及び(又は)患者診断等のシステム診断を含んでいてよい。診断情報は、治療送達の直前に獲得された電気信号又は他のセンサーデータの形態を取ってよい。
電気除細動及び除細動治療を与える構成によれば、制御システム405は、検出回路422から受信された心臓信号データを処理し、かつ、心臓不整脈発症を終結し、かつ、心臓を正常な洞リズムに戻すための適切な頻脈性不整脈治療を開始する。制御システム405は、ショック治療回路416に結合されている。ショック治療回路416は、ITCS装置400ハウジング皮下電極(複数も可)414及びcan又は不関電極407に結合されている。指令により、ショック治療回路416は、選択された電気除細動又は除細動治療に従って、電気除細動及び除細動刺激エネルギーを心臓に送達する。高度さがより低い構成では、ショック治療回路416は、電気除細動及び除細動治療の両方の送達を与える構成とは違って、除細動治療を送達するよう制御される。
別の構成によれば、ITCS装置400は、電気除細動及び(又は)除細動機能に加えて、心臓ペーシング機能を組み込んでいてよい。図4Bに点線で示したように、ITCS装置400は、ペーシング治療回路430を含んでいてよく、該回路は、制御システム405、及び、皮下及びcan/不関電極414、407に結合されている。指令により、ペーシング治療回路は、選択されたペーシング治療に従って、ペーシングパルスを心臓に送達する。制御システム405内のペースメーカー回路により、ペーシング措置に従って作り出される制御信号は、開始されると、ペーシング治療回路430に送信され、そこで、ペーシングパルスが生成される。ペーシング措置は、制御システム405により修正することができる。
経胸郭心臓モニタリング及び(又は)刺激装置では、多数の心臓ペーシング治療が有用な場合がある。このような心臓ペーシング治療は、図4Bに示すように、ペーシング治療回路430を介して送達することができる。別法として、心臓ペーシング治療は、ショック治療回路416を介して送達してよく、該回路は、別個のペースメーカー回路の必要性を効果的に排除する。
図4Bに示すITCS装置400は、一つ又はそれ以上の生理学的及び(又は)非生理学的センサーからの信号を受信するよう構成されている。使用されているセンサーのタイプにもよるが、センサーによって生成される信号は、検出回路422に直接又は感知回路424を介して間接的に結合された変換器回路に伝達してよい。あるセンサーは、感知データを、検出回路422による処理なしに、制御システム405に送信できることが注目される。
非電気生理学的な心臓センサー461は、検出回路422に直接又は感知回路424を介して間接的に結合してよい。非電気生理学的な心臓センサー461は、現実に非電気生理学的な心臓活動を感知する。非電気生理学的な心臓センサー461の例としては、血中酸素センサー、経胸郭インピーダンスセンサー、血液量センサー、音響センサー及び(又は)圧力変換器、及び加速度計等がある。これらのセンサーからの信号は、心臓活動に基づいて生成されるが、電気生理学的な起源(例えば、R波又はP波)から直接出るものではない。非電気生理学的な心臓センサー461は、図4Bに示すように、感知回路424、検出回路422(明瞭さのため接続は図示しない)、及び制御システム405のうちの一つ又はそれ以上に接続してよい。
通信回路418は、制御システム405のマイクロプロセッサ426に結合されている。通信回路418は、ITCS装置400が、ITCS装置400の外部に位置する一つ又はそれ以上の受信装置又はシステムと通信するのを可能にする。この例によれば、ITCS装置400は、通信回路418を介して、患者が装着するポータブル又はベッドサイド通信システムと通信することができる。一構成では、一つ又はそれ以上の生理学的又は非生理学的センサー(皮下、皮膚、又は患者の外部の)は、ブルーツース又はIEEE 802規格等の既知の通信規格に準拠したインタフェース等のショートレンジの無線通信インタフェースを装備してよい。このようなセンサーによって獲得されたデータは、通信回路418を介して、ITCS装置400に通信してよい。無線発信器又はトランシーバーを装備した生理学的又は非生理学的センサーは、患者の外部の受信システムと通信できることが注目される。
通信回路418は、ITCS装置400が、外部のプログラマーと通信することを可能にする。一構成では、通信回路418及びプログラマーユニット(図示せず)は、この技術で既知であるように、ワイヤループアンテナ及び無線周波数テレメトリックリンクを使用して、プログラマーユニットと通信回路418との間で、信号及びデータを受信し、かつ、送信する。この様式では、プログラミング指令及びデータは、ITCS装置400とプログラマーユニットとの間で、移植中に、かつ、移植後に転送される。医師は、プログラマーを用いて、ITCS装置400によって使用される各種のパラメータを設定又は修正することができる。例えば、医師は、ペーシング及び電気除細動/除細動治療モードを含む、ITCS装置400の感知、検出、ペーシング、及び除細動機能に影響するパラメータを設定又は修正することができる。
一般に、ITCS装置400は、この技術で既知のように、人体における移植に適したハウジング内に収蔵及び密封されている。ITCS装置400に対する電力は、ITCS装置400内に収蔵された電気化学的電源420によって供給される。一構成では、電源420は、充電可能な電池を含んでいる。この構成によれば、充電回路は、電源420の繰り返される非観血的な充電を容易にするよう、電源420に結合されている。通信回路418、又は別個の受信器回路、は、外部のRFエネルギー発信器に送信されるRFエネルギーを受信するよう構成されている。ITCS装置400は、再充電可能な電源に加えて、再充電不能な電池を含んでよい。長寿命で再充電不能な電池を使用する場合は、再充電可能な電源を使用しなくてよいことが注目される。
図4A〜4Eに示した構成要素、機能性、及び構造的構成は、ITCS装置400に組み込んでよい各種の特徴及び特徴の組合せの理解をもたらすよう意図されている。相対的に高度な設計から相対的に簡単な設計まで及ぶ、広範囲のITCS及び他の移植可能な心臓モニタリング及び(又は)刺激装置構成が、意図されていることが分かる。そのようなものとして、特定のITCS又は心臓モニタリング及び(又は)刺激装置構成は、ここで説明するような特定の特徴を含んでいてよく、一方、他のそのような装置構成は、ここで説明するような特定の特徴を含まなくてよい。
本発明の実施形態によれば、ITCS装置400は、心臓感知及び不整脈治療送達の一方又は両方を与える皮下電極システムを含むよう実現してよい。一方法によれば、ITCS装置400は、モニタリング、診断上及び(又は)治療上の機能を行なう慢性的に移植可能なシステムとして実現してよい。ITCS装置400は、心臓不整脈を自動的に検出し、かつ、処置してよい。
一構成では、ITCS装置400は、身体の前側の胸部領域における等の、身体の胸部領域において、皮下に移植されるパルス発生器及び一つ又はそれ以上の電極を含んでいる。ITCS装置400は、徐脈及び頻拍不整脈に対して、心房及び(又は)心室治療を行なうよう使用してよい。頻脈性不整脈治療は、心房又は心室頻拍又は細動を処置するのに、例えば、電気除細動、除細動及び抗頻拍ペーシング(ATP)を含んでいてよい。徐脈治療は、徐脈又は心静止に対して、一時的なポストショックペーシングを含んでいてよい。
一構成では、一方法によるITCS装置400は、従来のパルス発生器及び皮下電極移植手法を利用してよい。パルス発生器装置及び電極は、皮下に慢性的に移植してよい。このようなITCSは、従来の移植可能なシステムと同様に、不整脈を自動的に検出し、かつ、処置するよう使用してよい。別の構成では、ITCS装置400は、単位構成(例えば、単一のハウジング/ユニット)を含んでいてよい。電子構成要素及び電極導体/コネクタは、単位ITCS装置400ハウジング/電極支持アセンブリー内又はその上に配設されている。
ITCS装置400は、電子装置を含んでおり、かつ、従来の移植可能な除細動器と同様であってよい。高電圧ショック治療は、2つ又はそれ以上の電極間で送達してよく、そのうちの一方は、身体の胸部領域における皮下に設置されたパルス発生器ハウジング(例えば、can)であってよい。
追加的にあるいは別法として、ITCS装置400は、徐脈治療用のより低いエネルギー電気刺激を与えてもよい。ITCS装置400は、従来のペースメーカーと同様に、除脈ペーシングを行なってよい。ITCS装置400は、徐脈又は心静止に対して、一時的なポストショックペーシングを行なってよい。感知及び(又は)ペーシングは、ショック電極も組み込んでいる電極サブシステムに配置された感知/ペース電極を用いて、あるいは皮下に移植された別個の電極によって、行なってよい。
ITCS装置400は、本発明による各種の診断、治療又はモニタリングインプリメンテーションと併用できる各種の生理学的な信号を検出することができる。例えば、ITCS装置400は、パルス圧力信号、血中酸素レベル、心臓音、心臓加速度、及び心臓活動に関連した他の非電気生理学的な信号を検出するためのセンサー又は回路を含んでいてよい。一実施形態では、ITCS装置400は、胸腔内のインピーダンスを感知し、それから、例えば、呼吸一回換気量及び分時換気量を含む各種の呼吸パラメータを導き出してよい。センサー及び関連回路は、ITCS装置400に接続して組み込んで、一つ又はそれ以上の身体運動又は身体位置関連の信号を検出してよい。例えば、加速度計及びGPS装置を用いて、患者活動、患者部位、身体配向、又は胴体位置を検出してよい。
ITCS装置400は、APMシステムの構成内で使用してよい。APMシステムは、医師が心臓及び呼吸機能、並びに他の患者状態を遠隔的に、かつ、自動的にモニタリングすることを可能にしてよい。一例では、心臓ペースメーカー、除細動器、及び再同期化装置等の移植可能な心臓リズム管理システムは、リアルタイムな患者のデータ収集、診断、及び処置を可能にする各種の遠隔通信及び情報技術を装備していてよい。ここで説明する各種の実施形態は、進歩した患者管理と併用してよい。
一方法によるITCS装置400は、移植容易な治療、診断又はモニタリングシステムである。ITCSシステムは、静脈内又は胸腔内へのアクセスの必要なしに移植可能であり、より簡単で浸潤性のより少ない移植手続きを有し、かつ、リード及び外科的な合併症を最小限に抑える。また、このシステムは、経静脈的なリードシステムが合併症を生ずる患者に使用した場合、有利であろう。このような合併症は、とりわけ、外科的な合併症、感染症、不十分な血管開存性、人工弁の存在と関連した合併症、及び患者の成長による小児科患者における限界を含むが、それらに限定されない。この方法によるITCSシステムは、前側胸郭における皮下に移植される2つ又はそれ以上の電極サブシステムの組合せを含むよう構成できる点で従来の方法とは異なっている。
一ITCSシステム構成では、図4Cに示すように、ITCSシステムの電極サブシステムは、can電極433を含む第1の電極サブシステム、及び、例えば、少なくとも一つのコイル電極を含んでいてよい第2の電極サブシステム435を含んでいる。第2の電極サブシステム435は、感知及び(又は)電気刺激に使用される多数の電極を含んでいてよい。各種の構成では、第2の電極サブシステム435は、単一の電極又は電極の組合せを含んでいてよい。第2の電極サブシステム435を含む単一の電極又は電極の組合せは、例えば、コイル電極、チップ電極、リング電極、マルチエレメントコイル、渦巻きコイル、非導電性バッキングに取り付けられた渦巻きコイル、及び画面パッチ電極を含んでいてよい。適当な非導電性バッキング材料は、例えば、シリコーンゴムである。
can電極433は、ITCS装置400電子装置を外装するハウジング431上に位置づける。一実施形態では、can電極433は、ハウジング431の外面全体を含んでいる。他の実施形態では、ハウジング431の各種の部分は、can電極433から又は組織から電気的に絶縁してよい。例えば、can電極433の活動性領域は、心臓感知及び(又は)刺激に有利な様式で電流を導くよう、ハウジング431の前側又は後側いずれかの表面の全て又は一部分を含んでいてよい。
ハウジング431は、従来の移植可能なICDのそれに似ていてよく、容積約20〜100 cc、厚さ0.4〜2 cmで、各面の表面積は約30〜100 cm2である。前述のように、ハウジングの部分は、電流を最適に導くよう組織から電気的に絶縁してよい。例えば、ハウジング431の部分は、非導電性、又は別様に電気的に抵抗性の材料でカバーして電流を導いてよい。適当な非導電材料被覆は、例えば、シリコーンゴム、ポリウレタン、又はパリレンから形成したそれらを含んでいる。
図4CAは、ハウジング431及び一般に従来のペースメーカー及び除細動器移植片に使用される部位である左胸筋の領域における心臓440より上の皮下に設置されたcan電極433を示す。第2の電極サブシステム435は、リード本体437の遠位の端部に取り付けられたコイル電極を含んでいてよく、ここでコイルは、直径約3〜15 Fr、長さ5〜12 cmである。コイル電極は、その長さに沿って僅かにプレフォームされた曲線を有していてよい。リードは、通常のトンネリング移植法により、皮下の外筒の管腔を介して導入してよく、かつ、例えばコイル電極を含む第2の電極サブシステム435は、任意の皮下脂肪に対して深く、かつ、根底にある筋肉層に隣接して、皮下に設置してよい。
この構成では、第2の電極サブシステム435は、右心室の自由壁の直下、心臓440の右心室の下方の面とほぼ平行に、位置づけられており、一端が、心臓440の尖部をほんの少し越えて伸張している。例えば、電極サブシステム435の先端は、約3 cm以下、伸張していてよく、心臓440の尖部に対して約1〜2 cm左横であってよい。この電極配置は、ハウジング431と第2の電極サブシステム435との間に規定される容積内の心室組織の大部分を含むよう使用してよい。一構成では、心室組織の大部分は、第2の電極サブシステム435の遠位及び近位の端部とcan電極433の左胸筋の横縁との間に引かれた線によって境界を付けられた領域と関連した容積内に含まれている。
一配置例では、心室組織の大部分を含む容積は、電極サブシステム433、435の端部同士の間、又は電極サブシステム433、435の活動性要素同士の間に引かれた線によって境界を付けられた横断面領域と関連していてよい。一インプリメンテーションでは、電極サブシステム433、435の活動性要素同士の間に引かれた線は、can電極433の中央の縁及び横縁、及び第2の電極サブシステム435内で利用されるコイル電極の近位の端部及び遠位の端部を含んでいてよい。心室組織の大部分が、電極サブシステム433、435の活動性要素同士の間に規定される容積内に含まれるように電極サブシステムを配置すれば、電極サブシステム433、435同士の間のある与えられた印加電圧に対する心臓440の心室における電圧傾度が増大して、除細動の能率的な位置が与えられる。
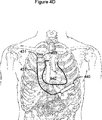
同様の構成では、図4Dに示すように、can電極433を含むハウジング431は、右胸筋の領域に配置されている。第2の電極サブシステム435は、can電極433と第2の電極サブシステム435との間に規定された容積内に心室組織の大部分を再び含むよう、より横に位置づけられている。
さらなる構成では、図4Eに示すように、電子装置(すなわち、can)を含むITCS装置ハウジング431は、電極としては使用されない。この場合、ハウジング431に結合された2つの電極サブシステム438、439を含む電極システムは、前側の胸郭における等の身体の胸部領域における皮下に移植してよい。第1及び第2の電極サブシステム438、439は、心臓440の心室に対して反対位置に設置されており、心臓440の心室組織の大部分は、電極サブシステム438、439同士の間に規定された容積内に含まれている。図4Eに示すように、第1の電極システム438は、心臓440の上方の面に対して、心臓440より上に、例えば、左心室の自由壁に対して平行に、位置づけられている。第2の電極システム439は、心臓440より下に位置づけられ、かつ、心臓440の下方の面に対して、例えば、右心室の自由壁に対して平行に配置されている。
この構成では、第1及び第2の電極サブシステム438、439は、感知及び(又は)電気刺激に使用されるcan電極を含む又は含まない、電極の任意の組合せを含んでいてよい。各種の構成では、電極サブシステム438、439は、それぞれ、単一の電極又は電極の組合せであってよい。第1及び第2の電極サブシステム438、439を含む電極又は電極群は、例えば、一つ又はそれ以上のコイル電極、チップ電極、リング電極、マルチエレメントコイル、渦巻きコイル、非導電性バッキングに取り付けられた渦巻きコイル、及び画面パッチ電極の任意の組合せを含んでいてよい。
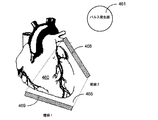
図4F〜4Hは、本発明の実施形態による呼吸障害検出を組み込んだITCS装置を有する特に有用と考えられる皮下電極サブシステム設置の追加の詳細図である。図4Fは、can電極462及びコイル電極464としてそれぞれ構成されている第1及び第2の電極サブシステムを示す。図4Fは、左胸筋の領域において心臓460より上に位置づけられているcan電極462、及び心臓460より下、心臓460の右心室自由壁と平行に位置づけられているコイル電極464を示す。
can電極462及びコイル電極464は、心室組織の大部分が、can電極462とコイル電極464との間に規定された容積内に含まれるよう、位置づけられている。図4Fは、can電極462及びコイル電極464の活動性要素同士の間に引かれた線によって形成された横断面領域465を示す。電極462、464の活動性領域同士の間に引かれた線は、can電極462の中央縁及び横縁、及び第2の電極サブシステム464として利用するコイル電極の近位の端部及び遠位の端部によって規定してよい。コイル電極464は、心臓460の尖部を越えて予め定められた距離、例えば、約3 cm以下、伸張している。
図4Gは、同様の構成を示す。この実施形態では、can電極462は、右胸筋の領域における心臓460の上方に設置されている。コイル電極464は、心臓の下方に位置づけられている。一配置では、コイル電極は、心臓460の下方の面、例えば、心臓の尖部に対して位置づけられている。can電極462及びコイル電極464は、心室組織の大部分が、can電極462とコイル電極464との間に規定された容積内に含まれるように配置されている。
図4Gは、can電極462及びコイル電極464の活動性要素同士の間に引かれた線によって形成された横断面領域465を示す。電極462、464の活動性領域同士の間に引かれた線は、can電極462の中央縁及び横縁、及び第2の電極サブシステム464として利用するコイル電極の近位の端部及び遠位の端部によって規定してよい。コイル電極464は、心臓460の尖部を越えて予め定められた距離、例えば、約3 cm以下、伸張している。
図4Hは、パルス発生器ハウジング461が、電極を含まない構成を示す。このインプリメンテーションでは、2つの電極サブシステムは、心室組織の大部分が、電極サブシステム同士の間に規定された容積内に含まれるよう、心臓の周囲に配置されている。この実施形態によれば、第1及び第2の電極は、第1及び第2のコイル電極468、469として構成されている。
第1のコイル電極468は、心臓460の上方に位置づけられており、かつ、心臓の上方の面、例えば、左心室の自由壁に対して位置づけてよい。第2のコイル電極469は、心臓460の下方に位置づけられている。第2の電極469は、心臓460の下方の面に対して位置づけてよい。一構成では、第2の電極469は、右心室の自由壁に対して平行に配置されており、電極469の先端が、心臓460の尖部を越えて、約3 cm以下、伸張している。図4Hに示すように、電極同士の間に規定された容積は、電極468、469の活動性領域同士の間に引かれた線によって境界を付けられた横断面領域465によって規定してよい。
呼吸障害の検出
本発明の各種の実施形態によれば、呼吸障害現象の検出は、呼吸障害を処置するための治療の適合化と併用することができる。一実施形態では、呼吸障害の検出及びアセスメントは、治療送達を適合化する(開始する、修正する、かつ(あるいは)、終結する)のに使われる。別の実施形態では、治療送達中及び(又は)治療送達後に検出された呼吸障害現象は、呼吸障害治療の有効性を査定するのに使用できる。各種のインプリメンテーション(そのうちのいくつかを以下に説明する)では、呼吸障害の発症は、患者の呼吸パターン及び(又は)呼吸障害と関連した他の状態を分析することによって、検出し、かつ、分類することができる。
本発明の一実施形態によれば、呼吸障害に対する心臓電気治療は、呼吸障害の検出された発症に基づいて、適合化することができる。一シナリオでは、呼吸障害の一つ又はそれ以上の発症が検出され、かつ、心臓電気治療が開始され又は増強されて、検出された発症が処置される。治療の適合化は継続でき、システムが、呼吸障害の発症又は発症群の全体を通じて治療的に適切な治療を送達することを可能にする。該システムが、呼吸障害が緩和した、あるいは、終ったと判定した場合、治療は、低減あるいは終結してよい。治療は、呼吸障害の将来の発生を防ぐため、呼吸障害の発症が停止した後でも継続してよい。
表1は、呼吸障害を検出し、かつ(あるいは)、心臓電気治療を適合化するのに使用できる状態の好適なセットを示す。表1に示したリストは、限定的ではなく、呼吸障害を検出し、かつ(あるいは)、治療を適合化するための他の状態又は追加の状態の使用も可能である。状態は、生理学的な状態及び非生理学的な状態の両方を含んでいてよい。生理学的な状態は、患者の内部の生理学的な状態と関連した広範囲の状態を包含していてよい。生理学的な状態は、さらに、例えば、呼吸の質、睡眠の質、及び患者に加えて、心血管系、呼吸系、及び神経系の状態、血液化学、身体関連の状態(例えば、体位及び活動)に細分してよい。
非生理学的な状態は、患者の外部又は背景の状態に係るコンテクスチュアルな状態を含んでいてよい。非生理学的な状態は、例えば、患者の部位、周囲温度、周囲湿度、大気汚染の指標を含む、患者の現在の環境に係る状態を含むよう広く定義してよい。非生理学的な/コンテクスチュアルな状態は、例えば、患者の正常な睡眠時間及び患者の治療歴を含む、患者に係る履歴的な/背景状態を含んでいてもよい。
表1は、呼吸障害を検出し、かつ(あるいは)、呼吸障害治療を適合化するのに使用できる、患者を冒している状態の代表的なセットを示す。表1には、状態を感知するのに使用できる感知方法例も示してある。
呼吸障害の検出には、表1に記載されている呼吸障害を示す一つ又はそれ以上の状態の検出が含まれていてよい。表1に記載された患者状態は、呼吸障害の発症を検出し、かつ、確認するためのマルチセンサー法で使用してよい。例えば、予備的な呼吸障害の検出の正確さは、患者が眠っている、床に就いている、活動していない、横になって休んでいる、あるいは、現在の環境状態が患者の呼吸障害と関連していることを検証することによって、増強できる。
表2は、表1に記載された生理学的及び非生理学的な状態の代表的なサブセットが、いかに呼吸障害の検出と併用できるかの例を示す。
呼吸障害の発症は、急性及び慢性の生理学的な影響と関連している。呼吸障害に対する急性の反応は、例えば、胸腔内の負圧、低酸素、睡眠からの覚醒、及び血圧及び心拍数の増大を含んでいる場合がある。閉塞性無呼吸発症中の、気流を作り出すための努力の増大から、胸腔内の負圧が生ずる場合がある。閉塞された気道の存在下での吸息の努力は、胸腔内の圧力の急激な減少となる。閉塞性睡眠無呼吸と関連した無益な吸息の努力の繰り返しは、機械的、血行力学的、化学的、神経性、及び炎症性の反応を含む、一連の二次反応をトリガする場合がある。
閉塞性睡眠無呼吸は、無呼吸のピークの数秒後の睡眠からの覚醒によって終結され、呼吸が再開されることを可能にする場合がある。睡眠からの覚醒と同時発生的に、交感神経活動、血圧、及び心拍数のサージが生じる場合がある。閉塞性無呼吸の悪影響は、睡眠に留まらない。交感神経活動及び全身性血圧等の覚醒状態が、増強される。迷走神経の緊張度の減少が生じて、覚醒の期間中に合計の心拍数の可変性の減少が生じる場合もある。
中枢性睡眠無呼吸は、一般に、脳からの呼吸制御信号の不全により生ずる。中枢性睡眠無呼吸は、チェーン・ストークス呼吸(CSR)(慢性の心不全(CHF)を被っている患者で主として観察される呼吸パターン)の構成要素である。チェーン・ストークス呼吸は、周期的な呼吸の一形態であって、中枢性無呼吸及び低呼吸が交替すると共に、過換気の期間が、一回換気量の増減の繰返しパターンを生ずる。あるCHF患者では、閉塞性睡眠無呼吸と中枢性睡眠無呼吸とが共存可能である。これら患者では、夜の始まりにおける主として閉塞性の無呼吸から、夜の終わりにおける主として中枢性の無呼吸まで、漸進的な変化が生ずる場合がある。
慢性の心不全を被っている患者で観察される中枢性無呼吸には、いくつかの機序が含まれる場合がある。一機序によれば、CHF患者における二酸化炭素感度の増大は、睡眠無呼吸発症を開始する過換気をトリガする。呼吸は、二酸化炭素の動脈の分圧(PaCO2)を限度内に維持するネガティブフィードバックシステムによって調整される。PaCO2の変化は、換気の変化に至り、二酸化炭素に対する感度が大きいほど、換気反応は大きい。
心肺障害を有する患者では、二酸化炭素感度の増大は、PaCO2の動揺を最小限に抑え、それにより、過炭酸症(血液中の過剰な二酸化炭素)の長期間の結果に対して、彼らを保護することができる。この保護機序は、患者が覚醒している間は有利な場合があるが、二酸化炭素に対する感度の増大は、睡眠中の呼吸を乱す場合がある。
睡眠中は、換気が減少し、かつ、PaCO2レベルが増大する。PaCO2レベルが無呼吸の閾値と呼ばれるレベル以下に減少すると、換気が止み、中枢性睡眠無呼吸が生じ、かつ、PaCO2が以前のレベルまで上昇する。
二酸化炭素に対する感度が増大した患者では、PaCO2が上昇すると、呼吸を制御するネガティブフィードバックシステムは、大きな換気反応を開始する。結果として生ずる過換気は、PaCO2レベルを無呼吸の閾値以下にドライブすることによって、中枢性睡眠無呼吸を生ずる。無呼吸の結果として、PaCO2レベルが再度上昇して、換気の増大に至る。この様式で、過換気及び中枢性無呼吸のサイクルが、睡眠の全体を通じて再発する場合がある。
睡眠中のCHF患者の体位が、無呼吸のトリガリングに関係する場合もある。CHF患者が横になって休んでいる場合は、腹臥位により、中枢性の流体蓄積及び肺うっ血が生じて、患者は再帰的に過換気となる場合がある。過換気は、上述の過換気-無呼吸の周期性パターンを開始する場合がある。
中枢性睡眠無呼吸では、無呼吸現象の終結における呼吸の再開には、覚醒は必ずしも必要ではない。中枢性無呼吸では、覚醒は、呼吸の開始に続き、かつ、過換気を反回性に刺激し、かつ、PaCO2を無呼吸の閾値以下に減らすことによって、換気の際の変動の発生を容易にする場合がある。一度トリガされると、無呼吸の閾値以上及び以下のPaCO2変動を生ずる、増大した呼吸ドライブ、肺うっ血、覚醒、及び無呼吸誘起の低酸素の組合せによって、過換気と無呼吸とが交替するパターンが、維持される。患者の意識状態の変化、特に、覚醒の繰返しによるそれは、呼吸をさらに不安定化する場合がある。
覚醒からNREM睡眠への移行と共に、呼吸するための覚醒神経ドライブが減少し、かつ、二酸化炭素に対する換気反応の閾値が増大する。したがって、覚醒中の患者のPaCO2レベルが、このより高い睡眠閾値以下となる場合は、NREM睡眠への移行は、呼吸ドライブの過渡的な減少を伴い、中枢性無呼吸となる場合がある。無呼吸中に、PaCO2は、上昇し、新しいより高い閾値レベルに達すると、呼吸が開始される。睡眠が堅く確立された状態になると、規則的な呼吸が再開される。しかしながら、覚醒が生じると、睡眠と関連して増大したPaCO2レベルは、覚醒の状態に対して相対的に高くなりすぎ、かつ、過換気を刺激することになる。したがって、覚醒は閉塞性睡眠無呼吸を終結するが、覚醒は、中枢性無呼吸、特に、チェーン・ストークス呼吸と関連した呼吸の変動をトリガする。
上述した急性の反応等の、睡眠呼吸障害に対する急性の反応に加えて、睡眠呼吸障害は、例えば、心拍数の可変性(HRV)の慢性の減少及び血圧変化を含む、多数の二次性又は慢性の反応とも関連している。中枢性睡眠無呼吸を有する患者は、睡眠及び覚醒の両方の間中、より高い尿中及び循環ノルエピネフリン濃度及びより低いPaCO2を有している場合がある。
呼吸障害に対する急性の反応は、進行中の呼吸障害現象中に変調される生理学的な状態と関連している。呼吸障害に対する急性の反応によって変調される状態の感知は、呼吸障害現象の発生と同時に、呼吸障害現象を検出するのに使用できる。呼吸障害に対する慢性の反応は、ある期間に亘って生じる呼吸障害現象の集合によって変調される場合がある。呼吸障害に対する慢性の反応は、呼吸障害現象が生じたかどうかを判定するのに使用できる。
呼吸障害に対する急性の反応及び慢性の反応の両方は、呼吸障害治療の有効性及び衝撃を査定するのに使用できる。一インプリメンテーションでは、患者状態の第一のサブセットは、現在生じている現象、及び(又は)ある期間に亘って生じている現象の集合を含む、呼吸障害を検出するのに使用できる。患者状態の第二のサブセット(呼吸障害の検出に使用されるサブセットとオーバーラップする場合がある)は、呼吸障害の治療を査定するのに使用できる。例えば、一実施形態によれば、治療の有効性が査定でき、かつ、アセスメントに基づいて、有効性が増強されるよう治療を適合化することができる。別の実施形態では、治療を査定して、患者に対する治療の衝撃を判定することができる。治療は、アセスメントに基づいて、患者に対する治療の治療衝撃が低減されるよう適合化することができる。またさらなる実施形態では、治療は、治療の有効性が増強され、かつ、患者に対する治療の衝撃が低減されるよう適合化することができる。例えば、装置の有効寿命の保全及び(又は)呼吸障害の治療と患者に送達された他の治療との間の相互作用の回避を含む、他の制約を、治療の適合化に利用することができる。
治療の有効性を査定するのに使用される状態は、患者に対する治療の衝撃を査定するのに使用される状態と異なる場合も有り、同じ場合も有る。表3は、治療アセスメントに使用できる状態の代表的なセットを示す。
例えば、呼吸障害の検出及び(又は)治療アセスメントを含む呼吸障害の治療と併用してよい患者状態は、表1〜3に記載された代表的なセット又はここで説明するものに限定されないことが分かる。さらに、上に記載された患者状態を検出するための例示的な感知方法を示してあるが、患者状態は、多種多様な技術を用いて検出してよいことが分かる。本発明は、例示的な実施形態と関連してここで説明する特定の状態又は特定の感知技術に限定されない。
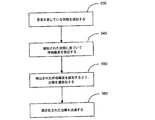
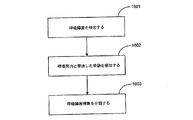
本発明の実施形態によれば、呼吸障害が検出され、かつ、呼吸障害の検出に基づいて、呼吸障害を処置するための治療が適合化される。呼吸障害の治療を適合化するための方法論を、図5Bのフローチャートにより示す。患者を冒している一つ又はそれ以上の状態が感知され530、かつ、感知された状態に基づいて、呼吸障害が検出される540。検出された呼吸障害を処置するよう、治療が適合化される550。システムは、適合化された治療を送達する560。
一実施形態では、呼吸障害予測器/検出器258(図2)は、経胸郭インピーダンスセンサーの呼吸波形出力をモニタリングすることにより、呼吸障害の発症を検出することができる。患者の呼吸の一回換気量(TV)(経胸郭インピーダンス信号により示される)が、低呼吸閾値以下に落ちた場合は、低呼吸現象が宣言される。例えば、患者の一回換気量が、最近の平均一回換気量又は他のベースライン一回換気量値の約50%以下に落ちた場合は、低呼吸現象を宣言してよい。患者の一回換気量が、さらに、無呼吸閾値(例えば、最近の平均一回換気量又は他のベースライン値の約10%)にまで落ちた場合は、無呼吸現象が宣言される。
別の実施形態では、呼吸障害の検出は、呼吸サイクル間隔数の定義及び検討を含んでいる。図6は、本発明の実施形態による呼吸障害の検出に使用される呼吸間隔を示す。呼吸サイクルは、患者の吸息に対応する吸息期間、患者の呼息に対応する呼息期間、及び吸息と呼息との間に生じる非呼吸期間に分けられる。呼吸間隔は、吸息610及び呼息620の閾値を用いて確定される。吸息閾値610は、吸息期間630の始まりをマークし、かつ、吸息閾値610以上で生ずる経胸郭インピーダンス信号によって判定される。吸息期間630は、経胸郭インピーダンス信号が最高になる640と終了する。最高の経胸郭インピーダンス信号640は、吸息間隔630の終わり及び呼息間隔650の始まりの両方に対応している。呼息間隔650は、経胸郭インピーダンスが呼息閾値620以下に落ちるまで継続する。非呼吸間隔660は、呼息期間650の終わりから開始され、かつ、次の吸息期間670の始まりまで継続する。
図7は、本発明の実施形態による睡眠無呼吸及び重篤な睡眠無呼吸の検出を示す。患者の呼吸信号がモニタリングされ、かつ、図6を参照して説明する吸息730、呼息750、及び非呼吸760間隔により、呼吸サイクルが定義される。睡眠無呼吸の状態は、非呼吸期間760が第一の予め定められた間隔790(睡眠無呼吸間隔で表される)を超えた場合に検出される。重篤な睡眠無呼吸の状態は、非呼吸期間760が第二の予め定められた間隔795(重篤な睡眠無呼吸間隔で表される)を超えた場合に検出される。例えば、睡眠無呼吸は、非呼吸間隔が約10秒を超えた場合に検出でき、かつ、重篤な睡眠無呼吸は、非呼吸間隔が約20秒を超えた場合に検出できる。
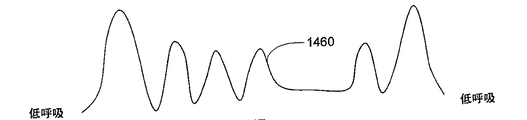
低呼吸は、異常に浅い呼吸によって特徴づけられる呼吸障害の状態である。図8A〜Bは、経胸郭インピーダンス測定値から導かれる一回換気量のグラフである。グラフは、正常な呼吸サイクルの一回換気量と低呼吸発症の一回換気量とを比較する。図8Aは、正常の呼吸の一回換気量及び速度を示す。図8Bに示すように、低呼吸は、異常に浅い呼吸の期間を含んでいる。
本発明の実施形態によれば、低呼吸は、患者の呼吸一回換気量と低呼吸の一回換気量閾値とを比較することによって検出される。各呼吸サイクルの一回換気量は、上述の様式で獲得された経胸郭インピーダンス測定値から導き出される。低呼吸の一回換気量閾値は、低呼吸現象の代表的な一回換気量及び持続時間を示す臨床結果を用いて確定できる。一構成では、低呼吸は、選択された時間間隔に亘って行われた患者の呼吸の一回換気量の平均が、低呼吸の一回換気量閾値以下に落ちた場合に検出される。さらにまた、低呼吸サイクル、呼吸間隔、及び非呼吸間隔の各種の組合せが、低呼吸を検出するのに使用でき、ここで、非呼吸間隔は、上記のように判定される。
図9は、本発明の実施形態による無呼吸及び(又は)低呼吸検出の方法を示すフローチャートである。各種のパラメータが確定される901と、例えば、吸息及び呼息閾値、睡眠無呼吸間隔、重篤な睡眠無呼吸間隔、及び低呼吸の一回換気量閾値を含む、呼吸障害の発症に対する患者の呼吸が分析される。
患者の経胸郭インピーダンスが、上でより詳細に説明したように、測定される905。経胸郭インピーダンスが吸息閾値を超えた910場合は、吸息間隔の始まりが検出される915。経胸郭インピーダンスが依然として吸息閾値以下である910場合は、吸息915が生じるまで、インピーダンス信号は、定期的にチェックされる905。
吸息間隔の間中、患者の経胸郭インピーダンスは、経胸郭インピーダンスの最大値が検出される920まで、モニタリングされる。最大値の検出は、吸息期間の終わり及び呼息期間935の始まりを示す。
呼息間隔は、経胸郭インピーダンスの減少によって特徴づけられる。経胸郭インピーダンスが呼息閾値以下に落ちた940場合は、非呼吸間隔が検出される955。
経胸郭インピーダンスが第一の予め定められた間隔965(睡眠無呼吸間隔で表される)内の吸息閾値を超えなかった960場合は、睡眠無呼吸の状態が検出される970。非呼吸期間が第二の予め定められた間隔975(重篤な睡眠無呼吸間隔で表される)以上に延びた場合は、重篤な睡眠無呼吸が検出される980。
経胸郭インピーダンスが吸息閾値を超えた960場合は、ピークツーピーク経胸郭インピーダンスによる一回換気量が、過去の一回換気量の移動平均と共に計算される985。ピークツーピーク経胸郭インピーダンスは、呼吸サイクルの一回換気量に比例する値を示す。この値は、低呼吸の一回換気量閾値と比較される990。ピークツーピーク経胸郭インピーダンスが、予め定められた時間992に対する低呼吸の一回換気量閾値と一致した990場合は、低呼吸サイクルが検出される995。
挙動センサー及び(又は)体位センサー等の追加のセンサーが、睡眠無呼吸又は低呼吸発症の検出を確認又は検証するのに使用できる。追加のセンサーは、体位及び(又は)挙動関連のアーティファクトによる睡眠無呼吸/低呼吸の偽の検出又は検出の欠落を防ぐのに使用できる。
本発明の別の実施形態には、呼吸パターン内の一つ又はそれ以上の呼吸サイクルの呼吸間隔及び(又は)一回換気量に基づいて、呼吸障害の発症として、呼吸パターンを分類することが含まれている。この実施形態によれば、呼吸パターンと関連した持続時間及び一回換気量が、持続時間及び一回換気量閾値と比較される。比較に基づいて、呼吸パターンが、呼吸障害の発症として検出される。
本発明の原理によれば、呼吸サイクル毎に、呼吸間隔が確定される。呼吸間隔は、図10に示すように、連続する呼吸の間の時間の間隔を表わす。呼吸間隔1030は、各種のやり方で(例えば、インピーダンス信号波形の連続する極大値1010、1020の間の時間の間隔として)、定義できる。
呼吸障害の検出は、本発明の実施形態によれば、持続時間閾値及び一回換気量閾値の確定を含んでいる。呼吸間隔が持続時間閾値を超えると、無呼吸現象が検出される。図10のグラフは、この実施形態による睡眠無呼吸の検出を示す。無呼吸は、非呼吸の期間を表わす。持続時間閾値1040を超える呼吸間隔1030は、無呼吸発症を含んでいる。
低呼吸は、持続時間閾値及び一回換気量閾値を用いて検出できる。低呼吸現象は、浅い呼吸の期間を表わす。低呼吸現象における各呼吸サイクルは、一回換気量閾値より少ない一回換気量によって特徴づけられる。さらに、低呼吸現象は、持続時間閾値より大きな浅い呼吸の期間を含んでいる。
図11は、本発明の実施形態による低呼吸検出方法を示す。浅い呼吸は、一つ又はそれ以上の呼吸の一回換気量が一回換気量閾値1110以下である場合に検出される。浅い呼吸が、持続時間閾値1120より大きな間隔の間、継続する場合は、浅い呼吸サイクルの連続により表される呼吸パターンは、低呼吸現象として分類される。
図12及び13は、それぞれ、個々の呼吸障害現象及び定期的に再発する呼吸障害現象のシリーズの分類を示すチャートである。図12に示すように、個々の呼吸障害現象は、無呼吸、低呼吸、頻呼吸及び他の呼吸障害現象に分類できる。無呼吸現象は、呼吸の欠如によって特徴づけられる。減少した呼吸の間隔は、低呼吸現象として分類される。頻呼吸現象は、上昇した呼吸数によって特徴づけられる急速な呼吸の間隔を含んでいる。
図12に示すように、無呼吸及び低呼吸現象は、中枢神経系の機能障害に関連した中枢性現象又は上気道閉塞により生ずる閉塞性現象のいずれかとして、さらに細分できる。頻呼吸現象は、過換気(すなわち、急速な深い呼吸)に代表される過呼吸現象として、さらに分類できる。別法として、頻呼吸現象は、一般に、持続時間の長い、急速な呼吸として分類できる。
図13は、定期的に再発する呼吸障害現象の組合せの分類を示す。周期的な呼吸は、閉塞性、中枢性又は混合性として分類できる。閉塞性の周期的な呼吸は、各サイクルに閉塞性無呼吸又は低呼吸現象を有する、周期性の呼吸パターンによって特徴づけられる。中枢性の周期的な呼吸は、各サイクルに中枢性無呼吸又は低呼吸現象を含む、周期性の呼吸パターンを含んでいる。図14Fに示した周期的な呼吸は、起源が混合性のものである場合がある。混合性起源の周期的な呼吸は、各サイクルに閉塞性無呼吸現象と中枢性無呼吸現象との混合を有する、周期性の呼吸パターンによって特徴づけられる。図14Gに示したチェーン・ストークス呼吸は、一回換気量の漸次増減の繰返しを含み、かつ、各サイクルに中枢性無呼吸及び過呼吸現象を有する、特定のタイプの周期的な呼吸である。周期的な呼吸の他の徴候も有り得る。呼吸障害の各種の形態は、特定のタイプの呼吸障害と関連した特性の呼吸パターンに基づいて、判定することができる。
図14A〜Eに示すように、呼吸障害の発症として検出された呼吸パターンは、無呼吸の呼吸サイクルのみ1410(図14A)、低呼吸の呼吸サイクルのみ1450(図14D)、又は低呼吸の呼吸サイクルと無呼吸の呼吸サイクルとの混合1420(図14B)、1430(図14C)、1460(図14E)を含んでいる場合がある。呼吸障害現象1420は、無呼吸の呼吸サイクルで始まり、かつ、一つ又はそれ以上の低呼吸サイクルで終了するものである。別のパターンでは、呼吸障害現象1430は、低呼吸サイクルで始まり、かつ、無呼吸サイクルで終了するものである。また別のパターンでは、呼吸障害現象1460は、低呼吸サイクルで始まり、かつ、終了し、低呼吸サイクル間に無呼吸サイクルを有するものである。
図15は、本発明の実施形態による呼吸障害を検出するための方法のフローグラフである。図15に示した方法は、前述したように、呼吸間隔と一回換気量及び持続時間閾値とを併用して、呼吸パターンを分類することにより機能する。この例では、無呼吸及び低呼吸呼吸間隔の両方を判定するのに、持続時間閾値及び一回換気量閾値が、確定される。無呼吸発症は、呼吸間隔が持続時間閾値を超えると、検出される。低呼吸発症は、連続する呼吸の一回換気量が、持続時間閾値を超える期間の間、依然として一回換気量閾値以下であると、検出される。混合性の無呼吸/低呼吸発症が生じる場合もある。これらの場合において、呼吸障害の期間は、浅い呼吸又は非呼吸間隔によって特徴づけられる。混合性の無呼吸/低呼吸発症の間中、各呼吸の一回換気量は、持続時間閾値を超える期間の間、依然として一回換気量閾値以下である。
経胸郭インピーダンスが感知され、かつ、患者の呼吸サイクルを判定するのに使用される。各呼吸1510は、呼吸間隔、2つのインピーダンス信号の極大値の間の時間の間隔、及び一回換気量(TV)によって特徴づけられる場合がある。
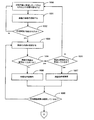
呼吸間隔が持続時間閾値を超えた1515場合は、呼吸パターンは、無呼吸現象と一致し、かつ、無呼吸現象トリガがオンになる1520。呼吸間隔の一回換気量が一回換気量閾値を超えた1525場合は、呼吸パターンは、非呼吸間隔によって分離される正常体積の2つの呼吸サイクルによって特徴づけられる。このパターンは、純粋に無呼吸の呼吸障害現象を表わし、かつ、無呼吸が検出される1530。呼吸間隔の最終呼吸が正常であったため、無呼吸現象トリガが、オフになり1532、呼吸障害の発症の終わりを示す。しかしながら、呼吸間隔の一回換気量が一回換気量閾値を超えなかった1525場合は、呼吸障害期間は、継続し、かつ、次の呼吸がチェックされる1510。
呼吸間隔が持続時間閾値を超えなかった1515場合は、呼吸の一回換気量がチェックされる1535。一回換気量が一回換気量閾値を超えなかった1535場合は、呼吸パターンは、低呼吸サイクルと一致し、かつ、低呼吸現象トリガが、オンに設定される1540。一回換気量が一回換気量閾値を超えた場合は、呼吸は正常である。
呼吸障害の期間が進行中である場合は、正常呼吸の検出が、呼吸障害の終わりを示す。呼吸障害が以前に検出された1545場合、及び、呼吸障害現象の持続時間が持続時間閾値を超えない1550状態で、かつ、現在の呼吸が正常である場合は、いかなる呼吸障害現象も検出されない1555。呼吸障害が以前に検出された1545場合、及び、呼吸障害現象の持続時間が持続時間閾値を超えた1550状態で、かつ、現在の呼吸が正常である場合は、呼吸障害トリガが、オフになる1560。この状況では、呼吸障害の発症の持続時間は、呼吸障害の発症として分類されるべき十分な持続時間のものであった。無呼吸現象が以前にトリガされた1565場合は、無呼吸現象が、宣言される1570。低呼吸が以前にトリガされた1565場合は、低呼吸現象が、宣言される1575。
中枢性/閉塞性呼吸障害の弁別
本発明のいくつかの実施形態では、呼吸障害予測器/検出器258(図2)は、呼吸障害現象の起源を分類するための回路を含んでいてよい。呼吸障害現象の起源は、中枢性タイプ、閉塞性タイプ、又は中枢性タイプと閉塞性タイプとの組合せとして分類できる。呼吸障害の起源の分類は、呼吸リズム障害をより正確に診断するのに使用できる。さらに、中枢性呼吸障害を処置するために送達される治療は、閉塞性呼吸障害を処置するために送達される治療とは異なる場合がある。呼吸障害の起源の分類は、治療コントローラ265(図2)が呼吸障害の起源に対応する適切な治療を与えるのを可能にする。
各種のインプリメンテーションによれば、呼吸障害現象は、呼吸障害現象中の呼吸努力と関連した患者の挙動に基づいて分類できる。例えば、中枢性無呼吸は、不十分な呼吸努力による少なくとも約10秒間の不十分な呼吸によって同定できる。閉塞性無呼吸は、呼吸努力を伴う少なくとも約10秒間の不十分な呼吸吸息によって同定できる。呼吸努力は、呼吸障害現象中の呼吸努力と関連した患者挙動を感知することによって検出できる。感知された挙動は、患者の胸部、腹部、横隔膜の挙動、及び(又は)呼吸努力と関連した他の挙動を含む場合がある。
呼吸障害の発症は、中枢性呼吸障害、閉塞性呼吸障害、又は中枢性タイプと閉塞性タイプとの組合せとして分類できる。起源(中枢性、閉塞性、又は混合性の起源)に対して分類できる呼吸障害の各種の形態は、例えば、無呼吸、低呼吸、過呼吸、頻呼吸、周期的な呼吸、チェーン・ストークス呼吸(CSR)、及び(又は)呼吸障害の他の形態を含んでいてよい。
図16Aは、本発明の実施形態により呼吸障害現象を分類する方法のフローチャートである。該方法には、呼吸障害現象を検出すること1601及び呼吸障害現象中の呼吸努力と関連した挙動を感知すること1602が含まれている。呼吸障害は、患者の呼吸パターンに基づいて、又は他の方法によって、検出することができる。呼吸努力と関連した挙動は、胸壁の挙動、腹部の挙動、及び(又は)呼吸努力と関連した他の挙動を含む場合がある。呼吸障害現象は、呼吸障害現象中の呼吸努力と関連した患者の運動に基づいて、中枢性、閉塞性、又は中枢性タイプと閉塞性タイプとの混合として分類できる1603。
一シナリオでは、呼吸障害現象は、中枢性タイプと閉塞性タイプの両方を含む場合がある。呼吸障害現象は、中枢性呼吸障害が、呼吸障害現象の一部分中に分類され、かつ、閉塞性呼吸障害が、呼吸障害現象の別の部分中に分類される場合は、混合中枢性及び閉塞性呼吸障害現象として分類できる。
図16Bは、本発明の実施形態により呼吸障害を分類するための呼吸障害予測器/検出器258(図2)で実現できる呼吸障害分類回路1600のブロック図である。図16Bに示した呼吸障害分類回路1600は、呼吸障害現象検出器1637及び挙動センサー1661から信号を受信する呼吸障害分類プロセッサ1651を含んでいる。
呼吸障害現象検出器1637は、呼吸障害を示す生理学的な信号を検出するための少なくとも一つのセンサー1635(例えば、呼吸センサー)から、信号を受信した。呼吸障害現象プロセッサ1637は、センサー信号を分析し、かつ、分析に基づいて、呼吸障害現象が進行中であるのを判定することができる。
一インプリメンテーションでは、センサー1635は、患者呼吸によって変調された信号を生成する。このような信号は、例えば、経胸郭インピーダンスセンサー、気流計、又は他の感知方法によって、生じる場合がある。呼吸障害現象は、ここでより十分に説明する患者の呼吸間隔及び(又は)一回換気量に基づいて検出できる。
挙動センサー1661は、胸壁の挙動、腹部の挙動、及び(又は)呼吸努力を示す他の患者運動を感知するよう構成してよい。挙動センサー1661は、呼吸障害分類プロセッサ1651に通信される呼吸努力を示す信号を発生する。
センサー1635、1661は、呼吸障害分類回路1600の他の構成要素に、リードを介して又は無線で結合された任意数の患者内部及び(又は)患者外部のセンサーを含んでいてよい。各種の実施形態では、患者の呼吸を示す信号は、移植可能な又は患者外部の経胸郭インピーダンスセンサー、血中酸素センサー、マイクロホン、流量計を用いて、又は他の患者内部及び(又は)患者外部の感知方法によって、獲得できる。
呼吸努力と関連した胸部の、腹部の、又は他の挙動の感知は、患者内部又は患者外部の感知装置を用いて達成できる。一例では、呼吸努力と関連した患者挙動は、移植された又は患者外部の加速度計を用いて感知できる。加速度計は、呼吸障害に対して心臓電気治療を送達するための機能性を有する移植可能な心臓リズム管理システム等の、移植された医療用装置の構成要素として組み込むことができる。
別の例では、呼吸努力と関連した挙動は、筋電図(EMG)センサー信号の変化に基づいて検出できる。EMGセンサーは、挙動を示す患者の肋間、胸筋及び(又は)横隔膜の筋肉の電気活動を検出するよう、内部又は外部に配置してよい。また別の例では、呼吸努力と関連した挙動は、経胸郭インピーダンスセンサーを用いて検出できる。患者の経胸郭インピーダンスは、吸息の努力中に胸壁及び(又は)腹部が動くにつれて変調される。経胸郭インピーダンスは、患者の胸郭内の、患者の胸郭上の、又は患者の胸郭の周囲の適切な部位に配置された、心臓内の電極、皮下電極、又は患者外部の電極を用いて感知できる。
呼吸障害現象は、呼吸障害の発症中の患者の呼吸努力に基づいて、中枢性、閉塞性又は混合性タイプとして分類できる。呼吸障害分類プロセッサ1651は、挙動センサー1661及び呼吸障害検出器1641から受信された信号を用いて、中枢性呼吸障害現象と閉塞性呼吸障害現象とを弁別することができる。呼吸障害中に呼吸努力と関連した患者挙動が十分な大きさであった場合は、呼吸障害分類プロセッサ1651は、呼吸障害現象は起源が閉塞性であると判定することができる。呼吸障害現象中に呼吸努力挙動が不十分であった場合は、呼吸障害分類プロセッサ1651は、呼吸障害現象を、起源が中枢性であるとして分類することができる。呼吸障害の発症の一部中では呼吸努力挙動が十分であるが、別の部分中では不十分であった場合は、呼吸障害分類プロセッサ1651は、中枢性タイプと閉塞性タイプとの混合として発症を分類することができる。
一構成では、呼吸障害分類回路1600は、完全に患者外部であってよい。別の構成では、呼吸障害分類回路のいくつかの機能は、移植可能な装置内で実現してよく、かつ、他の機能は、患者外部の装置として実現してよい。移植可能な、かつ、患者外部の呼吸障害分類システムの構成要素は、リード又は無線通信リンク(ブルーツース又はプロプライエタリ無線通信リンク等)を介して結合することができる。
また別の構成では、呼吸障害分類回路1600は、完全に移植可能である。呼吸障害分類回路1600は、例えば、ペースメーカー、除細動器、心臓再同期化器、移植可能な心臓モニター等の心臓装置、又は他の移植可能な医療用装置の構成要素として組み込むことができる。
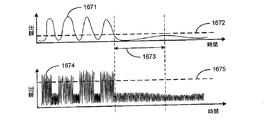
本発明のプロセスによる呼吸障害現象の分類には、胸壁の挙動、又は呼吸努力と関連した他の挙動の評価が含まれている。図16C及び16Dは、それぞれ、中枢性及び閉塞性呼吸障害に対する胸壁の挙動を表わす加速度計信号のグラフを示す。図16Cに示すように、無呼吸は、経胸郭インピーダンス信号1671が、無呼吸間隔1673(例えば、10秒)より長い時間の期間の間、依然として吸息閾値1672以下である場合に、検出される。この例では、無呼吸現象は中枢性無呼吸現象であり、かつ、患者の胸壁の挙動を感知する加速度計からの信号1674も、非呼吸の期間中に、挙動閾値1675以下に落ちる。胸壁の挙動の欠落は、患者の呼吸弛緩が、中枢性呼吸障害現象を示す中枢神経系によってトリガされていないことを示す。
図16Dは、閉塞性無呼吸現象に対する加速度計信号及び経胸郭インピーダンス信号を示す。無呼吸は、経胸郭インピーダンス信号1676が、無呼吸間隔1673より大きな時間の期間の間、依然として吸息閾値1677以下である場合に、検出される。この例では、無呼吸現象は閉塞性無呼吸現象であり、かつ、患者の胸壁の挙動を感知する加速度計からの信号1678は、非呼吸の期間中に、胸壁挙動閾値1679以上に上昇する。胸壁の挙動は、患者の呼吸弛緩が、閉塞性呼吸障害現象を示す中枢神経系によってトリガされていることを示す。
図16Eは、本発明の実施形態により中枢性、閉塞性又は混合性現象として呼吸障害現象を分類する方法のフローチャートである。呼吸障害と関連した一つ又はそれ以上の状態が感知される1680。例えば、呼吸障害現象が生じていることを検出するのに、表1に記載された状態のうちの一つ又はそれ以上を感知することができる。呼吸障害現象中に、患者の胸壁の挙動が感知される1681。
呼吸障害が検出される1682と、胸壁の挙動信号が分析され1683て、閉塞性/中枢性起源が弁別される。挙動センサーが発生する信号のパラメータ(例えば、平均振幅又は周波数)は、閾値と比較することができる。胸壁の挙動信号が閾値より大きくなかった1684場合は、呼吸障害は、中枢性呼吸障害として分類される1686。胸壁の挙動信号が閾値より大きいかあるいはそれと等しく1684、かつ、胸壁の挙動が呼吸努力と関連していた1685場合は、呼吸障害は、閉塞性呼吸障害として分類される1687。例えば、加速度計からの胸壁の挙動が、呼吸障害の発症中に、低減された経胸郭インピーダンスと同期している場合は、呼吸障害と胸壁の挙動との同時発生は、起源が閉塞性である呼吸障害を示す。
呼吸障害現象が継続する1688場合は、胸壁の挙動が引き続き感知される1683。呼吸障害現象の第二の又はその後の部分は、呼吸努力と関連した挙動の存在又は欠如に基づいて、初期分類とは異なる分類を有していてよい。
図16Fのフローチャートは、図16Eから続き、かつ、呼吸障害現象の分類に続いて実現できるオプショナルなプロセスを示す。呼吸障害情報は、オプショナルに格納し、送信し、表示し、かつ(あるいは)、印字してよい1690。例えば、呼吸障害情報を数週又は数ヶ月に亘り格納して、呼吸障害又は他の状態の診断を増強し、又は、呼吸障害の傾向及び(又は)治療の有効性を分析してよい。
追加的にあるいは別法として、呼吸障害現象の起源の分類は、呼吸障害を処置するための治療の施与1691と共に行ってよい。呼吸障害を処置するための治療は、他の治療の中でも、心臓電気治療を含んでいてよい。一シナリオでは、第一の治療措置は、起源が中枢性である呼吸障害を処置するのに使用できる。第二の治療措置は、起源が閉塞性である呼吸障害を処置するのに使用できる。第一及び(又は)第二の治療は、呼吸障害の起源が判定されてから開始してよい。
さらに、呼吸障害の分類に基づいて、呼吸障害治療以外の治療を、開始し、修正し、又は終結してよい1692。例えば、前述のように、チェーン・ストークス呼吸の形態の呼吸障害は、うっ血性心不全に関連しており、かつ、CHFの進行をモニタリングするよう使用してよい。前述のように、チェーン・ストークス呼吸は、中枢性無呼吸の期間によって中断される、増減を繰り返す呼吸の周期的なパターンによって、マークされる。患者によって経験される呼吸障害の特性(例えば、起源、持続時間、及び重症度)は、患者に送達される、心臓ペーシング治療及び(又は)心臓再同期化治療等の治療を、開始又は調整するのに使用できる。
ここで説明する本発明の各種の実施形態では、中枢性呼吸障害と閉塞性呼吸障害との間の弁別は、移植された挙動センサー(例えば、加速度計)を用いて行われる胸壁挙動の感知に基づいている。他の実施形態では、患者外部の加速度計、患者外部の呼吸バンド、経胸郭インピーダンスセンサー、又は水銀スイッチ等の、患者外部の挙動検出器は、単独で、又は、他の移植された又は患者外部の呼吸センサー及び中枢性/閉塞性呼吸障害の分類のための検出アルゴリズムと組合せて、使用してよい。
一例では、加速度計等の運動センサーは、閉塞性無呼吸を示す胸壁の挙動を感知するための移植可能なCRM装置の内側に取り付けられる。運動センサーの出力は、閉塞性無呼吸の分類のための(経胸郭インピーダンスセンサー等の)他のセンサーと組合せて使用できる。マルチセンサーパルス発生器は、呼吸障害を有する患者の疾病の進行について、正確な長期間のモニタリング及び予測を行うためのユニークな位置の製品である。無呼吸現象のタイプ同士の間の弁別は、CHF又は睡眠呼吸障害と関連した異常な呼吸パターンのより正確な診断、モニタリング、及び(又は)処置を可能にする。無呼吸のタイプ同士の間の弁別を有するモニタリングは、異常な呼吸パターンの影響を相殺するための治療改善を可能にする場合がある。
呼吸障害の予測
図16Gのフローチャートは、本発明の各種の実施形態による呼吸障害の予測に基づいて、呼吸障害の治療をトリガする方法を示す。該方法には、呼吸障害の予測的な一つ又はそれ以上の状態を感知すること1630及び感知された状態に基づいて呼吸障害を予測すること1640が含まれている。呼吸障害は、例えば、検出された状態を呼吸障害の予測判断基準と比較することによって、予測できる。呼吸障害を予測するのに使用できる状態の代表的なセットが、表1に記載されている。表1に記載されている状態の代表的なセットは、限定的ではなく、かつ、呼吸障害を予測するのに、記載された状態以外の状態も使用できる。呼吸障害が予測される場合、呼吸障害を処置する(例えば、呼吸障害の重症度を低減する、又は、呼吸障害が生じるのを防ぐ)よう、治療が適合化される1650。適合化された治療は、患者に送達される1660。患者を冒している状態を感知すること、感知された状態に基づいて呼吸障害を予測すること、及び、呼吸障害を処置するための治療を送達することのうちの一つ又はそれ以上が、少なくとも部分的に移植可能に行われる。
図17は、本発明の実施形態により構成され、かつ、呼吸障害の予測機能性を含む、呼吸障害治療システムのブロック図を示す。該システムは、生理学的な状態を検出するよう、患者の身体内に移植された患者内部のセンサー1710を使用することができる。例えば、該システムは、心臓ペースメーカー又は除細動器等の、移植された心臓リズム管理システムの一部である心臓内の心電図(EGM)信号検出器及び経胸郭インピーダンスセンサーを用いて、心拍数、心拍数の可変性、呼吸サイクル、一回換気量、及び(又は)他の生理学的な信号を判定することができる。
該システムは、生理学的又は非生理学的な状態を検出するための患者外部のセンサー1720を使用することができる。一シナリオでは、患者がいびきをかいているかどうかが、呼吸障害を予測する際、有用である場合がある。いびきは、例えば、外部のマイクロホン又は移植された加速度計を用いて、検出できる。別の状況では、温度及び湿度は、患者の呼吸障害を増悪するファクターとなる場合がある。温度及び湿度センサーからの信号は、呼吸障害の予測を助けるのに使用できる。
追加的に、該システムは、患者が呼吸障害予測システムに一つ又はそれ以上の患者状態を知らせることによって、情報入力1730を使用できる。各種の実施形態では、患者の治療歴、自己説明された薬物使用、アルコール又は煙草使用、日中の眠気、又は過去の一つ又はそれ以上の睡眠期間に亘る睡眠の質の認知が、呼吸障害の予測と接続して、有用である場合もある。
患者内部のセンサー1710、患者外部のセンサー1720、及び患者入力装置1730のうちの一つ又はそれ以上からの信号が、予測評価のため、呼吸障害予測エンジン1740に結合できる。一インプリメンテーションでは、予測エンジン1740は、患者状態を呼吸障害の判断基準の一つ又はそれ以上のセットと比較し、かつ、比較に基づいて、呼吸障害を予測することができる。予測エンジン1740は、治療コントローラ1750に結合されている。呼吸障害が予測された場合は、治療コントローラ1750は、患者に適切な治療を送達して、呼吸障害を緩和する。
一例では、患者状態が、移植可能なセンサー1710を用いて感知及び処理でき、かつ、患者外部の呼吸障害予測エンジン1740及び患者外部の治療コントローラ1750によって、予測分析及び治療送達を行なうことができる。移植可能なセンサー1710のうちのいくつか又は全ては、無線プロプライエタリ又は無線ブルーツース通信リンク等の遠隔通信機能を有していてよい。このインプリメンテーションでは、無線通信リンクは、移植可能なセンサー又はセンサー群1710を、患者外部の呼吸障害予測エンジン1740に結合している。患者状態を表わす電気信号は、移植可能なセンサー1710により生じ、かつ、患者外部の呼吸障害予測エンジン1740に送信される。
別の例では、移植可能な治療装置は、呼吸障害予測エンジン1740及び一つ又はそれ以上の患者外部のセンサー1720を組み込んでいてよい。患者状態を表わす信号は、無線通信リンクを越えて、患者外部のセンサーから、移植された予測エンジン1740に送信することができる。
さらなる例では、予測エンジンは、治療コントローラに無線で結合された患者外部の装置であってよい。患者内部のセンサー1710、患者外部のセンサー1720、患者入力装置1730、予測エンジン1740、及び治療コントローラ1750の間の無線又は有線接続の各種の組合せが可能である。
上記の例は、本発明の各種の実施形態により、呼吸障害の予測に基づいて呼吸障害治療を与えるのに使用できる、多くの可能な構成のうちの少数の例である。図に示し、かつ、ここで説明した構成要素及び機能性は、ハードウェア、ソフトウェア、又はハードウェアとソフトウェアとの組合せで実現できることが分かる。図で別個の又は個別的なブロック/要素として示した構成要素及び機能性は、他の構成要素及び機能性との組合せで実現できること、また、個々の又は一体的な形態でのこのような構成要素及び機能性の描写は、説明の明瞭さを目的としたものであり、限定を目的としたものではないことが、さらに分かる。
表1に記載された代表的な状態等の、検出された患者状態の一サブセットは、患者を呼吸障害に罹らせる状態を表わす場合がある。病因状態は、統計的に、呼吸障害の予測に至る状態の検出に続く次の数時間中の、呼吸障害の開始と関連している場合がある。状態の別のサブセットは、数分又は数秒の期間で測定される時間窓内に生じる場合がある、呼吸障害の差し迫った開始を予測するのに使用された前兆状態を表わす場合がある。呼吸障害と関連した患者状態の検出、及び病因又は前兆状態に基づいた呼吸障害の予測は、リアルタイム方式で行なわれる。
患者状態のサブセットは、呼吸障害の予測を検証する又は別様に知らせるのに使用できる。一例では、睡眠の開始又は睡眠段階又は状態(例えば、REM又は非REM睡眠)についての情報は、睡眠呼吸障害の予測の際に使用できる。表1に記載された状態のサブセットは、患者が眠っているかどうかを検出し、かつ、睡眠の各種の段階を追跡するのに使用できる。状態の別のサブセットは、呼吸障害の発症を検出し、かつ、呼吸障害の発症を分類するのに使用できる。以下の表4は、表1に記載されたいくつかの状態が、呼吸障害の予測の際に、いかに使用できるかの例を示す。
図18は、表1及び(又は)4に記載された患者状態等の患者状態が、本発明の実施形態により呼吸障害1810を予測する際に、いかに使用できるかを、概念的に示す。一実施形態では、システムは、表1、表4、又はその両方に記載された状態のうちの一つ又はそれ以上を追跡して、呼吸障害を予測する。例えば、ある時間期間(例えば、患者の履歴的な睡眠時間に先立ち、かつ、それを含む、少なくとも一つの16時間の窓)の経過に亘って、システムは、一つ又はそれ以上の状態を追跡して、各特定の状態の存在及び(又は)レベルを判定する。
一インプリメンテーションでは、システムは、患者を呼吸障害の発作に罹らせていると判定された状態1820を追跡する。病因状態は、呼吸障害の開始と統計的に関連した患者状態を表わす。一つ又はそれ以上の病因状態の存在は、呼吸障害の予測に続く8時間の期間等の次の時間期間内に、又は現在の睡眠期間中に、呼吸障害が生じる可能性が有ることを示す場合がある。例えば、病因状態は、空気の質のウェブサイトからダウンロードされた患者の環境の大気汚染の指標、患者によって報告された最近の煙草使用、移植された経胸郭インピーダンスセンサーによって検出された患者の肺うっ血の程度、並びに、患者内部的及び(又は)患者外部的に検出された他の病因状態を含んでいてよい。
追加的にあるいは別法として、システムは、呼吸障害の以前の発症を使用して、睡眠期間中等の特定の時間期間内に、患者が呼吸障害のさらなる発症に罹ると判定することができる。例えば、睡眠期間内の第一の間隔中の呼吸障害の以前の発症は、同じ睡眠期間内の第二の及び続く間隔で、追加の発症が生じる可能性が有ることを示す場合がある。一例では、第一のタイプの呼吸障害の発生は、第二のタイプの呼吸障害を予測するのに使用できる。別の例では、呼吸障害の周期性を使用して、呼吸障害の将来の発症を予測することができる。
呼吸障害予測エンジンは、以前の呼吸障害の発症のタイプ、持続時間、頻度、及び(又は)重症度を使用して、呼吸障害の予測分析を知らせることができる。呼吸障害の重症度、頻度、及び持続時間の定量化は、例えば、呼吸障害のパーセント時間及び無呼吸/低呼吸指標を含む、多数の呼吸障害測度のうちのいずれかを用いて、達成することができる。
患者を低呼吸又は無呼吸に罹らせる状態のさらなる例は、体位である。仰臥位の姿勢は、上気道の閉塞症を生ずる可能性がより大きく、かつ、閉塞性低呼吸及び無呼吸の発症を予測するのに使用できる。体位及び(又は)胴配向の感知は、例えば、移植可能な多軸加速度計を用いて、達成することができる。
前述のように、睡眠呼吸障害は、蔓延している形態の呼吸障害である。したがって、患者は、該患者が就床して眠っている場合、呼吸障害の発症を経験する可能性がより大きい場合がある。したがって、ベッドへの接近は、呼吸障害に対する病因状態として使用できる。呼吸障害治療システムは、ベッド接近センサーを使用して、患者が就床していることを検出することができる。ベッド接近は、患者のベッド上にビーコン発信器を設置することによって、検出することができる。例えば、患者のペースメーカーに組み込まれた、患者上又は患者内の受信器回路は、ビーコン信号を受信し、かつ、患者が就床していることを判定する。
患者を呼吸障害に罹らせる状態1820は、夜又は他の睡眠期間の経過に亘って等、次の時間期間中に、呼吸障害の一つ又はそれ以上の発症が生じる可能性を示す状態である。病因状態1820に基づいて、呼吸障害の開始が、数時間(例えば、8時間)を含んでいてよい時間の窓内に生じることが予測できる1812。
状態の第二のセット(ここで、前兆状態1830として表される)を使用して、呼吸障害の差し迫った開始を予測することができる1814。前兆状態1830は、呼吸障害の発症が差し迫っており、かつ、例えば、分又は秒の期間で測定してよい、時間の窓内に生じることを示す。一インプリメンテーションでは、前兆状態1830を使用して、例えば、次の1800秒内に、呼吸障害の発症が生じることを予測することができる。
一実施形態では、呼吸障害の差し迫った開始を示す前兆状態1830は、例えば、前無呼吸又は前低呼吸状態を含んでいてよい。一インプリメンテーションでは、CO2等の血中ガス濃度の変化は、中枢性無呼吸の原因となる場合がある。したがって、特定の患者における前無呼吸の前兆状態は、例えば、患者外部のCO2センサーによって測定されたままの患者のCO2レベルが、選択されたレベル以下に落ちて無呼吸発症の差し迫った開始を示す場合に、検出することができる。
別の実施形態では、患者の心拍数の可変性は、無呼吸の発症の前に、その間中に、かつ、その後で、有意に変更できる。心拍数の可変性を、例えば、前兆状態として使用して、呼吸障害の差し迫った発症を予測することができる。
また別の実施形態では、前無呼吸又は前低呼吸状態は、患者の呼吸パターンを分析することによって、検出することができる。呼吸障害現象(例えば、無呼吸又は低呼吸現象)直前の呼吸サイクルは、特徴的なパターンを示す場合がある。例えば、無呼吸現象は、多くの患者の場合、多数の急速で深い呼吸による過換気の期間が先行する。過換気のパターンは、患者の経胸郭インピーダンス信号を分析して、呼吸数及び一回換気量を判定することによって、検出できる。
チェーン・ストークス呼吸及びいくつかの無呼吸/低呼吸の発症は、漸強・漸弱呼吸パターンを示す場合がある。漸強・漸弱呼吸パターンは、漸強段階中に過換気を、かつ、漸弱段階中に換気低下を生ずる。過換気(肺うっ血に対して二次性の)は、二酸化炭素の動脈分圧を下方にドライブする。二酸化炭素の動脈分圧の、無呼吸レベル以下の減少は、中枢性無呼吸に対して原因機序となる場合がある。本発明の一実施形態によれば、呼吸障害の差し迫った開始の検出は、後に一連の減少する一回換気量が続く一連の増大する一回換気量を検出することによって、実現できる。
ある患者達の場合、呼吸障害は、規則的な間隔で生じるため、呼吸障害発症の周期性を前兆状態として使用することが可能となる。患者の呼吸障害の発症が規則的な間隔で生じる場合、呼吸障害の次の発症は、最後の発症が検出されてからの経過時間に基づいて予測できる。
また、一つの形態の呼吸障害の発生は、別の形態の呼吸障害を予測するのに使用できる。例えば、患者は、夜の第一の部分中に、閉塞性睡眠無呼吸の一つ又はそれ以上の発症を、次いで、夜のより遅い部分中に、中枢性睡眠無呼吸の発症を特徴的に経験する場合がある。別の例では、低呼吸の一つ又はそれ以上の発症を使用して、将来の無呼吸の発症を予測することができる。
いびきは、前無呼吸又は前低呼吸状態の追加の例である。多くの場合、患者のいびき、又はより一般的には、上気道におけるいかなる異常な気流(これは音響手段を介して検出可能な場合がある)も、低呼吸又は無呼吸等のより有意な睡眠呼吸障害の状態に先行する。前兆状態1830は、個々に、又は一つ又はそれ以上の病因状態1820と組み合せて、分析することにより、呼吸障害発症の差し迫った開始を予測することができる。
呼吸障害の予測に使用される状態及び関連予測判断基準は、高度に患者特異的であってよい。ある患者では呼吸障害の確実な予測器である状態が、別の患者には効果的でない場合がある。したがって、呼吸障害を予測するのに使用される状態及び各予測判断基準は、患者特異的なデータに基づいているのが好ましい。
患者状態のサブセットは、呼吸障害の予測を検証又は確認するのに使用できる。例えば、呼吸障害の予測が行われる前又は後に、一つ又はそれ以上の検証状態1840をチェックして、予測を確認することができる。呼吸障害を予測するのに使用される検証状態、並びに、生理学的かつコンテクスチュアルな状態は、高度に患者特異的であってよい。
一例実施形態では、呼吸の特徴的なパターンは、特定の患者において、該患者が仰臥位である場合のみ、呼吸障害の確実な予測器である。該患者が仰臥位でない間に予測が行われた場合は、この特定の患者における呼吸サイクルの正常な変動は、呼吸障害の間違った予測に至る場合がある。したがって、呼吸障害が予測される前に、体位センサー信号をチェックして、患者が仰臥位であることを検証する。患者が仰臥位であり、かつ、患者の呼吸サイクルが、呼吸障害の可能性が有ることを示す判断基準と一致した場合は、呼吸障害の予測が行われる。
別の例では、患者は、睡眠の間中、無呼吸の発症を被っていることが既知である。該患者の睡眠無呼吸は、多数のコンテクスチュアルな、かつ、生理学的な状態を用いて予測できる。睡眠無呼吸の予測は、患者の体位及び部位が睡眠と一致していることを査定してから行なってよい。睡眠無呼吸の予測が行われる前に、システムは、移植可能な体位センサー及びベッド接近センサーからの信号をチェックすることによって、患者がベッドに横になって休んでいることを確認する。
図19のブロック図は、各種の実施形態による呼吸障害予測エンジン1900の動作を概念的に示す。一つ又はそれ以上の患者状態が、定期的に検出され、かつ、予測判断基準のライブラリ1910と比較される。予測判断基準ライブラリ1910は、予測判断基準1911、1912、1913、1914の一つ又はそれ以上のセットを組み込んでいてよい。判断基準のこれらセットのそれぞれは、検出された患者状態と比較してよい。予測判断基準セット1911、1912、1913、1914の判断基準が患者状態と略一致した場合は、予備的な呼吸障害の予測を行ってよい。
各種の実施形態では、予測判断基準セット1911、1912、1913、1914は、呼吸障害の開始と関連した一つ又はそれ以上の状態閾値を表わす。一例実施形態では、一つ又はそれ以上の検出された状態のレベルは、予測判断基準セット1911、1912、1913、1914と比較してよい。一つ又はそれ以上の状態のレベルが、予測判断基準セット1911、1912、1913、1914で指定された閾値と略一致した場合は、呼吸障害の予備的な予測を行ってよい。
以下、例を挙げて、状態が、予測判断基準の閾値を超える場合に、該状態が予測判断基準と一致することについて説明する。しかしながら、異なる状態に対しては、異なる閾値条件を定義してよいことが分かろう。例えば、一つの状態は、該状態が予測基準閾値を超える場合に、予測基準と一致すると定義してよい。別の状態は、該状態が閾値以下に落ちる場合に、予測基準閾値と一致すると定義してよい。また別の例では、状態は、該状態が値の指定された範囲内に入る場合に、予測基準と一致すると定義してよい。患者状態は、例えば、状態のタイミング、変化の速度、又は最大値又は最小値に基づいて、予測判断基準と比較してよい。
図19に示した例では、予測判断基準N 1914は、2つのコンテクスチュアルな状態、C1及びC2、及び2つの生理学的な状態、P1及びP2、を含んでいる。この特定の例では、状態C1、C2、P1、及びP2が、それぞれ、レベル、Level1、Level2、Level3、及びLevel4を超える場合、患者は、夜の間中に呼吸障害を経験する場合がある。したがって、状態C1、C2、及びP1、P2が、判断基準N 1914で指定されたレベルに達した場合は、呼吸障害の予備的な予測が行われる。呼吸障害の予備的な予測を確認するためには、一つ又はそれ以上の追加の検証判断基準1920を使用してよい。
本発明の別の実施形態では、検出された状態同士の間の関係を分析して、呼吸障害を予測してよい。この実施形態では、呼吸障害の予測は、2つ又はそれ以上の患者状態と関連した存在及び相対値に基づいていてよい。例えば、呼吸障害の予測を行なう前に、状態Aが、xのレベルで存在する場合は、状態Bも、f(x)のレベルで存在しなければならない。
本発明のまた別の実施形態では、特定の状態レベルが検出された場合に呼吸障害が生じる推定確率P(Cn)は、特定の状態レベルの検出に続く選択された時間間隔内に呼吸障害が生じた回数と状態レベルの観察された合計発生数との比の関数として表わすことができる。呼吸障害が生じる確率P(Cn)は、閾値確率レベルと比較されて、呼吸障害の予測が行なわれる。推定確率を計算する他の方法も可能である。
呼吸障害の予測は、同じ時間期間内に生じる多数の状態の収斂又は発散に基づいていてよい。この状況では、複合確率のスコアは、個々の確率の組合せとして計算できる。一実施形態では、確率は、状態確率のそれぞれに重み付けファクターを掛けたのち、状態確率を加えることによって組み合わせる。例えば、呼吸障害の予測が、四つの略同時の状態C1、C2、C3、及びC4に基づいている場合は、合計の確率スコアPSTは、次のように計算できる。すなわち、
PST = A x P(C1) + B x P(C2) + C x P(C3) + D x P(C4) [1]
ここで、A、B、C、及びDは、状態C1、C2、C3、及びC4のそれぞれの相対的な重要性を推定するのに使用できるスカラー重み付けファクターである。確率スコアが、選択された予測判断基準の閾値を超えた場合は、呼吸障害が予測される。
上記のプロセスは、推定確率のそれぞれを加えることによる、各状態についての推定確率の組合せを述べているが、他の方法も可能である。例えば、検出された患者状態は、呼吸障害の予測と反対に作用する場合がある。この状況では、特定の状態レベルが検出される場合に呼吸障害が生じない推定確率Pn(Cn)は、特定の状態レベルの検出に続く選択された時間間隔内に呼吸障害が生じなかった回数と、状態レベルの観察された合計の発生数との比の関数として表わすことができる。この値を合計から引けば、確率スコアが求まる。推定確率を組み合わせて複合確率に至る非直線法も可能である。
患者を冒している状態が、呼吸障害の予測と一致した場合は、予測は、一つ又はそれ以上の検証状態を検証判断基準と比較することによって、検証できる。検証状態が、検証判断基準と一致した場合は、呼吸障害の予測が行われる。
上記の実施形態では、呼吸障害の予測は、一つ又はそれ以上の患者状態と予測判断基準のセットとの比較に基づいている。初期予測判断基準のセットを形成する際の基となる初期データは、母集団データから取られた過去の観察又は特定の患者から収集したデータに由来していてよい。したがって、初期予測判断基準セットは、患者から追加のデータが収集されるにつれて修正してよい。
一実施形態では、予測判断基準の推定された正確さは、予測現象毎に更新される。予測判断基準セットNの推定された正の的中率(PPV)は、次のように表わすことができる。すなわち、
ここで、TP(真の正)は、予測判断基準セットが呼吸障害の予測に成功した回数、かつ、FP(偽の正)は、予測判断基準が誤って呼吸障害を予測した回数である。
予測判断基準セットNの推定された正確さ、PPVN、が、予め定められたレベル、例えば、0.7以下に落ちた場合は、予測判断基準セットNは、修正してよい。一実施形態では、可能な予測判断基準セットは、例えば、元の予測判断基準セットNによって表わされる状態のうちの一つ又はそれ以上の閾値レベルを修正することによって形成される。一実施形態では、元の予測判断基準セットNにおける各閾値を増分値で修正して予測判断基準セットをより正確にする。
別の実施形態では、元の予測判断基準セットN内で表わされている状態を、呼吸障害発生の直前に存在している状態と比較して、可能な予測判断基準セットの修正をいかに実行すべきか決定する。例えば、発生の直前の特定の状態のレベルが、呼吸障害発症の直前に、相対的に大きな変動を示すが、他の状態のレベルは、依然として一定である場合は、変化するレベルのみを予測判断基準セット内で修正してよい。
可能な予測判断基準セットが満足される毎に、いかなる呼吸障害の予測も行なわれないが、可能な予測判断基準セットの正確さは、例えば、式2の形と同様の式を用いて更新される。可能な予測判断基準セットの正確さが、選択されたレベル、例えば、0.7に達し、かつ、元の予測判断基準セットNの正確さが、依然として0.7以下である場合は、予測判断基準ライブラリにおいて、元の予測判断基準セットNを可能な予測判断基準セットで置き換えてよい。
各種の実施形態によれば、新しい予測判断基準セットが、予測判断基準ライブラリに追加可能である。これら実施形態によれば、呼吸障害発症が予測なしに生じる場合、呼吸障害発症の前に検出された患者状態のレベルは、可能な予測判断基準セットとして保存される。可能な予測判断基準セットが満足される毎に、いかなる呼吸障害の予測も行なわれないが、可能な予測判断基準セットの正確さは、例えば、式2の形と同様の式を用いて更新される。可能な予測判断基準セットの正確さが、選択されたレベル、例えば、0.7に達した場合は、可能な予測判断基準セットを予測判断基準ライブラリに追加してよい。
各種の実施形態によれば、システムは、敏感な呼吸障害予測判断基準セットの感度が増大するよう調整することもできる。予測判断基準セットNの推定感度は、次のように表わすことができる。すなわち、
ここで、TP(真の正)は、予測判断基準が呼吸障害の予測に成功した回数、かつ、FN(偽の負)は、予測判断基準が、呼吸障害は起こらないであろうと、誤って予測した回数である。
一実施形態では、予測判断基準セットNの予測判断基準の正確さが、選択された数、例えば、0.9より大きくなった場合は、予測判断基準セットN内で表わされている状態のうちの一つ又はそれ以上の閾値レベルを調整して、感度を増強することができる。
一例では、予測判断基準セットN内で表わされている各状態の閾値レベルを、増分値により修正して、予測判断基準セットNの感度を増大させる。別の実施形態では、予測判断基準セットN内で表されている状態を、呼吸障害発生の直前に存在する状態と比較して、予測判断基準セットNの修正をいかに実行すべきか決定する。また別の実施形態では、修正される状態閾値レベルは、全体的な予測判断基準における状態の相対的な重要さに基づいている。別の例では、特定の状態のレベルが、呼吸障害発症の発生の直前に変化しつつあるが、他の状態のレベルは、依然として一定である場合、変化している状態のみを修正してよい。
上記のプロセスのうちのいずれかによる調整に従って調整された予測判断基準セットは、可能な予測判断基準セットと呼んでよい。可能な予測判断基準セットが満足される毎に、いかなる呼吸障害の予測も行なわれないが、可能な予測判断基準セットの正確さは、例えば、式2又は3を用いて更新される。可能な予測判断基準セットの正確さが、選択されたレベル、例えば、0.7に達した場合は、可能な予測判断基準セットを予測判断基準ライブラリに追加してよい。
システムはまた、特異性又は呼吸障害予測判断基準の負の的中率(NPV)が、前述のアダプティブな方法と同様の様式で向上するよう調整することもできる。特異性及び予測判断基準NのNPVの計算は、以下の式4及び5を用いて行なうことができる。
ここで、TN(真の負)は、予測判断基準が呼吸障害の欠如の予測に成功した回数であり、FP(偽の正)は、予測判断基準が誤って呼吸障害を予測した回数であり、かつ、FN(偽の負)は、予測判断基準が誤って呼吸障害の欠如を予測した回数でである。
図20のフローチャートは、本発明の実施形態により、予測判断基準ライブラリを確定しかつ更新する方法を示す。呼吸障害の以前の観察は、母集団データ2002から、又は特異的な患者2004の過去の観察から、類化してよい。一つ又はそれ以上の予測判断基準セットが決定され、かつ、予測判断基準ライブラリ2006内で構築される。
呼吸障害と関連した状態が定期的に検出され2008、かつ、予測判断基準ライブラリ内の予測判断基準セットと比較される。状態が、ライブラリ内の予測判断基準セットのうちのどれかと一致した2010場合は、呼吸障害が予測される2015。呼吸障害の予測に続く選択された時間の窓内で、システムは、呼吸障害が生じたかどうかを判定する2020。
呼吸障害を検出する一例示的な方法には、例えば、経胸郭インピーダンスセンサーを用いて呼吸波形出力をモニタリングすることが含まれている。経胸郭インピーダンス信号によって示された患者の呼吸の一回換気量(TV)が、低呼吸閾値以下に落ちた場合は、低呼吸現象が宣言される。例えば、患者の一回換気量が、最近の平均一回換気量又は他のベースライン一回換気量の約50%以下に落ちた場合は、低呼吸現象が宣言される場合がある。患者の一回換気量が、さらに無呼吸閾値(例えば、最近の平均一回換気量の約10%)まで落ちた場合は、無呼吸現象が宣言される。
呼吸障害が生じた2020場合は、呼吸障害の予測に使用されている予測判断基準セットの予測判断基準の正確さが更新される2025。更新された予測判断基準の正確さが、選択された数より大きくなった2030場合は、可能な予測判断基準セットが形成される2035。可能な予測判断基準セットは、例えば、元の予測判断基準セットと比較した場合、より敏感な状態レベルで置換することによって、形成してよい。
予測に続いて、呼吸障害が検出されなかった2020場合は、予測判断基準セットの正確さが更新される2040。予測判断基準セットの正確さが、選択された数以下に減少した2045場合は、可能な予測判断基準セットが形成される2050。可能な予測判断基準セットは、例えば、より正確な予測を生ずるためのより厳しい状態レベルで置換することによって、形成してよい。
検出された患者状態が、予測判断基準ライブラリ内の予測判断基準セットのいずれとも一致しなかった2010場合は、呼吸障害は、予測されない。呼吸障害の予測に続く時間の窓内で、システムは、呼吸障害が生じるかどうかを判定する2055。呼吸障害が生じた2055場合は、システムは、患者状態が、可能な予測判断基準セットのうちのどれかと一致するかどうかを確認する2060。患者状態が、可能な予測判断基準セットのいずれとも一致しなかった2060場合は、可能な予測判断基準セットが形成される2056。
患者状態が、可能な判断基準セットと一致した2060場合は、可能な予測判断基準セットの正確さが更新される2070。可能な予測判断基準の正確さが、選択された数を超えて増大した2075場合は、可能な予測判断基準セットが、予測判断基準ライブラリに追加される2080。
治療の有効性に基づく治療の適合化
図2を参照して前に述べたように、呼吸障害治療システムは、治療の各種のパラメータを査定するための治療アセスメントプロセッサ260を含んでいてよい。治療アセスメントプロセッサは、患者内部のセンサー280、231、患者外部のセンサー290、及び(又は)患者を冒している状態を感知することができる他の入力装置270のうちの一つ又はそれ以上からの入力を受信できる。治療アセスメントプロセッサはまた、心臓不整脈検出器252、睡眠質モニター254、睡眠検出器256及び(又は)呼吸障害検出器/予測器258のうちの一つ又はそれ以上からの情報を受信することもできる。治療アセスメントプロセッサは、これらのソースのうちの一つ又はそれ以上から獲得された情報を使用して、治療目標を達成するための治療を適合化することができ、例えば、有効性のレベルを達成するための治療を適合化することができる。
一インプリメンテーションでは、治療目標には、検出された呼吸障害の発症を終結することが含まれていてよく、かつ、呼吸障害の治療を、この目標を達成するよう適合化することができる。追加的にあるいは別法として、治療目標には、呼吸障害の発症を終結し、かつ、さらなる呼吸障害を防ぐことが含まれていてよい。この例状況では、治療措置は、呼吸障害の発症を終結するための第一の治療が与えられるよう、かつ、さらなる呼吸障害の発症を低減するための、あるいは、無くすための第二の予防治療が与えられるよう適合化することができる。第二の予防治療は、予め定められた呼吸障害発症閾値以下に呼吸障害の発症を低減するよう適合化することができる。呼吸障害発症閾値は、例えば、無呼吸/低呼吸指標(AHI)又は周期的な呼吸のパーセント時間(%PB)の用語で、表わしてよい。
図21は、本発明の実施形態により呼吸障害治療を適合化する方法を示すフローチャートである。図21のフローチャートは、所望のレベルの治療の有効性を達成するよう呼吸障害の治療を適合化する方法を示す。この実施形態では、呼吸障害と関連した状態の第一のセットを検出し2110、かつ、使用して、呼吸障害の発症が生じているかどうかを判定する。呼吸障害が検出された2120場合は、呼吸障害を緩和するよう、患者に呼吸障害の治療が送達される2130。一実施形態では、患者に送達される治療は、例えば、内因性の速度以上の速度での心臓ペーシング、又は普通にプログラムされた睡眠速度等の普通にプログラムされた速度以上の速度での心臓ペーシングを含んでいてよい。
心臓電気治療の適合化にはまた、ペーシング速度の増大を伴う、あるいは、伴わない電気刺激エネルギーの修正も含まれていてよい。刺激エネルギーの増大化は、より高い心臓収縮性を生ずることが示されており、これは特に慢性の心不全を被っている患者に有利である。心臓収縮性の減少は、心不全(チェーン・ストークス呼吸と絡む障害)の進行を開始し、かつ、ドライブすると考えられている。
さらに、呼吸障害を緩和するための心臓電気治療の適合化には、一つ又はそれ以上の心臓の部屋(例えば、左及び(又は)右心室)又は他の心臓部位の非興奮性の電気刺激を含む治療の適合化が含まれていてよい。非興奮性の電気刺激は、例えば、心臓の収縮性を改善するため、心臓組織の絶対不応期中に送達してよい。非興奮性の刺激治療は、CHF及びチェーン・ストークス呼吸等の呼吸障害を有する患者に包括的な治療措置を行なうため、単独で又はペーシングと組合せて使用してよい。
他の実施形態では、呼吸障害を緩和するための心臓電気治療の適合化には、特定のペーシング措置の開始又は一つのペーシングモードから別のペーシングモードへの切換えが含まれていてよい。一例では、心臓ペーシング措置は、デュアルチャンバーペーシングモードから両室又は他の再同期化モードに切り換えてよい。他の例では、ペーシングモードは、心房ペーシングを促進する、又は一致した心室ペーシングを促進する、ペーシングモードに切り換えてよい。また別の例では、心臓電気治療には、心臓への多重部位電気刺激の開始又は一電気刺激部位から別のそれへの変更が含まれていてよい。ペーシングモードは、シングルチャンバーからマルチプルチャンバーに、又はその逆に、切り換えてよい。例えば、両室モードは、左心室モードのみに切り換えてよい。別法として、シングルチャンバーモード(例えば、LV又はRV)は、両室モードに切り換えてよい。各種のペーシングモード、ペーシング部位、又は非興奮性の電気刺激を含む他の治療措置が、呼吸障害に対する心臓電気治療の施与と接続して可能である。患者に有利な心臓電気治療のタイプは、高度に患者特異的であり、かつ、特定の患者の反応に基づいて決定してよい。
治療の有効性と関連した状態の第二のセットが感知され2140、かつ、治療の有効性を査定するのに使用される。治療の有効性を査定し、かつ、呼吸障害を緩和するための治療を適合化するのに使用される検出された状態は、呼吸障害と関連した急性の状態、例えば、中断呼吸、低酸素、覚醒、胸腔内の負圧、血圧、及び心拍数又は血圧サージの検出された発症のうちの一つ又はそれ以上を表わしていてよい。
追加的にあるいは別法として、治療の有効性を査定し、かつ、心臓電気治療を適合化するのに使用される状態は、例えば、心拍数可変性の低減、血圧の増大、交感神経活動の慢性的な変化、及びPaCO2のレベル及び、なかんずく、ノルエピネフリンレベルの増大、等の血液化学の変化を含む、呼吸障害と関連した一つ又はそれ以上の慢性の状態、を含んでいてよい。
一般に、呼吸障害の処置における治療目標は、患者の呼吸障害を効果的に緩和し、終結し又は防止する、又は呼吸障害の治療と関連した特定の治療目標を達成する、攻撃性が最も低い治療を与えることである。呼吸障害の治療措置は、治療の強度又はレベルを増大して、呼吸障害をより効果的に緩和することによって、増強してよい。別法として、呼吸障害の治療措置は、治療の強度又はレベルを減らしながら、呼吸障害の発症の重症度又は頻度の所望の低減を維持し、かくして、治療による望ましくない副作用を減らし、かつ、装置の寿命時間を延ばすことによって、増強してよい。
治療の有効性が、容認できるものであった2150(例えば、患者の呼吸障害を終結又は低減する、又は何か他の所望の目標を満足するものであった)場合は、攻撃性のより低い治療(例えば、ペーシング速度の低減、ペーシングエネルギーの低減、又は上記のようなペーシングモードの変更)が行なわれるよう、治療を適合化することができる2160。治療が効果的でなかった2150場合は、攻撃性のより高い治療(例えば、ペーシング速度の増大、ペーシングエネルギーの増大、又はペーシングモードの切換え)を行なうことによって、治療の有効性を増強するよう、治療を適合化することができる2170。
一実施形態では、治療送達の後でも、呼吸障害が依然として緩和されなかった場合は、治療は、無効であると判定してよい。この状況では、攻撃性のより高い治療(例えば、より高い速度での心臓ペーシング)が行われるよう、治療を適合化することができる。別の実施形態では、呼吸障害の重症度が十分に減少した、又は別様に十分に緩和した場合は、攻撃性のより低い治療(例えば、より低い速度でのペーシング又はエネルギーレベルの低減)が行なわれるよう、治療を適合化することによって、治療を増強してよい。前述のように、例えば、覚醒のリスクを低減し、患者の心臓への不必要なストレスを回避し、かつ、電池の寿命を延ばすためには、攻撃性のより低い治療が好ましい。
図22のフローチャートは、本発明の実施形態により、治療の有効性と治療の衝撃との両方を考慮に入れて呼吸障害の治療を適合化する方法を示す。この例では、呼吸障害を示す状態の第一のセットが感知され2210、かつ、呼吸障害の発症が生じているかどうかを判定するのに使用される。呼吸障害が検出された2220場合は、呼吸障害を緩和するよう、患者に治療が送達される2230。
状態の第二のセット(第一のセットとオーバーラップする場合がある)が、感知され2240、かつ、治療を適合化するのに使用される。感知された状態の第二のセットに基づいて、治療の有効性が査定される2245。治療の有効性が容認できるものではなかった2250場合は、治療の有効性を増強するよう、治療を適合化してよい2260。治療の有効性が容認できるものであった2250場合は、患者に対する治療の衝撃を査定してよい2270。
患者に対する治療の衝撃が、容認できるものであった2280場合は、システムは、治療を送達し続ける。治療措置が完全であった2285場合は、治療が終結される2290。
患者に対する治療の衝撃が、容認できる限界を超えていた場合は、治療の衝撃は容認できず2280、したがって、治療の衝撃を低減するよう、治療を適合化してよい2260。治療の衝撃を査定し、かつ、治療の衝撃が容認できるものであるかどうかを判定する各種の方法をここで説明する。
図21及び22のフローグラフに示した方法は、患者状態のリアルタイムなモニタリングを意図しており、治療システムが、治療措置を動的に調整して、患者の変化するニーズに対応することを可能にするものである。一構成では、治療は、患者に治療が送達される期間中に、調整してよい。別の構成では、治療は、一つ又はそれ以上の以前に検出された呼吸障害の発症に接続して送達された治療の有効性のアセスメントに基づいて、呼吸障害の発症と発症の間、又は、夜から夜の間に、適合化することができる。
患者に対する呼吸障害治療の衝撃の評価は、好ましくは、心臓ペーシング治療の目標及び呼吸障害の治療の目標を含む、患者に対する全体的な治療目標への呼吸障害の治療の衝撃を考慮する。呼吸障害の治療には、予め定められた治療目標を達成するために実行される各種の治療措置を含んでいてよい。治療の有効性、又は治療が一つ又はそれ以上の治療目標を満足する程度は、治療送達中に又は覚醒の期間を含む他の期間中に生じる呼吸障害の発症を検出すること及び分析することによって、査定してよい。
例えば、治療目標には、呼吸障害の発症を終結することが含まれていてよく、かつ、呼吸障害の治療は、この目標を達成するよう適合化することができる。追加的にあるいは別法として、治療目標には、呼吸障害の発症を終結し、かつ、さらなる呼吸障害を防ぐことが含まれていてよい。この例状況では、治療措置は、呼吸障害の発症を終結するための第一の治療を与え、かつ、さらなる呼吸障害の発症を低減する又は無くすための第二の予防治療を与えるよう適合化することができる。第二の予防治療は、予め定められた呼吸障害発症閾値以下に呼吸障害の発症を低減するよう適合化することができる。呼吸障害発症閾値は、例えば、無呼吸/低呼吸指標(AHI)又は周期的な呼吸のパーセント時間(%PB)の用語で、表わすことができる。
呼吸障害に対する心臓ペーシング
各種のインプリメンテーションでは、呼吸障害の治療は、オーバードライブペーシングを含んでいてよい。オーバードライブペーシングは、内因性の速度より高い速度で一つ又はそれ以上の心臓の部屋をペーシングすることを含んでいる。本発明の実施形態によれば、呼吸障害を緩和するための治療は、呼吸障害に対する処置として、一つ又はそれ以上の心房及び(又は)一つ又はそれ以上の心室のオーバードライブ心臓ペーシングを含んでいる。
心臓リズム管理装置は、オーバードライブペーシングモードで動作させる場合、内因性の心拍数の少量上であるペーシング優先(PP)速度で、ペーシングパルスを送達することができる。内因性の拍動が検出された場合は、PP速度を、感知された拍動の内因性の心拍数よりやや速くなるまで、上げてよい。PP速度は、次いで、徐々に下げて、内因性の心拍数を探してよい。内因性の拍動が感知された後は、ペーシング速度が内因性の心拍数の少量上となるまで、PP速度を上げてよい。
一インプリメンテーションでは、CRM装置は、呼吸障害の検出又は予測時に、オーバードライブペーシングモードで動作するよう切り換えてよい。別のインプリメンテーションでは、CRM装置は、患者が眠っているとの判定に続いて、オーバードライブペーシングモードで動作するよう切り換えてよい。また別のインプリメンテーションでは、呼吸障害の特性は、指示されたペーシング間隔を展開するのに使用される。以下の説明は、AAI(R)又はDDD(R)モードでの心房オーバードライブペーシングを含んでいる。VVI(R)モードでの心室オーバードライブペーシング又は両室モードでのオーバードライブペーシングを行なうのに、同様の手法を実行してよいことが理解されよう。
図34は、本発明の実施形態によるペースメーカーコントローラ3425を示すブロック図である。ペースメーカーコントローラ3425は、数個の異なる入力からの信号を使用して、ペーシング又は他の治療が送達される速度を修正する。例えば、入力#1は、心房心拍数についての情報を与えることができ、入力#2は、心室心拍数についての情報を与えることができ、入力#3は、加速度計ベースの活動の指標を与えることができ、かつ、入力#4は、分時換気量等の、インピーダンスベースの呼吸の指標を与えることができる。これらのうちの少なくとも一つ及び(又は)他の入力に基づいて、コントローラ3425は、治療送達回路(例えば、心房治療送達回路及び心室治療送達回路のうちの一つ又はそれ以上)に送達される制御信号として、ペーシング速度の出力指示を与える。
心房及び心室治療送達回路は、コントローラ3425から受信された一つ又はそれ以上のこのような制御信号に基づいて、ペーシングパルスを出す。ペーシング速度の制御は、ソフトウェア、ハードウェア、ファームウェア、又は同等のものの任意の組合せを用いて、コントローラ3425単独で又は周辺回路又はモジュールとの組合せで、行なうことができる。ソフトウェアの実施形態は、入力の処理の仕方に柔軟性が有り、かつ、装置を取り外し、かつ(あるいは)、交換するための手術を行なう必要なしに、患者に移植したままで、装置のソフトウェアを遠隔的に更新する機会を与えることもできる。
各種の実施形態では、CRM装置は、呼吸障害を処置するための心臓ペーシング治療を与える。CRM装置は、連続する感知された又は誘起された心房拍動間の間隔を得る。CRM装置は、心臓間欠期の持続時間及び第1の指示ペーシング間隔の以前の値に少なくとも部分的に基づいて、新しい第1の指示ペーシング間隔を計算する。各種のインプリメンテーションでは、新しい第1の指示ペーシング間隔を計算するのに使用される心臓間欠期の持続時間は、以前の心臓間欠期の持続時間又は最も最近の心臓間欠期の持続時間を含んでいてよい。CRM装置は、第1の指示ペーシング間隔の持続時間の逆に対応する速度で送達されるペーシング治療を与える。
図35は、本発明の実施形態により、呼吸障害の治療のためのオーバードライブペーシングを行なうのに使用されるコントローラ3425の部分の一概念化を示すブロック図である。以下の説明は、AAI(R)又はDDD(R)モードでの心房オーバードライブペーシングを含んでいる。同様の手法は、VVI(R)モードでの心室オーバードライブペーシング又は両室モードでのオーバードライブペーシングを行なうのに実行してよいことが理解されよう。
心房感知回路からの少なくとも一つの信号が、心房性現象モジュール501によって受信され、該モジュールは、信号内に含まれる心房性現象の発生を認識する。このような現象は、「拍動」、「活性化」、「脱分極」、「P波」、又は「収縮」とも呼ばれる。心房性現象モジュール3501は、心房感知回路から得られた信号から、内因性の現象(感知された現象とも呼ばれる)を検出することができる。心房性現象モジュール3501はまた、心房感知回路から得られた信号から、あるいは、好ましくは、ペーシング制御モジュール3505から得られた心房ペーシング制御信号から、誘起された現象(ペースより生ずる)を検出することもでき、該モジュールはまた、心房治療回路によるペーシング刺激の送達もトリガする。したがって、心房性現象は、内因性の/感知された現象及び誘起された/ペーシングされた現象の両方を含んでいる。
連続する心房性現象間の時間間隔(A-A間隔と呼ばれる)は、A-A間隔タイマー3510等の第一のタイマーによって記録される。フィルター3515は、「第1の指示ペーシング間隔」(すなわち、心房性現象間の所望の時間間隔、又は、別様に述べれば、所望の心房心拍数、の一指示)を計算する。第1の指示ペーシング間隔はまた、心房ペーシング優先(APP)指示ペーシング間隔とも呼ばれる。各種の実施形態では、フィルター3515は、平均器、重み付き平均器、メジアンフィルター、無限インパルス(IIR)フィルター、有限インパルス反応(FIR)フィルター、又は以下により詳しく説明する所望の信号処理を行なう何らかの他のアナログ又はディジタル信号処理回路を含んでいる。
一実施形態では、フィルター3515は、タイマー3510によって記録された最も最近のA-A間隔の持続時間、及び第1の指示ペーシング間隔レジスター3520に格納された第1の指示ペーシング間隔の以前の値に基づいて、第1の指示ペーシング間隔(APP指示ペーシング間隔とも呼ばれる)の新しい値を計算する。レジスター3520は、次いで、レジスター3520に、新しく計算された第1の指示ペーシング間隔を格納することによって、更新される。レジスター3520に格納された第1の指示ペーシング間隔に基づいて、ペーシング制御モジュール3505は、第1の指示ペーシング間隔の持続時間の逆に対応するAPP指示心房心拍数で、ペーシング刺激等の治療を送達するための心房治療回路に、制御信号を送達する。
図36は、フィルター3515を動作させるプロセスの一実施形態を示す信号フロー図である。感知された又は誘起された心房拍動の発生時、タイマー3510は、その拍動によって決定されたA-A間隔(最も最近のA-A間隔(AAn)と呼ばれる)の持続時間を、フィルター3515に与える。フィルター515はまた、レジスター3520に格納された第1の指示ペーシング間隔の以前の値(Tn-1)を受信する。最も最近のA-A間隔AAn及び第1の指示ペーシング間隔の以前の値Tn-1は、それぞれ、各定数A及びBによってスケーリングされ、次いで、合計されて、第1の指示ペーシング間隔(Tn)の新しい値となり、これは、レジスター3520に格納され、かつ、ペーシング制御モジュール3505に与えられる。一実施形態では、係数a及びbは、異なる値であり、かつ、プログラマブル、変数、又は定数のいずれかである。
新しい第1の指示ペーシング間隔Tn(これは、最も最近のA-A間隔AAnを決定する心房拍動の発生からの時間として測定される)中に、いかなる心房拍動も感知されなかった場合は、ペーシング制御モジュール3505は、新しい第1の指示ペーシング間隔Tnの呼息時に、心房ペーシングパルスを送達するよう、心房治療回路に指示する。一実施形態では、フィルターの動作は、Tn =A ● AAn + B ● Tn-1によって記述され、ここで、A及びBは、係数(「重み」とも呼ばれる)であり、AAnは、最も最近のA-A間隔の持続時間であり、かつ、Tn-1は、第1の指示ペーシング間隔の以前の値である。
これらの例から、第1の指示ペーシング間隔は、感知された又はペーシングされた終結する現象のいずれかを用いて、及び、感知された又はペーシングされた開始する現象のいずれかを用いて、計算できることが分かる。
フィルター3515の初期化には、初期間隔値をレジスター3520内に格納することによってフィルターをシードすることが含まれる。一実施形態では、レジスター3520は、速度下限(LRL)(すなわち、ペーシングパルスが装置によって送達される最低速度)に対応する間隔値に、初期化される。レジスター3520は、別法として、何か他の適当な値で初期化してもよい。
一実施形態では、フィルター3515の動作は、最も最近のA-A間隔AAnを決定する拍動が、感知された/内因性の拍動であるか、あるいは、ペーシングされた/誘起された拍動であるか、に基づいている。この実施形態では、ペーシング制御モジュール3505(これは、ペーシングパルスのタイミング及び送達を制御する)は、フィルター3515に、最も最近のA-A間隔AAnが、CRM装置によって送達されたペーシング刺激によって開始される誘起された拍動によって決定されたか、あるいは、心房感知回路によって感知された内因性の拍動によって決定されたかどうかを示す入力を与える。
一般的な用語では、最も最近のA-A間隔AAnが、感知された/内因性の拍動によって決定された場合は、フィルター3515は、以前の第1の指示ペーシング間隔Tn-1の値から調整された新しい第1の指示ペーシング間隔Tnを与える。例えば、新しい第1の指示ペーシング間隔Tnは、最も最近のA-A間隔AAnの持続時間、及び、第1の指示ペーシング間隔の以前の値Tn-1の持続時間に少なくとも部分的に基づく量だけ、減少させてよい。しかしながら、最も最近のA-A間隔AAnが、ペーシングされた/誘起された拍動によって決定された場合は、フィルター3515は、以前の第1の指示ペーシング間隔Tn-1の値を増大させた新しい第1の指示ペーシング間隔Tnを与えてよい。例えば、新しい第1の指示ペーシング間隔Tnは、最も最近のA-A間隔AAnの持続時間、及び、第1の指示ペーシング間隔の以前の値Tn-1の持続時間に少なくとも部分的に基づく量だけ、増大させてよい。新しい第1の指示ペーシング間隔Tn(最も最近のA-A間隔AAnを決定する心房拍動の発生からの時間として測定される)中に、いかなる心房拍動も感知されなかった場合は、ペーシング制御モジュール3505は、新しい第1の指示ペーシング間隔Tnの呼息時に、心房ペーシングパルスを送達するよう、心房治療回路に命令してよい。
図37は、フィルター3515を動作させるプロセスの別の概念化を示す信号フロー図であって、これは、以下により詳しく説明するように、図36とは多少異なる。この実施形態では、ペーシング制御モジュール3505(これは、ペーシングパルスのタイミング及び送達を制御する)は、フィルター3515に、最も最近のA-A間隔AAnが、CRM装置によって送達されたペーシング刺激によって開始される誘起された拍動によって決定されたか、あるいは、心房感知回路によって感知された内因性の拍動によって決定されたかどうかを示す入力を与える。
最も最近のA-A間隔AAnが、内因性の拍動によって決定された場合は、最も最近のA-A間隔AAn及び第1の指示ペーシング間隔の以前の値Tn-1は、それぞれ各定数A及びBによってスケーリングされ、次いで、合計されて、第1の指示ペーシング間隔の新しい値Tnとなり、これは、レジスター3520に格納され、かつ、ペーシング制御モジュール3505に与えられる。別法として、最も最近のA-A間隔AAnが、誘起された/ペーシングされた拍動によって決定された場合は、最も最近のA-A間隔AAn及び第1の指示ペーシング間隔の以前の値Tn-1は、それぞれ各定数C及びDによってスケーリングされ、次いで、合計されて、第1の指示ペーシング間隔の新しい値Tnとなり、これは、レジスター3520に格納され、かつ、ペーシング制御モジュール3505に与えられる。一実施形態では、係数C及びDは、互いに他と異なり、かつ、プログラマブル、変数、又は定数のいずれかである。さらなる実施形態では、係数Cは、係数Aとは異なる値であり、かつ(あるいは)、係数Dは、係数Bとは異なる値であり、かつ、これらの係数は、プログラマブル、変数、又は定数のいずれかである。別の実施形態では、係数Dは、係数Bと同じ値である。
一実施形態では、フィルター3515の動作は、AAnが内因性の拍動によって決定された場合は、Tn =A ● AAn + B ● Tn-1によって記述され、かつ、AAnがペーシングされた拍動によって決定された場合は、Tn =C ● AAn + D ● Tn-1によって記述され、ここで、A、B、C及びDは、係数(「重み」とも呼ばれる)であり、AAnは、最も最近のA-A間隔の持続時間であり、Tnは、第1の指示ペーシング間隔の新しい値であり、かつ、Tn-1は、第1の指示ペーシング間隔の以前の値である。新しい第1の指示ペーシング間隔Tn(これは、最も最近のA-A間隔AAnを決定する心房拍動の発生からの時間として測定される)中に、いかなる心房拍動も感知されなかった場合は、ペーシング制御モジュール3505は、新しい第1の指示ペーシング間隔Tnの呼息時に、心房ペーシングパルスを送達するよう、心房治療回路に命令する。
フィルター3515を動作させる別の方法を、図8の信号フローグラフに示す。この実施形態では、係数A、B、C、及びDは、内因性の係数(a)、ペーシングされた係数(b)、及び重み付け係数(w)を用いて、より詳しく記述することができる。このような一実施形態では、A=a ● w、B=(1-w)、C=b ● w、及びD=(1-w)である。一例では、フィルター3515の動作は、AAnが内因性の拍動によって決定された場合は、Tn =a ● w ● AAn + (1-w) ● Tn-1によって記述され、AAnがペーシングされた拍動によって決定された場合は、Tn =b ● w ● AAn + (1-w) ● Tn-1によって、別様に記述される。
新しい第1の指示ペーシング間隔Tn(これは、最も最近のA-A間隔AAnを決定する心房拍動の発生からの時間として測定される)中に、いかなる心房拍動も感知されなかった場合は、ペーシング制御モジュール3505は、新しい第1の指示ペーシング間隔Tnの呼息時に、心房ペーシングパルスを送達するよう、心房治療回路に命令する。一実施形態では、係数a及びbは、互いに他と異なり、かつ、プログラマブル、変数、又は定数のいずれかである。
上記のパラメータ(例えば、A、B、C、D、a、b、w)は、時間間隔(例えば、AAn、Tn、Tn-1)の用語で記述されている。しかしながら、別のシステムは、時間間隔ではなく、速度の用語で、本方法及び装置から逸脱することなしに、結果を作り出すことができる。一実施形態では、重み付け係数w、内因性の係数a、及びペーシングされた係数bは、変数である。w、a、及びbの選択が異なれば、本方法及び装置の動作は、異なることとなる。例えば、wが増大するにつれて、最も最近のA-A間隔AAnの重み付け効果が増大し、かつ、以前の第1の指示ペーシング速度Tn-1の重み付け効果が減少する。一実施形態では、w=1/16=0.0625である。別の実施形態では、w=1/32である。wの別の可能な範囲は、w=1/2からw=1/1024に亘る。wのさらなる可能な範囲は、約0から約1に亘る。wの他の値(これは、2の累乗による除算を含まなくてよい)は、本方法及び装置から逸脱することなしに代用してよい。
一実施形態では、内因性の係数aは、1.0以下であるように(又は、別法として、1.0以下又は1.0に等しいように)選択される。一例では、内因性の係数aは、ペーシング係数bより小さい値であるように選択される。一実施形態では、aは、約0.6であってよく、かつ、bは、約1.5であってよい。別の実施形態では、a=1.0、かつ、b=1.05である。aの一可能な範囲は、a=0.6からa=1.0に亘り、かつ、bの一可能な範囲は、b=1.05からb=1.5に亘る。係数は、本方法及び装置から逸脱することなしに変化させてよい。
一実施形態では、a<1.0の場合、フィルター3515は、タイマー3515によって測定されている予想される内因性のA-A間隔より少なくともやや短い新しい第1の指示ペーシング間隔Tnを与える。したがって、フィルター3515は、APP指示速度を、内因性の心房速度よりやや速くなるまで増大させることによって、心房ペーシングを促進するよう動作する。APP指示速度は、次いで、徐々に減らされて、根底にある内因性の心房心拍数が探索される。心房拍動が感知されると、APPフィルター3515は、APP指示ペーシング速度を再び増大させて、内因性の心房速度より少量だけ速くする。結果として、大部分の心房心臓拍動は、感知されるのではなく、ペーシングされる。
上記のオーバードライブペーシング、又は、一つ又はそれ以上の心室のペーシングと接続して実行されるオーバードライブペーシングは、呼吸障害に対する治療として与えてよい。追加的に、このようなペーシング治療は、呼吸障害の検出又は予測時に活性化してよい。例えば、ペーシングは、呼吸障害の発症が検出されるまで、プログラムされた速度で行なってよい。呼吸障害の検出後は、呼吸障害を緩和するため、CRM装置は、オーバードライブペーシングに切り換えてよい。
別の例では、CRMは、患者状態が、呼吸障害が生じる可能性が有ることを示すまで、プログラムされた速度でペーシングを送達してよい。呼吸障害が予測された後では、CRMは、呼吸障害の発症を防ぐ、あるいは、緩和するため、オーバードライブペーシングを送達してよい。
呼吸障害は、患者が覚醒している間に生じる場合があるが、睡眠中に生じる可能性が最も大きい。別の例では、CRMは、睡眠検出システムを具備していてよい。CRMが、患者が眠っていることを検出した場合、又はCRMが、特定の睡眠状態(例えば、非REM睡眠)を検出した場合は、CRMは、プログラムされた速度でのペーシングからオーバードライブペーシングに切り換わってよい。
図39は、コントローラ3425の部分の別の概念化を、一般的に、例として、しかし限定のためではなく、示すブロック図であって、これは、以下により詳しく説明するように、図35とは多少異なる。図39では、コントローラ3425は、呼吸障害治療制御回路から、呼吸障害治療のためのオーバードライブペーシング速度を指示する制御信号を受信する。信号は、例えば、患者が経験する呼吸障害の重症度、持続時間、頻度又はタイプ、あるいは、治療の相互作用及び(又は)患者の快適さ等の他のファクターに基づいていてよい。一例では、制御信号は、無呼吸/低呼吸指標等の呼吸障害指標に基づいていてよい。呼吸障害治療のペーシング速度は、レジスター3910に格納された第2の指示ペーシング間隔の用語で表わされる。
ペーシング制御モジュール3505は、制御信号を送達し、該信号は、それぞれレジスター3520及び3910に格納された第1又は第2の指示ペーシング間隔のうちのいずれか(又は両方)に基づいて、ペーシングパルスを送達するよう、心房治療回路に指示する。一実施形態では、ペーシング制御モジュール3505は、新しい第1の指示ペーシング間隔Tnと呼吸障害の状態によって変調される第2の指示ペーシング間隔との間で選択する選択モジュール3915を含んでいる。
一実施形態では、選択モジュール3925は、選択された指示ペーシング間隔Snとして、第1及び第2の指示ペーシング間隔のうちのより短い方を選択する。選択された指示ペーシング間隔Sn(これは、最も最近のA-A間隔AAnを決定する心房拍動の発生からの時間として測定される)中に、いかなる心房拍動も感知されなかった場合は、ペーシング制御モジュール3505は、選択された指示ペーシング間隔Snの呼息時に、心房ペーシングパルスを送達するよう、心房治療回路に命令する。
一般的な用語では、この実施形態の場合、心房は、呼吸障害治療速度及びAPP指示速度のうちのより高い方で、ペーシングされる。例えば、患者が、いかなる呼吸障害も経験していない、あるいは、穏和な呼吸障害のみを経験しつつある場合は、呼吸障害治療速度が、患者の内因性の速度より低くなり、次いで、心房ペーシングパルスが、APP指示速度(これは、一般に、患者の内因性の心房心拍数よりやや高い)で送達されることになる。しかし、例えば、患者がより有意な呼吸障害を経験しつつあり、したがって、呼吸障害治療速度が、APP指示速度より高い場合は、ペーシングパルスは、一般に、呼吸障害治療速度で送達されることになる。別の実施形態では、ペーシング速度は、これら2つの指示速度のうちのより高い方(すなわち、第1及び第2の指示ペーシング間隔のうちのより短い方)を選択することによってではなく、呼吸障害治療速度とAPP指示速度とを混合することによって、決定される。このような一例では、選択モジュール3925は、第1及び第2の指示ペーシング間隔に、予め定められた又は他の重みを加えて、選択されるペーシング間隔Snを計算する。
図40は、フィルター3515を動作させる一モードの場合の、連続する心房心臓拍動に対するAPP指示速度の一実施形態を、一般的に、例として、しかし限定のためではなく、示すグラフである。上述のように、APP指示速度は、単に、第1の指示ペーシング間隔と関連した心房心臓拍動間の頻度に過ぎない。別様に言えば、APP指示速度は、第1の指示ペーシング間隔の持続時間に逆比例する。ペーシングがAPP指示速度のみに基づいている場合は、ペーシング制御モジュール3505は、最後の心房拍動が第1の指示ペーシング間隔に等しくなった、あるいは、それを超えた後で、ペーシングパルスを出すよう、心房治療回路に命令する。しかしながら、上記のように、ある実施形態では、ペーシング制御モジュール3505は、APP指示速度以外のファクターに基づいて(例えば、患者が経験する呼吸障害の重症度に基づいて)、ペーシングパルスを出すよう、心房治療回路に命令する。
図40に示した例では、第1のペーシングされた心房拍動(「P」で示す)は、以前の心房拍動に基づいて計算された第1の指示ペーシング間隔(すなわち、APP指示ペーシング間隔)T0の呼息時に生じた。一実施形態では、新しいAPP指示ペーシング間隔T1は、上述のように、最も最近のA-A間隔AA1の持続時間及びAPP指示ペーシング間隔の以前の値T0に基づいて、計算される。図40では、新しいAPP指示ペーシング間隔T1は、速度下限(LRL)の時間間隔に対応する。一実施形態では、図40に示すように、APP指示ペーシング間隔の許容範囲は、APP指示ペーシング間隔が、LRLの時間間隔の持続時間を超えないように、かつ、APP指示ペーシング間隔が、速度上限(URL)の時間間隔の持続時間より短くないように、限定される。
図40の例では、APP指示ペーシング間隔T1の呼息時に、第2の心房拍動もペーシングされる。一実施形態では、新しいAPP指示ペーシング間隔T2は、上述のように、最も最近のA-A間隔AA2の持続時間及びAPP指示ペーシング間隔の以前の値T1に基づいて、計算される。APP指示心房心拍数は、根底にある内因性の心房心拍数より高いために、第1及び第2の心房拍動は、ペーシングされた拍動である。
第3の心房拍動は、APP指示ペーシング間隔T2の呼息より十分前に感知され、したがって、いかなるペーシングパルスも出されない。感知された第3の心房拍動について、フィルター3515は、以前のAPP指示ペーシング間隔T2に対して持続時間がより短くなるように、新しいAPP指示ペーシング間隔T3を計算する。
第4、第5、及び第6の心房拍動は、それぞれ、APP指示ペーシング間隔T3、T4、及びT5の呼息の前に感知される。感知された第4、第5、及び第6の心房拍動のそれぞれについて、フィルター3515は、以前のAPP指示ペーシング間隔に対して持続時間がより短くなるように、新しいAPP指示ペーシング間隔を計算する。
第7の心房拍動時に、APP指示心拍数は、根底にある内因性の心房心拍数より上に増大しており、したがって、第7の心房拍動は、APP指示ペーシング間隔T6の呼息時にペーシングされる。第7の心房拍動は、感知されるのではなく、ペーシングされるため、新しいAPP指示ペーシング間隔T7は、以前のAPP指示ペーシング間隔T6より長くなるように、計算される。
同様に、第8及び第9の心房拍動は、それぞれ対応するAPP指示ペーシング間隔(すなわち、T7及びT8)の呼息時に、それぞれ、ペーシングされる。各APP指示ペーシング間隔T7及びT8は、それぞれ対応する以前のAPP指示ペーシング間隔(すなわち、T6及びT7)より長い。このやり方で、APP指示心房心拍数は、徐々に減らされて、根底にある内因性の心房心拍数が探索される。
第10の心房拍動時には、APP指示心拍数は、第10の心房拍動の感知ができるよう、十分に低減されている。第10の心房拍動は、APP指示ペーシング間隔T9の呼息の前に感知され、したがって、いかなるペーシングパルスも出されない。感知された第10の心房拍動について、フィルター3515は、以前のAPP指示ペーシング間隔T9に対して持続時間がより短くなるように、新しいAPP指示ペーシング間隔T10を計算する。
第11の心房拍動は、APP指示ペーシング間隔T10の呼息時に、ペーシングされる。ペーシングされた第11の心房拍動について、フィルター3515は、以前のAPP指示ペーシング間隔T10に対して持続時間がより長くなるように、新しいAPP指示ペーシング間隔T11を計算する。同様に、第12及び第13の心房拍動は、それぞれ対応するAPP指示ペーシング間隔(すなわち、T11及びT12)の呼息時に、それぞれペーシングされる。各APP指示ペーシング間隔T12及びT13は、それぞれ対応する以前のAPP指示ペーシング間隔(すなわち、T11及びT12)より長い。このやり方で、APP指示心房心拍数は、徐々に減らされて、根底にある内因性の心房心拍数が見出される。
第14の心房拍動は、APP指示ペーシング間隔T13の呼息の前に感知され、したがって、いかなるペーシングパルスも出されない。感知された第14の心房拍動について、フィルター3515は、以前のAPP指示ペーシング間隔T13に対して持続時間がより短くなるように、新しいAPP指示ペーシング間隔T14を計算する。
第15の心房拍動は、APP指示ペーシング間隔T14の呼息時にペーシングされる。ペーシングされた第15の心房拍動について、フィルター3515は、以前のAPP指示ペーシング間隔T14に対して持続時間が長くなるように、新しいAPP指示ペーシング間隔T15を計算する。
フィルター3515の内因性の係数は、感知された内因性の拍動の故に、APP指示心拍数が増大するにつれて、APP指示心拍数の「攻撃スロープ(攻撃スロープ)」を制御する。フィルター3515のペーシングされた係数bは、ペーシングされた拍動の期間中に、APP指示心拍数が減少するにつれて、APP指示心拍数の「減衰スロープ」を制御する。一実施形態では、a<1.0、かつ、b>1.0の場合、aの値をさらに1.0以下に減らすと、攻撃スロープが増大し、したがって、APP指示速度が、感知された内因性の拍動に反応して、より速く増大し、一方、bの値を1.0に向けて減らすと、減衰スロープが減少し、したがって、APP指示速度が、ペーシングされた拍動の期間中に、より遅く減少する。逆に、a<1.0、かつ、b>1.0の場合は、aの値を1.0に向けて増大させると、攻撃スロープが減少し、したがって、APP指示速度が、感知された内因性の拍動に反応して、より遅く増大し、一方、bの値を1.0から増大させると、減衰スロープが増大し、したがって、APP指示速度が、ペーシングされた拍動の期間中に、より速く減少する。
一実施形態では、a<1.0、かつ、b>1.0の場合、a及びbの両方を減らすと、APP指示速度が増大し、したがって、APP指示速度は、平均の内因性の速度より高くなる。APP指示速度がより高いため、内因性の心拍数の可変性が、感知された現象となる可能性は、より低い。一方、a<1.0、かつ、b>1.0の場合は、a及びbの両方を増大させると、APP指示速度が減少し、したがって、平均の内因性の速度により近くなる。APP指示速度が、平均の内因性の速度により近いため、内因性の心拍数の同程度の可変性が、感知された現象となる可能性はより大きい。したがって、上記のように、フィルター3515の係数を調整することによって、患者の心拍数の特定の程度の可変性に対して、ペーシングされた拍動より、より内因性の拍動を得ることができる。
一実施形態では、これらの係数は、遠隔のプログラマーを使用すること等によって、ユーザーによりプログラマブルである。別の実施形態では、ユーザーは、対応する範囲の可能な値から、所望の性能パラメータ(例えば、所望の程度のオーバードライブペーシング、所望の攻撃スロープ、所望の減衰スロープ等)を選択し、かつ、CRM装置は、自動的に、フィルター3515の係数の適切な組合せを選択して、一般に、表5に示すように、選択されたユーザープログラムされた性能パラメータに対応するフィルター設定を行なう。他のレベルのプログラマビリティ又は係数の異なる組合せも使用してよい。
図40は、感知された心房拍動は、感知された心房心拍数に基づく量だけ、APP指示速度を増大させることを示す。したがって、感知された心房速度の増大が急激で大きい場合、APP指示速度は、感知された心房心拍数がより遅く、かつ、より小さい場合よりも、より速く増大することになる。しかしながら、APP指示速度の増大は、感知された心房心拍数のみに左右されない。代わりに、APP指示心拍数のこのような増大は、APP指示心拍数の以前の値にも左右される。これは、APP指示心拍数が、単一の非常に早発性の心房拍動に、過度に敏感でなく、心房速度の変化がより漸進的であり、かつ、そのような速度変化の程度が、上記のように、プログラマブルに調整できるように、平滑化機能を与えるものである。さらに、一実施形態では、フィルター3515は、連続的に動作して、APP指示速度に基づく連続的な速度調整を行なう。
図41は、2つ以上の指示ペーシング間隔間で選択する一実施形態を、一般的に、例として、しかし限定のためではなく、示すグラフである。図41は、いくつかの点で図40と同様であるが、図41は、第2の指示ペーシング間隔を含んでいる。一実施形態では、第1の指示ペーシング間隔は、上記のAPP指示ペーシング間隔であり、かつ、第2の指示ペーシング間隔は、患者が経験する呼吸障害の重症度、頻度、持続時間、タイプ、又は他のパラメータに基づく呼吸障害治療ペーシング間隔である。
一実施形態では、選択された指示ペーシング間隔は、第1及び第2の指示ペーシング間隔のうちのより短い方に基づいている。別様に言えば、CRM装置は、より高い指示ペーシング速度で、ペーシングパルスを与える。図41に示した例では、第1及び第2の拍動及び第8〜第15の拍動は、呼吸障害治療指示速度でペーシングされるが、その理由は、呼吸障害治療指示速度が、APP指示心房速度及び内因性の(感知された)心房速度より高いからである。第3、第4、第5及び第6の心房拍動は、APP及びセンサー指示ペーシング間隔のうちのいずれかのうちのより短い方の間中に感知される感知された内因性の拍動である。第7の拍動は、APP指示速度でペーシングされるが、その理由は、APP指示速度が、呼吸障害治療指示速度より高く、かつ、APP指示間隔T6中にいかなる内因性の拍動も感知されないからである。この実施形態では、センサー指示速度及びAPP指示速度の両方の範囲は、それらが、URLより高い速度にならないよう、あるいはLRLより低い速度にならないよう、限定されている。一実施形態では、フィルター3515に対する上記の式は、センサー指示速度が、図41の第1〜第3及び第8〜第15の拍動により示したAPP指示速度より大きい場合に、呼吸障害治療指示速度に向けてAPP指示速度を増大させるように働く。しかしながら、別の実施形態では、AAnが、APP指示ペーシングされた拍動によって決定された場合は、Tn =b ● w ● AAn + (1-w) ● Tn-1であり、かつ、AAnが、呼吸障害治療指示ペーシングされた拍動によって決定された場合は、Tn =Tn-1であり、それによってAPP指示速度は、呼吸障害治療指示ペーシングされた拍動に対して、不変のままとなる。一実施形態では、LRL及びURLは、遠隔のプログラマーを使用すること等によって、ユーザーによりプログラマブルである。
一実施形態では、フィルター3515は、例えば、心拍数(又はその対応する時間間隔)の関数である係数等の変数係数を含んでいる。一例では、フィルター3515の動作は、AAnが、内因性の拍動によって決定された場合は、Tn =a ● w ● AAn + (1-w) ● Tn-1によって記述され、AAnが、ペーシングされた拍動によって決定された場合は、Tn =b ● w ● AAn + (1-w) ● Tn-1によって別様に記述され、ここで、a及びbのうちの少なくとも一つは、一つ又はそれ以上の以前のA-A間隔(例えば、最も最近のA-A間隔AAn等)の一次、区分的一次、又は非線形関数である。
図42は、係数a及びbのうちの少なくとも一つを、一つ又はそれ以上の以前のA-A間隔(例えば、最も最近のA-A間隔AAn等)の関数として使用する一実施形態を、一般的に、例として、しかし限定のためではなく、示すグラフである。このような一例では、aは、AAnが速度下限(例えば、1000ミリ秒間隔又は60拍動/分)であるか又はそれに近い場合、1.0より小さくなり、かつ、aは、AAnが、速度上限(例えば、500ミリ秒間隔又は120拍動/分)であるか又はそれに近い場合、1.0より大きくなる。定数bの場合、aのより小さい値をより低い速度で使用すると、感知された現象に対して、ペーシング速度がより速く増大し、aのより大きな値をより高い速度で使用すると、感知された現象に対して、ペーシング速度がより遅く増大する。別の例では、bは、AAnが、速度下限であるか又はそれに近い場合、1.0に近くなり、かつ、bは、AAnが、速度上限であるか又はそれに近い場合、1.0より大きくなる。定数aの場合は、bのより小さい値をより低い速度で使用すると、ペーシングされた現象に対して、ペーシング速度がより遅く減少し、bのより大きな値をより高い速度で使用すると、ペーシングされた現象に対して、ペーシング速度がより速く減少する。
上記のシステムは、なかんづく、心房ペーシングを促進するための心房ペーシング優先(APP)フィルターを含む心臓リズム管理システムを提供する。APPフィルターは、心房ペーシングパルスの送達のタイミングを制御する。心房ペーシング優先ペーシングは、例えば、呼吸障害の発生を終結する又は緩和するためのオーバードライブペーシングを与えるために、呼吸障害の検出又は予測時に、開始してよい。
心房ペーシングパルスは、一般に、内因性の心房心拍数より少量上の第1の指示ペーシング速度(すなわち、APP指示速度)で送達される。感知された拍動に対して、APP指示ペーシング速度は、内因性の心房心拍数よりやや速くなるまで、増大される。APP指示ペーシング速度は、次いで、徐々に低減されて、根底にある内因性の心房心拍数が探索される。次いで、心房拍動の感知後、APPフィルターは、再びAPP指示ペーシング速度を、内因性の心房速度より少量だけ速くなるまで増大させる。結果として、大部分の心房心臓拍動が、感知されるのではなく、ペーシングされる。
上記の説明は、呼吸障害治療に対して心房オーバードライブペーシングを行なうことを意図しているが、心室オーバードライブペーシング又は両室オーバードライブペーシングを行なうための同様のプロセスを実行してよい。ペーシング速度は、患者が経験する呼吸障害の特性に基づいて調整してよい。例えば、オーバードライブペーシングは、呼吸障害のタイプ、重症度、頻度、及び(又は)持続時間によって、変調してよい。
さらに、平滑化されたペーシング速度は、限定してよい。例えば、ペーシング速度は、治療が送達される前に、キャッピング又は限定してよい。別のインプリメンテーションでは、内因性入力の間隔は、何らかの予め定められた値に限定してよい。予め定められる値は、医師が設定してよく、あるいは、他の変数から決定してよい。内因性入力の間隔を限定することによって、出力ペーシング速度が、限定される。平滑化されたペーシング速度を限定することは、例えば、心房細動又は粗動を管理する際に有用な場合がある。
睡眠質モニタリング
本発明の各種の実施形態によれば、睡眠の質に関連した状態(例えば、他の睡眠の質のファクターの中で、睡眠断片化及び(又は)他の覚醒ベースの測度、患者報告の静穏な睡眠、及び睡眠中に送達された治療の間の患者報告不快感)は、患者に対する治療の衝撃を査定するのに使用してよい。再び図2を参照すると、治療アセスメントプロセッサ260は、睡眠質モニター254によって獲得された情報を用いて、睡眠の質に基づき治療の衝撃を査定する。例えば、患者が効果的な呼吸障害の治療を受けつつあり、かつ、低睡眠断片化を有しており、不快感の全くない静穏な睡眠を報告している場合、治療の有効性は、相対的に高い場合があり、かつ、患者に対する治療の悪影響は、相対的に低い場合がある。呼吸障害の発症に関係のない睡眠断片化が相対的に高い場合、又は患者が不快感又は睡眠後の疲労感を報告する場合、これらの状態は、呼吸障害の治療が睡眠障害及び(又は)他の望ましくない影響を生じていることを示している場合がある。
呼吸障害は、一般に、睡眠中に生じるため、呼吸障害の治療の送達中に睡眠の質を査定することが特に重要となる場合がある。呼吸障害を無くすが、睡眠断片化を増大する治療を与えることは、望ましくない。このような状況では、呼吸障害治療は、呼吸障害によって生ずる悪影響を増悪する場合がある。したがって、患者に対する治療の衝撃を査定し、かつ、睡眠の質を改善するための治療を調整することが好ましい場合がある。呼吸障害の治療が無効であり、かつ、呼吸障害が睡眠中に生じると、睡眠断片化及び睡眠破壊が生じる場合もある。したがって、検出された睡眠の質及び(又は)患者報告の静穏な睡眠に基づく治療衝撃アセスメントは、治療の有効性のアセスメントを考慮することが好ましい場合も有る。
睡眠質アセスメントは、患者の代表的な睡眠パターン及び睡眠中の患者を冒している生理学的、環境的、状況的、情緒的、及び他の状態を含む、睡眠関連のデータの獲得に左右される。睡眠障害の診断及び睡眠の質のアセスメントは、専用の睡眠施設における睡眠ポリグラフの睡眠研究の利用を含んでいることが多い。しかしながら、このような研究は、患者にとって高価で、不便であり、かつ、患者の代表的な睡眠行動を正確に表わしていない場合がある。睡眠ポリグラフの睡眠研究では、患者は、データ獲得のために器具を装着され、かつ、訓練された職員によって観察される。研究所セッティングにおける睡眠アセスメントは、患者の代表的な睡眠パターンの正確な像を獲得するのに、多数の障害を呈する。例えば、患者は、睡眠研究所で夜を過ごすと、一般に、不慣れな場所での最初の数夜中に睡眠破壊を含む、「ファーストナイト症候群」と呼ばれる状態を経験することになる。また、器具を装着され、かつ、観察されている間の睡眠は、患者の正常な睡眠パターンの現実的な展望とはならない場合がある。
さらに、睡眠ポリグラフの睡眠研究は、例えば、睡眠呼吸障害を含む、ある種の睡眠障害の分析に対して、不完全なデータセットをもたらす。睡眠呼吸障害と関連した多数の生理学的な状態(例えば、心拍数の可変性の減少、交感神経活動の増大、ノルエピネフリン濃度、及び血圧可変性の増大)が、覚醒の期間中に検出可能である。睡眠の期間中の及び(又は)覚醒の期間中のデータの収集は、患者の睡眠の質のより完全な像をもたらす場合がある。
覚醒の回数及び重症度、睡眠呼吸障害の発症、夜間の四肢運動、及び心臓、呼吸、筋、及び神経系の働きを含む、睡眠の質の各種の局面は、診断及び(又は)治療送達に対して重要な情報をもたらす場合がある。睡眠の質の評価に至る初期段階は、睡眠の期間と覚醒の期間とを弁別するための、正確で、信頼性の高い方法である。さらに、患者の睡眠状態又は段階(睡眠の開始、終結、REM、及びNREM睡眠状態を含む)、及び覚醒現象(自律神経性の覚醒を含む)についてのデータの獲得を、睡眠質アセスメントと接続して行ってよい。例えば、最も静穏な睡眠は、段階3及び4の非REM睡眠中に生じる。睡眠の質の一指標は、患者がこれらの睡眠段階で過ごす時間のパーセンテージである。患者の睡眠パターンの知識は、睡眠障害を診断し、かつ(あるいは)、例えば、心臓又は呼吸治療を含む患者治療を調整するのに使用できる。呼吸障害の発症、覚醒の発症、及び他の睡眠質の局面の傾向調査は、いびきから慢性の心不全まで亘る障害を被っている患者に対する適切な治療を判定し、かつ、維持するのに有用である場合がある。
本発明は、睡眠質データを獲得し、かつ、睡眠質データを用いて、患者に送達される呼吸障害の治療の有効性及び(又は)衝撃を査定するための方法及びシステムを含んでいる。本発明の方法には、生理学的及び(又は)非生理学的な状態を含む、患者の睡眠の質と関連した状態の感知が含まれている。患者の睡眠の質に関連したデータは、感知された状態に基づいて収集される。患者を冒しており、かつ、睡眠の質に関連した状態の感知は、覚醒の期間中に、かつ(あるいは)、睡眠の期間中に、行なってよい。睡眠の質と関連した状態の感知及び(又は)睡眠質データの収集は、少なくとも部分的に移植可能な構成要素を有する装置を用いて、行なってよい。
表1に、睡眠の質と関連した状態の代表的なセットを記載した。睡眠の質を評価するのに使用される患者状態は、例えば、生理学的な状態及び非生理学的な(すなわち、コンテクスチュアルな)状態の両方を含んでいてよい。
表1に記載されている状態のそれぞれは、睡眠の質を評価する際の各種の目的に使用してよい。例えば、状態のサブセットを、患者が眠っているかどうかを検出し、かつ、各種の段階の睡眠及び覚醒事象を追跡するのに使用してよい。状態の別のサブセットを、呼吸障害の発症を検出するのに使用してよい。また別のサブセットを、異常な四肢運動を検出するのに使用してよい。一インプリメンテーションでは、記載されている状態のうちのあるもの又は全てを、相対的に長い時間期間に亘って収集し、かつ、長期間の睡眠の質の傾向を分析するのに使用してよい。傾向調査は、睡眠の質の全体的なアセスメント、及び、睡眠呼吸障害、運動障害、及び(又は)他の睡眠障害の診断及び処置と併用してよい。
表6は、ある種の生理学的及び非生理学的な状態を、睡眠質アセスメントと併用する方法の例を示す。
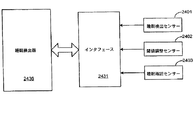
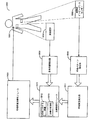
図23は、本発明の実施形態による睡眠質モニターを装着された患者2310を示す。睡眠質モニター2320は、多数のセンサー2311〜2319を用いて、患者から睡眠質データを収集する。一構成では、収集されたデータは、移植可能な呼吸障害治療システムと一体の構成要素であってよい治療アセスメントプロセッサによって分析される。収集された睡眠質データは、格納、分析、又は表示のため、患者外部の装置2330にダウンロードしてよい。
図23に示したインプリメンテーションでは、移植可能な睡眠質モニター2320は、多数のセンサー2311〜2319に結合されている。この例では、センサーは、心拍数及び心拍数の可変性状態を検出するためのEGMセンサー2316を含んでいる。経胸郭インピーダンスセンサー2317は、例えば、分時換気量、呼吸数、及び一回換気量を含む、患者の呼吸状態を検出するのに使用される。活動検出器(例えば、加速度計)2315は、患者活動状態を検出するのに使用できる。睡眠質モニター2320は、患者の体位及び部位を含む患者状態を、それぞれ、体位センサー2314及びベッドへの接近センサー2313を用いて、感知する。睡眠質モニター2320は、EEGセンサー2311を用いて、患者の脳活動を、かつ、EOGセンサー2312を用いて、患者の眼球運動を、感知する。下顎及び四肢運動は、患者の下顎2318及び脚2319に取り付けられた加速度計を用いて、感知される。
この適用例では、睡眠質モニター2320は、患者の心拍数、心拍数の可変性、分時換気量、呼吸数、一回換気量、体位、ベッドへの接近、脳活動、眼球運動、下顎運動及び脚運動を追跡するよう構成されている。睡眠質モニター2320は、周期的な間隔で、センサーからの信号をサンプリングし、かつ、検出された状態についてのデータを、睡眠質モニター2320内のメモリ回路に格納する。睡眠質モニター2320は、追加的に、患者報告の状態(例えば、患者による最近の煙草及び薬物適用の使用)を検出するための外部入力ユニット2330にアクセスしてよい。さらに、睡眠質データモニター2320は、一つ又はそれ以上の外部のセンサーを用いて、状態をモニターしてよい。この図例では、温度計2335が、外部のプログラマー2330を介して結合されており、かつ、汚染ウェブサイト2340が、インターネット2350を介して、睡眠質モニター2320にアクセスできる。
睡眠質モニター2320は、睡眠及び覚醒両方の期間中にデータを獲得するよう動作させることができる。例えば、睡眠呼吸障害と関連した覚醒の期間中に測定された特定の状態の変化を追跡するのが有利である場合もある。例えば、睡眠無呼吸を被っているある種の患者は、覚醒の期間中に、心拍数可変性、血圧可変性、及び(又は)交感神経活動の変化を経験する。睡眠障害に帰すべき、かつ、患者が覚醒している時間中に測定できる生理学的な変化の検出及び分析は、睡眠の質のより完全な像をもたらす。
別の例では、患者の睡眠の質は、患者が覚醒している間に患者の活動レベルを判定することによって、評価できる。日中の患者の活動レベルは、患者の睡眠の質について、重要な情報をもたらす場合がある。例えば、患者が、覚醒の期間中に、非常に不活性である場合は、これは、患者の睡眠が、質又は持続時間の点で不十分であることを示す場合がある。このような情報は、特定の睡眠障害治療の有効性の査定及び(又は)患者の睡眠障害治療の調整と併用してもよい。患者活動の情報は、例えば、移植可能な装置内に又はその上に配設された、加速度計及び(又は)経胸郭インピーダンスセンサーを用いて、感知できる。患者活動の情報の収集は、ある時間期間に亘って行なってよい。患者活動データのアセスメントは、患者の健康状態の変化を、活動レベルの低下によって示される変化として示すことができる。
睡眠質モニター2320は、患者の睡眠の質を定量化する一つ又はそれ以上の睡眠質測定基準を計算することができる。睡眠質測定基準の代表的なセットは、例えば、睡眠効率、睡眠断片化、毎時の覚醒回数(覚醒指標(AI)で表わされる)を含んでいる。
睡眠質モニター2320はまた、無呼吸及び低呼吸の毎時の回数を示す無呼吸低呼吸指標(AHI)、及び周期的な呼吸のパーセント時間(%PB)等の、患者の呼吸障害を定量化する一つ又はそれ以上の測定基準も計算できる。
さらに、睡眠運動障害と関連した測定基準が、睡眠質モニター2320によって決定できる。このような測定基準は、例えば、下肢静止不能症候群、周期的な四肢運動障害及び歯ぎしり等の運動障害から生ずる異常な運動の毎時の回数を表わす一般的な睡眠運動障害指標(MDI)を含んでいてよい。また、運動障害のそれぞれのタイプ、例えば、下顎運動の毎時の回数を特徴とする歯ぎしり指標(BI)、下肢静止不能症候群の発症の毎時の回数を特徴とするRLS指標(RLSI)、及び患者が経験する周期的な四肢運動の毎時の回数を特徴とするPLM指標(PLMI)について、特定の指標が、計算できる。
また、患者が、その間中に運動障害を経験する睡眠時間のパーセンテージ(%MD)が、計算できる。患者が、その間中に歯ぎしりを経験する時間のパーセンテージ(%B)、下肢静止不能症候群を経験する時間のパーセンテージ(%RLS)、及び周期的な脚運動障害を経験する時間のパーセンテージ(%PLMD)に係る特定の測定基準も決定することができる。
さらに、収集された患者状態データから直接、あるいは、上記の睡眠の質の測定基準と睡眠障害の測定基準とを組み合わせることによって、睡眠要約測定基準が計算できる。一実施形態では、無呼吸低呼吸指標AHIと覚醒指標AIとを組み合わせることによって、複合睡眠呼吸障害測定基準(SDRM)が、計算できる。複合睡眠呼吸障害測定基準(SDRM)は、AHIとAIとの線形組合せとして、下記のように計算できる。すなわち、
SDRM = c1*AHI + c2*AI [6]
ここで、c1及びc2は、呼吸及び覚醒の睡眠障害に対する影響の相対的な寄与を釣合わせるために選択された定数である。AHIは、前に説明した経胸郭インピーダンスの測定値に基づいて呼吸障害の検出を行なうことによって、モニタリングできる。AIは、例えば、睡眠の終結又は覚醒を示す患者活動、分時換気量、及び身体挙動の体位センサーをモニタリングすることによって、推定できる。覚醒のより敏感な測定は、EEG信号を用いて、行なうことができる。このインプリメンテーションでは、定数c2は、覚醒に対する感度の増大を反映するよう調整できる。
別の実施形態では、無障害呼吸睡眠時間(URST)又は無障害呼吸睡眠効率(URSE)は、患者が、呼吸障害なしにベッドで眠って過ごす時間の量に基づいて、計算できる。
URST又はURSE測定基準は、3つのパラメータ、すなわち、合計の就床時間(TIB)、合計の眠っている時間(TA)、及び呼吸障害での組合せ睡眠時間持続時間(STDR)を用いて、決定することができる。就床時間は、体位感知とベッドへの患者の接近の感知との組合せによって、決定することができる。患者の体位状態は、例えば、移植可能な多軸加速度計センサーを用いて、決定することができる。
患者の合計の就床時間(TIB)は、ベッドへの接近センサーを用いて、決定することができる。ベッドへの接近センサーは、患者のベッド2360に位置づけられたビーコン2370から送信された信号を受信するための睡眠質モニター2320内の受信器を使用することができる。ベッドへの接近受信器が、ベッドへの接近ビーコン2370から十分な強さの信号を検出した場合は、受信器は、患者が就床している2360ことを検出する。
合計の眠っている時間(TA)は、上でより詳細に説明した睡眠検出方法を用いて、決定することができる。呼吸障害での合計の睡眠時間(STDR)は、例えば、上で説明した睡眠及び呼吸障害検出方法を用いて、睡眠及び呼吸障害の検出に基づいて、決定することができる。
患者の無障害呼吸睡眠時間(URST)は、次のように計算する。すなわち、
URST = TA − STDR [7]
ここで、TA=合計の眠っている時間、かつ、STDR=呼吸障害での睡眠時間である。
パーセント単位の無障害呼吸睡眠効率(URSE)は、次のように計算する。すなわち、
URSE = 100 * URST/TIB [8]
ここで、URST=無障害呼吸睡眠時間、かつ、TIB=合計の就床時間である。
同様の測定基準が、運動障害に対して一般的に、あるいは、特定の運動障害、例えば、RLS、PLMD、又は歯ぎしりに対して、計算できる。例えば、複合RLS、PLMD、及び歯ぎしり測定基準、RLSM、PLMDM、及びBMが、それぞれ、上の式6と形が同様の下記の式を用いて計算できる。
RLSM = c1*RLSI + c2*AI [9]
ここで、RLSI=下肢静止不能運動症候群の発症の毎時の回数、AI=毎時の覚醒回数、かつ、c1及びc2は、異常な運動及び覚醒の睡眠障害に対する影響の相対的な寄与を釣合わせるために選択された定数である。
PLMDM = c1*PLMDI + c2*AI [10]
ここで、PLMDI=周期的な脚運動症候群の毎時の発症回数、AI=毎時の覚醒回数、かつ、c1及びc2は、異常な運動及び覚醒の睡眠障害に対する影響の相対的な寄与を釣合わせるために選択された定数である。
BM = c1*BMI + c2*AI [11]
ここで、BMI=歯ぎしり運動の毎時の発症回数、AI=毎時の覚醒回数、かつ、c1及びc2は、異常な運動及び覚醒の睡眠障害に対する影響の相対的な寄与を釣合わせるために選択された定数である。
患者の無障害運動睡眠時間(UMST)及び無障害運動睡眠効率(UMSE)は、それぞれの運動関連の障害に対して、別個にあるいは組み合せて、上の式2及び3と形が同様の式を用いて計算できる。
また、呼吸障害と運動障害両方の組み合わされた影響を定量化する複合睡眠障害指標SDIは、無呼吸低呼吸指標(AHI)、運動障害指標(MDI)、及び覚醒指標(AI)を組み合わせることによって計算できる。
睡眠障害指標(SDI)は、AHIと、組合せ障害指標DICとの、線形組合せとして計算できる。組合せ障害指標は、異常な呼吸及び運動構成要素の両方を含んでいてよい。例えば、睡眠障害指標SDIは、下記の式によって特徴づけられる。
SDI = c4*DIC + c3*AI [12]
ここで、DICは、下記の形の組合せ障害指標である。
DIC = c41 * DI1 + c42 * DI2 [13]
式12において、c4及びc3は、それぞれ組み合わせられた障害及び覚醒の影響の相対的な寄与を釣合わせるために選択された定数である。障害指標、DIC、は、例えば、呼吸障害及び(又は)異常な運動と関連した障害を含む一つ又はそれ以上の睡眠障害の影響を特徴づけるのに使用できる。組合せ障害指標は、障害指標のみを表わすことができ、あるいは、2つ又はそれ以上の睡眠障害指標、例えば、無呼吸/低呼吸指標(AHI)と異常な運動障害指標(MDI)との線形組合せであることができる。定数c41及びc42は、特定の障害指標と関連した重み付けファクターとして使用できる。
患者の無障害睡眠時間(UST)は、次のように計算できる。
UST = TA − STSD [14]
ここで、TA=合計の眠っている時間、かつ、STSD=睡眠障害の中で過ごされた睡眠時間である。
パーセント単位の無障害睡眠効率(USE)は、次のように計算できる。
USE = 100 * UST/TIB [15]
ここで、UST=無障害睡眠時間、かつ、TIB=合計の就床時間である。
上で説明した測定基準等の睡眠質の測定基準、又は他の測定基準は、睡眠質データ収集及び分析ユニット2320を用いて獲得し、かつ、分析することができる。睡眠質測定基準は、生理学的及び非生理学的な状態に基づく生又は処理済のデータに加えて、定期的に、例えば、毎日決定し、かつ、格納し、あるいは別の装置に送信することができる。このようなデータは、リアルタイム方式で、あるいは、長期間の、例えば、月単位の又は年単位の毎日測定値の動向として、患者の健康管理専門職に提供することができる。
健康管理専門職は、移植された装置のプログラマー質問を介して、時折の又は周期的なトランステレホニック装置の質問を介して、又は進歩した患者管理システムのコンテキストにおける自動又は「オンデマンド」方式を介して、臨床訪問中にデータにアクセスできる。健康管理専門職は、睡眠質指標の動向を単独で又は他の装置で収集されたあるいは臨床データと併せ使用して、障害を診断し、かつ(あるいは)、患者の装置又は医療用治療を必要に応じて調整して、患者の睡眠の質を改善することができる。
睡眠検出
本発明の各種の実施形態は、呼吸障害に対する治療を適合化するための睡眠情報の使用を含んでいる。図2に示した心臓電気治療システム等の呼吸障害治療システムは、睡眠検出器256を含んでいてよい。睡眠検出器は、睡眠の開始及び停止、REM及び非REM睡眠段階を含む睡眠段階、及び自律神経性の覚醒を含む睡眠からの覚醒を検出するための回路を含んでいてよい。
睡眠に関連した情報の収集は、睡眠の状態と覚醒の状態との間の弁別を含んでいる。睡眠を検出する一方法には、一つ又はそれ以上の検出された生理学的な状態を、睡眠を示す閾値と比較することが含まれている。検出された状態が睡眠を示す閾値と一致した場合は、睡眠の開始が宣言される。例えば、患者活動の減少は、睡眠と関連した状態である。患者の活動が予め定められた閾値以下に落ちた場合は、システムは、睡眠の開始を宣言する。患者の活動が、閾値以上に増大した場合は、システムは、睡眠の終わりを宣言する。同様の様式で、心拍数、呼吸数、脳波活動等の多数の患者状態を、閾値又は睡眠を検出するための他の指標と個々に比較することができ、あるいは、まとめて比較することができる。
本発明の実施形態により睡眠を検出する方法には、第2の患者状態を用いて、第1の患者状態と関連した睡眠閾値を調整することが含まれている。第1の患者状態は、調整された閾値と比較されて、患者が眠っているか、あるいは覚醒しているかどうかが判定される。
図24は、呼吸障害に対する治療システムと併用してよい睡眠検出器を示す。睡眠検出器2436は、多数のセンサー2401、2402、2403を使用して、睡眠関連の患者状態を感知する。睡眠関連の状態の代表的なセットは、例えば、患者活動、患者の部位、体位、心拍数、QT間隔、眼球運動、呼吸数、経胸郭インピーダンス、一回換気量、分時換気量、脳活動、筋肉緊張度、体温、時刻、及び血中酸素レベルを含んでいる。
本発明の実施形態によれば、睡眠検出センサー2401を用いて検出された第一の睡眠関連の状態を、睡眠閾値と比較して、睡眠の開始及び終結を検出する。閾値調整センサー2402を用いて検出された第2の睡眠関連の状態は、睡眠閾値を調整するのに使用される。ここで説明する例は、睡眠検出センサー2401、1個及び閾値調整センサー2402、1個を含んでいるが、任意数の閾値又は多数の睡眠検出センサーに対応する他の指標を使用してよい。さらに、任意数の調整センサーを用いて検出された状態を使用して、複数の睡眠検出信号の閾値又は指標を調整することができる。一つ又はそれ以上の確認センサー2403から出た追加の睡眠関連の信号をオプショナルに使用して、睡眠状態の開始又は終結を確認することができる。
センサー2401、2402、2403から出た信号は、例えば、各センサー信号を処理するための増幅器、信号処理回路、及び(又は)A/D変換回路を含んでいてよいインタフェース回路2431によって受信される。インタフェース回路2431は、さらに、センサー2401、2402、2403を動作させるのに必要なセンサードライブ回路を含んでいてよい。
睡眠検出器2436は、睡眠検出センサー2401を用いて検出された第1の睡眠関連の状態のレベルを、閾値調整センサー2402を用いて検出された第2の睡眠関連の状態によって調整された睡眠閾値と比較するよう構成されている。睡眠の開始又は睡眠の終結の判定は、睡眠検出器2436により、比較に基づいて、行なうことができる。睡眠の開始又は終結は、睡眠確認センサー2403を用いて導き出された患者状態を用いて、オプショナルに確認することができる。
図25は、本発明の実施形態により、睡眠を検出する方法を示すフローチャートである。第1の睡眠関連の患者状態と関連した睡眠閾値が、確定される2505。睡眠閾値は、例えば被験者の一グループを用いて獲得した睡眠閾値の臨床データから決定してよい。睡眠閾値はまた、睡眠状態を検出すべき特定の患者から取られた履歴的なデータを用いて決定してもよい。
第1及び第2の睡眠関連の状態が、検出される2510、2520。第1及び第2の睡眠関連の状態は、図3を参照して前に説明したように、例えば、患者に移植された、患者に外部的に取り付けられた、あるいは患者から遠隔に位置づけられたセンサーを用いて検出することができる。第1及び第2の睡眠関連の状態は、睡眠と関連したいかなる状態を含んでいてもよく、かつ、上にリスト化した代表的な睡眠関連の状態に限定されない。
第1の睡眠関連の状態に対して確定された睡眠閾値は、第2の睡眠関連の状態2530を用いて調整する。例えば、第2の睡眠関連の状態が、睡眠状態と一致しない高レベルの活動を示した場合は、第1の睡眠関連の状態の睡眠閾値を下方に調整して、第1の睡眠関連の状態の低減されたレベルが感知されないと、睡眠状態が検出されないようにしてよい。
第1の睡眠関連の状態が、調整された睡眠閾値2540による睡眠と一致した場合は、睡眠が検出される2550。第1の睡眠関連の状態が、調整された睡眠閾値を使用する睡眠と一致しなかった場合は、睡眠は検出されない2560。睡眠が検出された又は検出されなかった後で、第1及び第2の睡眠関連の状態が、引き続いて検出され2510、2520、かつ、閾値が引き続いて調整され2530て、睡眠状態のさらなる評価を可能にする。
図26のフローチャートは、本発明の実施形態による加速度計及び分時換気量(MV)信号を用いて睡眠を検出する方法を示す。図26に示した方法では、加速度計及び分時換気量センサーを使用して、それぞれ、患者活動及び患者呼吸状態を検出する。加速度計によって感知された患者活動状態に対して、予備的な睡眠閾値が決定される2610。予備的な睡眠閾値は、被験者の一グループから出た臨床データから、あるいは、ある時間期間に亘り患者から取られた履歴的なデータから、決定してよい。
患者の活動状態が、図2を参照して説明したように、移植可能な心臓リズム管理システムに組み込んでよい加速度計を用いて、モニタリングされる2620。別法として、加速度計は、患者に外部的に取り付けてよい。患者のMV状態が、例えば、経胸郭インピーダンスセンサーを用いて、モニタリングされる2625。経胸郭インピーダンスセンサーは、移植可能なCRM装置の構成要素として実現してよい。
この実施形態では、患者の活動は、睡眠検出状態を表わし、かつ、睡眠閾値と比較される。患者のMVは、睡眠閾値を調整するための閾値調整状態として使用される。また、この例では、患者の心拍数がモニタリングされ2630、かつ、睡眠確認状態を得るのに使用される。
睡眠閾値調整は、活動睡眠閾値を調整するための患者のMV状態を用いて行なわれる。患者のMV状態が、睡眠と関連した予想されたMVレベルに対して低かった場合は、活動睡眠閾値が上げられる。同様に、患者のMVレベルが、睡眠と関連した予想されたMVレベルに対して高かった場合は、活動睡眠閾値が下げられる。したがって、患者のMVレベルが高かった場合は、活動がより低くないと、患者が眠っているとの判定は、行なわれない。逆に、患者のMVレベルが相対的に低かった場合は、より高い活動レベルで睡眠が検出される場合がある。患者の睡眠状態を判定するのに、睡眠関連の状態を2つ使用すれば、睡眠検出の正確さが、以前の方法に比べて増強されることになる。
生のセンサー信号を処理するのに、各種の信号処理手法が、使用可能である。例えば、センサー信号の複数のサンプルの移動平均を計算してよい。さらに、センサー信号は、増幅し、濾波し、ディジタル化し、又は別様に処理してよい。
MVレベルが、睡眠と関連した予想されたMVレベルに対して高かった2635場合は、活動睡眠閾値が下げられる2640。MVレベルが、睡眠と関連した予想されたMVレベルに対して低かった2635場合は、活動睡眠閾値が上げられる2645。
患者の活動レベルが、調整された睡眠閾値より低いか、あるいは、それに等しかった2650場合、及び、患者が、現在睡眠状態にない2665場合は、患者が眠っていることを確認するため、患者の心拍数がチェックされる2680。患者の心拍数が睡眠と両立した2680場合は、睡眠の開始が判定される2690。患者の心拍数が睡眠と両立しなかった場合は、患者の睡眠関連の状態が、引き続いてモニタリングされる。
患者の活動レベルが、調整された睡眠閾値より低いか、あるいは、それに等しかった2650場合、及び、患者が現在睡眠状態にある2665場合は、継続する睡眠状態が判定され2675、かつ、患者の睡眠関連の状態が、引き続いてモニタリングされて、睡眠の終結が生じる。
患者の活動レベルが、調整された睡眠閾値より大きく2650、かつ、患者が、現在睡眠状態にない2660場合は、患者の睡眠関連の状態が、睡眠の開始が検出される2690まで引き続いてモニタリングされる。活動レベルが、調整された睡眠閾値2650より大きく、かつ、患者が現在睡眠状態にある2660場合は、睡眠の終結が検出される2670。
図27〜30のグラフは、活動睡眠閾値の調整を示す。患者活動と加速度計及びMV信号との間の関係が、ある時間期間に亘って傾向調査されて、睡眠と関連した相対的な信号レベルが判定される。図27のグラフは、加速度計により指示された患者の活動を示す。図28のグラフは、同一期間の間の、患者の心拍数(HR)及びセンサー指示心拍数(SIR)を示す。加速度計信号は、23:00の少し前に始まり、かつ、6:00まで継続する比較的低レベルの活動と関連した睡眠の期間を示す。患者の心拍数は、睡眠に対応する低減した心拍数の同様の期間を示す加速度計によって指示される活動レベルを適切に追跡する。睡眠の既知の期間中の加速度計の信号レベルは、睡眠検出の閾値を確定するのに使用してよい。
図29は、患者の分時換気量信号対時間のグラフである。平均分時換気量の履歴的なデータをグラフ化して、24時間の期間に亘る変動を示してある。MVデータは、1か月〜8か月の平均で示してある。分時換気量データは、睡眠と関連した分時換気量信号レベルを判定するのに使用してよい。この例では、履歴的なデータを使用する複合分時換気量グラフは、略21:00時から8:00時までの期間中に生じる相対的に低い分時換気量レベルを有するほぼ正弦波形状を呈する。低減された分時換気量レベルは、睡眠の期間と関連している。睡眠と関連した分時換気量レベルは、睡眠閾値調整を実行するのに使用される。
図30は、MVデータを使用する活動睡眠閾値の調整を示す。初期睡眠閾値3010は、獲得されたベースライン活動データを用いて、上記のように確定される。睡眠と関連した予想されたMVレベルに対して患者のMVレベルが低かった場合は、活動睡眠閾値が上げられる3020。睡眠と関連した予想されたMVレベルに対して、患者のMVレベルが高かった場合は、活動睡眠閾値が下げられる3030。患者のMVレベルが高かった場合は、加速度計によって検出される活動がより低くないと、患者が眠っているとの判定は、行なわれない。しかしながら、患者のMVレベルが相対的に低かった場合は、より高い活動レベルで睡眠が検出される場合がある。患者の睡眠閾値を確定し、かつ、調整するのに、睡眠関連の信号を2つ使用すれば、睡眠検出の正確さが、以前の方法に比べて増強されることになる。
上記の睡眠検出方法を改善するのに、追加の睡眠関連の状態を感知し、かつ、使用してよい。例えば、体位センサーは、患者の体位を検出するのに使用でき、かつ、睡眠を確認するのに使用できる。体位センサー信号が、直立の体位を示した場合は、体位センサー信号は、睡眠検出及び閾値調整状態を使用する睡眠の判定をオーバライドするのに使用できる。他の状態は、上に示した睡眠関連の状態の代表的なセットを含む睡眠判定又は確認と併用してもよい。別の例では、ベッドへの接近センサーは、単独で又は体位センサーと組合せて、患者が就床しており、かつ、横になって休んでいるのを検出するのに使用してよい。
睡眠検出システムは、睡眠の開始、終結、覚醒並びにREM及び非REM睡眠を含む睡眠段階を検出することができる。REM睡眠は、例えば、REMを示す一つ又はそれ以上信号(例えば、筋無緊張、急速眼球運動、又はEEG信号)を調べることによってNREM睡眠と弁別できる。睡眠状態を示す各種の状態が、睡眠検出回路と有線又は無線接続を介して結合されたセンサー、例えば、脳波(EEG)、電気眼位図(EOG)、又は筋電図(EMG)センサー、を用いて検出できる。睡眠検出回路は、センサーによって感知された各種の患者状態を分析して、患者の睡眠を、REM及びNREM段階を含む各種の睡眠状態を介して、追跡することができる。
睡眠段階の検出
睡眠及びその各種の状態は、これまで呼吸障害及び心臓障害の増大に結びつけられてきたし、これは、特に心肺障害を有する患者の場合に当てはまる。例えば、いくつかの疫学的な研究は、午前5時〜6時頃の心臓性突然死のピーク発生率に注目している。このピークの一つの説明は、突然死の発生率と急速眼球運動(REM)睡眠、朝の目覚め又は覚醒の発症との間の関連を示唆している。致死不整脈を誘発する機序は、REM状態又は朝の目覚め中の心血管系の激しい相動性の交感神経変調に関連している場合がある。
非REM睡眠は、心臓不整脈の可能性の増大に結びつけてよい場合もある。患者によっては、迷走神経の活動におけるサージと関連した夜間の心臓発作に罹る場合もある。非REM睡眠は、より低い心拍数及び低対高周波数電力比によって特徴づけられる「迷走神経の優位」の状態と関連しているため、非REM睡眠が、これら夜間の不整脈に包含されている場合もある。
睡眠は、呼吸破壊の増大と関連している場合もある。疾病の変異、薬物適用、病因、及び表現型は全て、心臓障害又は呼吸障害への、患者の睡眠状態性向に寄与する場合がある。睡眠段階分類は、より効果的な治療、よりよい診断情報、及び改善された予後及び予防治療機能をもたらすよう使用できる。治療と調和した睡眠段階分類は、上に説明したような心臓及び呼吸状態両方に対する改善された治療管理をもたらす場合がある。睡眠中の生理学的な変化の追跡は、睡眠関連の障害の改善された診断に対する機序をもたらす場合もある。
診断試験又は治療装置の試験は、睡眠中に又は特定の睡眠段階中に、有利に行なうことができる。診断試験は、例えば、睡眠中の患者の自律神経性の統合性の査定及びストレス試験の代理としてのREM発症の可能な使用を含んでいてよい。睡眠中に診断手続きを行なうことは、制御された状態下で心血管系を日常的に撹乱して患者の自律神経性反応を査定するための、睡眠又は特定の睡眠段階によって与えられる機会を認識することである。
AVI探索、捕獲閾値、及び心臓テンプレートの獲得等の治療装置の試験も睡眠中に行なうことができる。睡眠は、患者の活動が低い間に、このような治療装置の試験を行ない、したがって、より効果的でより一致した試験状態が生じるある時間期間を与える。
本発明の各種の実施形態には、REM睡眠と関連した生理学的な状態を感知し、かつ、REM状態を用いて患者の睡眠段階を分類することが含まれている。REM変調状態は、REM睡眠中に変化する生理学的な状態の一グループを表わし、かつ、REM睡眠期間と非REM期間とを弁別するのに使用することができる。REM睡眠は、その名前が示すとおり、眼球運動の急速な突発、激しい脳活動、及び無緊張の一般的な状態、又は骨格筋の麻痺によって特徴づけられる。
本発明の各種の実施形態は、REM中の骨格筋緊張度の顕著な減少を利用して、REM変調信号を作り出す。このインプリメンテーションでは、REM変調信号の感知には、患者の骨格筋緊張度の感知が含まれている。他のREM変調信号は、例えば、眼球運動及び脳波活動を含むREM睡眠を検出するのに使用できる。REM変調信号を感知するのに使用できるセンサーの代表的なセットには、例えば、脳活動を検出するための脳波(EEG)電極、眼球運動を検出するための電気眼位図(EOG)センサー、筋無緊張を検出するためのセンサー(筋電図(EMG)センサーを含む)、歪ゲージセンサー、圧電センサー、機械力センサー、又は他の変換器が含まれている。
REM睡眠と関連した状態の感知は、REM睡眠期間と非REM期間とを識別するのに使用できる。睡眠段階の分類は、さらに、患者の睡眠覚醒状態と関連した状態、すなわち、患者が眠っているか、あるいは、覚醒しているかどうかを示す睡眠覚醒状態と関連した状態、を検出することによって、増強することができる。
本発明の実施形態によれば、睡眠段階の分類方法には、患者の睡眠覚醒状態によって変調された少なくとも一つの状態、及びREM変調状態を含む、睡眠関連の状態の感知が含まれている。患者の睡眠覚醒状態によって変調された状態は、睡眠の期間と覚醒又は覚醒の期間とを弁別するのに使用できる状態を表わす。睡眠の期間と覚醒の期間との弁別は、例えば、患者活動を感知することによって、行なうことができる。この方法によれば、患者の活動レベルが相対的に低かった(例えば、睡眠閾値以下であった)場合は、患者は、眠っていると判定される。患者活動のレベルは、例えば、加速度計、心拍数センサー、呼吸分時換気量(MV)センサー又は他のタイプのセンサーを用いて、検出することができる。
REM変調状態から出た情報は、患者の睡眠覚醒状態に関連した情報と組み合せて使用してよい。この手法は、例えば、睡眠の開始及び睡眠の停止、睡眠からの覚醒の持続時間及び程度を判定し、かつ、REM及び非REM状態を含む睡眠段階を分類するのに、使用できる。
本発明の実施形態によれば、睡眠段階分類プロセッサは、睡眠関連の状態と関連した信号を感知するよう構成された一つ又はそれ以上のセンサーの出力を受信する。睡眠段階プロセッサは、リアルタイム方式で睡眠段階の分類を行なうことができ、あるいは、一つ又はそれ以上の睡眠期間の睡眠段階を遡及的に分類するため、バッチモードで、以前に獲得され、かつ、格納されたセンサーデータを処理することができる。
睡眠段階の分類は、睡眠段階プロセッサが、各種の睡眠段階における患者の生理学的な反応を学習するアダプティブな方法を含んでいてよい。学習された反応は、睡眠段階の分類の正確さ及び(又は)感度を増強するのに使用できる。アダプティブな睡眠段階分類は、ある時間期間に亘る一つ又はそれ以上の生理学的な信号の変化のモニタリング、及び、睡眠開始、睡眠停止、及び各種の睡眠段階を判定して睡眠関連信号のドリフト又は他の変化に適応するのに使用される閾値の調整を含んでいてよい。
一構成では、睡眠関連の状態、例えば、REM変調状態、及び(又は)、患者の睡眠覚醒状態と関連した状態を検出するのに使用されるセンサーのうちの一つ又はそれ以上は、移植可能であってよく、あるいは、移植可能な構成要素を利用していてよい。別の構成では、睡眠段階プロセッサは、部分的に、あるいは、全体が移植可能であってよい。他の構成では、センサー及び睡眠段階プロセッサの両方が、移植可能であってよく、あるいは、移植可能な構成要素を使用していてよい。
前述のように、睡眠段階の分類は、各種の障害を処置するための、また、睡眠段階インフォームド試験及びモニタリングを行なうための睡眠段階インフォームド治療送達をコーディネートする際に有用な場合がある。一例インプリメンテーションでは、心臓治療は、脆弱な睡眠期間中に心臓不整脈の可能性を低減するため、特定の睡眠段階中にトリガすることができる。同様の様式で、睡眠段階の分類は、睡眠・呼吸障害の発症を防止、あるいは、低減するための呼吸障害治療をトリガするのに使用できる。
図50Aのフローグラフは、本発明の実施形態により、睡眠段階を分類する方法を示す。REM変調状態(例えば、脳活動、眼球運動、及び(又は)筋無緊張)が、検出され5010、かつ、患者の睡眠段階を分類する5020のに使用される。検出されたREM変調状態を用いて、システムは、例えば、患者がREM睡眠段階にある、あるいは、非REM期間内にある、ことを判定することができる。
図50Bのフローグラフは、本発明の実施形態による、睡眠段階の別の分類方法を示す。該方法には、少なくとも一つのREM変調状態5030及び患者の睡眠覚醒状態と関連した少なくとも一つの状態5040を含む睡眠関連の状態の検出が含まれている。睡眠段階の分類は、検出された状態に基づいて行なわれる5050。
図51は、本発明の実施形態による、睡眠段階の分類方法を実行するのに適したシステム5100のブロック図を示す。睡眠段階分類システム5100は、患者の睡眠覚醒状態と関連した生理学的な信号を感知するのに使用される一つ又はそれ以上のセンサー5130を含んでいてよい。一例インプリメンテーションでは、睡眠覚醒センサー5130は、患者活動に対して応答性であってよい。患者の活動が、閾値以下に落ちた場合は、患者は、眠っていると考えるべきである。患者の活動が、活動閾値以上に上昇した場合は、患者は、覚醒していると考えるべきである。患者が眠っているか、あるいは、覚醒しているかどうかを検出する他の方法も、可能である。
システムは、さらに、REM変調された生理学的な状態に敏感なREMセンサー5120を含んでいる。REM睡眠の検出は、例えば、骨格筋緊張度センサーの出力を閾値と比較することによって実行してよい。REMセンサー出力が、REM睡眠閾値と一致する筋肉緊張度の減少を示した場合は、患者は、REM睡眠中であると判定される。睡眠覚醒センサー5130及びREMセンサー5120は、追加の睡眠関連の状態を検出するのに使用される追加のセンサーとオプショナルに併用してよい。追加の睡眠関連の状態は、睡眠段階分類システム5100の正確さ、感度、又は他の機能能力を増強するのに使用してよい。例えば、患者体位又は胴配向センサーは、患者の睡眠覚醒状態の増強された検出を行なうため、患者活動センサーと組み合せて使用してよい。患者の活動が低く(これは、患者活動センサーの出力によって示される)、かつ、患者が横になって休んでいる(これは、胴配向センサーの出力によって示される)場合は、2つの状態の組合せでより正確な睡眠開始の検出が可能となる場合がある。
センサー出力を検出し、かつ、処理する睡眠/睡眠段階検出器5110には、REMセンサー5120、睡眠覚醒状態センサー5130、及び任意の追加のセンサーが結合されている。睡眠/睡眠段階検出器5110は、睡眠覚醒センサー5130及びREMセンサー5120からの出力を使用して、例えば、患者が覚醒している、あるいは、眠っているかどうかを判定し、睡眠からの覚醒の持続時間及び程度を判定し、REM及び非REM状態を含む睡眠段階を分類し、かつ、各種の睡眠段階の持続時間を判定することができる。
一実施形態では、REMセンサー5120及び睡眠覚醒センサー5130の一方又は両方は、患者の外部に配置されており、かつ、睡眠/睡眠段階検出器5110は、移植可能であり、あるいは、移植可能な構成要素を含んでいる。別の実施形態では、REMセンサー5120及び睡眠覚醒センサー5130の一方又は両方は、全体が、あるいは、部分的に、移植可能であり、かつ、睡眠/睡眠段階検出器5110は、患者の外部に配置されている。また別の実施形態では、REMセンサー5120、睡眠覚醒センサー5130、及び睡眠/睡眠段階検出器5110は全て、移植可能な構成要素を含んでいるか、あるいは、全体が移植可能である。
睡眠段階分類システム5100の構成要素は、無線通信を用いることが可能である。例えば、REMセンサー5120及び睡眠覚醒センサー5130は、無線通信リンクを用いて、睡眠/睡眠段階検出器5110に結合することができる。一例では、センサー5120、5130のうちのいくつか又は全ては、無線プロプライエタリ又は無線ブルーツース通信リンク等の遠隔通信機能を使用する。
睡眠/睡眠段階検出器5110は、各種の睡眠段階と接続して、患者反応を学習することによって、睡眠段階をアダプティブに分類することができる。一例では、睡眠/睡眠段階検出器5110は、センサー信号レベルを予め定められた閾値と比較することによって、睡眠段階の分類を行なうことができる。初期閾値は、個人の一グループから出た臨床データを用いて、あるいは、患者特異的なデータを用いて、確定することができる。初期閾値が確定された後は、睡眠/睡眠段階検出器5110は、閾値を更新して、ある時間に亘って患者から獲得されたデータに基づいて、より敏感、かつ(あるいは)、より正確な睡眠段階の分類を行なうことができる。睡眠段階閾値は、特定の睡眠段階と関連したセンサー出力レベルの最近の履歴によって、更新することができる。このプロセスには、ある時間に亘りデータを収集して、患者の睡眠パターンを判定し、かつ、睡眠パターンに基づいて閾値を調整することが含まれていてよい。このプロセスによって、最初に確定された閾値(例えば、加速度計出力の睡眠開始閾値、又はEMGセンサー出力のREM睡眠閾値)は、センサー出力のレベルと患者の睡眠段階との間の関係について、患者から追加のデータが獲得されるにつれて、修正することができる。
図52は、本発明の実施形態により実現される睡眠段階分類システムを利用する睡眠段階弁別回路5200を示すブロック図である。睡眠段階弁別回路5200は、例えば、睡眠段階インフォームド診断モニタリング及び(又は)診断試験を行なって、患者の生理系の機能を査定するのに使用できる。このような診断モニタリング又は試験は、例えば、心臓及び呼吸系を含む、一つ又はそれ以上の生理系を含んでいてよい。追加的にあるいは別法として、睡眠段階弁別回路5200は、睡眠段階インフォームド治療(例えば、心臓リズム治療、呼吸治療、又は睡眠段階の分類によって増強された他のタイプの治療)を患者に与えるのに使用できる。さらに、睡眠段階弁別回路5200は、睡眠段階インフォームド治療装置の試験を行なうのに使用できる。睡眠段階弁別回路5200の用途は、純粋に又は主として診断上の用途であってよく、純粋に又は主として治療上の用途であってよく、あるいは、治療上の動作と診断上の動作との組合せを含んでいてよい。
睡眠段階弁別回路5200は、各種のセンサー5205、5210、5215に結合された医療用装置5201を含んでいる。センサー5205、5210、5215は、睡眠段階の分類、及び医療用装置5201によって行なわれる治療上及び(又は)診断上の動作と接続して使用される生理学的な情報を与える。睡眠段階センサー5205は、骨格筋無緊張等のREM変調状態を検出することができるセンサーを含んでいる。患者の睡眠覚醒状態を示す一つ又はそれ以上のセンサー(例えば、患者活動センサー)を含む追加の睡眠段階センサーも使用できる。
医療用装置5201は、例えば、患者の心臓及び(又は)呼吸機能を含む患者の生理系の一つ又はそれ以上の局面を検出するよう構成されたセンサー5210、5215に結合することもできる。各種の構成では、医療用システム5200は、心臓及び(又は)呼吸治療を含む患者への治療をモニタリングし、試験し、又は行なうことができる。一インプリメンテーションでは、心臓センサー5215(例えば、心臓電極)を使用して、心臓の電気活動を感知することができる。心臓系センサーは、例えば、患者の心臓組織に電気的に結合された、患者内部又は患者外部の心臓電極を含んでいてよい。
医療用装置5201は、患者の呼吸機能と関連した状態を検出することができる一つ又はそれ以上の呼吸系センサー5210に結合することができる。一実施形態では、患者の呼吸機能は、経胸郭インピーダンスセンサーを用いて、モニタリングすることができる。経胸郭インピーダンスは、呼吸吸息時に増大し、かつ、呼吸呼息時に減少する患者の呼吸努力を追跡する。経胸郭インピーダンス信号は、例えば、患者の呼吸の一回換気量(TV)、分時換気量(MV)、及び(又は)他の呼吸パラメータを判定するのに使用できる。ここで説明した心臓及び呼吸システムセンサー以外の、又はそれらに加えた、センサーが、患者の心臓及び(又は)呼吸機能を検出するのに使用できる。
睡眠/睡眠段階検出器5220は、睡眠段階センサー5205からの情報を使用して、例えば、睡眠の開始、終結、REM及び非REM状態を含む、患者の睡眠の状態を判定する。睡眠/睡眠段階検出器5220によって生成された情報は、医療用装置5201の他の構成要素が、患者の睡眠段階とコーディネートされた治療、試験、及び(又は)モニタリングを行なうのに使用できる。
睡眠段階情報は、睡眠/睡眠段階検出器5220に結合された治療モジュール5230に供給してよい。治療モジュール5230は、睡眠段階インフォームド治療の患者への送達を制御する。例えば、心臓治療は、睡眠段階分類情報を用いて、REM又は他の催不整脈睡眠期間中に、心臓不整脈治療を行なうよう、コーディネートできる。睡眠段階分類はまた、例えば、睡眠インフォームド治療の送達と接続して、患者が眠っている間の呼吸障害の発症を防止又は低減するのに使用できる。他のタイプの治療も、睡眠段階の分類を用いて増強できる。
睡眠/睡眠段階検出器5220は、睡眠段階センサー5205、呼吸系センサー5210、心臓系センサー5215、及び(又は)医療用装置5201の他の構成要素から獲得された履歴的なデータを収集し、かつ、格納するよう構成されたモニタリングユニット5250に結合できる。モニタリングユニット5250は、一つ又はそれ以上の患者状態を追跡し、かつ、各種の生理学的なプロセスの分析で使用されるデータを供給できる。モニタリングモジュール5250は、各種の生理系の傾向を査定する際に有用なデータを収集できる。データの傾向調査は、患者の生理学的な状態の漸次的な変化、特に睡眠によって、又は特定の睡眠段階によって変わるそれらと組み合せて、睡眠段階の分類を同定するのに使用できる。
試験モジュール5240は、診断試験を制御し、かつ(あるいは)、装置試験を制御して、医療用装置5201の動作を維持又は改善するため、医療用装置5201内で実現してよい。睡眠/睡眠段階検出器5220からの情報は、診断試験及び(又は)装置試験が、患者の睡眠又は覚醒状態と適切に一致する、又は睡眠の特定の状態に適切に一致することを保証するため、試験モジュール5240により使用される。
診断試験は、患者の生理系のうちの一つ又はそれ以上の働きを調査するのに使用できる。診断試験は、患者の治療(例えば、心臓リズム治療)の一つ又はそれ以上のパラメータの変更、及び患者に対する変更の衝撃の査定を含んでいてよい。例えば、患者の治療措置は、睡眠中に、又は特定の睡眠段階中に、変更して、患者に対する変更の影響を判定してよい。
診断試験の方法論は、患者の生理学的な反応の一般的な行動を、各種の睡眠段階と接続して判定するのに、睡眠段階の分類を使用する場合がある。このようなプロセスには、生理学的なプロセスの正常な変動に対する患者の内因性の反応を判定することが含まれていてよい。また、装置ベースの刺激に対する患者の誘起された生理学的な反応も判定してよい。
睡眠コーディネーテド診断試験の一インプリメンテーションでは、非REM睡眠は、比較的制御された状況下で自動又は医師活性化診断試験を行なう機会を与えることができる。医療用装置5201は、患者の活動が低い場合、非REM睡眠中に診断試験を行なうことができる。一構成では、医療用装置5201は、非REM期間中に特定の心臓ペーシング措置を修正又は実行して、患者の心臓系に対するそのような修正の影響を判定することができる。
診断試験に加えて、各種の装置試験手順を、非REM睡眠中等の患者の活動が低い間に、好んで行なうことができる。例えば、心臓リズム管理治療を与える医療用装置5201は、非REM睡眠状態中に装置試験を行なって、ペーシング措置を改善又は修正することができる。一インプリメンテーションでは、ペースメーカーは、非REM睡眠中に試験を行なって、デュアルチャンバー又は両室装置のAV遅延等のペーシングエスケープ間隔を最適化することができる。別の例では、ペースメーカーは、非REM睡眠中に行なわれる捕獲閾値試験に基づいて、ペーシングエネルギーレベルを調整することができる。また別の実施形態では、心臓リズム管理システムは、非REM睡眠を低患者活動の好都合な期間として使用して、各種の心臓不整脈を同定するのに使用される心臓波形の形態学的なテンプレートを獲得又は更新することができる。
図53のフローグラフは、本発明の実施形態により睡眠段階の分類を行なう方法を示す。該方法には、少なくとも一つのREM変調信号(例えば、筋無緊張によって変調された信号)を検出すること5310が含まれている。REM変調信号が、予め定められたREM睡眠閾値と一致した5320場合は、システムは、REM睡眠開始が、以前に宣言された5330かどうかを判定する。REM睡眠開始が、以前に宣言されなかった5330場合は、システムは、REM睡眠開始を宣言する5350。
REM変調信号が、予め定められたREM睡眠閾値と一致せず5320、かつ、REM睡眠開始が、以前に宣言された5360場合は、REM睡眠停止が、宣言される5370。REM変調信号が、REM睡眠閾値と一致せず5320、かつ、REM開始が、以前に宣言されなかった5360場合は、システムは、REM睡眠の開始を検出するためのREM変調信号を引き続いて感知する5310。
図54のフローグラフは、本発明の実施形態により睡眠段階を分類するためのREM変調状態と組み合せて、睡眠覚醒状態を使用する方法を示す。このインプリメンテーションによれば、システムは、患者活動信号を閾値と比較することにより、睡眠開始及び睡眠停止を判定する。睡眠開始及び睡眠停止の検出の各種の方法(例えば、ここで説明する方法論)は、本発明の睡眠段階の分類方法と併用してよい。
図54に示した方法には、REM変調信号を用いて、REM睡眠の開始及び停止を判定することが含まれている。REM睡眠期間は、REMの開始と停止との間の間隔として分類することができる。非REM睡眠期間は、REM睡眠として分類されない睡眠の開始と停止との間の間隔として分類することができる。
患者の活動レベルに関連した信号(例えば、加速度計信号)が、検出され5405、かつ、予め定められた睡眠閾値と比較される5410。患者の活動レベルが、睡眠閾値と一致した5410場合、及び、睡眠開始が、以前に宣言された5415場合は、システムは、REM変調信号を検出する5425。患者の活動レベルが、睡眠閾値と一致しなかった5410場合、及び、睡眠開始が、以前に宣言された5445場合は、睡眠停止が、宣言される5450。患者の活動レベルが、睡眠閾値と一致した5410場合、及び睡眠開始が、以前に宣言されなかった5415場合は、システムは、睡眠開始を宣言し5420、かつ、REM変調信号を感知する5425。
REM変調信号レベルが、REM睡眠閾値と一致し5430、かつ、REM睡眠開始5435が、以前に宣言されなかった場合は、REM睡眠開始が、宣言される5440。REM変調信号レベルが、REM睡眠閾値と一致せず5430、かつ、REM開始が、以前に宣言された5455場合は、REM睡眠停止が、宣言される5460。
図54に示した方法を用いて、睡眠の開始、停止、REM、及び非REM睡眠を検出することができる。REM及び(又は)非REM睡眠の期間は、前述のように、多数の診断上及び治療上の動作と有利に併用できる。図55は、本発明の実施形態により、治療送達及び試験との協同で睡眠段階の分類を使用するプロセスを示すプロセスフロー図である。
図55のプロセスフロー図で示したように、システムは、心臓信号を検出し5560、かつ、拍動から拍動への方式で、心臓信号を分析する5550。拍動から拍動への心臓信号分析5550は、例えば、速度及び(又は)形態学的な分析手法に基づいて、不整脈検出5565を行なうのに使用できる。検出された不整脈(もし有る場合は)のタイプにより、適切な治療5575を心臓に送達することができる。一インプリメンテーションでは、患者のリズムを血行力学的に十分な速度で維持するため、徐脈ペーシング治療を心臓に送達することができる。他の例では、検出された心臓頻脈性不整脈を処置するのに、例えば、抗頻拍ペーシング、電気除細動、及び(又は)除細動を含む各種の段階的な頻脈性不整脈治療が利用できる場合もある。
例示的なシステムは、REM変調及び睡眠/覚醒状態信号5505を利用して、睡眠段階分類5510を行なう。睡眠段階分類5510は、拍動から拍動への心臓信号分析5550と協同で使用して、睡眠段階インフォームド不整脈分析5555を実行し、したがって、心臓不整脈治療5575の送達を増強することができる。一例では、徐脈ペーシング治療は、患者が眠っていると判定された場合、より低いペーシング速度に切り換える能力によって増強することができる。このような手続きは、例えば、装置の寿命時間を増大し、かつ、心臓に対するストレスを低減するという両目的に有利である場合がある。さらなる例では、予防的な不整脈治療5575は、睡眠中に、又は、将来の不整脈現象の予測に基づいて、例えば、催不整脈睡眠段階5565の検出時に送達することができる。一例では、予防的な不整脈治療は、REM睡眠中に、又は、睡眠からの覚醒中に、より頻繁に生じることが知られている頻脈性不整脈を防ぐために送達することができる。
睡眠段階の分類は、睡眠・呼吸障害を終結又は防ぐための治療と併用してもよい。各種の治療は、例えば、呼吸通路への組織の崩壊を防ぐための連続的な正の空気圧、神経又は筋肉の電気刺激、及び心臓ペーシング治療を維持することを含み、睡眠・呼吸障害を処置するのに実行してよい。呼吸障害は、患者が眠っている場合に生じる可能性がより大きいため、呼吸障害検出又は予測5532は、本発明の実施形態により、睡眠段階インフォームド呼吸分析5525を用いることによって増強することができる。
呼吸障害の検出は、患者の呼吸サイクルを表わす呼吸信号を検出し5530、かつ、各呼吸5520を分析することによって、行なうことができる。一インプリメンテーションでは、例えば、低呼吸及び無呼吸を含む呼吸障害は、経胸郭インピーダンスセンサーによって作り出される呼吸波形出力をモニタリングすることにより、検出することができる5532。
患者の呼吸(経胸郭インピーダンス信号によって示される)の一回換気量(TV)が、低呼吸閾値以下に落ちた場合は、低呼吸現象が、宣言される。例えば、低呼吸現象は、患者の一回換気量が、最近の平均一回換気量又は他のベースライン一回換気量値の約50%以下に落ちた場合に、宣言される場合がある。患者の一回換気量が、さらに、無呼吸閾値(例えば、最近の平均一回換気量又は他のベースライン値の約10%)まで落ちた場合は、無呼吸現象が、宣言される。
呼吸障害を検出する5532別の方法には、患者の呼吸パターンを分析することが含まれている。この方法によれば、患者の呼吸サイクルは、吸息、呼息、及び非呼吸の期間を含むいくつかの期間に分割される。吸息、呼息、及び非呼吸の呼吸期間は、各種の呼吸障害と一致するパターンについて分析される。
ここで説明するように、睡眠・呼吸障害は、呼吸障害の可能性を増大させる多数の患者状態に基づいて、予測することができる。患者を呼吸障害に罹らせる状態には、他の状態のなかでも、例えば、大気汚染、アルコール使用、及び肺うっ血が含まれている。呼吸障害を生ずる可能性のより大きい病因状態に加えて、各種の前兆状態が、呼吸障害の発症が差し迫っていることを判定するのに使用できる。例えば、血液化学、過換気、及び以前の呼吸障害発症の規則的な周期性を使用して、呼吸障害の差し迫った開始を予測することができる。呼吸障害が、検出又は予測された5532場合は、呼吸障害を終結するため又は防ぐため、適切な治療5534を与えることができる。
睡眠段階の分類5510は、例えば、診断試験及び(又は)治療装置パラメータの試験を含む各種の試験手順を行なう5585ための好ましい時間の期間を同定するのに使用することもできる。各種のインプリメンテーションでは、睡眠段階インフォームド診断試験は、患者の自律神経性の統合性を査定するための試験が可能である場合もある。睡眠段階の分類は、さらに、ストレス試験の代理としてのREM発症の使用を可能にし、かつ、制御された状態下で心血管系を日常的に撹乱する機会を認識することを可能にする場合がある。
睡眠段階の分類は、患者の活動が低い間に、治療装置の一つ又はそれ以上のパラメータを試験する機会も与える。このような試験は、例えば、心臓不整脈検出と併用すべき、心臓ペーシング装置の捕獲閾値試験及び心臓信号形態テンプレートの獲得を含んでいてよい。したがって、睡眠段階の分類は、より効果的な治療、よりよい診断情報、及び改良された診断機能及び予測機能を得るのに使用できる。
図56は、本発明の実施形態により睡眠段階インフォームド治療を行なうのに使用できる医療用システムを示す。図56のブロック図は、機能ブロックに分割された医療用システム5600を示す。当業者には、これらの機能ブロックを、構成でき、かつ、実現できる多くの可能な構成が存在することが、理解できよう。図56に示した例は、一つの可能な機能構成である。
図56は、ハウジング5690内に収納され、かつ、心臓不整脈に対する治療を行なうよう構成された移植可能な心臓パルス発生器5601を示す。呼吸障害に対する治療、及び徐脈ペーシング、抗頻拍ペーシング、除細動、及び電気除細動を含む心臓リズム治療、を含む各種の心臓電気治療を、本発明の実施形態による睡眠段階の分類と協同で実現することができる。
オプションとして、医療用装置5600は、呼吸障害(例えば、睡眠・呼吸障害)を検出し、かつ、呼吸障害を緩和するための治療を行なうよう構成することもできる。心臓ペーシング、及び(又は)、連続的な正の空気圧(CPAP)、神経刺激、筋肉刺激又は呼吸障害を処置するための他の治療等の他のタイプの呼吸障害治療を含む呼吸障害治療が、心臓パルス発生器5601の構成要素により、制御又は提供可能である。
図56は、心臓パルス発生器5601で実現される睡眠段階分類システムを示すが、本開示で説明する構成、特徴、及び特徴の組合せは、多数の医療用装置で実現できることが分かる。睡眠段階の分類は、各種の診断装置及び治療装置と接続して実行でき、かつ、このような実施形態及び特徴は、ここで説明する特定の装置に限定されない。
さらに、各種の実施形態は、移植可能な制御システム及び移植可能なセンサーを有する装置又はシステムを含んでいるが、本発明の睡眠段階分類の方法論を利用する治療又は診断システムは、制御システム又は制御システムの構成要素が、患者に対して外部的に配置されるように構成可能であることが分かる。センサー及び制御システム(特に、患者睡眠段階分類システム)は、患者外部の構成要素、患者内部の構成要素、又は、患者外部の構成要素と患者内部の構成要素との組合せを含んでいてよい。
図56に示した実施形態では、移植可能なパルス発生器5601は、各種の不整脈状態を処置するための心臓リズム治療5642を行なうための回路を含んでいる。心臓不整脈治療は、心臓によって作り出される電気信号を検出し、不整脈の信号を分析し、かつ、不整脈を終結又は低減するための適切な治療を行なうことによって実行される。パルス発生器5601は、患者の心臓に電気的に結合された感知及び治療電極5650、5622を有する心臓リードシステムに結合されている。心臓リードシステムの感知及び治療電極5650、5622は、心臓内又は心臓の周囲に配置された一つ又はそれ以上の電極、並びに、パルス発生器5601のハウジング5690又はヘッダー上に配置された一つ又はそれ以上の電極を含んでいてよい。一構成では、感知に使用される電極は、治療送達にも使用される。別の構成では、感知電極とは異なる治療電極の一セットが、使用される。
心臓リードシステムの感知電極5650により感知された心臓信号は、心臓不整脈を同定するよう構成された不整脈分析ユニット5656に結合される。不整脈分析ユニット5656は、睡眠段階プロセッサ5652から出た情報を使用して、睡眠段階インフォームド不整脈検出を行なう。心臓不整脈が検出された場合、治療ユニット5642は、検出された不整脈を処置するための多数の治療を行なうことができる。
心臓治療は、遅すぎる心臓リズムを処置するよう制御されたペーシング治療を含んでいてよい。この状況では、治療ユニット5642は、心臓リードシステム5650のペーシング電極を介して、一つ又はそれ以上の心臓の部屋への周期的な低エネルギーペーシングパルスの送達を制御する。ペーシングパルスは、心臓の周期的な収縮が、血行力学的に十分な速度で維持されることを保証する。
心臓治療は、心臓リズムが速すぎる場合、頻脈性不整脈を終結するための治療を含んでいてもよい。不整脈分析ユニット5656は、頻拍及び(又は)細動を含む頻脈性不整脈の発症を検出し、かつ、処置する。不整脈分析ユニット5656は、各種の頻脈性不整脈と一致する心臓リズムを認識する。頻脈性不整脈が同定された場合、治療ユニット5622は、心臓リードシステム5650の除細動電極を介して、高エネルギー電気刺激を心臓に送達することにより、不整脈を終結することができる。
適切な心臓治療のインプリメンテーションは、本発明の実施形態による睡眠段階プロセッサ5652により決定された睡眠段階の分類を用いて、増強することができる。前述のように、睡眠段階の分類を使用して、最適な不整脈治療を決定することができる。一例インプリメンテーションでは、心臓治療は、REM又は他の催不整脈睡眠期間中に、心臓不整脈を防ぐための睡眠段階プロセッサ5652からの信号により、トリガすることができる。別の例では、患者が眠っていることを睡眠段階プロセッサ5652が示した場合に、徐脈ペーシング措置の速度下限を修正することができる。
睡眠段階プロセッサ5652は、少なくとも一つのREM変調信号を含む一つ又はそれ以上の睡眠関連の信号に基づいて、睡眠段階の分類を行なう。図56の例示的な実施形態では、筋無緊張センサー5648(例えば、EMGセンサー)は、睡眠段階プロセッサ5652に、REM変調信号を供給する。追加的に、患者の活動に応答する信号を、REM変調信号と組み合せて使用して、睡眠段階の分類を増強することができる。図56に示した例インプリメンテーションでは、患者活動信号は、加速度計5646により供給される。
医療用装置5600は、呼吸系分析5654を行なうための構成要素をオプショナルに含んでいてよい。一実施形態では、患者の睡眠段階についての知識により、患者の呼吸パターンを分析して、呼吸障害の検出された発症を緩和するための、あるいは、睡眠・呼吸障害の発生を防ぐための、適切な治療を決定してよい。
経胸郭インピーダンスセンサー5644は、患者の呼吸サイクルを表わす信号を生ずるよう、実現してよい。呼吸分析ユニット5654は、患者の呼吸パターンを分析して睡眠・呼吸障害の発症を検出する際、睡眠段階プロセッサ5652によって与えられる睡眠段階の情報を使用する。心臓電気刺激治療は、睡眠段階の分類、呼吸分析、及び、オプショナルには、心臓系分析に基づき、睡眠無呼吸、低呼吸、又は他の形態の呼吸障害を含む呼吸障害を緩和又は防止するため、心臓電極5622を介して、患者に送達してよい。一実施形態によれば、呼吸障害に対する予防治療は、患者が眠っていることを睡眠段階分類プロセッサが示す場合に、又は特定の睡眠段階の検出時に、開始してよい。
図57A〜Dは、本発明の実施形態により、移植可能なペースメーカー又は移植可能な電気除細動器/除細動器等の、移植された医療用装置5700に、機械的に結合された筋無緊張センサーの各種の構成を示す。移植可能な医療用装置5700は、医療用装置の回路、及び、リードシステム5760を医療用装置5700の回路に結合するためのヘッダー5710を収納するハウジング5720を含んでいてよい。
筋無緊張センサーは、例えば、それぞれ図57A及び57Bに示すように、医療用装置5700のハウジング5720上に配置された筋電図(EMG)電極5730又は力応答性センサー5740を用いて、実現してよい。図57Cは、医療用装置5700のヘッダー5710上に配置された筋無緊張センサー5750を示す。別法として、筋無緊張センサー5770、例えば、EMG電極又は歪ゲージ、は、図57Dに示すように、リードシステム5760上に配置するか、あるいは、カテーテル又はリードシステム5760を介して、医療用装置5700に結合してよい。
自律神経性の覚醒の検出
図2の心臓刺激治療システムは、睡眠質モニター254を含んでいてよい。睡眠質アセスメントには、睡眠からの覚醒、睡眠呼吸障害の発症、夜間の四肢運動、並びに心臓、呼吸、筋、及び神経系の働きを検出すること、及び、査定することが含まれていてよい。睡眠質モニタリングは、各種の睡眠障害に関連した重要な情報を与えることができ、かつ、睡眠障害を処置するのに使用される治療を適合化するのに使用できる。
表面的には、睡眠は、意識喪失の期間によって特徴づけられる一体化した現象とみなすことができる。より詳細に調べた場合は、睡眠期間は、一連の現象又は段階を含むものということができる。例えば、睡眠は、一般に、急速眼球運動(REM)睡眠及び非REM(NREM)睡眠を含む各種の睡眠の段階に分割される。非REM睡眠は、さらに、例えば、段階1、段階2及び段階3の非REM睡眠に細分される。
睡眠の質の一指標は、睡眠中に経験される覚醒回数である。覚醒は、睡眠中に生じ、かつ、非REM睡眠中のEEG信号の変化及びREM睡眠中のEEG及びEMG信号の変化に基づいて同定できる現象である。覚醒現象は、結果的に覚醒になる場合とならない場合がある。患者は、睡眠中に覚醒現象を経験し、かつ、覚醒しない場合がある。
一インプリメンテーションでは、睡眠からの覚醒は、例えば、睡眠が以前に検出されたと仮定して、非REM睡眠中の患者のEEG信号の指定された時間期間の間のより高い周波数への移行に基づいて、同定されてきた。REM睡眠中の覚醒は、筋電図(EMG)信号の変化又は身体運動に加えて、上に定義したEEG覚醒によって同定されてきた。EEG信号の変化に基づいて同定された覚醒は、患者の自律神経系の活性化を包含する。
睡眠中の患者の自律神経系の活性化は、ここで自律神経性の覚醒現象と呼ぶ覚醒現象を同定するのに使用できる。自律神経性の覚醒現象は、患者の自律神経系の過渡的な活性化を含む自律神経性の覚醒反応によって同定できる。自律神経性の覚醒反応は、患者のEEG信号に対する検出可能な変化となる場合とならない場合がある。
自律神経性の覚醒現象は、なかんづく、心拍数、血圧、心臓出力、末梢血管狭窄、交感神経トラフィック、及び細動脈のサイズ等の、自律神経性の生理学的なパラメータに影響する睡眠中の過渡的な変化を含んでいる。例えば、自律神経性の覚醒現象は、収縮期の血圧の約4 mm Hgの増加及び(又は)心拍数の約4拍動/分の増加という変化に基づいて検出することができる。前に述べたように、自律神経性の覚醒現象は、睡眠中に始まり、かつ、覚醒になる場合とならない場合がある。したがって、患者は、覚醒状態を達成することなしに、眠っている間に、多数の自律神経性の覚醒現象を経験することができる。それどころか、これらの自律神経性の覚醒現象は、患者の睡眠を破壊し、かつ、睡眠の質を劣化させる。
自律神経性の覚醒現象についての情報は、メモリに格納し、かつ(あるいは)、別個の印字又は表示用装置に送信できる。自律神経性の覚醒現象についての情報は、睡眠障害を診断し、かつ(あるいは)、心臓刺激治療、薬物治療、神経性の刺激治療、及び(又は)呼吸治療等の患者治療を調整するのに使用できる。自律神経性の覚醒現象を含む睡眠情報の傾向を調査すること、及び、睡眠情報と睡眠障害現象とを相関させることは、ある範囲の睡眠障害を被っている患者に対する適切な治療を判定し、かつ、維持するのに役立つ場合がある。
多くの睡眠障害現象(例えば、呼吸障害現象及び運動障害現象)は、自律神経性の覚醒現象を伴う。これらの自律神経性の覚醒は、正常な睡眠パターンを破壊し、かつ、慢性の高血圧の発生に関与する場合がある。自律神経性の覚醒反応は、脳波(EEG)センサー、筋電図(EMG)センサー、及び(又は)自律神経系の変化に敏感な他のセンサーによって生ずる信号で見ることができる場合がある。
本発明の実施形態によれば、患者の自律神経性の覚醒反応に関連した情報を収集し、かつ(あるいは)、分析することができる。自律神経性の覚醒現象の同定は、睡眠障害現象の検出及び(又は)検証、毎夜の覚醒回数の傾向調査、及び、覚醒及び睡眠障害現象に基づく覚醒指標及び(又は)複合指標等の各種の指標の作成を含む、各種の目的に使用できる。覚醒情報は、収集し、かつ、睡眠及び(又は)睡眠障害の評価の際に使用できる。
頻繁な覚醒は、睡眠呼吸障害等の睡眠障害を含む多数の医療障害を示す。交感神経系の頻繁な覚醒は、慢性の高血圧又は他の医療問題に至る場合がある。個々の、かつ(あるいは)、凝集した覚醒を検出する能力は、呼吸障害を含む各種の医療障害を診断する際に使用できる。患者が呼吸障害を処置する治療を受ける場合は、覚醒数を数え、かつ、傾向調査する能力も、治療の有効性についての情報をもたらす。例えば、治療が送達された後で、覚醒数が減少した場合は、治療は、呼吸障害に対して効果的な処置を与えた、と想定することができる。さらに、治療の送達に続く覚醒の検出は、治療制御にフィードバックを与えるのに使用できる。
ここで説明する方法論には、覚醒情報を呼吸障害情報と組み合わせて使用することが、含まれている。例えば、システムは、覚醒を引き起こす呼吸障害現象と覚醒を引き起こさない呼吸障害現象とを弁別する機能を有していてよい。覚醒の検出で、睡眠中に生じる覚醒の傾向調査が可能になる場合がある。覚醒を伴う呼吸障害現象は、最も破壊的と考えられる。なぜなら、患者は、覚醒の繰返しにより、静穏な睡眠を取れなくなるからである。ある患者は、覚醒状態中に、引き続き呼吸障害現象を経験する。覚醒状態中に生じる呼吸障害現象を無視するのが望ましい場合もある。覚醒を検出し、かつ、引き続いて検出される覚醒中の呼吸障害現象を無視する能力は、呼吸障害指標、例えば、無呼吸/低呼吸指標の正確さを向上させる場合がある。
覚醒検出システムは、例えば、自律神経性の覚醒と関連した筋肉緊張度の変化によって変調された信号を発生するセンサーを含んでいてよい。このような信号は、例えば、筋電図センサー、又は、胸筋等の骨格筋と接触させて、あるいは、その近くに配置された歪ゲージを用いて、発生させることができる。該センサーは、例えば、ペースメーカー、除細動器、心臓モニター、心臓再同期器等の移植可能な心臓リズム管理システム等の移植可能な装置上に配設してよい。
筋肉緊張度センサーに加えて、又は、その代わりに、他のセンサーを、覚醒検出と接続して、使用してよい。例えば、加速度計を使用して、覚醒と相関した患者運動を検出してよい。電位図又は他の心臓センサーを使用して、覚醒と関連した各種の心臓パラメータを検出してよい。例えば、心拍数は覚醒時に増大し、AV遅延は覚醒時に減少し、かつ、心拍数の可変性は、覚醒と関連した自律神経性の緊張度の変化によって修正される。心臓出力は、覚醒中に増大し、これは、インピーダンスセンサーを介して測定できる。例えば、リードベースの圧力計によって測定される血圧は、覚醒によって変調され、かつ、覚醒検出の際に利用できる。末梢動脈トノグラフィが、覚醒検出の際に使用できる。細動脈のサイズ(これは、フォトプレチスモグラフィによって測定できる)は、交感神経系の活性化による覚醒時に減少する。覚醒によって変調された交感神経トラフィックは、移植可能な装置に結合されたマイクロ電極を用いて感知できる。
一実施形態によれば、覚醒検出器は、患者の神経系の変化を検出するよう構成された回路を含んでいる。変化は、交感及び(又は)副交感神経系の変化を含んでいてよい。覚醒検出器は、個々の覚醒現象の存在、凝集した覚醒の存在、又は個々の覚醒と凝集した覚醒、両方の存在を検出するよう構成されていてよい。
例えば、一インプリメンテーションでは、センサーは、覚醒現象と同時期的に変調される状態を感知することができる。このインプリメンテーションでは、システムは、例えば、覚醒現象の発生中の、又は、そのやや後の個々の覚醒現象を検出することができる。別のインプリメンテーションでは、センサーは、ある時間期間に亘って生じる多重覚醒現象の凝集した影響によって変調された状態に敏感であってよい。このようなインプリメンテーションでは、個々の覚醒の検出は、行なわれる場合と行なわれない場合がある。センサーは、多重覚醒の発生によって引き起こされる生理学的な状態の変化を検出できる。生理学的な状態の変化は、覚醒検出器により、多重覚醒現象が、ある時間期間に亘って生じたことを判定するのに使用される。ある時間期間に亘る発生を示す多重覚醒現象の代表的な状態のセットは、なかんづく、心拍数の可変性、血圧、AV遅延、細動脈のサイズ、交感神経活動を含んでいてよい。このリストは、限定的ではなく、システムによって他の状態が感知されて、多重覚醒現象の発生が判定される場合がある。
治療アセスメントプロセッサ260(図2)は、覚醒情報を評価し、かつ(あるいは)、覚醒情報を用いて値又は指標を判定するための機能性を含んでいてよい。例えば、治療アセスメントプロセッサ260は、睡眠期間又は他の指定された時間期間内に生じる覚醒回数を判定することができる。治療アセスメントプロセッサ260は、覚醒指標(単位時間当たりに検出される覚醒数)、無呼吸/低呼吸指標(単位時間当たりに検出される無呼吸数又は低呼吸数)、又は他の指標を判定することができる。さらに、治療アセスメントプロセッサ260は、睡眠障害現象を評価して、覚醒が、睡眠障害現象と関連しているかどうかを判定する。例えば、睡眠障害現象が検出された後の予め定められた時間期間内に覚醒が検出された場合は、該覚醒は、睡眠障害現象と関連している場合がある。このプロセスを用いて、睡眠障害現象と関連している睡眠からの覚醒と、睡眠障害現象と関連していない睡眠からの覚醒と、を弁別することができる。
一適用例では、例えば、覚醒回数を数え、かつ、使用することにより、覚醒指標を計算して、単位時間当たりに患者が経験する覚醒回数を数量化することができる。覚醒情報は、多数の睡眠質指標を判定するのに使用できる。覚醒情報は、睡眠呼吸障害等の夜間の睡眠障害、及び他の状態、を含む各種の障害を診断し、かつ、処置する際に使用できる。これらの覚醒数を数え、かつ、傾向調査する能力は、障害に対する患者状態についての診断情報をもたらす。例えば、自律神経性の覚醒は、高血圧を引き起こすことと関連している。高血圧の存在は、ある時間に亘る覚醒現象の傾向等の覚醒情報に基づいて、判定又は予測することができる。覚醒の傾向調査は、睡眠障害を処置するのに使用される治療を改善するのに使用できる。
覚醒は、睡眠のステージングを破壊し、睡眠の破壊、及び、結果として、日中の眠気に至る。覚醒は、患者を、REM睡眠又は深い睡眠(段階3〜4)から外に連れ出し、かつ、患者を一時的に覚醒状態にする。結果として、REM及び深い睡眠の量が限定されるが、これは、患者が、REM又は深い睡眠に入る前に、段階1〜2の睡眠を遡らなければならないためである。
一構成では、覚醒情報は、移植可能な治療装置内に配設された治療コントローラ265(図2)が使用し、治療を開始し、終結し、又は調整することが可能である。別法として、該覚醒情報は、自動又は医師指導の分析のため、APMシステム又は他の遠隔の装置に送信できる。APMシステムは、制御信号を移植された装置に送信して、移植された装置によって送達される治療を開始、終結又は修正することができる。例えば、覚醒フィードバック情報を、APMシステム、移植可能な心臓装置が使用して、覚醒情報フィードバックを用いる治療の閉ループ制御を行なうことができる。
一インプリメンテーションでは、覚醒の検出には、自律神経性の覚醒の特徴的なサイン用のセンサーが発生する信号の評価が含まれている。図31のグラフは、EEGセンサー及びEMGセンサーを用いて検出される自律神経性の覚醒反応を示す。
ここで図31に返ると、覚醒に終結する無呼吸現象を含む睡眠研究センサーアレイ出力が、示されている。覚醒検出は、交感神経系又は副交感神経系の変化を検出することができる移植可能なセンサーを用いて実行することができる。これらの変化には、短期間(すなわち、個々の覚醒と関連している変化)の場合と、長期間(すなわち、多重覚醒の凝集した影響)の場合のいずれかがある。覚醒の短期間の影響は、例えば、交感神経活動の活性化を含んでいる。交感神経性又は副交感神経性の変化、又は自律神経性バランスの変化は、例えば、心拍数可変性(HRV)(これは、心臓活動、心拍数の変化、及び(又は)AV伝導の変化を感知するよう構成された装置を用いて検出できる)によって、査定できる。
図31のグラフでは、全てのグラフの横軸は、患者の睡眠分析中の同じ時間期間である。各グラフの縦軸は、各センサーの信号振幅である。トレース3181、3182、3183、及び3184は、それぞれ、トップ、第2、第3、及び第4のトレースであり、脳波(EEG)信号を生ずるよう適合化されたセンサーからプロットされたものである。全4トレースとも明らかだが、特にトレース3181及び3182では、覚醒3194を示すEEG信号の特徴的なサインが指摘される。トレース3185は、グラフの時間期間中の心臓拍動の心電図(EKG)である。トレース3186は、グラフの時間期間中の筋肉運動を定義する筋電図である。トレース3186では、覚醒3192を示すEMG信号の特徴的なサインが特に明らかである。
トレース3187、3188、3191、及び3189は、呼吸に関連した各種のパラメータを示す。トレース3187は、経鼻の圧力、3188は、胸部の努力、3191は、腹部の努力、かつ、3189は、胸部の努力と腹部の努力との合計である。トレース3193は、患者の血中酸素飽和レベルを表わす。肺活動は、以下でさらに説明するインピーダンスセンサー及び(又は)分時換気量センサー等の内部センサーの使用により感知できる。
本発明の態様によれば、覚醒検出は、呼吸障害等の睡眠障害の検出と併用してよい。睡眠呼吸障害は、睡眠期間中頻繁に患者を睡眠から覚醒させる場合がある。したがって、睡眠障害現象には、睡眠からの覚醒が続く。一構成では、覚醒検出は、障害状態の直接検出の代理として使用できる。例えば、呼吸の破壊を検出することができる呼吸センサーを有していないシステムでは、覚醒検出は、呼吸の破壊を検出するための代理として使用できる。覚醒検出器からの情報は、睡眠障害現象、例えば、覚醒を伴う無呼吸、低呼吸を、覚醒なしで終結されるそれらから分けるのに使用できる。覚醒を伴う睡眠障害現象は、最も破壊的と考えられる。なぜなら、これらの覚醒は、正常な睡眠のコースを中断し、かつ、患者が、毎夜完全な睡眠サイクルを受けるのを妨げるからである。これらタイプの睡眠障害現象の検出は、睡眠障害現象の検出の特異性を増強し、かつ、診断及び(又は)治療を案内するものである。
覚醒情報は、呼吸障害等の睡眠障害現象に対する治療を修正するのに使用できる。各種のインプリメンテーションでは、覚醒情報及び(又は)呼吸障害情報は、治療コントローラ265(図2)が使用して、患者に送達される呼吸障害治療を修正することができる。
例えば、心臓電気治療は、移植された治療装置により与えることができる。呼吸障害の検出は、心臓電気治療を開始するのに使用できる。呼吸障害現象の終わりを示す覚醒の検出は、例えば、電気刺激治療を終結するのに使用できる。
別の例では、心臓電気治療を行ない、かつ、覚醒回数をモニターすることができる。心臓電気治療で過度の覚醒数が生じた場合は、心臓電気治療を調整又は終結してよい。
別の例では、APMシステムは、呼吸障害検出器/予測器258(図2)から睡眠障害現象についての情報を受信することができ、かつ(あるいは)、覚醒検出器から覚醒情報を受信することができる。情報は、APMシステムが自動的に評価することができるか、あるいは、患者の医師が、評価することができる。APMシステムは、制御信号を移植された装置の治療コントローラ265に送信して、患者に送達される治療を開始、終結、又は修正するのに使用できる。
各種の構成では、EMGセンサーは、心臓リズム管理装置等の移植可能な装置のハウジング又はヘッダー上に配置でき、あるいは、心臓リズム管理装置に結合されたカテーテル又はリード上に位置づけることができる。胸筋の領域に配置された装置上に位置づけられるEMGセンサーは、覚醒を検出するのに利用できる骨格筋に接近する。
図32は、本発明の実施形態により、覚醒検出に接続して実行できる各種のオプショナルプロセスを示すフロー図を示す。睡眠の検出3220は、覚醒検出プロセス3210及び睡眠障害現象検出プロセス3240に通知するのに使用できる。睡眠、睡眠障害現象、及び睡眠からの覚醒についての情報は、モニタリングされている3270。情報は、睡眠関連の障害及び(又は)他の障害を診断し3275、覚醒及び睡眠障害指標を計算し、傾向情報を生成し3280、覚醒と睡眠障害現象とを相関させ285、かつ(あるいは)、患者に送達される治療を調整する3290のに使用できる。睡眠障害現象を緩和するための治療は、睡眠障害現象3240、例えば、睡眠呼吸障害の検出時に、開始してよい3250。覚醒検出3210は、睡眠障害現象の終わりを知らせ、かつ、睡眠からの覚醒の検出に続いて、治療を終結してよい3260。
図33は、本発明の実施形態により、呼吸障害に対して心臓電気刺激を送達するための機能性を有するペースメーカー及び(又は)電気除細動器/除細動器等の心臓リズム管理(CRM)システムと協同で実現される覚醒検出器のブロック図である。システムは、部分的に、あるいは、全体が移植可能であってよい。
心臓感知回路3342、心臓電気刺激制御及び送達回路3350、呼吸障害検出器3320、覚醒検出器3360、及び睡眠検出器3330は、密封され、かつ、患者の胸部の胸筋領域内等の患者内の移植に適したハウジング内に配置されている。患者活動を検出するよう構成された加速度計3333も、ハウジング内に組み込んでよい。EMGセンサーは、覚醒センサー3335として実現されており、かつ、EMGセンサー3335が、胸筋等の骨格筋と接触して、あるいは、その近くに配置されるように、ハウジング上に配設されている。心臓内のリードシステムは、患者の心臓に電気的に結合するための心臓電極3341、及び、呼吸信号を発生させるための一つ又はそれ以上の経胸郭インピーダンス電極3342を含んでいる。
睡眠検出器3330は、加速度計3333が発生する患者活動信号、及び、経胸郭インピーダンス電極3342が発生する呼吸信号を使用して、患者が眠っているか、あるいは、覚醒しているかを判定する。
呼吸障害検出器3320は、以上でより十分に説明した患者の呼吸パターンに基づいて、呼吸障害現象を検出する。覚醒検出器3360は、EMG信号を特徴的な覚醒サインと比較し、かつ、その比較に基づいて、覚醒を検出する。呼吸障害検出及び覚醒検出は、睡眠検出器3330によって供給される睡眠/覚醒情報を用いて、増強することができる。
一実施形態では、CRMは、呼吸障害に対する治療として、一つ又はそれ以上の心臓の部屋に心臓電気刺激を与える。心臓電気治療制御ユニット3350は、睡眠検出器3330、呼吸障害検出器3320、及び覚醒検出器3360からの信号を利用して、呼吸障害に対する心臓電気刺激治療を開始し、終結し、かつ(あるいは)、調整することができる。例えば、治療制御ユニット3350は、睡眠検出器3330が、患者が眠っていると判定した場合に、呼吸障害発症を処置するためのプロセスを開始することができる。
一シナリオでは、治療制御ユニット3350は、心臓電気刺激(例えば、心臓オーバードライブペーシング)を開始して、睡眠中の呼吸障害現象の検出時に、呼吸障害を処置することができる。別のシナリオでは、治療制御ユニット3350は、睡眠が検出された場合に、心臓電気刺激を開始して、呼吸障害を処置することができる。治療制御ユニット3350は、睡眠中に呼吸障害現象が検出された場合に、心臓電気刺激を調整することができる。覚醒が検出された場合は、治療制御ユニット3350は、呼吸障害に対する心臓電気刺激治療を終結又は調整することができる。
呼吸ログブック
呼吸障害に対する治療の適合化は、呼吸障害と関連した症状、影響、及び(又は)生理学的な変化のモニタリングを含んでいてよい。図2に示した呼吸モニタリングシステム254は、呼吸障害及び(又は)呼吸の質に関連する情報を収集するのに使用でき、かつ、呼吸の質を改善するための治療措置を開発する際に有用な場合がある。
一実施形態によれば、呼吸モニターは、呼吸現象と関連した医療情報を収集し、かつ、体系化するための現象ベースのプロセスを実行する。図43は、本発明の実施形態による呼吸現象と関連した医療情報の収集を含む方法を示すフローチャートである。情報を、ユーザーがアクセスできる呼吸ログブックに格納するか、あるいは、呼吸現象を、検出し、かつ(あるいは)、予測することができる4322。現象は、呼吸障害(無呼吸、低呼吸、頻呼吸)、咳嗽及び(又は)他の呼吸リズムの不規則さ等の、いかなる検出可能な、あるいは、予測可能な呼吸現象を含んでいてもよい。
呼吸現象の検出又は予測4322に反応して、呼吸現象ログブックエントリーのための医療情報の収集4324が、開始される4324。医療情報は、現象中に、かつ(あるいは)、現象に近接する時間期間中に、収集することができる4326。情報は、現象中に、現象に先行する時間の期間中に、かつ(あるいは)、現象に続く時間の期間中に、収集することができる。ある実施形態では、情報は、呼吸現象の予測又は検出の前に収集することができる。
呼吸現象の予測又は検出に先行する医療情報の収集を容易にするため、医療情報は、例えば、連続的な、あるいは、周期的な方式でモニタリングすることができ、かつ、一時的なバッファに格納することができる。一時的な格納は、現象の予測又は検出の前に、情報、例えば、開始データを得るのに必要である。一時的な格納の持続時間は、開始データを必要とする呼吸現象により、異なる場合がある。
開始データ条件のさまざまな種類、及び、システムにおける限定された格納の現実により、システムは、一時的に格納されるデータに対して、異なる開始データ長及び異なるサンプリング速度を与えることができる。好適な一実施形態では、システムは、最も新しいデータが、最も旧いデータに取って代るように、一時的なデータを格納するためのサーキュラバッファを使用する。
呼吸情報の収集(長期メモリへの情報の格納を含んでよい)は、一度開始されると、略連続的な方式で行なうことができ、あるいは、別個の間隔中に行なうことができる。周期的な方式での長期間のデータ収集は、数日又は数週間長引く場合がある疾病又は障害の場合等、現象が、相対的に長引く場合に、有利な場合がある。収集されたデータのタイプ、データ収集頻度、及び(又は)データ収集間隔等の各種の収集パラメータは、ユーザーにより選択可能である場合がある。さらに、システムは、現象の過程に亘り、異なる状態下で、異なるデータ収集措置を使用するよう、プログラマブルである場合がある。例えば、システムは、睡眠中に、あるいは、例えば、疾病の進行の特定の段階中に、データをより頻繁に収集するよう、プログラムすることができる。システムは、例えば、ある時間間隔中では略連続的な方式で、かつ、他の時間間隔中では定期的に、データを収集するよう、プログラムすることができる。
呼吸現象に先行する医療情報の収集は、将来の現象の発生を検出又は予測するのに使用できる増強された状態の同定を容易にする。例えば、患者の呼吸を冒している現象に先行する情報の獲得は、現象の直前に存在し、かつ、現象に至る生理学的な状態の同定及びアセスメントを可能にする。一シナリオでは、患者は、無呼吸現象の前に、過換気の期間を経験する場合がある。無呼吸現象の前の呼吸情報の収集は、前兆状態としての過換気の同定を可能にする。無呼吸についての前兆状態の同定は、無呼吸の将来の発生を検出又は予測する際に、感度及び(又は)正確さの増大を容易にする。
追加的にあるいは別法として、呼吸現象に先行する医療情報は、患者をある種の呼吸現象に罹らせる状態への洞察を与えることができる。現象に先行する情報の獲得は、現象の引き金又は原因となるファクターの同定を可能にする場合がある。例えば、呼吸障害現象が、いびきの発症、又は患者体位の変化に続く場合がある。呼吸障害現象に先行する医療情報の収集は、呼吸障害現象を誘発するファクターの同定を可能にする。このような情報は、将来の現象の検出及び(又は)予測を増強するのに使用できる。
現象に続いて収集された情報は、現象の急性の影響を査定するのに使用できる。呼吸障害の発症は、例えば、胸腔内の負圧、低酸素、及び睡眠からの覚醒を含む急性の生理学的な影響と関連している場合がある。このような影響は、呼吸現象に続くある時間期間の間、検出可能である場合がある。
例えば、閉塞性睡眠無呼吸は、一般に、無呼吸のピークの数秒後に生じる睡眠からの覚醒によって終結され、気流の再開が可能になる。睡眠からの覚醒と同時に、かつ、現象の終結後ある時間期間の間連続して、交感神経活動、血圧、及び心拍数のサージが生じる。
閉塞性無呼吸現象中に、気流を発生させる努力が増大する。閉塞された気道の存在下における吸息の試みは、胸腔内の圧力の急激な減少となる。閉塞性睡眠無呼吸と関連した無益な吸息努力の繰返しは、機械的、血行力学的、化学的、神経性、及び炎症性の反応を含む一連の二次反応をトリガする場合がある。閉塞性睡眠無呼吸現象に続くデータの収集は、閉塞性無呼吸現象に対する二次反応の存在及び(又は)重症度を判定するのに使用できる。ポスト現象情報は、患者に対する二次反応の衝撃を評価する能力を増強する。
前に説明したように、閉塞性睡眠無呼吸現象は、一般に、睡眠からの覚醒によって終結される。しかしながら、覚醒は、中枢性睡眠無呼吸現象における呼吸の再開には、一般に必要ではない。中枢性無呼吸現象の場合には、覚醒は、呼吸の開始に続く。中枢性無呼吸現象に続く覚醒は、過換気を反回性に刺激し、かつ、PaCO2を無呼吸の閾値以下に減らすことによって、換気の変動の発生を容易にする場合がある。交代する過換気と無呼吸のパターンは、一度トリガされると、呼吸ドライブの増大、肺うっ血、覚醒、及び、無呼吸の閾値以上及び以下のPaCO2の変動を生じる無呼吸誘起の低酸素の組合せによって維持される場合がある。患者の意識の状態の変化、特に覚醒の繰返しによるそれ、は、呼吸をさらに不安定化する場合がある。中枢性無呼吸の現象中、及び、現象の発生の前及び(又は)後の情報の収集は、中枢性無呼吸と関連した変動の同定を可能にする場合がある。
収集された医療情報(これは、長期メモリに格納し、送信し、印字し、かつ(あるいは)、表示することができる)は、呼吸ログブックエントリー4328として、体系化される。医療情報は、各種の生理学的及び非生理学的なデータを含んでいてよい。例えば、呼吸系データ、心血管系データ、神経系データ、体位、活動、治療歴データ、環境データ(温度、高度、空気の質)及び他のタイプの医療情報は、呼吸ログブックエントリーとして体系化することができる。呼吸ログブックエントリーは、格納し、送信し、印字し、かつ(あるいは)、表示することができる。
呼吸現象ログブックは、多数のエントリーを含み、各エントリーは、別個の呼吸現象に対応していてよい。医療現象ログに含まれる現象エントリーは、なかんづく、例えば、現象のタイプ、現象の時刻/日付、現象の発生順序、現象を処置するために与えられた治療を含む各種のカテゴリーにより体系化することができる。情報を体系化するのに使用されるカテゴリーの選択は、ユーザーによりプログラマブルである場合がある。体系化された情報は、長期メモリに格納し、表示し、印字し、かつ(あるいは)、別個の装置に送信することができる。
現象についての収集された情報は、対話形式のユーザーインタフェースを介してオプショナルにアクセスすることができる4330場合がある。対話形式のユーザーインタフェースは、例えば、階層的な選択メニュー、又は他の選択方法を含む選択プロセスの活性化により、一つ又はそれ以上のログエントリーにアクセスすることができる。一インプリメンテーションでは、ユーザーは、入力機序を活性化することにより、メニューからログエントリーを選択することができる。ログエントリーの選択時、ユーザーインタフェースは、医療現象と関連した収集された呼吸情報の図表又はテキストの表示を行なうことができる。
呼吸現象ログブックの現象情報は、各種の格納方法論を用いて、長期メモリに格納することができる。例えば、呼吸現象ログブックは、フラットファイルシステム、階層的なデータベース、リレーショナルデータベース、又は分散データベースを利用することができる。現象の一グループのデータは、分析し、かつ(あるいは)、各種のフォーマットで要約してよい。図表及び(又は)テキスト要約情報は、ユーザーインタフェースで表示し、かつ(あるいは)、別様にユーザーに通信してよい。例えば、ヒストグラム、傾向グラフ、及び(又は)他の分析ツール又はフォーマットを、呼吸現象ログブックの現象エントリーに基づいて生成してよい。呼吸現象ログブック表示装置は、患者の無呼吸/低呼吸指標の傾向、毎夜の無呼吸/低呼吸及び(又は)閉塞性/中枢性現象の数のヒストグラム、睡眠段階のダイヤグラム(毎夜の睡眠の段階を示す)、夜中の心拍数傾向、夜中の酸素飽和傾向を表示する能力を有していてよい。
図44は、本発明の実施形態による呼吸現象ログブックシステム4400のブロック図である。呼吸ログブックシステム4400は、患者の呼吸を冒している現象に関連したデータを収集し、かつ、体系化するイベントドリブン方法を実現するものである。
各種の患者状態は、センサー4422、患者入力装置4423、及び(又は)情報システム4424を介してモニタリングすることができる。患者状態と関連したデータは、短期メモリ4440に格納することができる。患者状態のうちの一つ又はそれ以上は、現象検出回路4436が、呼吸を冒している現象の発生を検出又は予測するのに使用できる。呼吸を冒している現象が検出又は予測されると、現象と関連した情報の、現象情報プロセッサ4432による長期メモリ4460への長期間の格納が、開始される。例えば、現象情報プロセッサ4432は、センサー4422、患者入力装置4423、及び情報システム4424のうちの一つ又はそれ以上によって供給された情報を、現象の検出及び(又は)予測の前に、その間中に、かつ(あるいは)、後に収集することができる。各現象と関連した収集された情報は、呼吸ログブック内の呼吸ログブックエントリーとして、体系化される。呼吸ログブック、又はその部分、は、長期メモリ4460に格納し、遠隔の装置4455に送信し、かつ(あるいは)、表示装置4470で表示することができる。
図44に示した実施形態は、患者の呼吸によって変調された生理学的な状態を感知する呼吸センサー4445を含んでいる。一実施形態では、呼吸センサーは、経胸郭インピーダンスセンサーを含んでいてよい。呼吸を感知する他の方法も、可能である。このような方法は、例えば、患者外部の呼吸バンド、呼吸流量計の測定、移植可能な又は患者外部の呼吸音の検出、血中酸素レベル、及び(又は)他のプロセスの使用を含んでいてよい。呼吸センサー4445は、例えば、患者の呼吸を冒している現象の前に、その間中に、かつ(あるいは)、後で呼吸波形を獲得するのに使用できる。呼吸波形は、現象に対する呼吸ログエントリーの一構成要素であってよい。
患者を冒しており、かつ、現象と関連している各種の状態についての情報は、センサー4422、患者入力装置4423及び(又は)他の情報システム4424を用いて、獲得することができる。センサー4422は、リードを介して、あるいは、無線で、呼吸ログブックシステム4400のインタフェース4431に結合された患者内部及び(又は)患者外部センサーを含んでいてよい。センサーは、患者の呼吸系又は他の生理系を冒している各種の生理学的及び(又は)非生理学的な状態を感知することができる。患者入力装置4423は、患者が、患者を冒している状態に関連する情報であって呼吸現象ログを作成する際に有用である場合がある情報を入力することを可能にする。例えば、患者入力装置4423は、患者の喫煙、薬物使用、最近の運動レベル、及び(又は)他の患者活動、知覚及び(又は)症状に関連した情報等の、患者に既知の情報を獲得するのに特に有用である場合がある。患者入力装置によって与えられる情報は、呼吸ログブックシステム4400によって自動的に感知又は検出されない、呼吸を冒している現象に関連する患者に既知の情報を含んでいる場合がある。
呼吸ログブックシステム4400は、遠隔の計算装置及び(又は)ネットワークベースのサーバー等の、一つ又はそれ以上の情報システム4424を含んでいてもよい。現象情報プロセッサ4432は、情報システム4424にアクセスして、遠隔の計算装置及び(又は)サーバー上に格納された、あるいは、遠隔の計算装置及び(又は)サーバーによって生成されたデータベース及び(又は)他の情報源から、情報を獲得することができる。情報システム4424から獲得された情報は、呼吸を冒している現象に関連する他の情報と共に、呼吸ログブックに記録することができる。好適な一インプリメンテーションでは、呼吸ログブックシステム4400は、インターネットに接続された空気質サーバーにアクセスして、周囲汚染指標等の、環境状態に関連したデータを収集することができる。別のインプリメンテーションでは、呼吸ログブックシステム4400は、患者情報サーバーを介して、患者の治療歴にアクセスすることができる。
センサー4422、患者入力装置4423、及び情報システム4424は、インタフェース回路4431を介して、呼吸ログブックシステム4400の他の構成要素に結合されている。インタフェース4431は、センサー4422を付勢するための、かつ(あるいは)、センサーが発生する信号を検出し、かつ(あるいは)、処理するための回路を含んでいてよい。インタフェース4431は、例えば、ドライバ回路、増幅器、フィルター、サンプリング回路、及び(又は)センサーが発生する信号を調整するためのA/D変換器回路を含んでいてよい。
インタフェース4431は、患者入力装置4423、情報システム4424、装置プログラマー4455、APMシステム(図示せず)、又は他の遠隔の装置と通信するための回路4450を含んでいてもよい。患者入力装置4423、情報システム4424及び(又は)遠隔の装置プログラマー4455及び(又は)他の遠隔の装置との通信は、有線接続を用いて、又は、ブルーツース又は他の無線リンク等の無線通信リンクを介して、実行することができる。通信回路4450は、移植可能な、皮下の、皮膚の、かつ(あるいは)、非移植のセンサーを含む各種のセンサーと無線で通信する機能を有していてもよい。
呼吸ログブックシステム4400は、心臓リズム管理システム4401等の治療システムを含んでいる医療用装置の一構成要素として、オプショナルに実現することができる。心臓リズム管理システム4401は、患者の心臓に電気的に結合された心臓電極4425を含んでいてよい。心臓感知回路4420によって感知された心臓信号は、心臓リズムの各種の異常の検出及び処置の際に、使用できる。異常な心臓リズムは、例えば、遅すぎるリズム(徐脈)、速すぎる心臓リズム(頻拍)、及び(又は)心房及び(又は)心室の不十分に同期化された収縮を含んでいる心臓リズム(すなわち、うっ血性心不全の症状)を含んでいる場合がある。
不整脈が、心臓リズム管理システムによって検出された場合は、心臓治療回路4415は、ペーシング及び(又は)電気除細動/除細動パルス等の電気刺激パルスの形で、心臓に心臓治療を送達することができる。心臓信号及び(又は)心臓状態、例えば、心臓信号の使用により導き出された、あるいは、検出された不整脈状態は、呼吸を冒している現象と関連している場合がある。現象と関連している心臓情報は、呼吸ログブックシステム4400によって、獲得することができ、かつ、体系化することができる。
ユーザーインタフェースは、呼吸ログブック情報を見、かつ(あるいは)、それにアクセスするのに、使用できる。図45は、ユーザーインタフェース表示装置4500の好適な描写を示す。表示装置の領域4505は、呼吸現象についてのテキスト又は図表情報を示すのに使用できる。図45に示すように、呼吸現象のメニュー4510を提示することができ、かつ、ユーザーは、それにより、呼吸現象に関連した追加の情報にアクセスすることができる。メニュー4510は、呼吸ログブックに含まれる現象と関連したパラメータの要約を提供することができる。図45に示すように、他のパラメータ見出しの中でも、発症番号4521、日付/時刻4522、タイプ4523、持続時間4524、睡眠段階4525、及び(又は)環境4526等の一つ又はそれ以上の要約パラメータ見出しを、メニュー4510の上部に、又は別の便利な場所に提示することができる。要約パラメータ見出し4521〜4526は、プログラマブルであってよく、また、例えば、図45に示したパラメータ見出しに対する追加の、又は、それらとは別のパラメータ見出しを選択することができる。
タイプパラメータ4523は、各種の呼吸現象に対する略語を含んでいてよい。例えば、AP-C及びAP-Oは、それぞれ、中枢性無呼吸及び閉塞性無呼吸を簡略化することができ、HPは、低呼吸の略語、CSは、チェーン・ストークス呼吸の略語、かつ、RSBは、急速な・浅い呼吸の略語である。
メニュー4510でメニュー項目として表示されている呼吸現象は、発症番号、日付/時刻、持続時間、タイプ、番号によって、又は他の判断基準によって、ユーザーが選択できるものである。メニュー項目は、各種の判断基準範囲及び(又は)閾値に基づいて選択し、表示してよい。例えば、図45に示した例画面では、Modify Queryボタン4531を起動させることによって、メニュー項目として選択される異なる現象グループが選択できる。表示装置上に示したModify Queryボタン4531及び他のボタンは、例えば、音声で起動、表示装置の画面のタッチングにより起動、又は、キーボード又はポインティングデバイスの操作により起動させることができる。
一インプリメンテーションでは、Modify Queryボタン4531の起動で、日付/時刻、持続時間、タイプ、番号等による、又は他の判断基準範囲又は閾値による各種の判断基準に従って、ユーザーがメニューに提示すべき呼吸現象を選択できる対話セッションが開始される。一例では、ユーザーは、メニュー項目として提示されるべき全ての無呼吸現象を選択することができる。別の例では、ユーザーは、第1の日付と第2の日付との間に生じた全ての現象を選択することができる。また別の例では、ユーザーは、患者が、ある環境状態(例えば、周囲温度範囲及び(又は)湿度範囲)を経験する間に生じた全ての現象を選択することができる。また別の例では、ユーザーは、呼吸ログブックの全ての現象を選択することができる。選択の判断基準は、表示装置の発症クエリー選択領域4532に表示することができる。図45に示す呼吸ログブック表示装置の描写における発症クエリー選択領域4532は、全ての発症が、メニュー項目として選択されて表示されていることを示している。
メニュー4510では、ユーザーは、追加のテキスト及び(又は)図表情報が表示される呼吸現象を選択することができる。追加の情報は、選択された現象について、メニュー4510に提示された要約情報を超えるより詳細な情報を与えるものである。図45に示した好適な例図では、選択は、選択された呼吸現象の傍のチェックマーク4507によって示されている。便利さのため、表示装置は、select allボタン4551及び(又は)select noneボタン4552を含んでいてよい。select allボタン4551を起動させると、メニュー4510の全ての現象が選択される。select noneボタン4552を起動させると、メニュー4510の全ての現象がディセレクトされる。
メニューの一つ又はそれ以上の発症の選択に続いて、detailボタン4542を起動させると、選択された現象と関連した詳細なテキスト情報が、表示装置画面に提示される。詳細情報は、例えば、メニュー4510が前に占めていた画面4505の領域に表示することができる。ユーザーは、prevボタン4541及びnextボタン4543を用いて、一つ又はそれ以上の選択された現象についてのテキスト情報全体を前後にスクロールすることができる。テキスト情報は、printボタン4544の起動時に印字でき、あるいは、save to diskボタン4555の起動により、ディスク又は他の格納媒体に保存できる。
選択された現象と関連した図表情報が、signalsボタン4562の起動時に表示できる。一インプリメンテーションでは、選択された現象の間中に、その前に、かつ(あるいは)、後で獲得された呼吸波形が、前にメニュー4510のために使用されていた表示装置の領域4505に表示できる。他のパラメータ、例えば、心臓リズム、患者活動の波形が、追加的にあるいは別法として表示できる。一インプリメンテーションでは、マーク付きの波形が、表示可能である。例えば、マーク付きの呼吸波形は、現象の前に、その間中に、かつ、後で獲得された呼吸波形と共に、一つ又はそれ以上の状態の発生を示すための、呼吸波形に位置合わせした一つ又はそれ以上の記号を含んでいてよい。該記号は、呼吸特性、例えば、平均呼吸速度、呼息スロープ等と関連した数値又はテキスト記述を有していてよい。一例では、発症の持続時間、血中酸素飽和度、呼吸障害のタイプ、及び(又は)他の検出された特性等の定量化できる特性を含む呼吸障害現象の各種の特性も、呼吸波形と共に表示することができる。ユーザーは、prev及びnextボタン4541、4543を用いて、選択された現象と関連した波形全体をスクロールすることができる。
図46Aは、本発明の実施形態による、検出された呼吸障害現象に対する呼吸ログブック情報の獲得を示すタイミングチャートである。呼吸ログブックシステムは、表1に記載された患者状態等の一つ又はそれ以上の患者状態のスライディングスケールウィンドウ4610を感知し、かつ、一時的なバッファーに格納する。感知され、かつ、格納される情報の選択は、医師によりプログラマブルであってよい。獲得されるべき情報の選択は、患者の治療歴に基づいていてよい。例えば、患者が中枢性睡眠無呼吸を被っている場合は、呼吸ログブックは、呼吸障害と関連した状態を感知するようプログラムされることが好ましかろう。逆に、患者が、閉塞性睡眠無呼吸を被っている場合は、中枢性呼吸障害に対して使用された状態のセットとは異なるものを感知することができよう。
呼吸を冒している現象が検出された4615場合は、現象の前に獲得されたプレ現象情報4630が、格納される。情報は、現象中に4640、収集され、かつ、格納される。現象が終結した4645ことが検出されると、ポスト現象情報4650が、収集され、かつ、現象の終結後のある時間期間の間、格納される。現象及びポスト現象情報4640、4650は、連続方式で獲得することができ、あるいは、情報は、個別的な間隔中に獲得することができる。ポスト現象情報4650が収集された後で、獲得された情報4630、4640、4650は、呼吸現象ログブックエントリーとして、体系化される。呼吸ログブックシステムは、次の現象に対する感知を開始する。
図46Bは、本発明の実施形態による、呼吸を冒している予測された現象に対する呼吸ログブック情報の獲得を示すタイミングチャートである。呼吸ログブックシステムは、表1に記載された患者状態等の一つ又はそれ以上の患者状態のスライディングスケールウィンドウ4610を感知し、かつ、一時的なバッファーに格納する。感知され、かつ、格納される状態は、プログラマブルであり、かつ、患者の治療歴に基づいて選択してよい。例えば、感知され、かつ、格納された情報は、患者の呼吸を冒している一つ又はそれ以上のタイプの現象を予測するのに効果的に使用された情報を含んでいてよい。呼吸を冒している現象が、予測された4612場合は、プレ予測情報4620が、獲得され、かつ、格納される。呼吸を冒している現象が、検出された4615場合は、現象の前に獲得されたプレ現象情報4630が、格納される。情報4640は、現象中に収集され、かつ、格納される。現象が終結した4645ことが検出されると、情報4650が収集され、かつ、現象の終結後のある時間期間の間、格納される。プレ現象、現象及びポスト現象情報4630、4640、4650は、連続方式で獲得することができ、あるいは、情報は、個別的な間隔中に獲得することができる。ポスト現象情報4640が収集された後では、獲得された情報4620、4630、4640、4650は、呼吸現象ログブックエントリーとして、体系化される。呼吸ログブックは、次の現象に対する感知を開始する。
図45を参照して前述したように、呼吸ログブック表示装置は、図表フォーマットで提示された情報を含んでいてよい。一実施形態では、ユーザーは、例えば、マーク付き呼吸波形を選んで見ることができる。図47A及び47Bは、獲得し、かつ、呼吸ログブックで体系化できるマーク付き呼吸波形の例を示す。
図47Aは、本発明の実施形態によるマーク付き呼吸波形を示す。一実施形態では、マーク付き呼吸波形に関連した情報は、呼吸関連の状態の動くスナップショットとして、連続的に獲得することができる。別の実施形態では、マーク付き呼吸波形に関連した情報は、一つ又はそれ以上のトリガリング現象に対する反応で獲得することができる。一例を挙げれば、トリガリング現象は、データ収集を開始するための医師からの命令又は進歩した患者管理システムを介した命令を含んでいてよい。別の例では、トリガリング現象は、呼吸障害の検出、又は睡眠の検出等の各種の呼吸状態の検出を含んでいてよい。このシナリオでは、トリガリング現象は、呼吸障害現象の前の、その間中の、かつ(あるいは)、それに続く時間期間を含んでいてよいある時間間隔中に、呼吸関連のデータの収集を開始することができる。
図47Aに示すように、マーク付き呼吸波形4710は、何時呼吸現象が生じるかを、あるいは、特性が計算される時間を示すため、呼吸波形に対する場所に配置された呼吸記号を含んでいてよい。この例では、呼吸波形4710は、波形上のピーク間の時間を表わす呼吸記号4720、及び、何時低呼吸が検出されたか4730、かつ、何時低呼吸が終了したか4735(22秒後)を表わす低呼吸記号のマーク付きである。また、呼吸波形に、上で説明した呼吸特性及び(又は)呼吸障害特性を示す他の記号を重ねてよい。マーク付き呼吸波形は、表示装置に表示して、患者の医師が呼吸障害及び(又は)他の特性を見ることができるようにしてよい。
呼吸波形4710の表示に加えて、表示装置は、他の測定値及び(又は)他の波形を示すことができる。図47Bでは、心電図(ECG)4750が、呼吸波形4710の上に示されている。ECG 4750は、呼吸波形4710と時間合わせされており、かつ、例えば、呼吸及び(又は)心臓現象の発生に対応する指標を付けることができる。図47BのECG上には、感知された心室現象(Vs)及びペーシングされた心室現象(Vp)を示すマーカー4760が、表示されている。患者状態に関連したマーク付き呼吸波形及び他の波形の表示は、患者の医師が、例えば、呼吸障害現象が、正しく検出されたことを検証することを可能にする。この確認は、診断及び(又は)治療を案内するのに使用できる。心臓現象及び呼吸現象に注釈を付ける記号は、さらなる診断情報を医師に提供する。
睡眠ログブック
上で説明した呼吸ログブックと同様の手法を用いて、現象ベースの睡眠ログブックを作成することができる。睡眠ログブック情報は、患者の睡眠の質に対する呼吸障害又は呼吸障害治療の衝撃を査定するするのに使用できる。このようなアセスメントは、図2の治療アセスメントプロセッサ260によって行なうことができる。治療衝撃のアセスメントは、今度は、患者に対して適切な治療を開発するのに使用できる。
適切な治療の開発は、睡眠ログブック、呼吸ログブック、及び(又は)治療装置及び(又は)診断装置によって獲得され、かつ(あるいは)、格納されている他の情報への、装置による自動アクセスを含んでいてよい。該装置は、情報を使用して、適切な治療措置を開発することができ、かつ、この情報を治療装置に通信することができる。別の例では、医師は、睡眠ログブック、呼吸ログブック、及び(又は)どこか他のところにある情報にアクセスすることができ、かつ、治療装置と遠隔的に通信して、患者の治療を開始し、修正し、あるいは、終結することができる。
睡眠ログブックは、睡眠関連のデータを体系化するためのシステムを表わす。一実施形態によれば、各睡眠ログブックエントリーは、特定の睡眠関連の現象と関連したデータを含んでいてよい。現象は、睡眠に関連した各種のタイプの現象を含んでいる場合がある。獲得された情報のタイプ及び睡眠ログブックで表わされる睡眠関連の現象のタイプは、ユーザーによりプログラマブルであってよい。
本発明の一実施形態によれば、情報は、睡眠期間の全体に亘って、例えば、患者の代表的な睡眠時間の全体に亘って、又は、一つ又はそれ以上の特定の睡眠段階中に、連続的に又は定期的に収集できる。システムは、睡眠の検出又は特定の睡眠段階の検出の前に、その間中に、かつ(あるいは)、後で、情報の収集を開始することができる。この例では、データを収集する各睡眠期間は、睡眠ログブックエントリーとして、体系化できる。
システムは、睡眠中に生じる現象の検出又は予測に応答性の情報の獲得を開始することができる。この例では、睡眠中に生じる各現象と関連したデータは、睡眠ログブックエントリーとして体系化できる。システムは、現象中に、かつ、現象に近接した時間にデータを収集できる。例えば、データは、検出される又は予測される現象の前に、その間中に、かつ(あるいは)、後で収集できる。
睡眠ログブックは、睡眠及び(又は)睡眠の質に関連した一つ又はそれ以上の状態について、情報を獲得する。表1に、睡眠及び(又は)睡眠の質と関連した状態の代表的なセットを記載した。各種の実施形態では、情報の収集は、トリガリング現象に応答して、制御することができる。この実施形態では、システムは、トリガリング現象に応答して、睡眠と関連した情報の獲得を開始し、情報の獲得を停止し、あるいは、引き続き情報を獲得することができる。トリガリング現象は、例えば、生理学的な現象、非生理学的な現象、心血管系現象、呼吸系現象、神経系現象、筋肉系現象、睡眠関連の現象、呼吸障害現象、睡眠段階、又は他の現象のうちの一つ又はそれ以上を含んでいてよい。
図48は、本発明の実施形態による睡眠ログブックシステム4800のブロック図である。この好適な実施形態では、システムは、心臓リズム管理と共に与えられた睡眠ログブックの機能性を含んでいる。この実施形態は、移植可能な心臓パルス発生器を介した心臓ペーシング及び(又は)除細動支持体から利益を得る患者に、特に有用である。
睡眠と関連した各種の患者状態が、センサー4822、患者入力装置4823、及び(又は)情報システム4824を介して、モニタリング可能である。睡眠検出回路4836は、患者状態のうちの一つ又はそれ以上を使用して、睡眠の開始及び(又は)停止を検出することができる。睡眠開始が検出されると、睡眠ログブックプロセッサ4832のデータ獲得ユニット4833により、睡眠期間と関連した情報の収集が、開始される。例えば、データ獲得ユニット4833は、睡眠期間の前に、その間中に、かつ(あるいは)、後で、センサー4822、患者入力装置4823、及び情報システム4824のうちの一つ又はそれ以上により供給された情報を収集することができる。各睡眠期間と関連した収集された情報は、睡眠ログブックの睡眠ログブックエントリーとして体系化される。睡眠ログブック、又はその部分は、メモリ4860に格納し、遠隔の装置4855に送信し、かつ(あるいは)、表示装置4870上に表示できる。
図48に示した実施形態は、例えば、患者の呼吸によって変調された生理学的な状態を感知する呼吸センサーを含んでいてよい。一実施形態では、呼吸センサーは、移植可能な経胸郭インピーダンスセンサーを含んでいてよい。呼吸を感知する他の方法も、可能である。このような方法は、例えば、患者外部の呼吸バンド、呼吸流量計の測定、移植可能な又は患者外部の呼吸音の検出、血中酸素レベル、及び(又は)他のプロセスの使用を含んでいてよい。呼吸センサーは、以下に、より詳細に説明するように、睡眠の開始及び停止の検出の際に使用される情報を獲得することができる。追加的にあるいは別法として、呼吸の感知は、例えば、患者の呼吸を冒している現象の前に、その間中に、かつ(あるいは)、後で、呼吸波形を獲得するのに使用できる。呼吸波形は、睡眠ログブックエントリーの一構成要素であってよい。
睡眠と関連し、かつ(あるいは)、睡眠中に生じる各種の状態についての情報は、センサー4810、4822、患者入力装置4823及び(又は)他の情報システム4824を用いて、獲得することができる。該センサーは、睡眠ログブックシステム4800のインタフェース4831に、リードを介して、あるいは、無線で結合された患者内部4810及び(又は)患者外部センサー4822を含んでいてよい。該センサーは、各種の生理学的及び(又は)非生理学的な状態を感知することができる。患者入力装置4823は、患者が、患者を冒している状態に関連する情報であって睡眠ログを作成する際に有用である場合がある情報を入力することを可能にする。例えば、患者入力装置4823は、患者の喫煙、薬物使用、最近の運動レベル、及び(又は)他の患者活動、症候、又は、日中の眠気及び(又は)睡眠の質の患者知覚を含む知覚に関連した情報等の、患者に既知の情報を獲得するのに特に有用である場合がある。患者・入力装置によって与えられる情報は、睡眠ログブックシステム4800によって自動的に感知又は検出されない患者既知情報を含んでいてよい。
睡眠ログブックシステム4800は、遠隔の計算装置及び(又は)ネットワークベースのサーバー等の、一つ又はそれ以上の情報システム4824を含んでいてもよい。現象情報プロセッサ4832は、情報システム4824にアクセスして、遠隔の計算装置及び(又は)サーバー上に格納された、あるいは、遠隔の計算装置及び(又は)サーバーによって生成されたデータベース及び(又は)他の情報源から、情報を獲得することができる。情報システム4824から獲得された情報は、睡眠を冒している現象に関連する他の情報と共に、睡眠ログブックに記録することができる。好適な一インプリメンテーションでは、睡眠ログブックシステム4800は、インターネットに接続された空気質サーバーにアクセスして、周囲汚染指標等の、環境状態に関連したデータを収集することができる。別のインプリメンテーションでは、睡眠ログブックシステム4800は、患者情報サーバーを介して、患者の治療歴にアクセスすることができる。
センサー4822、患者入力装置4823、及び情報システム4824は、インタフェース回路4831を介して睡眠ログブックシステム4800の他の構成要素に結合されている。インタフェース4831は、センサー4822を付勢するための、かつ(あるいは)、センサーが発生する信号を検出し、かつ(あるいは)、処理するための回路を含んでいてよい。インタフェース4831は、例えば、ドライバ回路、増幅器、フィルター、サンプリング回路、及び(又は)センサーが発生する信号を調整するためのA/D変換器回路を含んでいてよい。
インタフェース4831は、患者入力装置4823、情報システム4824、装置プログラマー4855、APMシステム(図示せず)、又は他の遠隔の装置と通信するための回路4850を含んでいてもよい。患者入力装置4823、情報システム4824及び(又は)遠隔の装置プログラマー4855及び(又は)他の遠隔の装置との通信は、有線接続を用いて、又は、ブルーツース又は他の無線リンク等の無線通信リンクを介して、実行することができる。通信回路4850は、移植可能な、皮下の、皮膚の、かつ(あるいは)、外部センサーを含む各種のセンサーと無線で通信する機能を有していてもよい。
睡眠ログブックの機能性は、移植可能な心臓リズム管理システム4801等の治療システムを含んでいる医療用装置で、オプショナルに与えてよい。心臓リズム管理システム4801は、患者の心臓に電気的に結合された心臓電極4825を含んでいてよい。心臓感知回路4820によって感知される心臓信号は、心臓リズムの各種の異常の検出及び処置の際に、使用できる。異常な心臓リズムは、例えば、遅すぎるリズム(徐脈)、速すぎる心臓リズム(頻拍)、及び(又は)心房及び(又は)心室の不十分に同期化された収縮を含んでいる心臓リズム(すなわち、うっ血性心不全の症状)を含んでいる場合がある。
不整脈が、心臓リズム管理システムによって検出された場合は、心臓治療回路4815は、ペーシング及び(又は)電気除細動/除細動パルス等の電気刺激パルスの形で、心臓に心臓治療を送達することができる。心臓信号及び(又は)心臓状態(例えば、心臓信号の使用により導き出された、あるいは、検出された不整脈状態)は、睡眠と関連している場合がある。睡眠と関連している心臓情報は、睡眠ログブックシステム4800によって、獲得することができ、かつ、体系化することができる。
ユーザーインタフェースは、睡眠ログブック情報を見、かつ(あるいは)、それにアクセスするのに使用できる。図49は、ユーザーインタフェース表示装置4900の好適な描写を示す。表示装置の領域4905は、睡眠についてのテキスト又は図表情報を示すのに使用できる。図49に示すように、睡眠期間のメニュー4910を提示することができ、かつ、ユーザーは、それにより、睡眠期間に、かつ(あるいは)、睡眠期間中に生じる睡眠障害現象に関連した追加の情報にアクセスすることができる。メニュー4910は、睡眠ログブックに含まれる睡眠期間と関連したパラメータの要約を提供することができる。図49に示すように、他のパラメータ見出しの中でも、睡眠期間4921、開始日付/時刻4922、停止日付/時刻4923、無呼吸/低呼吸指標4924、中断されていない睡眠効率4925等の、一つ又はそれ以上の要約パラメータ見出しを、メニュー4910の上部に、又は別の便利な場所に提示することができる。要約パラメータ見出し4921〜4925は、プログラマブルであってよく、また、図49に示したパラメータ見出しに対する追加の、又は、それらとは別のパラメータ見出しを選択することができる。
メニュー4910でメニュー項目として表示されている睡眠期間は、発症番号、日付/時刻、持続時間によって、又は、一つ又はそれ以上の睡眠質指標等の他の判断基準によって、ユーザーが選択できるものである。追加的にあるいは別法として、メニュー項目は、一つ又はそれ以上の睡眠障害現象、例えば、運動障害現象及び(又は)呼吸障害現象を反映することができる。メニュー項目は、各種の判断基準範囲及び(又は)閾値に基づいて選択し、表示してよい。例えば、図49に示した例画面では、Modify Queryボタン4931を起動させることによって、メニュー項目として選択される異なる現象グループが選択できる。別のシナリオでは、メニュー項目として選択された異なる睡眠障害現象グループが、Modify Queryボタン4931を起動させることによって、選択できる。表示装置上に示したModify Queryボタン4931及び他のボタンは、例えば、音声で起動、表示装置の画面のタッチングにより起動、又は、キーボード又はポインティングデバイスの操作により起動させることができる。
一インプリメンテーションでは、Modify Queryボタン4931の起動で、日付/時刻、持続時間、タイプ、睡眠質測定基準等による、又は他の判断基準パラメータによる、各種の判断基準に対して体系化されたメニューに提示すべき睡眠期間及び(又は)睡眠障害現象を、ユーザーが選択できるセッションが開始される。一例では、ユーザーは、メニュー項目として提示されるべき閾値以下の中断されていない睡眠効率(USE)の測定基準を有する全ての睡眠期間を選択することができる。別の例では、ユーザーは、第1の日付と第2の日付との間の全ての睡眠期間を選択することができる。また別の例では、ユーザーは、患者が、ある環境状態、例えば、周囲温度範囲及び(又は)湿度範囲を経験する間に生じた特定のタイプの全ての睡眠障害現象を選択することができる。また別の例では、ユーザーは、睡眠ログブックに表わされている全ての睡眠期間又は全ての睡眠障害現象を選択することができる。選択の判断基準は、表示装置の発症クエリー選択領域4932に表示することができる。図49に示す睡眠ログブック表示装置の描写における発症クエリー選択領域4932は、全ての発症が、メニュー項目として選択されて表示されていることを示している。
メニュー4910では、ユーザーは、追加のテキスト及び(又は)図表情報が表示される睡眠期間を選択することができる。追加の情報は、選択された期間について、メニュー4910に提示された要約情報を超えるより詳細な情報を与えるものである。図49に示した好適な例図では、選択は、選択された睡眠期間の傍のチェックマーク4907によって示されている。便利さのため、表示装置は、select allボタン4951及び(又は)select noneボタン4952を含んでいてよい。select allボタン4951を起動させると、メニュー4910の全ての睡眠期間が選択される。select noneボタン4952を起動させると、メニュー4910の全ての睡眠期間がディセレクトされる。
メニューの一つ又はそれ以上の睡眠期間の選択に続いて、detailボタン4942を起動させると、選択された睡眠期間と関連した詳細なテキスト情報が、表示装置画面に提示される。詳細情報は、例えば、メニュー4910が前に占めていた画面4905の領域に表示することができる。ユーザーは、prevボタン4941及びnextボタン4943を用いて、一つ又はそれ以上の選択された睡眠期間についてのテキスト情報全体を前後にスクロールすることができる。テキスト情報は、printボタン4944の起動時に印字でき、あるいは、save to diskボタン4955の起動により、ディスク又は他の格納媒体に保存できる。
選択された睡眠期間と関連した図表情報が、signalsボタン4962の起動時に表示できる。一インプリメンテーションでは、選択された睡眠期間の全て又は一部の間中に獲得された呼吸波形が、前にメニュー4910のために使用されていた表示装置の領域4905に表示できる。一インプリメンテーションでは、呼吸波形は、睡眠中に生じる呼吸現象の前に、その間中に、かつ(あるいは)、後で獲得することができる。他のパラメータ、例えば、心臓リズム、患者活動の波形が、追加的にあるいは別法として表示できる。一インプリメンテーションでは、マーク付きの波形が、表示可能である。例えば、マーク付きの呼吸波形は、呼吸波形と共に、一つ又はそれ以上の状態の発生を示すための、呼吸波形に位置合わせした一つ又はそれ以上の記号を含んでいてよい。該記号は、呼吸特性、例えば、平均呼吸速度、呼息スロープ等と関連した数値又はテキスト記述を有していてよい。一例では、発症の持続時間、血中酸素飽和度、呼吸障害のタイプ、及び(又は)他の検出された特性等の定量化できる特性を含む呼吸障害現象の各種の特性も、呼吸波形と共に表示することができる。ユーザーは、prev及びnextボタン4941、4943を用いて、選択された現象と関連した波形全体をスクロールすることができる。
治療の相互作用に基づく適合化
患者によっては、呼吸障害並びに徐脈及び(又は)CHF等の心臓障害の両方に対する心臓電気刺激治療を受信することができる。呼吸障害を緩和するための心臓電気治療と患者の心臓ペーシング措置、例えば、徐脈に対するペーシング又は心臓再同期化との間には、相互作用が生じる場合がある。このような相互作用は、患者に送達される全体的な治療に対する呼吸障害治療の衝撃のアセスメントにファクタリングすることができる。
心臓治療と呼吸障害治療との間には、相互作用が生じる場合があり、かつ、相互作用の検出は、治療を調整するのに使用できる。ある場合には、呼吸障害を緩和するための心臓電気治療によって、徐脈又はCHF等の心臓機能障害を緩和するよう方向付けられた心臓ペーシング治療が増強可能である。例えば、絶対不応期中の、左心室の非興奮性の電気刺激が、CHF及び呼吸障害の両方を処置するのに有益な場合がある。
他の例では、呼吸障害に対する心臓電気治療は、患者の心臓ペーシング措置と反対の目的で作用する場合がある。呼吸障害の処置のために送達されるペーシング治療は、心房ペーシングによって開始される心臓拍動のパーセンテージを増大させる場合がある。しかしながら、心臓拍動を開始するのに内因性の心房性現象がゆるされる場合は、同時的な心臓再同期化治療が最適である場合もある。この状況では、呼吸障害治療、心臓再同期化治療、又は両方の治療を調整して、望ましくない治療相互作用を低減することができる。
図58は、本発明の実施形態により配設された睡眠・呼吸障害治療システム5800のブロック図である。治療システム5800は、患者5850の呼吸と関連した信号を出す経胸郭インピーダンスセンサー5880を含んでいる。経胸郭インピーダンスセンサーの出力は、呼吸パターン検出器5840に結合されている。患者の呼吸パターンは、上でより詳細に説明したように、呼吸障害検出器5811により分析されて、睡眠・呼吸障害が検出される。
睡眠・呼吸障害検出器5811は、治療制御モジュール5810に結合されている。呼吸障害検出器5811により、睡眠・呼吸障害が検出されると、治療制御モジュール5810は、患者5850に呼吸障害治療を送達するよう、治療モジュール5820に合図する。治療制御モジュール5810は、治療のアセスメントを行ない、かつ、治療の有効性が増強されるよう、患者に対する治療の衝撃を低減する治療が送達されるよう、又は、これらの治療上の目標の組合せが達成されるよう、治療を適合化する。
治療制御モジュール5820は、例えば、治療の有効性を評価するための回路5813、及び、患者に対する治療の衝撃を査定するための回路5812を含んでいてよい。一実施形態では、治療の有効性は、治療送達に続く患者の呼吸パターンを分析して、呼吸障害の発症を検出し、かつ、さらに分類することによって査定される。呼吸障害の発症が続く場合、又は、呼吸障害の重症度が、治療によって十分に緩和しなかった場合は、より効果的な治療が送達されるよう、治療制御モジュール5810により、治療を適合化することができる。
別の例インプリメンテーションでは、上で説明したように、治療は、呼吸障害に対する急性及び(又は)慢性の生理学的な反応のうちの一つ又はそれ以上に基づいて、適合化することができる。例えば、治療は、低酸素のレベル、胸腔内の圧力、又は、患者が呼吸障害の発症中に、あるいは、そのすぐ後で経験する心拍数サージに基づいて適合化することができる。さらに、治療は、心拍数可変性、又は、血圧又は交感神経活動の増大を含む各種の慢性の状態に基づいて適合化することができる。呼吸障害に対する多数の慢性の生理学的な反応が、例えば、覚醒の期間中の、一つ又はそれ以上の呼吸障害発症の終結後に、検出可能である。さらに、急性と慢性の影響の組合せに基づいて、治療の適合化を行なうことができる。
患者に対する治療の衝撃を評価する一つの方法には、患者が経験する毎時の覚醒回数を判定することが含まれている。一例では、患者活動検出器5830に結合された加速度計5890を使用して、患者活動を示す信号を作り出すことができる。治療が効果的ではあるが、患者が経験する毎時の覚醒回数が、容認しがたいほど高かった場合は、治療の衝撃が低減されるよう、治療制御モジュール5810により、治療を適合化することができる。
図59は、本発明の実施形態により、睡眠・呼吸障害を緩和するため心臓電気治療を行なう方法を示すフローグラフである。図58のブロック図を参照して上述したように、経胸郭インピーダンスセンサーを使用して、患者の呼吸パターンを特徴づける信号を与えることができる。加速度計信号は、患者が経験する毎時の覚醒回数に基づいて治療衝撃を査定するのに使用される。覚醒を検出するより敏感な手法、例えば、EEGが、加速度計法の代わりに、あるいは、加速度計法に加えて、使用できる。
経胸郭インピーダンスセンサーからの信号が、感知され5905、かつ、患者の呼吸波形パターンを検出する5910のに使用される。患者の呼吸パターンが、重篤な呼吸障害(DB)と一致した5915場合は、心臓治療が、最初、相対的に攻撃的なレベルで、患者に送達される5920。心臓電気治療が、相対的に高い速度のペーシングを含んでいる場合は、患者は、治療で睡眠から覚醒し、それにより、重篤な呼吸障害発症が終結する場合がある。心臓電気治療は、衝撃のレベルを低減するため、夜中に亘って修正してよい。
患者の呼吸パターンが、重篤な呼吸障害を示さなかった5915が、呼吸障害(DB)呼吸パターンと一致した5925場合は、初期レベル、例えば、患者の内因性の速度、又は、患者の正常な睡眠速度を約5〜約15 bpm超えるペーシング速度で、心臓電気治療が送達される5930。
例えば、患者の呼吸パターンを分析して、呼吸障害の発症があればそれを検出し、かつ、さらに査定することにより、治療の有効性を評価する5935。治療が効果的でなく5940、例えば、呼吸障害が引き続くか、あるいは、呼吸障害の追加の出来事が検出された場合は、治療のレベルを予め定められた量、例えば、心臓ペーシング治療の場合は、約5 bpmだけ上げることによって、治療を修正する5945。治療が効果的であった5940場合は、治療レベルを、予め定められた量、例えば、心臓ペーシング治療の場合は、約5 bpmだけ下げてよい5950。適合化された治療のレベルは、上限及び下限、例えば、呼吸障害心臓ペーシング治療の上限及び下限によって制限してよい。
患者に対する治療の衝撃は、患者の睡眠の質に基づいて、判定できる。睡眠の質の一つの測度には、患者が経験する毎時の覚醒回数を計算することが含まれている。患者の活動は、睡眠からの覚醒中に増大する。患者活動のレベルは、患者運動に応答する加速度計信号を感知する5955ことによって、あるいは、患者の分時換気量信号を分析することによって、あるいは、加速度計信号と分時換気量信号との組合せを用いて、検出することができる。活動信号によって示される検出された患者活動に基づいて、患者が経験する毎時の覚醒回数(A/H)が、計算できる5960。患者が経験する毎時の覚醒回数が、予め定められた閾値以下であった場合は、患者の睡眠の質は、容認でき、かつ、治療の衝撃5965は、容認できる、と判定される。治療衝撃が、容認できる、と判定された5965場合は、治療レベルは、修正されない。毎時の覚醒回数が、閾値を超えた場合は、治療の衝撃5965は、容認できず、したがって、治療レベル、例えば、ペーシング速度を下げてよい5970。
図に示し、かつ、ここで説明した構成要素及び機能性は、ハードウェア、ソフトウェア、又はハードウェアとソフトウェアとの組合せで実現できることが、分かる。図で別個の又は個別的なブロック/要素として示した構成要素及び機能性は、他の構成要素及び機能性と組み合せて実現でき、かつ、このような構成要素及び機能性の個別的又は一体的な形での描写は、説明の明瞭さを目的としたものであり、限定を目的としたものではないことが、さらに分かる。
以上説明した各種の実施形態には、各種の修正及び追加が、本発明の範囲を逸脱することなしに可能である。したがって、本発明の範囲は、上に説明した特定の実施形態によって限定されるべきではなく、以下に掲げるクレーム及びその等価物によってのみ定義されるべきである。