JP2023537955A - 経頸動脈処置用バルーンカテーテル - Google Patents
経頸動脈処置用バルーンカテーテル Download PDFInfo
- Publication number
- JP2023537955A JP2023537955A JP2023509548A JP2023509548A JP2023537955A JP 2023537955 A JP2023537955 A JP 2023537955A JP 2023509548 A JP2023509548 A JP 2023509548A JP 2023509548 A JP2023509548 A JP 2023509548A JP 2023537955 A JP2023537955 A JP 2023537955A
- Authority
- JP
- Japan
- Prior art keywords
- balloon
- sheath
- flow
- balloon catheter
- distal
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Pending
Links
- 238000000034 method Methods 0.000 title claims abstract description 144
- 238000007889 carotid angioplasty Methods 0.000 claims abstract description 28
- 210000001168 carotid artery common Anatomy 0.000 claims description 100
- 230000000007 visual effect Effects 0.000 claims description 78
- 238000011282 treatment Methods 0.000 claims description 71
- 210000001367 artery Anatomy 0.000 claims description 51
- 210000001715 carotid artery Anatomy 0.000 claims description 50
- 239000000463 material Substances 0.000 claims description 45
- 230000007246 mechanism Effects 0.000 claims description 43
- 239000003550 marker Substances 0.000 claims description 31
- 239000012530 fluid Substances 0.000 claims description 30
- 230000007704 transition Effects 0.000 claims description 15
- 238000002560 therapeutic procedure Methods 0.000 claims description 4
- 230000017531 blood circulation Effects 0.000 abstract description 58
- 210000005166 vasculature Anatomy 0.000 abstract description 32
- 238000013459 approach Methods 0.000 abstract description 30
- 230000002441 reversible effect Effects 0.000 abstract description 24
- 230000002490 cerebral effect Effects 0.000 abstract description 23
- 210000004004 carotid artery internal Anatomy 0.000 description 53
- 238000003780 insertion Methods 0.000 description 50
- 230000037431 insertion Effects 0.000 description 49
- 210000000269 carotid artery external Anatomy 0.000 description 44
- 239000008280 blood Substances 0.000 description 32
- 210000004369 blood Anatomy 0.000 description 32
- 230000003073 embolic effect Effects 0.000 description 22
- 210000004556 brain Anatomy 0.000 description 20
- 210000001105 femoral artery Anatomy 0.000 description 20
- 238000005452 bending Methods 0.000 description 19
- 210000004731 jugular vein Anatomy 0.000 description 18
- 230000002829 reductive effect Effects 0.000 description 18
- 210000003484 anatomy Anatomy 0.000 description 17
- 230000023597 hemostasis Effects 0.000 description 17
- 238000002594 fluoroscopy Methods 0.000 description 16
- 210000003657 middle cerebral artery Anatomy 0.000 description 14
- 210000000275 circle of willis Anatomy 0.000 description 11
- 210000003191 femoral vein Anatomy 0.000 description 11
- 230000010412 perfusion Effects 0.000 description 10
- 230000003014 reinforcing effect Effects 0.000 description 10
- 238000012544 monitoring process Methods 0.000 description 8
- 210000003739 neck Anatomy 0.000 description 8
- 230000002792 vascular Effects 0.000 description 8
- 230000008901 benefit Effects 0.000 description 7
- 238000004806 packaging method and process Methods 0.000 description 7
- 230000004087 circulation Effects 0.000 description 6
- 230000006378 damage Effects 0.000 description 6
- 239000002245 particle Substances 0.000 description 6
- 238000002360 preparation method Methods 0.000 description 6
- 206010048964 Carotid artery occlusion Diseases 0.000 description 5
- 208000005189 Embolism Diseases 0.000 description 5
- 239000004677 Nylon Substances 0.000 description 5
- 208000002847 Surgical Wound Diseases 0.000 description 5
- 210000002376 aorta thoracic Anatomy 0.000 description 5
- 230000033228 biological regulation Effects 0.000 description 5
- 230000015572 biosynthetic process Effects 0.000 description 5
- 239000011248 coating agent Substances 0.000 description 5
- 238000000576 coating method Methods 0.000 description 5
- 230000006872 improvement Effects 0.000 description 5
- 238000002347 injection Methods 0.000 description 5
- 239000007924 injection Substances 0.000 description 5
- 238000005259 measurement Methods 0.000 description 5
- 229920001778 nylon Polymers 0.000 description 5
- 230000037361 pathway Effects 0.000 description 5
- 230000035515 penetration Effects 0.000 description 5
- 229920000642 polymer Polymers 0.000 description 5
- 238000007789 sealing Methods 0.000 description 5
- 208000036758 Postinfectious cerebellitis Diseases 0.000 description 4
- 230000004913 activation Effects 0.000 description 4
- 210000002551 anterior cerebral artery Anatomy 0.000 description 4
- TZCXTZWJZNENPQ-UHFFFAOYSA-L barium sulfate Chemical compound [Ba+2].[O-]S([O-])(=O)=O TZCXTZWJZNENPQ-UHFFFAOYSA-L 0.000 description 4
- 210000004204 blood vessel Anatomy 0.000 description 4
- 230000008859 change Effects 0.000 description 4
- 238000004891 communication Methods 0.000 description 4
- 239000002872 contrast media Substances 0.000 description 4
- 238000006073 displacement reaction Methods 0.000 description 4
- 230000010102 embolization Effects 0.000 description 4
- 230000006870 function Effects 0.000 description 4
- 238000004519 manufacturing process Methods 0.000 description 4
- 230000002787 reinforcement Effects 0.000 description 4
- 230000004044 response Effects 0.000 description 4
- 230000005236 sound signal Effects 0.000 description 4
- 210000001519 tissue Anatomy 0.000 description 4
- 210000003462 vein Anatomy 0.000 description 4
- 208000014882 Carotid artery disease Diseases 0.000 description 3
- 206010069729 Collateral circulation Diseases 0.000 description 3
- 206010060860 Neurological symptom Diseases 0.000 description 3
- 208000031481 Pathologic Constriction Diseases 0.000 description 3
- 229920002614 Polyether block amide Polymers 0.000 description 3
- 208000032109 Transient ischaemic attack Diseases 0.000 description 3
- 210000000709 aorta Anatomy 0.000 description 3
- 230000000903 blocking effect Effects 0.000 description 3
- 230000036772 blood pressure Effects 0.000 description 3
- 238000010276 construction Methods 0.000 description 3
- 238000013461 design Methods 0.000 description 3
- 201000010099 disease Diseases 0.000 description 3
- 208000037265 diseases, disorders, signs and symptoms Diseases 0.000 description 3
- 210000004013 groin Anatomy 0.000 description 3
- 210000003128 head Anatomy 0.000 description 3
- 238000011065 in-situ storage Methods 0.000 description 3
- 238000007373 indentation Methods 0.000 description 3
- 238000013152 interventional procedure Methods 0.000 description 3
- 230000013011 mating Effects 0.000 description 3
- 239000012528 membrane Substances 0.000 description 3
- 210000003205 muscle Anatomy 0.000 description 3
- 210000003388 posterior cerebral artery Anatomy 0.000 description 3
- 239000003351 stiffener Substances 0.000 description 3
- 201000010875 transient cerebral ischemia Diseases 0.000 description 3
- 208000031104 Arterial Occlusive disease Diseases 0.000 description 2
- FAPWRFPIFSIZLT-UHFFFAOYSA-M Sodium chloride Chemical compound [Na+].[Cl-] FAPWRFPIFSIZLT-UHFFFAOYSA-M 0.000 description 2
- 208000006011 Stroke Diseases 0.000 description 2
- 208000007536 Thrombosis Diseases 0.000 description 2
- 230000009471 action Effects 0.000 description 2
- 239000000853 adhesive Substances 0.000 description 2
- 230000001070 adhesive effect Effects 0.000 description 2
- 208000021328 arterial occlusion Diseases 0.000 description 2
- 230000001042 autoregulative effect Effects 0.000 description 2
- 210000001841 basilar artery Anatomy 0.000 description 2
- 238000013172 carotid endarterectomy Methods 0.000 description 2
- 210000003109 clavicle Anatomy 0.000 description 2
- 238000004140 cleaning Methods 0.000 description 2
- 230000001276 controlling effect Effects 0.000 description 2
- 238000005520 cutting process Methods 0.000 description 2
- 230000003247 decreasing effect Effects 0.000 description 2
- 238000013171 endarterectomy Methods 0.000 description 2
- 238000001125 extrusion Methods 0.000 description 2
- 230000001815 facial effect Effects 0.000 description 2
- 229920001903 high density polyethylene Polymers 0.000 description 2
- 239000004700 high-density polyethylene Substances 0.000 description 2
- 238000002513 implantation Methods 0.000 description 2
- 230000000670 limiting effect Effects 0.000 description 2
- 230000033001 locomotion Effects 0.000 description 2
- 229910052751 metal Inorganic materials 0.000 description 2
- 239000002184 metal Substances 0.000 description 2
- 210000005036 nerve Anatomy 0.000 description 2
- 230000001537 neural effect Effects 0.000 description 2
- 230000000926 neurological effect Effects 0.000 description 2
- HLXZNVUGXRDIFK-UHFFFAOYSA-N nickel titanium Chemical compound [Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ti].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni].[Ni] HLXZNVUGXRDIFK-UHFFFAOYSA-N 0.000 description 2
- 229910001000 nickel titanium Inorganic materials 0.000 description 2
- 238000002355 open surgical procedure Methods 0.000 description 2
- BASFCYQUMIYNBI-UHFFFAOYSA-N platinum Chemical compound [Pt] BASFCYQUMIYNBI-UHFFFAOYSA-N 0.000 description 2
- 230000002035 prolonged effect Effects 0.000 description 2
- 230000009467 reduction Effects 0.000 description 2
- 239000011780 sodium chloride Substances 0.000 description 2
- 229910001220 stainless steel Inorganic materials 0.000 description 2
- 239000010935 stainless steel Substances 0.000 description 2
- 230000003068 static effect Effects 0.000 description 2
- 208000037804 stenosis Diseases 0.000 description 2
- 230000036262 stenosis Effects 0.000 description 2
- 210000003270 subclavian artery Anatomy 0.000 description 2
- WFKWXMTUELFFGS-UHFFFAOYSA-N tungsten Chemical compound [W] WFKWXMTUELFFGS-UHFFFAOYSA-N 0.000 description 2
- 229910052721 tungsten Inorganic materials 0.000 description 2
- 239000010937 tungsten Substances 0.000 description 2
- 238000011144 upstream manufacturing Methods 0.000 description 2
- 210000001186 vagus nerve Anatomy 0.000 description 2
- 238000012800 visualization Methods 0.000 description 2
- 208000000884 Airway Obstruction Diseases 0.000 description 1
- 102000015081 Blood Coagulation Factors Human genes 0.000 description 1
- 108010039209 Blood Coagulation Factors Proteins 0.000 description 1
- 102000008186 Collagen Human genes 0.000 description 1
- 108010035532 Collagen Proteins 0.000 description 1
- 206010018852 Haematoma Diseases 0.000 description 1
- 230000005355 Hall effect Effects 0.000 description 1
- 208000032382 Ischaemic stroke Diseases 0.000 description 1
- 206010073734 Microembolism Diseases 0.000 description 1
- 208000028389 Nerve injury Diseases 0.000 description 1
- 101100274274 Secale cereale rsca gene Proteins 0.000 description 1
- 229910000639 Spring steel Inorganic materials 0.000 description 1
- 239000004433 Thermoplastic polyurethane Substances 0.000 description 1
- 208000024248 Vascular System injury Diseases 0.000 description 1
- 208000012339 Vascular injury Diseases 0.000 description 1
- 208000027418 Wounds and injury Diseases 0.000 description 1
- 230000003213 activating effect Effects 0.000 description 1
- 230000001464 adherent effect Effects 0.000 description 1
- 230000002411 adverse Effects 0.000 description 1
- 238000002583 angiography Methods 0.000 description 1
- 238000002399 angioplasty Methods 0.000 description 1
- 239000003146 anticoagulant agent Substances 0.000 description 1
- 210000001765 aortic valve Anatomy 0.000 description 1
- 238000010420 art technique Methods 0.000 description 1
- 210000005249 arterial vasculature Anatomy 0.000 description 1
- 230000001174 ascending effect Effects 0.000 description 1
- 239000003114 blood coagulation factor Substances 0.000 description 1
- 230000036770 blood supply Effects 0.000 description 1
- 230000006931 brain damage Effects 0.000 description 1
- 231100000874 brain damage Toxicity 0.000 description 1
- 208000029028 brain injury Diseases 0.000 description 1
- 230000003727 cerebral blood flow Effects 0.000 description 1
- 238000006243 chemical reaction Methods 0.000 description 1
- 239000003795 chemical substances by application Substances 0.000 description 1
- 229920001436 collagen Polymers 0.000 description 1
- 230000001447 compensatory effect Effects 0.000 description 1
- 230000001010 compromised effect Effects 0.000 description 1
- 239000000470 constituent Substances 0.000 description 1
- 238000011109 contamination Methods 0.000 description 1
- 210000003792 cranial nerve Anatomy 0.000 description 1
- 230000001351 cycling effect Effects 0.000 description 1
- 238000013500 data storage Methods 0.000 description 1
- 230000007812 deficiency Effects 0.000 description 1
- 230000002950 deficient Effects 0.000 description 1
- 230000001419 dependent effect Effects 0.000 description 1
- 230000000994 depressogenic effect Effects 0.000 description 1
- 238000010586 diagram Methods 0.000 description 1
- 230000010339 dilation Effects 0.000 description 1
- 238000009552 doppler ultrasonography Methods 0.000 description 1
- 230000000694 effects Effects 0.000 description 1
- 238000000605 extraction Methods 0.000 description 1
- 210000000256 facial nerve Anatomy 0.000 description 1
- 210000003195 fascia Anatomy 0.000 description 1
- 239000003527 fibrinolytic agent Substances 0.000 description 1
- 238000001914 filtration Methods 0.000 description 1
- 239000002783 friction material Substances 0.000 description 1
- 210000001652 frontal lobe Anatomy 0.000 description 1
- 230000002439 hemostatic effect Effects 0.000 description 1
- 239000007943 implant Substances 0.000 description 1
- 208000014674 injury Diseases 0.000 description 1
- 230000003447 ipsilateral effect Effects 0.000 description 1
- 229910052741 iridium Inorganic materials 0.000 description 1
- GKOZUEZYRPOHIO-UHFFFAOYSA-N iridium atom Chemical compound [Ir] GKOZUEZYRPOHIO-UHFFFAOYSA-N 0.000 description 1
- 230000001788 irregular Effects 0.000 description 1
- 230000002262 irrigation Effects 0.000 description 1
- 238000003973 irrigation Methods 0.000 description 1
- 230000000302 ischemic effect Effects 0.000 description 1
- 239000007788 liquid Substances 0.000 description 1
- 230000007774 longterm Effects 0.000 description 1
- 239000000696 magnetic material Substances 0.000 description 1
- 230000005389 magnetism Effects 0.000 description 1
- 230000014759 maintenance of location Effects 0.000 description 1
- 210000004373 mandible Anatomy 0.000 description 1
- 238000000968 medical method and process Methods 0.000 description 1
- 239000007769 metal material Substances 0.000 description 1
- 150000002739 metals Chemical class 0.000 description 1
- 210000004237 neck muscle Anatomy 0.000 description 1
- 210000001577 neostriatum Anatomy 0.000 description 1
- 230000008764 nerve damage Effects 0.000 description 1
- 210000000869 occipital lobe Anatomy 0.000 description 1
- 230000036961 partial effect Effects 0.000 description 1
- 230000002572 peristaltic effect Effects 0.000 description 1
- 230000035479 physiological effects, processes and functions Effects 0.000 description 1
- 229910052697 platinum Inorganic materials 0.000 description 1
- 229920000098 polyolefin Polymers 0.000 description 1
- 239000004810 polytetrafluoroethylene Substances 0.000 description 1
- 229920001343 polytetrafluoroethylene Polymers 0.000 description 1
- 239000004814 polyurethane Substances 0.000 description 1
- 229920003225 polyurethane elastomer Polymers 0.000 description 1
- 239000011148 porous material Substances 0.000 description 1
- 238000003825 pressing Methods 0.000 description 1
- 230000008569 process Effects 0.000 description 1
- 239000003805 procoagulant Substances 0.000 description 1
- 230000000069 prophylactic effect Effects 0.000 description 1
- 210000002321 radial artery Anatomy 0.000 description 1
- 230000005855 radiation Effects 0.000 description 1
- 238000010992 reflux Methods 0.000 description 1
- 230000001105 regulatory effect Effects 0.000 description 1
- 208000037803 restenosis Diseases 0.000 description 1
- 210000001525 retina Anatomy 0.000 description 1
- 230000000250 revascularization Effects 0.000 description 1
- 230000000630 rising effect Effects 0.000 description 1
- 238000005096 rolling process Methods 0.000 description 1
- 210000004761 scalp Anatomy 0.000 description 1
- 239000000565 sealant Substances 0.000 description 1
- 230000001568 sexual effect Effects 0.000 description 1
- 229920002379 silicone rubber Polymers 0.000 description 1
- 239000004945 silicone rubber Substances 0.000 description 1
- 210000003625 skull Anatomy 0.000 description 1
- 238000001356 surgical procedure Methods 0.000 description 1
- 230000001225 therapeutic effect Effects 0.000 description 1
- 229920002725 thermoplastic elastomer Polymers 0.000 description 1
- 229920002803 thermoplastic polyurethane Polymers 0.000 description 1
- 229960000103 thrombolytic agent Drugs 0.000 description 1
- 230000002537 thrombolytic effect Effects 0.000 description 1
- 239000012780 transparent material Substances 0.000 description 1
- 238000011269 treatment regimen Methods 0.000 description 1
- 238000002604 ultrasonography Methods 0.000 description 1
Images
Classifications
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/12—Surgical instruments, devices or methods, e.g. tourniquets for ligaturing or otherwise compressing tubular parts of the body, e.g. blood vessels, umbilical cord
- A61B17/12022—Occluding by internal devices, e.g. balloons or releasable wires
- A61B17/12027—Type of occlusion
- A61B17/1204—Type of occlusion temporary occlusion
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61F—FILTERS IMPLANTABLE INTO BLOOD VESSELS; PROSTHESES; DEVICES PROVIDING PATENCY TO, OR PREVENTING COLLAPSING OF, TUBULAR STRUCTURES OF THE BODY, e.g. STENTS; ORTHOPAEDIC, NURSING OR CONTRACEPTIVE DEVICES; FOMENTATION; TREATMENT OR PROTECTION OF EYES OR EARS; BANDAGES, DRESSINGS OR ABSORBENT PADS; FIRST-AID KITS
- A61F2/00—Filters implantable into blood vessels; Prostheses, i.e. artificial substitutes or replacements for parts of the body; Appliances for connecting them with the body; Devices providing patency to, or preventing collapsing of, tubular structures of the body, e.g. stents
- A61F2/95—Instruments specially adapted for placement or removal of stents or stent-grafts
- A61F2/958—Inflatable balloons for placing stents or stent-grafts
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M1/00—Suction or pumping devices for medical purposes; Devices for carrying-off, for treatment of, or for carrying-over, body-liquids; Drainage systems
- A61M1/36—Other treatment of blood in a by-pass of the natural circulatory system, e.g. temperature adaptation, irradiation ; Extra-corporeal blood circuits
- A61M1/3613—Reperfusion, e.g. of the coronary vessels, e.g. retroperfusion
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M1/00—Suction or pumping devices for medical purposes; Devices for carrying-off, for treatment of, or for carrying-over, body-liquids; Drainage systems
- A61M1/36—Other treatment of blood in a by-pass of the natural circulatory system, e.g. temperature adaptation, irradiation ; Extra-corporeal blood circuits
- A61M1/3621—Extra-corporeal blood circuits
- A61M1/3653—Interfaces between patient blood circulation and extra-corporal blood circuit
- A61M1/3655—Arterio-venous shunts or fistulae
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M1/00—Suction or pumping devices for medical purposes; Devices for carrying-off, for treatment of, or for carrying-over, body-liquids; Drainage systems
- A61M1/36—Other treatment of blood in a by-pass of the natural circulatory system, e.g. temperature adaptation, irradiation ; Extra-corporeal blood circuits
- A61M1/3621—Extra-corporeal blood circuits
- A61M1/3653—Interfaces between patient blood circulation and extra-corporal blood circuit
- A61M1/3659—Cannulae pertaining to extracorporeal circulation
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M25/00—Catheters; Hollow probes
- A61M25/10—Balloon catheters
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/12—Surgical instruments, devices or methods, e.g. tourniquets for ligaturing or otherwise compressing tubular parts of the body, e.g. blood vessels, umbilical cord
- A61B17/12022—Occluding by internal devices, e.g. balloons or releasable wires
- A61B17/12099—Occluding by internal devices, e.g. balloons or releasable wires characterised by the location of the occluder
- A61B17/12109—Occluding by internal devices, e.g. balloons or releasable wires characterised by the location of the occluder in a blood vessel
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B17/00—Surgical instruments, devices or methods, e.g. tourniquets
- A61B17/12—Surgical instruments, devices or methods, e.g. tourniquets for ligaturing or otherwise compressing tubular parts of the body, e.g. blood vessels, umbilical cord
- A61B17/12022—Occluding by internal devices, e.g. balloons or releasable wires
- A61B17/12131—Occluding by internal devices, e.g. balloons or releasable wires characterised by the type of occluding device
- A61B17/12136—Balloons
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61B—DIAGNOSIS; SURGERY; IDENTIFICATION
- A61B90/00—Instruments, implements or accessories specially adapted for surgery or diagnosis and not covered by any of the groups A61B1/00 - A61B50/00, e.g. for luxation treatment or for protecting wound edges
- A61B90/08—Accessories or related features not otherwise provided for
- A61B2090/0807—Indication means
- A61B2090/0811—Indication means for the position of a particular part of an instrument with respect to the rest of the instrument, e.g. position of the anvil of a stapling instrument
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M25/00—Catheters; Hollow probes
- A61M2025/0004—Catheters; Hollow probes having two or more concentrically arranged tubes for forming a concentric catheter system
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M25/00—Catheters; Hollow probes
- A61M2025/0008—Catheters; Hollow probes having visible markings on its surface, i.e. visible to the naked eye, for any purpose, e.g. insertion depth markers, rotational markers or identification of type
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61M—DEVICES FOR INTRODUCING MEDIA INTO, OR ONTO, THE BODY; DEVICES FOR TRANSDUCING BODY MEDIA OR FOR TAKING MEDIA FROM THE BODY; DEVICES FOR PRODUCING OR ENDING SLEEP OR STUPOR
- A61M25/00—Catheters; Hollow probes
- A61M25/01—Introducing, guiding, advancing, emplacing or holding catheters
- A61M25/06—Body-piercing guide needles or the like
- A61M25/0662—Guide tubes
Landscapes
- Health & Medical Sciences (AREA)
- Heart & Thoracic Surgery (AREA)
- Life Sciences & Earth Sciences (AREA)
- Biomedical Technology (AREA)
- Engineering & Computer Science (AREA)
- Vascular Medicine (AREA)
- Veterinary Medicine (AREA)
- Animal Behavior & Ethology (AREA)
- General Health & Medical Sciences (AREA)
- Public Health (AREA)
- Cardiology (AREA)
- Surgery (AREA)
- Hematology (AREA)
- Anesthesiology (AREA)
- Reproductive Health (AREA)
- Nuclear Medicine, Radiotherapy & Molecular Imaging (AREA)
- Medical Informatics (AREA)
- Molecular Biology (AREA)
- Transplantation (AREA)
- Oral & Maxillofacial Surgery (AREA)
- Child & Adolescent Psychology (AREA)
- Biophysics (AREA)
- Pulmonology (AREA)
- Surgical Instruments (AREA)
- Media Introduction/Drainage Providing Device (AREA)
Abstract
装置および方法は、脳血管系への塞栓の放出を制限または防止するために、頸動脈分岐部の領域における逆行性または逆フローの血液循環を確立し容易にする。装置および方法は、頸動脈血管形成術、ステント展開および後ステント展開処置を含む経頸動脈処置を行うための経頸動脈アプローチにより実施される処置のために構成される。
Description
(関連出願の相互参照)
本願は、米国仮特許出願番号第63/064374号(2020年8月11日出願、名称"BALLOON CATHETER FOR TRANSCAROTID PROCEDURES")の米国特許法第119号(e)による優先権を主張するものであり、これは参照により全体がここに組み込まれる。
本願は、米国仮特許出願番号第63/064374号(2020年8月11日出願、名称"BALLOON CATHETER FOR TRANSCAROTID PROCEDURES")の米国特許法第119号(e)による優先権を主張するものであり、これは参照により全体がここに組み込まれる。
頸動脈疾患は、通常、総頸動脈CCAと内頸動脈ICAとの間の接合を狭くするプラークPの堆積物からなり、動脈が脳に血流を提供する(図5)。これらの堆積物は、塞栓粒子が生成され、脳血管系に入るリスクを増加させ、例えば、一過性脳虚血発作TIA、虚血性脳卒中などの神経学的結果、または死亡をもたらす。さらに、こうした狭窄が厳しくなると、脳への血流が阻害され、深刻で、時には致命的な結果を伴う。
頸動脈疾患の治療には、2つの主要な治療法が採用される。第1は、頸動脈血管内膜切除術CEA、総頸動脈および内外頸動脈を閉塞することに依る開放外科処置、疾患部位(通常、総頸動脈CCAが内頸動脈ICAと外頸動脈ECAに分割される頸動脈分岐部)において頸動脈を開放し、プラークPを切開して除去し、そして頸動脈を閉鎖する。第2処置は、頸動脈血管形成術および/または頸動脈のステント留置(例えば、頸動脈ステント留置CASと称される)に依るものであり、典型的には、総頸動脈CCAから内頸動脈ICAへの分岐において、または内頸動脈内で全体的に行われる。通常、バルーンカテーテルおよび/または自己拡張型ステントは、経皮的穿刺により、鼠径体内の大腿動脈内に導入され、大動脈弓を上昇して、目標の総頸動脈CCA内に入る。
これらのアプローチでは、患者は、塞栓が内頸動脈ICAを介して脳血管系の中に放出されるリスクがある。外頸動脈ECA内への塞栓放出の臨床的結果は、動脈が血液を顔構造に提供するため、あまり重要ではない。CEAの際、内頸動脈ICA内への塞栓放出のリスクは、血管を閉鎖する前に動脈を創傷清拭し、精力的に洗浄し、血流を回復させることによって最小化される。動脈が開放されている処置の間は、全ての頸動脈は閉塞され、粒子は血管系に入ることができない。
頸動脈ステント留置CAS処置では、補助塞栓保護デバイスが通常使用され、塞栓のリスクを少なくとも部分的に緩和する。これらのデバイスの例は遠位フィルタであり、これは、ステント留置の領域に対して遠位側の内頸動脈内に展開される。フィルタは、塞栓粒子を捕捉して、脳血管系への通過を防止することを意図している。しかしながら、こうしたフィルタリングデバイスは、一定の限界を有する。これらは目標血管まで前進して、展開前に狭窄を横断する必要があり、これは、脳血管系を塞栓シャワーに露出させるものであり、これらは、締まった狭窄および/またはひどく角張った血管構造を通って前進し展開し除去することは必ずしも容易ではない。最終的には、これらは、フィルタ細孔サイズよりも大きい粒子(典型的には100~120μm)だけをフィルタ処理するに過ぎない。これらのデバイスは、フィルタの不完全な壁対向に起因して、フローの100%をフィルタ処理せず、さらに、フィルタ回収中に破片が逃げるリスクがある。
頸動脈ステント留置CAS処置中に使用するために、内頸動脈ICAへの塞栓放出のリスクを低減するための代替的な方法は、内頸動脈ICA内のフローを逆転させて、脳血管系に進入する塞栓破片を防止するという概念を利用する。いくつかの特定のプロトコル(手順)が説明されているが、これらは、一般に、大腿動脈(経大腿アクセス)を介してシースを総頸動脈内に配置することに依る。総頸動脈内のフローは、典型的にはシースの遠位先端上でバルーンを膨張させることによって閉塞される。外頸動脈ECA内へのフローもまた、典型的には、シースを通して導入されたバルーンカテーテルまたはバルーンガイドワイヤを使用することによって閉塞してもよい。そして、シースは、静脈場所または低圧外部レセプタクルに接続され、シースを経由して脳血管系から遠くなるように、内頸動脈から逆方向または逆行性フローを確立する。こうした逆方向または逆行性フローが確立された後、ステント留置処置は、塞栓が脳血管系に入るリスクが大幅に減少した状態で実施できる。
現在利用可能な頸動脈ステント留置および脳保護システムは、大腿動脈からのアクセスのために設計されている。残念ながら、大腿動脈から総頸動脈までの経路は、比較的長く、角張ったターンを含むいくつかのターンを有し、しばしばプラークおよび他の疾患を含む。大腿動脈からの総頸動脈へのアクセスを伴う処置の一部は、困難かつ時間を要し、そして塞栓破片のシャワーを発生させ、目標および/または対向する総頸動脈(脳血管系まで)を上昇するリスクがある。CCAへのアクセスの際に、CAS処置の約半分が生じ、処置のこの部分の間に患者保護が必要になる。
いくつかの経頸動脈処置は、大腿動脈からのアクセスを伴う処置のために構成されたアクセスおよび処置デバイスを使用している。例えば、いくつかの経頸動脈処置は、大腿動脈への挿入のために構成されたバルーンカテーテルの使用を含んでいる。例えば、頸動脈血管形成術を実施するためのこうしたバルーンカテーテルの使用は、バルーンカテーテルの煩雑かつ時間を要する操作をもたらすことがあり、例えば、バルーンカテーテル全体長さが不必要かつ不都合に長いことに起因しており、蛍光透視への長時間のユーザ被ばくを要求する。
近年、頚動脈への代替アクセス経路を有する逆フロープロトコルがクリアド(Criado)よって提案されている。この代替経路は、総頸動脈CCAへの直接外科的アクセスからなり、経頸部的または経頸動脈アクセスと呼ばれる。経頸動脈アクセスは、血管アクセスポイントから目標治療部位までの経路の長さおよび蛇行を大幅に短縮し、それによって処置の時間および困難さを緩和する。さらに、このアクセス経路は、疾患の角張ったまたは蛇行した大動脈弓または総頸動脈の生体構造の航行からの塞栓生成のリスクを減少させる。
クリアドプロトコルは、下記に引用された医療文献のいくつかの刊行物に記載されている。図3に示すように、クリアドプロトコルは、動脈シース210および静脈シース212を含むフローシャントを使用する。各シースは、止栓216で終端するサイドアーム214を有する。2つのシース止栓は、コネクタチューブ218によって接続され、動脈シース210から静脈シース212への逆フローシャントを完成する。動脈シースは、頸動脈分岐部の下方の頸部において、開放外科的切開を経由して総頸動脈CCA内に配置される。総頸動脈CCAの閉塞は、例えば、ルンメル止血帯および臍テープまたは血管ループを使用して、一時的な血管結紮を用いて達成される。静脈還流シース212は、開放外科的切開を経由して、内頸静脈IJV(図3)内に配置される。そして内頸動脈ICAおよび外頸動脈ECAからの逆行性フローが、止栓216を開くことによって確立できる。クリアドプロトコルは、大腿アクセスの必要性を排除するため、先の逆行性フロープロトコルに対する改善である。こうして大腿アクセスに関連する潜在的合併症は完全に回避される。さらに、より短いアクセス経路によって提示されるより低いフロー制限は、より激しい逆フローレート(流量)の機会を提供し、塞栓破片除去の効率を増加させる。これらの減少したフローレート制限のため、先のプロトコルによって必要とされるような、外頸動脈ECAを閉塞することなく、内頸動脈ICAの所望の逆行性フローを確立することができる。
大腿アクセス式の逆行性フロープロトコルに対する著しい改善ではあるが、クリアドプロトコルおよびフローシャントは、依然として改善から利益を得ることができる。特に、処置で使用される既存の動脈シースおよび静脈シースは、サイドアーム214および止栓216において依然として著しいフロー制限を有する。介入カテーテルが動脈アクセスシースに挿入された場合、逆フロー回路抵抗は最大である。患者のいくつかの割合では、外頸動脈ECA灌流圧は、内頸動脈ICA灌流圧よりも大きい。これらの患者において、この差圧は、ECAからのICAへの順行性フローを駆動することがある。低いフロー抵抗を備えた逆フローシャントが、ECAからICAへの圧力勾配にもかかわらず、ECAおよびICAの両方におけるフローの逆転を保証できる。
さらに、逆フローレートを監視したり調整したりする手段は存在しない。フローレートを増加および/または調節する能力は、逆フローレートを、患者の耐性および生理学および処置の段階に対して最適に設定する能力をユーザに供与し、塞栓破片から改善された保護を提供する。さらに、クリアドによって説明されるようなシステムは、例えば、CASシステムの配置を容易にする造影剤の注入の際に、1つ以上の止栓を手動で回転させて、逆フローシャントを開閉することに依存する。最後に、クリアドプロトコルは、血管ループまたはルンメル止血帯を介して、総頸動脈の開放外科的閉塞に依存する。総頸動脈を血管内で閉塞する手段、例えば、動脈アクセスシース上の閉塞エレメントを備えたシステムは、経皮的手法を用いて全体処置を実施することを可能にするであろう。経皮的アプローチは、外科的切開のサイズおよび関連する合併症を制限し、そして非外科医が処置を実施することを可能にするであろう。
これらの理由のため、頸動脈血管系における経頸動脈アクセス、逆行性フローおよび洗浄処置、頸動脈血管形成術、および頸動脈ステントの移植を実施するための改善された方法、装置、およびシステムを提供し、処置および処置後の塞栓のリスクを低減し、処置全体に渡って止血のレベルを改善し、頸動脈血管形成術および/またはステント留置の容易性および速度を改善することが望ましい。方法、装置およびシステムは、医師によって実施される処置を簡素化するべきであり、そして、処置を不適切に実行したり、および/または、塞栓放出に対して保護するのに不充分な逆行性フローおよび洗浄を達成するリスクを低減するべきである。これらのシステムは、互いに容易に使用され、塞栓関連合併症または血管系への損傷に対して保護する個々のデバイスおよびコンポーネントを提供するべきである。この方法およびシステムはまた、意図しない血液損失を防止するために、処置の終了時に任意かつ全ての動脈貫通を便利に、好ましくは自動閉鎖を提供するべきである。この方法およびシステムはまた、例えば、頸動脈血管形成術を実施し、ステントを展開し、および/またはステントの後拡張を実施するために、頸動脈血管系の効率的かつ有効な準備および/または処置を提供するべきである。さらに、このシステム、装置および方法は、血管系への開放外科的または経皮的アクセス経路のいずれかによる実施にとって適切であるべきである。さらに、この方法、装置およびシステムは、処置後の合併症を低下させる血管内補綴インプラントの移植を可能にするべきである。これらの目的の少なくともいくつかは、以下に説明される発明によって満たされるであろう。
開示される方法、装置およびシステムは、頸動脈分岐部の領域における逆行性または逆フロー血液循環を確立し促進して、脳血管系、特に内頸動脈内への塞栓の放出を制限または防止する。開示されるのは、開放手術手法を用いて、または、経皮的手法、例えば、修正セルディンガー法またはマイクロ穿刺手法を用いて、総頸動脈内への経頸動脈アプローチにより実施される、介入処置、例えば、ステント留置、血管形成術、アテローム切除などのための方法、装置およびシステムを含む。例えば、頸動脈血管形成術を実施するため、および/または、頸動脈ステント展開を支援するために構成されたバルーンカテーテルに関する種々の方法、装置およびシステムがここに開示される。
総頸動脈(図5)へのアクセスは、シースまたは他の管状アクセスカニューレを動脈の管腔内に配置することによって確立され、典型的には、シースの遠位端を、総頸動脈から内頸動脈と外頸動脈への接合部または分岐部Bの近傍に位置決めする。シースは、遠位端において閉塞部材、例えば柔軟な閉塞バルーンを有することができる。閉塞バルーンなどの閉塞部材を備えたカテーテルまたはガイドワイヤが、アクセスシースを通って配置でき、塞栓の進入を阻止するために近位外頸動脈ECA内に位置決めできるが、外頸動脈の閉塞は通常必要ではない。第2還流シースが、静脈系、例えば、内頸静脈IUVまたは大腿静脈FV内に配置される。動脈アクセスシースおよび静脈還流シースは接続されて、外部動脈静脈シャントを生成する。
逆行性フローが確立され、患者の要求を満たすように調節される。総頸動脈を通るフローは、外部血管ループまたはテープ、血管クランプ、閉塞バルーンなどの内部閉塞部材、または他のタイプの閉塞手段のいずれかを用いて閉塞される。総頸動脈を通るフローが阻止された場合、内頸動脈と静脈系との間の自然圧力勾配により、血液は、脳血管系から内頸動脈を通ってシャントを経由して静脈系に逆行性または逆方向に流れることになる。
代替として、静脈シースは排除でき、動脈シースは、外部収集リザーバまたはレセプタクルに接続できる。逆フローは、このレセプタクル内に収集できる。必要であれば、収集された血液は、フィルタ処理され、そして処置中または処置終了時に患者に戻すことができる。レセプタクルの圧力は、大気圧に開放でき、圧力勾配を生じさせて、脳血管系からレセプタクルに逆方向に血液を流すことができ、またはレセプタクルの圧力は負圧にできる。
必要に応じて、内頸動脈からの逆フローを達成し、または強化するために、典型的には、内頸動脈内の分岐部の真上(すなわち、遠位側)の外頸部に閉塞バルーンまたは他の閉塞エレメントを配備することによって、外頸動脈からのフローが阻止できる。
以下に説明する処置およびプロトコルは、特に頸動脈血管形成術および/または頸動脈ステント留置に関するが、ここで説明する頸動脈にアクセスするための方法は、アテローム切除術、そして、頸動脈系、特に、外頸動脈と内頸動脈の分岐部に近い場所において実行できる任意の他の介入処置にも有用であることは理解されよう。さらに、これらのアクセス、血管閉鎖および塞栓治療および保護方法のいくつかは、他の血管介入処置、例えば、急性脳梗塞の処置において適用可能であることは理解されよう。
本開示は、頸動脈アクセスおよび処置プロトコルの実施を改善するためのいくつかの特定の態様を含む。これらの個々の態様および改善の少なくとも大部分は、改善のうちの1つ以上を用いて個々にまたは組合せで実施でき、頸動脈系内の特定の介入の実施を容易にし、向上させることができる。
一態様では、頸動脈へのアクセスおよび治療に使用するためのシステムが開示される。システムは、総頸動脈内に導入され、総頸動脈から血液フローを受けるように構成された動脈アクセスデバイスと、動脈アクセスデバイスに流体的に接続されたシャントとを備え、シャントは、血液が動脈アクセスデバイスから還流部位に流れる経路を提供するものであり、そして、シャントに接続され、少なくとも第1血液フロー状態と少なくとも第2血液フロー状態との間でシャントを通る血液フローを調節するように構成されたフロー制御アセンブリを備え、フロー制御アセンブリは、シャントを通る血液フローと相互作用する1つ以上のコンポーネントを含む。
他の態様では、経頸動脈アプローチにより経頸動脈処置を実施するように構成された経頸動脈アクセス治療システムの種々の実施形態が開示される。経頸動脈アクセス治療システムは、内部管腔を画定するシースを含む動脈アクセスシースを含むことができる。シースは、総頸動脈の開口の中に導入されるようなサイズおよび形状に設定できる。経頸動脈アクセス治療システムはまた、バルーンカテーテルの近位端と遠位端との間に延びるカテーテルシャフトを含むバルーンカテーテルを含むことができる。バルーンカテーテルは、バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンを含むことができる。バルーンカテーテルはまた、カテーテルシャフトに沿って位置決めされた視覚インジケータを含むことができる。視覚インジケータは、バルーンカテーテルの遠位端から第1距離に位置決めでき、そのため視覚インジケータと動脈アクセスシースの視覚位置合わせマーカーとの位置合わせが、バルーンカテーテルの遠位端と動脈アクセスシースの内部管腔の遠位管腔端との位置合わせを示す。
いくつかの変形例では、下記の特徴のうちの1つ以上が、必要に応じて任意の実現可能な組合せに含まれることができる。いくつかの実施形態では、視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250ミリメートル(mm)と約350mmの範囲内にできる。遠位管腔端は、視覚位置合わせマーカーからほぼ第1距離だけ離れて位置決めできる。バルーンは、約20mm~約40mmの長さを含むことができる。バルーンカテーテルの遠位端は、バルーンの遠位バルーン端から第2距離まで延びる可撓性先端部を含むことができる。膨張状態のバルーンは、約1mm~約8mmの外径を含むことができる。視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含むことができる。バルーンカテーテルは、カテーテルシャフトに沿って、バルーンの長さの内部に位置決めされたバルーンマーカーを含むことができる。バルーンカテーテルは、バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートを含むことができる。バルーンカテーテルは、遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔を含むことができる。遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めできる。
現在の主題の他の相互関連した態様では、経頸動脈アクセス治療システムの方法が開示される。いくつかの実施形態では、方法は、バルーンカテーテルの遠位端を、総頸動脈内の開口の中に導入される動脈アクセスシースの内部管腔の中に挿入し、そして動脈アクセスシースの内部管腔の遠位管腔端が総頸動脈内に位置決めされることを含む。バルーンカテーテルは、バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンを含むことができる。この方法はさらに、バルーンカテーテルのカテーテルシャフトに沿って位置決めされた視覚インジケータを、動脈アクセスシースの視覚位置合わせマーカーと位置合わせし、これによりバルーンカテーテルの遠位端を動脈アクセスシースの内部管腔の遠位管腔端と位置合わせすることを含むことができる。さらに、この方法は、頸動脈血管形成術の一部を実施するために、バルーンを治療部位に前進させることを含むことができる。
いくつかの変形例では、下記のステップまたは特徴のうちの1つ以上が、必要に応じて任意の実現可能な組合せに含まれることができる。いくつかの実施形態では、この方法は、治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そしてステントの内壁に対して円周方向の力を印加して、治療部位においてステントを展開することを含むことができる。いくつかの実施形態では、この方法は、治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そして展開したステントの内壁に対して円周方向の力を印加して、展開したステントの直径を増加させることを含むことができる。いくつかの実施形態では、この方法は、治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そして頸動脈の内壁に対して円周方向の力を印加して、内壁の直径を増加させることを含むことができ、内壁はプラーク材料を含むことができる。
いくつかの実施形態では、視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250mmと約350mmの範囲内にできる。遠位管腔端は、視覚的位置合わせマーカーからほぼ第1距離だけ離れて位置決めできる。バルーンは、約20mm~約40mmの長さを含むことができる。膨張状態のバルーンは、約1mm~約8mmの外径を含むことができる。視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含むことができる。バルーンカテーテルは、バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートを含むことができる。バルーンカテーテルは、遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔を含むことができる。遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めできる。
他の態様では、バルーンカテーテルが開示されており、これは、バルーンカテーテルの近位端と遠位端との間に延びるカテーテルシャフトを含む。バルーンカテーテルはまた、バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンを含むことができる。さらに、バルーンカテーテルは、カテーテルシャフトに沿って位置決めされた視覚インジケータを含むことができる。視覚インジケータは、バルーンカテーテルの遠位端から第1距離に位置決めでき、そのため視覚インジケータと動脈アクセスシースの視覚的位置合わせマーカーとの位置合わせが、バルーンカテーテルの遠位端と動脈アクセスシースの内部管腔の遠位管腔端との位置合わせを示す。
いくつかの変形例では、下記の特徴のうちの1つ以上が、必要に応じて任意の実現可能な組合せに含まれることができる。視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250mmと約350mmの範囲内にできる。バルーンは、約20mm~約40mmの長さを含むことができる。バルーンカテーテルの遠位端は、バルーンの遠位バルーン端から第2距離まで延びる可撓性先端部を含むことができる。膨張状態のバルーンは、約1mm~約8mmの外径を含むことができる。視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含むことができる。バルーンカテーテルは、カテーテルシャフトに沿って、バルーンの長さの内部に位置決めされたバルーンマーカーを含むことができる。バルーンカテーテルは、バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートを含むことができる。バルーンカテーテルは、遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔を含むことができる。遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めできる。
ここで説明する主題の1つ以上の変形例の詳細は、添付図面および下記の説明に記載される。ここで説明する主題の他の特徴および利点は、説明および図面、そして請求項から明らかになるであろう。
本開示は、一般に医療方法および装置に関する。より詳細には、本開示は、頸動脈血管系にアクセスし、逆行性血液フロー、頸動脈血管形成の実施、頸動脈ステント留置、および他の処置を確立するための方法およびシステムに関する。
図1Aは、脳血管系、特に内頸動脈への塞栓の放出を制限または防止するために、頸動脈分岐部の領域における逆行性または逆血液フローの循環を確立および促進するように構成された逆行性フローシステム100の第1実施形態を示す。このシステム100は、頸動脈と相互作用して、頸動脈から静脈還流部位、例えば内頸静脈(または、代替の実施形態では、例えば、大静脈または外部レセプタクルなどの他の還流部位)への逆行性フローを提供する。逆行性フローシステム100は、動脈アクセスデバイス110と、静脈還流デバイス115と、動脈アクセスデバイス110から静脈還流デバイス115への逆行性フローのための通路を提供するシャント120とを含む。フロー制御アセンブリ125が、シャント120と相互作用する。フロー制御アセンブリ125は、以下でより詳細に説明するように、総頸動脈から内頸静脈への逆行性フローを調節および/または監視するように構成される。フロー制御アセンブリ125は、流路の外部、流路の内部の何れかまたはその両方にあるシャント120を経由する流路と相互作用する。以下でより詳細に説明するように、動脈アクセスデバイス110は、総頸動脈CCA内に少なくとも部分的に挿入され、静脈還流デバイス115は、内頸静脈IJVなどの静脈還流部位内に少なくとも部分的に挿入される。動脈アクセスデバイス110および静脈還流デバイス115は、接続場所127aおよび127bにおいてシャント120と接続される。総頸動脈を通るフローが阻止されると、内頸動脈と静脈系との間の自然圧力勾配により、血液が脳血管系から内頸動脈を経由して、そしてシャント120を経由して静脈系内に逆行性または逆方向RG(図2A)に流れる。フロー制御アセンブリ125は、逆行性血液フローを調節し増強し補助し監視し、および/または調整する。
図1Aの実施形態では、動脈アクセスデバイス110は、経頸動脈アプローチによって総頸動脈CCAにアクセスする。経頸動脈アクセスは、血管アクセスポイントから目標治療部位までの短い長さで非蛇行性の経路を提供し、これにより、例えば、経大腿アプローチと比較して、処置の時間および困難さを緩和する。一実施形態では、動脈切開部から目標治療部位までの動脈距離(動脈を通って測定した場合)は、15cm以下である。一実施形態では、この距離は5~10cmである。さらに、このアクセス経路は、病変した角度のあるまたは蛇行性の大動脈弓または総頸動脈の解剖構造のナビゲーションから、塞栓生成のリスクを減少させる。静脈還流デバイス115の少なくとも一部が、内頸静脈IUV内に配置される。一実施形態では、総頸動脈への経頸動脈アクセスは、動脈アクセスデバイス110が挿入される皮膚内の切開または穿刺により経皮的に達成される。切開が使用される場合、切開は、約0.5cmの長さにできる。拡張可能バルーンなどの閉塞エレメント129を使用して、動脈アクセスデバイス110の遠位端の近位側の場所で総頸動脈CCAを閉塞できる。閉塞エレメント129は、動脈アクセスデバイス110上に配置でき、または別個のデバイス上に配置できる。代替の実施形態では、動脈アクセスデバイス110は、直接外科的経頸動脈アプローチにより総頸動脈CCAにアクセスする。外科的アプローチでは、総頸動脈は、止血帯2105を用いて閉塞できる。止血帯2105は、任意の外科的アプローチで使用されるデバイスであることを示すためにファントム内に示されている。
他の実施形態では、図1Bに示すように、動脈アクセスデバイス110は、経頸動脈アプローチにより総頸動脈CCAにアクセスするとともに、静脈還流デバイス115は、大腿静脈FVで構成される静脈還流部位など、頸静脈以外の静脈還流部位にアクセスする。静脈還流デバイス115は、鼠径部の経皮穿刺により大腿静脈FVなどの中心静脈の中に挿入できる。
図1Cに示す他の実施形態では、動脈アクセスデバイス110は、大腿アプローチにより総頸動脈にアクセスする。大腿アプローチによれば、動脈アクセスデバイス110は、鼠径部などの大腿動脈FAへの経皮穿刺により、大動脈弓AAを昇って目標総頚動脈CCAの中へとCCAに接近する。静脈還流デバイス115は、頸静脈JVまたは大腿静脈FVと連通できる。
図1Dは、さらに他の実施形態を示し、システムは、静脈還流部位ではなく、頸動脈から外部レセプタクル130への逆行性フローを提供する。動脈アクセスデバイス110は、シャント120を介してレセプタクル130に接続し、これは、フロー制御アセンブリ125と連通する。血液の逆行性フローは、レセプタクル130内に回収される。必要であれば、血液は、フィルタ処理して、そして患者に戻すことができる。レセプタクル130の圧力は、ゼロ圧力(大気圧)またはそれよりも低い圧力に設定でき、血液を脳血管系からレセプタクル130へ逆方向に流すことができる。必要に応じて、内頸動脈からの逆流を達成または強化するために、典型的には、内頸動脈との分岐部の直上に、外頸動脈内にバルーンまたは他の閉塞エレメントを配備することによって、外頸動脈からのフローが阻止できる。図1Dは、CCAと共に経頸動脈アプローチに配置された動脈アクセスデバイス110を示しており、外部レセプタクル130の使用が、経大腿アプローチにおいて動脈アクセスデバイス110とともに使用できることは理解すべきである。
図1Eは、逆行性フローシステム100のさらに他の実施形態を示す。前の実施形態のように、システムは、動脈アクセスデバイス110と、フロー制御アセンブリ125を備えたシャント120と、静脈還流デバイス115とを含む。動脈アクセスデバイス110および静脈還流デバイス115は、接続場所127a,127bにおいてシャント120に接続する。本実施形態では、フロー制御アセンブリはまた、単一のフローコントローラハウジング内に収容されたインラインフィルタ、一方向弁、およびフロー制御アクチュエータを含む。
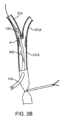
図2Aの頸動脈の拡大図を参照すると、ステント配送システム135および/または他の作業カテーテル(例えば、バルーンカテーテル)などの介入デバイスは、以下で詳細に説明するように、動脈アクセスデバイス110を介して頸動脈内に導入できる。ステント配送システム135を使用して、ステントを頸動脈内に配備するようにプラークPを治療できる。以下でより詳細に説明されるように、バルーンカテーテルを使用して、ステント配備の前および/または後にバルーン拡張を実施でき、例えば、頸動脈血管形成を実施し、ステントの拡張および/または展開を支援できる。図2Aの矢印RGは、逆行性フローの方向を表す。
図2Bは、他の実施形態を示しており、動脈アクセスデバイス110は、動脈/静脈シャントを生成するために使用され、そして頸動脈内への少なくとも1つの介入デバイスの導入のために使用される。閉塞エレメント129を備えた別個の動脈閉塞デバイス112を使用して、動脈アクセスデバイス110の遠位端の近位側にある場所において総頸動脈CCAを閉塞できる。
図2Cは、さらに他の実施形態を示しており、動脈アクセスデバイス110は、閉塞エレメント129(例えば、閉塞バルーン)を用いて、動脈-静脈シャントおよび動脈閉塞を生成する目的で使用される。別個の動脈導入器デバイスは、動脈アクセスデバイス110の遠位側にある場所において頸動脈内に少なくとも1つの介入デバイスを導入するために使用できる。
(解剖学的構造の説明)
(側副脳循環)
ウィリス動脈輪(Circle of Willis)CWは、脳に供給する全ての主要な動脈、即ち、2つの内頸動脈(ICA)と椎骨脳底動脈系とを接続する脳の主要な動脈吻合部幹である。血液は、前大脳動脈、中大脳動脈、後大脳動脈によって、ウィリス動脈輪から脳に運ばれる。動脈間のこの連通は、脳を経由した側副循環を可能にする。これにより交互経路を経由した血液フローが可能になり、脳に血液を供給する1つ以上の血管への閉塞の場合に安全機構を提供できる。脳は、動脈系のどこかに閉塞がある場合(例えば、ここで説明するようにICAが結紮されている場合)でも、多くの場合、充分な血液供給を受けることを継続できる。ウィリス動脈輪を経由するフローは、血液を、不足した側に再分配する多くの経路によって充分な脳血液フローを確保する。
(側副脳循環)
ウィリス動脈輪(Circle of Willis)CWは、脳に供給する全ての主要な動脈、即ち、2つの内頸動脈(ICA)と椎骨脳底動脈系とを接続する脳の主要な動脈吻合部幹である。血液は、前大脳動脈、中大脳動脈、後大脳動脈によって、ウィリス動脈輪から脳に運ばれる。動脈間のこの連通は、脳を経由した側副循環を可能にする。これにより交互経路を経由した血液フローが可能になり、脳に血液を供給する1つ以上の血管への閉塞の場合に安全機構を提供できる。脳は、動脈系のどこかに閉塞がある場合(例えば、ここで説明するようにICAが結紮されている場合)でも、多くの場合、充分な血液供給を受けることを継続できる。ウィリス動脈輪を経由するフローは、血液を、不足した側に再分配する多くの経路によって充分な脳血液フローを確保する。
ウィリス動脈輪の側副能力は、その構成要素の血管の存在およびサイズに依存すると考えられる。個人間のかなりの生体構造変化がこれらの血管内に存在することがあり、関与する血管の多くが罹患している可能性があることを理解すべきである。例えば、幾つかの人々は、交通動脈のうちの1つを欠く。こうした人々に閉塞が生じると、側副循環が損なわれ、虚血性イベントおよび潜在的には脳損傷をもたらす。さらに、減少した灌流圧力への自己調節応答が、ウィリス動脈輪内の側副動脈、例えば、交通動脈などの拡大を含むことがある。側副循環が正常な機能をサポートするレベルに到達する前に、この補償機構のための調整時間が時には必要になる。この自己調節応答は、15~30秒の空間に渡って発生することがあり、特定の範囲の圧力およびフローの低下の範囲内でしか補償できない。こうして調整期間中に一過性脳虚血発作が生ずる可能性がある。長時間に渡って極めて高い逆行性フローは、患者の脳が充分な血液フローにならない状態に導いて、神経症状によって示されるような患者不耐性、またはある場合には一過性虚血発作をもたらす可能性がある。
図4は、正常な脳循環およびウィリス動脈輪CWの形成を描く。大動脈AOは腕頭動脈BCAに上昇し、これは左総頸動脈LCCAおよび左鎖骨下動脈LSCAに分岐する。大動脈AOはさらに、右総頸動脈RCCAおよび右鎖骨下動脈RSCAに上昇する。左右の総頸動脈CCAは、内頸動脈ICAに上昇し、これは、中大脳動脈MCA、後交通動脈PcoAおよび前大脳動脈ACAに分岐する。前大脳動脈ACAは、前頭葉および線条体のいくつかの部分に血液を配給する。中大脳動脈MCAは、脳の各半球の側面全体に血液を運ぶ樹状分岐を有する大動脈である。左右の後大脳動脈PCAは、脳底動脈BAから上昇し、脳の後側部分(後頭葉)に血液を配給する。
前側では、ウィリス動脈輪は、前大脳動脈ACAおよび2つのACAを接続する前交通動脈ACoAによって形成される。2つの後交通動脈PCoAは、ウィリス動脈輪を2つの後大脳動脈PCAに接続し、これらは、脳底動脈BAから分岐し、後側でウィリス動脈輪を完成する。
総頸動脈CCAはまた、外頸動脈ECAに上昇し、これは、脳および眼窩の中身を除く頭部の構造の大部分に供給するために広範囲に分岐する。ECAは、頸部および顔にある構造に供給するのにも役立つ。
(頸動脈分岐部)
図5は、患者の頸部にある関連する血管系の拡大図を示す。総頸動脈CCAは、分岐部Bにおいて内頸動脈ICAおよび外頸動脈ECAに分岐する。分岐部は、おおよそ第4頸椎レベルに位置する。図5は、分岐部Bに形成されたプラークPを示す。
図5は、患者の頸部にある関連する血管系の拡大図を示す。総頸動脈CCAは、分岐部Bにおいて内頸動脈ICAおよび外頸動脈ECAに分岐する。分岐部は、おおよそ第4頸椎レベルに位置する。図5は、分岐部Bに形成されたプラークPを示す。
上述したように、動脈アクセスデバイス110は、経頸動脈アプローチにより総頸動脈CCAにアクセスができる。経頸動脈アプローチに従って、動脈アクセスデバイス110は、動脈アクセス場所Lにおいて総頸動脈CCAの中に挿入され、これは、例えば、総頸動脈CCAの壁での外科的な切開または穿刺にできる。典型的には、動脈アクセス場所Lと分岐部Bとの間で約5~7cmの距離Dがある。動脈アクセスデバイス110が総頸動脈CCAに挿入される場合、動脈アクセスデバイス110の遠位先端が分岐部Bに接触することは望ましくなく、プラークPを破壊し、塞栓粒子の発生を生じさせることがあるためである。動脈アクセスデバイス110が分岐部Bに接触する可能性を最小化するために、一実施形態では、処置中に動脈アクセスデバイスの遠位領域の約2~4cmだけが総頸動脈CCAの中に挿入される。
総頸動脈は、頸動脈鞘と呼ばれる筋膜の層内の片側に収容される。この鞘はまた、内頸静脈および迷走神経を包含する。鞘の前側は胸鎖乳突筋である。総頸動脈および内頸静脈への経頸動脈アクセス、経皮または外科手術は、迷走神経を回避するために取られる注意とともに、頸動脈鞘を経由して、胸鎖乳突筋の2つの頭部の間にある鎖骨より直ちに優れたものにできる。
この鞘の上端において、総頸動脈は、内頸動脈および外頸動脈に分岐する。内頸動脈は、頭蓋骨に入って網膜および脳に血液を供給するまで分岐することなく上向きに続く。外頸動脈は分岐して、頭皮、顔、眼および他の表面構造に血液を供給する。幾つかの顔面神経および脳神経が動脈の前側および後側で絡み合う。追加の頸部筋肉も、分岐部に重なることがある。これらの神経および筋肉構造は、頸動脈内膜剥離術の間に頸動脈分岐部にアクセスするために切開および押し退け可能である。幾つかの場合には、頸動脈分岐部は下顎のレベルにより接近しており、アクセスはより困難であり、傷つけるべきでない種々の神経からそれを分離するために利用できる余地が少ない。これらの例では、不用意な神経損傷のリスクが増加することがあり、開放動脈内膜切除処置が良好な選択肢でないことがある。
(逆行性血液フローシステムの詳細な説明)
議論したように、逆行性フローシステム100は、動脈アクセスデバイス110と、静脈還流デバイス115と、動脈アクセスデバイス110から静脈還流デバイス115への逆行性フローのための通路を提供するシャント120とを含む。このシステムは、フロー制御アセンブリ125を含み、これは、シャント120と相互作用して、シャント120を通過する逆行性血液フローを調節および/または監視する。
ここで、逆行性フローシステム100のコンポーネントの例示的な実施形態を説明する。
議論したように、逆行性フローシステム100は、動脈アクセスデバイス110と、静脈還流デバイス115と、動脈アクセスデバイス110から静脈還流デバイス115への逆行性フローのための通路を提供するシャント120とを含む。このシステムは、フロー制御アセンブリ125を含み、これは、シャント120と相互作用して、シャント120を通過する逆行性血液フローを調節および/または監視する。
ここで、逆行性フローシステム100のコンポーネントの例示的な実施形態を説明する。
(動脈アクセスデバイス)
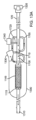
図6Aは、動脈アクセスデバイス110の例示的な実施形態を示し、これは、遠位シース605と、近位延長部610と、フローライン615と、アダプタまたはYコネクタ620と、止血弁625とを備える。動脈アクセスデバイスはまた、テーパー状先端650および導入器ガイドワイヤ611を備えた拡張器(dilator)645を備えてもよい。動脈アクセスデバイスは、拡張器および導入器ガイドワイヤとともに使用され、血管へのアクセスを得る。動脈アクセスデバイスの機構は、経頸動脈アクセスのために最適化できる。例えば、アクセスデバイスコンポーネントの設計は、挿入の鋭い角度に起因した血管への可能性のある損傷を制限するように最適化でき、無傷かつ確実なシース挿入を可能にし、シース、シース拡張器、血管に挿入された導入器ガイドワイヤの長さを制限する。
図6Aは、動脈アクセスデバイス110の例示的な実施形態を示し、これは、遠位シース605と、近位延長部610と、フローライン615と、アダプタまたはYコネクタ620と、止血弁625とを備える。動脈アクセスデバイスはまた、テーパー状先端650および導入器ガイドワイヤ611を備えた拡張器(dilator)645を備えてもよい。動脈アクセスデバイスは、拡張器および導入器ガイドワイヤとともに使用され、血管へのアクセスを得る。動脈アクセスデバイスの機構は、経頸動脈アクセスのために最適化できる。例えば、アクセスデバイスコンポーネントの設計は、挿入の鋭い角度に起因した血管への可能性のある損傷を制限するように最適化でき、無傷かつ確実なシース挿入を可能にし、シース、シース拡張器、血管に挿入された導入器ガイドワイヤの長さを制限する。
遠位シース605は、開放外科手術切開または、例えば、セルディンガー法を用いて確立された経皮穿刺のいずれかで、切開または穿刺により総頸動脈の壁に導入されるように構成される。シースの長さは、5~15cmの範囲にでき、通常は10cm~12cmである。内径は、典型的には、7Fr(1Fr=0.33mm)から10Frまでの範囲であり、通常は8Frである。特に、シースが、経頸動脈アプローチにより鎖骨の上方で頸動脈分岐部の下方に導入される場合、シース605は、キンクおよび座屈に抵抗するためのフープ強度を保持しつつ、高度に可撓性であることが望ましい。こうして遠位シース605は、例えば、ブレード(braid)、螺旋リボン、螺旋リボン、螺旋ワイヤ、切断チューブなどによって円周方向に補強でき、そして内側ライナを有し、補強構造が外側ジャケット層と内側ライナとの間に挟まれるようできる。内側ライナは、PTFEなどの低摩擦材料でできる。外側ジャケットは、Pebax、熱可塑性ポリウレタン、またはナイロンを含む材料のグループのうちの1つ以上でできる。一実施形態では、補強構造または材料および/または外側ジャケット材料または厚さは、シース605の長さに渡って変化して、長さに沿って可撓性を変化させてもよい。代替の実施形態では、遠位シースは、鼠径部など大腿動脈への経皮穿刺により導入され、大動脈弓AAを昇って目標の総頸動脈CCAの中に導入されるように構成される。
遠位シース605は、図6Bに示すように、縮径の遠位領域630を有する段差状または他の構成を有することができ、図6Bは、シース605の遠位領域630の拡大図を示す。シースの遠位領域630は、頸動脈への挿入のためにサイズ設定でき、典型的には、2.16mm(0.085インチ)~2.92mm(0.115インチ)の範囲の内径を有し、シースの残りの近位領域は、より大きい外側および内腔直径を有し、内径は、典型的には2.794mm(0.110インチ)~3.43mm(0.135インチ)の範囲である。近位領域のより大きな内腔直径は、シースの全体的なフロー抵抗を最小化する。一実施形態では、縮径遠位セクション630は、約2cm~4cmの長さを有する。縮径遠位セクション630の比較的短い長さにより、シース605の遠位端が分岐部Bに接触するリスクが減少した経頸動脈アプローチにより、このセクションを総頸動脈CCA内に位置決めすることを可能にする。さらに、縮径セクション630により、フロー抵抗のレベルにおいて最小の影響を有しつつ、シース605を動脈内に導入するための動脈切開のサイズの低減を可能にする。さらに、縮径遠位セクションは、より可撓性にでき、こうして血管の管腔に対してより適応でできる。
再び図6Aを参照すると、細長い本体である近位延長部610は、内側管腔を有し、これはシース605の内側管腔とともに連続的である。管腔は、Yコネクタ620によって接合でき、これもまたフローライン615の管腔をシースに接続する。組み立てシステムにおいて、フローライン615は、逆行性シャント120の第1脚部に接続して、これを形成する(図1)。近位延長部610は、止血弁625をYコネクタ620から充分に離隔させるのに充分な長さを有することができ、これは、経皮的または外科的挿入部位に隣接する。止血弁625を経皮的挿入部位から離隔させることによって、医師は、透視を実施する場合、透視視野の外に留まりながら、ステント配送システムまたは他の作業カテーテルを近位延長部610およびシース605に導入できる。一実施形態では、近位延長部は、シース605との最遠位の接合部(例えば、止血弁において)から近位延長部の近位端まで約16.9cmである。一実施形態では、近位延長部は、0.125インチの内径および0.175インチの外径を有する。一実施形態では、近位延長部は、0.025インチの壁厚を有する。内径は、例えば、0.60インチ~0.150インチの範囲でもよく、0.010インチ~0.050インチの壁厚を備える。他の実施形態では、内径は、例えば、0.150インチ~0.250インチの範囲でもよく、0.025インチ~0.100インチの壁厚を備える。近位延長部の寸法は変化してもよい。一実施形態では、近位延長部は、約12~20cmの範囲内の長さを有する。他の実施形態では、近位延長部は、約20~30cmの範囲内の長さを有する。
一実施形態では、止血弁625からシース605の遠位先端までのシースに沿った距離は、約25cm~40cmの範囲にある。一実施形態では、この距離は、約30~35cmの範囲にある。動脈中への2.5cmのシース導入、および動脈切開部位から目標部位までの5~10cmの動脈距離を可能にするシステム構成では、このシステムにより、止血弁625(アクセスシース内への介入デバイス導入の場所)から32cm~43cmの目標部位までの約32.5cm~42の範囲の距離を可能にする。この距離は、先行技術の手法で必要とされる距離の約1/3である。
フラッシュライン635が、止血弁625の側部に接続可能であり、止栓640をその近位端または遠隔端に有することができる。フラッシュライン635により、処置中に生理食塩水、造影流体などの導入を可能にする。フラッシュライン635はまた、処置中の圧力監視を可能にする。テーパー状の遠位端650を有する拡張器645を設けて、遠位シース605の総頸動脈への導入を容易にできる。拡張器645は、図7Aに最もよく見えるように、止血弁625を経由して導入でき、テーパー状遠位端650がシース605の遠位端を通って延びるようになる。拡張器645は、ガイドワイヤを収容するための中央管腔を有することができる。典型的には、ガイドワイヤは、最初に血管内に配置され、拡張器/シースの組合せは、血管内に導入されている状態のガイドワイヤの上を移動する。
必要に応じて、図7Aに見えるように、シースストッパ705(例えば、チューブの形態)を設けてもよく、これは遠位シース605の外部に渡って同軸に受け入れられる。シースストッパ705は、シースが血管内に過度に挿入されるのを防止するシースストッパとして機能するように構成される。シースストッパ705は、シース本体605の上に位置決めされるようにサイズ設定および形状設定され、その結果、シース本体605の一部を覆って、シース本体605の遠位部分を露出させる。シースストッパ705は、アダプタ620に係合するフレア状の近位端710と、遠位端715とを有してもよい。必要に応じて、遠位端715は、図7Bに示すように、ベベル加工してもよい。シースストッパ705は、少なくとも2つの目的を果たすことができる。第1に、シースストッパ705の長さは、図7Aに見えるように、シース605の導入をシース605の露出した遠位部分に制限しており、その結果、シース挿入長さは、シースの露出した遠位部分に制限される。一実施形態では、シースストッパは、露出した遠位部分を2~3cmの範囲に制限する。一実施形態では、シースストッパは、露出した遠位部分を2.5cmに制限した。換言すると、シースストッパは、動脈へのシースの挿入を約2~3cmの範囲または2.5cmに制限できる。第2に、シースストッパ705は、頸動脈壁内に配置された事前に展開された穿刺閉鎖デバイスと係合でき、もし存在すれば、シース605が閉鎖デバイスを分解することなく引き抜くことが可能になる。シースストッパ705は、透明材料で製造してもよく、そのためシース本体がシースストッパ705の下で明確に見えるようになる。シースストッパ705はまた、可撓性材料で製作してもよく、またはシースストッパ705は、増加した可撓性の関節またはセクションを含んでもよく、そのため動脈の中にいったん挿入された適切な位置で、必要に応じてシースが曲がるのを可能にする。シースストッパは、塑性的に屈曲可能でもよく、そのためユーザによって解放された場合、形状を保持するように所望の形状に曲げることができる。シースストッパの遠位部分は、より堅い材料で製作してもよく、近位部分は、より柔軟な材料で製作してもよい。一実施形態では、より堅い材料は85Aデュロメータであり、より柔軟なセクションは50Aデュロメータである。一実施形態では、より硬い遠位部分は、シースストッパ705の1~4cmである。シースストッパ705は、シースから取り外し可能でもよく、ユーザがより長いシース挿入長さを望む場合、ユーザは、シースストッパ705を取り外したり、その長さ(シースストッパの)を短く切断したり、シースストッパ705をシース上に再組み立てして、挿入可能なシース長さのより大きい長さがシースストッパ705から突出するようにしてもよい。
図7Cは、拡張器645が内部に位置決めされるシース605に隣接して位置決めされるシースストッパ705の他の実施形態を示す。図7Cのシースストッパ705は、第1形状、例えば、直線形状から、第1形状とは異なる第2形状に変形してもよく、シースストッパは、シースストッパに充分な外力が作用してその形状を変化させるまで、第2形状を保持する。第2形状は、例えば、非直線状、曲線状、またはそれ以外の輪郭形状または不規則な形状でもよい。例えば、図7Cは、複数の屈曲部および直線セクションを有するシースストッパ705を示す。図7Cは、ほんの一例を示しており、シースストッパ705は、その長手方向軸に沿って任意の量の屈曲部を有するような形状でもよいことは理解すべきである。図7Dは、シース605上に位置決めされたシースストッパ705を示す。シースストッパ705は、シース605よりも大きい剛性を有し、そのためシース605はシースストッパ705の輪郭の形状に適応する形状または輪郭をとる。
シースストッパ705は、動脈へのシース挿入の角度および患者の動脈または体形の深さに従って整形してもよい。この機構により、特にシースが血管の中に急な角度で挿入された場合に、血管壁におけるシース先端の力を低減する。シースストッパは、たとえ動脈切開部への進入角度が比較的急峻であっても、進入する動脈と同軸にシースを配向させるのを支援する形状に屈曲してもよく、または他の方法で変形してもよい。シースストッパは、患者へのシース挿入の前にオペレータによって整形してもよい。または、シースストッパは、シースが動脈の中に挿入された後、その場で整形したり、および/または再整形してもよい。図7Eと図7Fは、使用中の可鍛性シースストッパ705の一例を示す。図7Eは、シース605上に位置決めされたシースストッパ705を示し、シースストッパ705を直線形状である。シース605は、シースストッパ705の直線形状をとり、比較的急な角度で動脈Aに進入しており、シース605の遠位先端は、動脈の壁に当接または面する。図7Fでは、ユーザは、シース605の進入角度を調整するようにシースストッパ705を屈曲させており、そのためシース605の長手方向軸が動脈Aの軸とさらに位置合わせされる。このようにシースストッパ705は、シース605を動脈Aの対向壁から離れるように、そして図7Eの形状に対して動脈Aの軸とより同軸となる方向に方向付けするのを支援する形状に、ユーザによって形成されている。
一実施形態では、シースストッパ705は、可鍛性材料で製作され、またはシースストッパの上または中に位置決めされた一体的な可鍛性コンポーネントを備える。他の実施形態では、シースストッパは、アクチュエータ、例えば、同心チューブ、プルワイヤなどを用いて関節運動するように構成される。シースストッパの壁は、延性のワイヤまたはリボンを用いて補強してもよく、例えば、シースストッパが動脈または入口屈曲部に遭遇する場合などの外力に対してその形状を保持するのを支援できる。または、シースストッパは、金属およびポリマーを含む均質な可鍛性チューブ材料で構成してもよい。シースストッパ本体はまた、変形後にその形状を保持できる補強ブレードまたはコイルで少なくとも部分的に構成されてもよい。
他のシースストッパ実施形態が、シースが血管内に位置決めされた後でも、シースストッパ位置(シースに対する)の調整を容易にするように構成される。シースストッパの一実施形態が、その長さの大部分または全てに沿ってスリットを備えたチューブを含み、そのためシースストッパは、シース本体から剥離でき、所望に応じて前方または後方に移動でき、そしてシース本体の長さに沿って再位置決めできる。チューブは、近位端にタブまたは機構を有してもよく、それは、把持され、より容易に剥離できる。
他の実施形態では、シースストッパは、極めて短いチューブ(例えば、バンド)であり、またはシース本体の遠位セクションに位置するリングである。シースストッパは、鉗子によって容易に把持でき、例えば、シース挿入長さを処置のために適切に設定するために、所望に応じて新しい位置に前後に引き寄せできる機構を含んでもよい。シースストッパは、チューブ材料からの摩擦、またはシース本体に対して開閉可能なクランプのいずれかにより、シース本体に固定してもよい。クランプは、通常、シース本体にクランプされるスプリング付きクランプでもよい。シースストッパを移動させるために、ユーザは、自分の指または器具を用いてクランプを開いて、クランプの位置を調整し、そしてクランプを解放できる。クランプは、シースの本体と干渉しないように設計される。
他の実施形態では、シースストッパは、シースストッパおよびシースを患者の組織に縫合し、シースの固定を改善し、シース脱落のリスクを低減することを可能にする機構を含む。その機構は、シースストッパチューブに取り付けられ、または成形される縫合小穴でもよい。
他の実施形態では、図9Aに示すように、シースストッパ705は、血管壁上のより大きいエリアに渡ってシースストッパの力を分散させるようなサイズ設定および形状設定された遠位フランジ710を含み、それにより血管損傷または動脈切開を経由して血管内へのシースストッパの偶発的な挿入のリスクを低減する。フランジ710は、容器壁上の大きいエリアに渡ってシースストッパの力を分散させるのに充分に大きい、丸み形状または他の無傷形状を有してもよい。一実施形態では、フランジは、膨張可能または機械的に拡張可能である。例えば、動脈シースおよびシースストッパは、皮膚内の小さな穿刺を経由して手術領域に挿入でき、そして動脈へのシースの挿入前に拡張できる。
シースストッパは、シースストッパの長さに沿った1つ以上の切り欠きまたはインデント(刻み目)720を含んでもよく、これは、千鳥配列状にパターニングされ、そのためインデントは、シースストッパの屈曲性を増加させるとともに、動脈壁に対するシースストッパの前方力を可能にする軸方向強度を維持する。インデントはまた、縫合によるシースの患者への固定を容易にし、シース脱落を軽減するために使用されてもよい。シースストッパはまた、動脈シース上の機構に対応する近位端上のコネクタエレメント730を含んでもよく、そのためシースストッパは、動脈シースからロックまたはロック解除できる。例えば、コネクタエレメントは、バヨネット搭載スタイル接続を生成するハブ上のピン750に対応する略L字状のスロット740を備えたハブである。こうしてシースストッパは、ハブに確実に取り付けることができ、シースストッパがハブからロック解除されなければ、シースストッパがハブから不用意に外れる可能性を低減できる。
遠位シース605は、総頸動脈での略前側-後側アプローチから、総頸動脈内の略軸内腔方向への湾曲した遷移部を確立するように構成できる。直接外科的切断または経皮的アクセスのいずれかからの総頸動脈壁を経由した動脈アクセスが、典型的には動脈アクセスの他の部位よりも大きいアクセス角度を必要とすることがある。これは、総頸動脈挿入部位が他のアクセスポイントよりも治療部位(即ち、頸動脈分岐部)にはるかに接近していることに起因する。挿入部位から処置部位までの距離を増加させて、シースが頸動脈分岐部に到達することなく、シースが適切な距離で挿入されるのを可能にするためには、より大きなアクセス角度が必要になる。例えば、シース挿入角度は、典型的には、経頸動脈アクセスをにより30~45度またはそれよりも大きく、一方、シース挿入角度は、大腿動脈へのアクセスについては15~20度でもよい。こうしてシースは、キンクすることなく、対向する動脈壁に無理な力を生じさせることなく、導入器シースに典型的なものよりも大きな曲げを採用する必要がある。さらに、シース先端は、シースへのフローを制限する方法で、挿入後に動脈壁に当接または接触しないことが望ましい。シース挿入角度は、動脈の管腔軸とシースの長手方向軸との間の角度として定義される。
シース本体605は、アクセス角度が必要とするこの大きな曲げを可能にするために、種々の方法で形成できる。例えば、シースおよび/または拡張器は、典型的な導入器シースよりも小さい組合せ可撓性曲げ剛性を有してもよい。一実施形態では、シース/拡張器の組合せ(即ち、シース内部に位置決めされた拡張器を備えたシース)は、約80~100N-m2×10-6の範囲の組合せ可撓性剛性(E*I)を有し、但しEは弾性率、Iはデバイスの断面二次モーメントである。シース単独は、約30~40N-m2×10-6の範囲の曲げ剛性を有してもよく、ダイレータ単独は、約40~60N-m2×10-6の範囲の曲げ剛性を有してもよい。典型的なシース/拡張器の曲げ剛性は、150~250N-m2×10-6の範囲である。より大きな可撓性は、補強材の材料または設計の選択により達成できる。例えば、シースは、0.002”から0.003”厚、0.005”から0.015”幅の寸法、および40~55Dの外側ジャケットデュロメータを備えたステンレス鋼のリボンコイル補強材を有してもよい。一実施形態では、コイルリボンは、0.003”×0.010”であり、外側ジャケットデュロメータは45Dである。一実施形態では、シース605は、先端からある設定距離、典型的には0.5~1cmの距離である曲線または角度を有するように予備整形できる。予備整形された曲線または角度は、典型的には、5°~90°、好ましくは10°~30°の範囲のターン(曲がり角)を提供できる。初期導入のために、シース605は、その管腔内に配置された、閉塞具(obturator)または他の直線または整形された器具、例えば、拡張器645などを用いて、真っ直ぐにできる。シース605が、経皮的または他の動脈壁進入により少なくとも部分的に導入された後、閉塞具は引き出すことができ、シース605は動脈管腔内で予備整形構成を再開することが可能になる。挿入の際に真っ直ぐにされた後にシース本体の湾曲または角度付き形状を保持するために、シースは、製造の際に角度付けまたは湾曲した形状で熱処理してもよい。代替として、補強構造は、ニチノールで構成してもよく、製造の際に湾曲または角度付けされた形状に熱整形されてもよい。代替として、追加のスプリングエレメント、例えば、シースの補強層に追加された正しい形状を備えたスプリング鋼またはニチノールのストリップがシース本体に追加されてもよい。
他のシース構成は、シースを配置でき、カテーテルがその場で所望の展開角度まで偏向できるような偏向機構を有することを含む。さらに他の構成では、カテーテルは、総頸動脈の管腔内に配置された場合、非剛性構成を有する。いったん配置されると、引きワイヤまたは他の補強機構が、シースを所望の構成に整形し補強するために展開できる。こうした機構の1つの特定の例が、医療および特許文献にも記載されているように、「形状ロック」機構として一般に知られている。
他のシース構成が、直線状で可撓性のシースの中に挿入された湾曲した拡張器を備えており、拡張器およびシースは挿入の際に湾曲している。シースは、拡張器除去後、生体構造に適応するのに充分な可撓性を有する。
他のシース実施形態が、1つ以上の可撓性遠位セクションを含むシースであり、いったん挿入され、角度付き構成では、シースは、キンクすることなく、対向する動脈壁に無理な力を生じさせることなく、大きな角度で曲がることが可能である。一実施形態では、シース本体の残り部分よりも可能性である、シース本体605の最遠位セクションが存在する。例えば、最遠位セクションの曲げ剛性は、シース本体605の残り部分の曲げ剛性の1/2から1/10である。一実施形態では、最遠位セクションは、30~300N-mm2の範囲の曲げ剛性を有し、シース本体605の残り部分は、500~1500N-mm2の範囲の曲げ剛性を有する。CCAアクセス部位のために構成されたシースでは、最遠位セクションは、シース本体222の有意な部分を含み、これは比率として表現してもよい。一実施形態では、シース本体222の全長に対する可撓性の最遠位セクションの比率は、シース本体222全体の長さの少なくとも1/10であり、多くても1/2である。この可撓性の変化は、種々の方法で達成できる。例えば、外側ジャケットは、種々のセクションでデュロメータおよび/または材料が変化してもよい。代替として、補強構造または材料は、シース本体の長さに渡って変化してもよい。一実施形態では、最遠位の可撓セクションは、1cm~3cmの範囲である。2つ以上の可撓性セクションを備えた実施形態では、可撓性がより小さいセクション(最遠位セクションを基準として)は、最遠位近位セクションから1cm~2cmでもよい。一実施形態では、遠位可撓性セクションは、約30~50N-m2×10-6の範囲内の曲げ剛性を有し、可撓性がより小さいセクションは、約50~100N-m2×10-6の範囲内の曲げ剛性を有する。他の実施形態では、より可撓性のあるセクションが、1~2cmの長さについて0.5~1.5cmの間に位置し、シースの遠位セクションが、シースがある角度で動脈に進入する血管軸とより容易に位置合わせできる関節運動セクションを形成する。可変の可撓性セクションを備えたこれらの構成は、幾つかの方法で製造できる。例えば、補強され可撓性がより小さいセクションは、近位セクションにおいてより剛性のある補強材があり、遠位セクションまたは関節運動セクションにおいてより可撓性のある補強材があるように変化してもよい。一実施形態では、シースの最も外側のジャケット材料が、近位セクションにおいて45D~70Dデュロメータであり、最遠位セクションにおいて80A~25Dである。一実施形態では、シースの可撓性は、シース本体の長さに沿って連続的に変化する。図7Gは、動脈内に挿入されるこうしたシースを示しており、可撓性遠位セクションは、シース本体が湾曲して、遠位先端が血管管腔と全体的な位置合わせを可能にする。一実施形態では、遠位セクションは、コイルまたはブレードのピッチを変化させたり、または異なる切断パターンを備えた切断ハイポチューブを組み込むことによって、より可撓性のある補強構造で製作される。代替として、遠位セクションは、近位セクションとは異なる補強構造を有する。
一実施形態では、遠位シーステーパー状先端は、遠位シース本体より硬い材料で製造される。この目的は、シース上で極めて滑らかなテーパーを可能にすることによってシース挿入の容易さを促進し、そして血管内へのシース挿入の間およびシース挿入後のシース先端の歪みの変化または楕円化を低減することである。一例では、遠位テーパー状先端材料は、より高いデュロメータ材料、例えば、60~72Dショア材料で製造される。他の例では、遠位先端は、別個の材料、例えば、HDPE、ステンレス鋼、または他の適切なポリマーまたは金属で製造される。追加の実施形態では、遠位先端は、ポリマー材料への付加物として、例えば、タングステンまたは硫酸バリウムのいずれか、または材料の固有の特性(大部分が金属材料を用いた場合のように)として、放射線不透過性材料で製造される。
他の実施形態では、拡張器645はまた、可変の剛性を有してもよい。例えば、拡張器のテーパー状先端650は、拡張器の近位部分よりも可撓性のある材料で製作してもよく、シースおよび拡張器が動脈内に挿入された場合に、血管損傷のリスクを最小化できる。一実施形態では、遠位可撓性セクションは、約45~-55N-m2×10-6の範囲の曲げ剛性を有し、可撓性の少ない近位セクションが、約60~90N-m2×10-6の範囲の曲げ剛性を有する。拡張器のテーパー形状はまた、経頸動脈アクセスのために最適化されてもよい。例えば、動脈に進入するシースおよび拡張器先端の量を制限するために、シースを過ぎて延びる拡張器のテーパー長さおよび量は、典型的な導入器シースよりも短くすべきである。例えば、テーパー長は、1~1.5cmでもよく、シース本体の端部から1.5~2cm延びてもよい。一実施形態では、拡張器は、先端位置において放射線不透過性マーカーを含み、そのため遠位先端は蛍光透視下で視認し易くなる。
他の実施形態では、導入器ガイドワイヤは、経頸動脈アクセスのために最適に構成される。典型的には、導入器シースを血管内に挿入する場合、導入器ガイドワイヤが最初に血管の中に挿入される。これは、マイクロ穿刺手法または変更したセルディンガー法を用いて行うことができる。通常、例えば、大腿動脈の中へ導入器ガイドワイヤが挿入できる、シースが挿入される方向に長い長さの血管が存在する。この場合、ユーザが、シースを挿入する前に、10~15cm以上の範囲のガイドワイヤを血管の中に導入できる。ガイドワイヤは、動脈内に導入される場合に血管を損傷しないように、可撓性の遠位セクションを有するように設計される。導入器シースガイドワイヤの可撓性セクションは、典型的には5~6cmの長さであり、より硬いセクションへの段階的な遷移を備える。ガイドワイヤを10~15cmだけ挿入することは、ガイドワイヤのより硬いセクションが穿刺の領域内に位置決めされることを意味し、シースおよび拡張器の血管内への後続の挿入のための安定したサポートを可能にする。しかしながら、総頸動脈への経頸動脈シース挿入の場合、頸動脈内にガイドワイヤをどれぐらい挿入できるかについては限界がある。分岐部または内頸動脈における頸動脈疾患の場合、ワイヤを外頸動脈(ECA)の中に挿入することによって、塞栓のリスクを最小化することが望ましく、これは、約5~7cmだけのガイドワイヤ挿入を意味し、または、それが分岐部に到達する前にそれを停止させることが望ましく、これは、3~5cmだけのガイドワイヤ挿入を意味するであろう。こうして経頸部シースガイドワイヤが、3~4cmの遠位可撓性セクションを有し、および/またはより硬いセクションへより短い遷移を有することができる。代替として、経頸部シースガイドワイヤが、無傷性の先端セクションを有するが、より硬いセクションへ極めて遠位側で短い遷移を有する。例えば、軟性の先端セクションは1.5~2.5cmであり、それに続いて3~5cmの長さを備えたであり、それに続いてより硬い近位セグメントが続いて、ワイヤの残り部分を含むより剛性の近位セクションを備える。
上述した構成に加えて、頸動脈の疾患部分へのこれらのデバイスの不用意な前進を防止する機構が、導入器ガイドワイヤ、またはマイクロ穿刺カテーテル、またはマイクロ穿刺カテーテルガイドワイヤ内に含まれてもよい。例えば、これらのデバイスが挿入できる長さを制限するストッパ機構が、導入器ガイドワイヤ、マイクロ穿刺カテーテル、および/またはマイクロ穿刺ガイドワイヤの上に位置決めされてもよい。ストッパ機構は、例えば、デバイス上に摺動可能に位置決めでき、いったん位置決めされると、摩擦によりデバイス上に位置したままであるチューブの短いセクションでもよい。例えば、ストッパ機構は、軟質ポリマー材料、例えば、シリコーンゴム、ポリウレタン、または他の熱可塑性エラストマーなどで製造できる。ストッパ機構は、デバイス直径と同じサイズまたはこれより少し小さい内径を有してもよい。代替として、ストッパ機構は、デバイスにクランプするように構成してもよく、その結果、ユーザは、ストッパ機構を絞るか、またはロック解除して、デバイスをクランプ外しまたは再位置決めし、そしてストッパ機構をデバイス上で解放または再ロックする必要がある。ストッパ機構は、穿刺部位の場所、穿刺部位に対する分岐部の距離、および頸動脈分岐部における疾患の量に基づいて、血管内への最適な進入のために位置決めされてもよい。
シースガイドワイヤは、ワイヤの先端が拡張器に対してどの位置にあるかをユーザが決定するのを支援するガイドワイヤマーキングを有してもよい。例えば、ワイヤの先端がマイクロアクセスカニューレ先端を出ようとしている場合、これに対応するワイヤの近位端にマーキングが存在してもよい。このマーキングは、ユーザがワイヤ挿入量を制限するのを支援するために、迅速なワイヤ位置フィードバックを提供するであろう。他の実施形態では、ワイヤは、ワイヤがカニューレから所定距離、例えば、5cmだけ出たことをユーザに知らせるための追加マークを含んでもよい。代替として、導入器ガイドワイヤ、マイクロ穿刺カテーテルおよび/またはマイクロ穿刺ガイドワイヤは、マーキングペンを用いてマーキング可能な材料で構成されてもよく、またはその材料で構成されたセクションを有してもよい。マークは、カテーテル室または手術室(OR)の設定で容易に視認可能である。本実施形態では、ユーザは、上述したような生体構造情報に基づいてコンポーネントを予備マーキングし、これらのマークを使用して、各コンポーネントについての最大挿入量を決定する。例えば、ガイドワイヤは、マーキングされるセクションの周囲に白色コーティングを有してもよい。
一実施形態では、シースは、ガイドワイヤ先端に類似した穿刺能力および無傷性先端を組み込んでいる。これにより、マイクロ穿刺手法に従って動脈アクセスのために現在使用されているニードルおよびワイヤ交換の必要性を排除し、時間を節約し、血液損失を減少させ、外科医の熟練度を必要としないようにできる。
他の実施形態では、シース拡張器は、経頸動脈アクセスのために0.018”ガイドワイヤの上に挿入されるように構成される。マイクロ穿刺キットを用いた標準シース挿入は、22Gaニードルを経由して0.018”ガイドワイヤの第1挿入、そしてマイクロ穿刺カテーテルを用いて、0.035”または、0.038”ガイドワイヤへのガイドワイヤの交換、最後に、0.035”または、0.038”ガイドワイヤ上でのシースおよび拡張器の挿入を必要とする。そこには、0.018”ガイドワイヤの上に挿入可能なシースが存在し、こうしてワイヤ交換の必要性を排除している。これらのシースは、通常、「経橈骨(transradial)」と名付けられており、理由は、橈骨動脈の中への挿入のために設計されおり、典型的には、より長い拡張器テーパーを有し、0.018”ワイヤからシース本体への適切な直径増加を可能にするためである。残念ながら、経頸動脈アクセスについては、シースおよび拡張器挿入のための長さが制限され、従って、これらの既存のシースは適切ではない。他の不具合が、0.018”ガイドワイヤが、頸動脈の中へのより鋭い角度でシースを挿入するために必要なサポートを有していないことである。ここに開示される実施形態では、経頸動脈シースシステムは、シース本体と、シース拡張器と、シース拡張器内に摺動可能に嵌合し、018”ガイドワイヤを収容できるテーパー状遠位端を備えた内側チューブとを含む。
このシースシステムの実施形態を使用するために、0.018”ガイドワイヤは、最初に、22Gaニードルを経由して血管の中に挿入される。同軸に組み立てられたシースシステムは、0.018”ワイヤの上に挿入される。内側チューブは、最初に0.018”ワイヤの上で前進し、これは、外側直径および機械的サポートの両方で0.035”または0.038”ガイドワイヤの等価物に実質的に転換する。それは、近位端上で0.018”ワイヤにロックされる。そしてシースおよび拡張器は、0.018”ワイヤの上を前進し、内側チューブを通って血管の中に入る。この構成により、標準の導入器シースと同じガイドワイヤサポートとともに、現在の経橈骨シースのようにより長い拡張器テーパーの必要性なしで、ワイヤ交換ステップを排除する。上述したように、このシースシステムのこの構成は、シース挿入中に、0.018”ガイドワイヤおよび/または内側チューブの不注意な前進を防止するストッパ機構を含むことができる。いったんシースが挿入されると、拡張器、内側チューブおよび0.018”ガイドワイヤは除去される。
図8Aは、動脈アクセスデバイス110の他の実施形態を示す。本実施形態は、遠位シース605が、例えば、総頸動脈を通るフローを閉塞するための閉塞エレメント129を含むことを除いて、図6Aに示す実施形態と実質的に同じである。閉塞エレメント129が、膨張可能な構造、例えば、閉塞バルーンなどである場合、シース605は、閉塞エレメント129と連通する膨張ルーメンを含むことができる。閉塞エレメント129は、膨張可能な閉塞バルーンにできるが、それは、膨張可能なカフ(cuff)、外向きに広がって総頸動脈の内壁に係合して、それを通過するフローを阻止する円錐状または他の円周状エレメント、膜被覆されたブレード、軸方向に圧縮された場合に半径方向に拡大するスロット付きチューブ、または機械的手段によって展開可能な類似の構造などでもよい。バルーン閉塞の場合、閉塞バルーンは、柔軟性、非柔軟性、エラストマー製、補強式にでき、または種々の他の特性を有することができる。一実施形態では、閉塞バルーンは、膨張前にシースの遠位端の外部に渡って接近して受け入れられるエラストマーバルーンである。膨張した場合、エラストマー閉塞バルーンは、拡張して総頸動脈の内壁に適合できる。一実施形態では、エラストマー閉塞バルーンは、非展開構成の少なくとも2倍の直径まで拡張することができ、しばしば非展開構成の少なくとも3倍の直径に展開することができ、より好ましくは、非展開構成の少なくとも4倍またはそれ以上にできる。
図8Bに示すように、閉塞エレメント129を備えた遠位シース605は、縮径の遠位領域630を有する段差状または他の構成を有することができる。遠位領域630は、頸動脈の中への挿入のためにサイズ設定でき、シース605の残り近位領域は、より大きい外側直径および管腔直径を有し、内側直径は典型的には2.794mm(0.110インチ)~3.43mm(0.135インチ)の範囲である。近位領域のより大きな管腔直径は、シースの全体的なフロー抵抗を最小化する。一実施形態では、縮径遠位セクション630は、約2cm~4cmの長さを有する。縮径遠位セクション630の比較的短い長さにより、シース605の遠位端が分岐部Bに接触するリスクが低減された経頸動脈アプローチにより、このセクションを総頸動脈CCA内に位置決めすることを可能にする。
図2Cは、代替的な実施形態を示し、閉塞エレメント129は、動脈アクセスデバイス110の遠位シース605とは別個の第2シース112上で頸動脈の中に導入できる。第2または「近位」シース112は、脳血管系から遠く離れた近位または「下向き」方向の総頸動脈の中への挿入のために適合できる。第2近位シースは、概して上述したように、膨張可能な閉塞バルーン129または他の閉塞エレメントを含むことができる。そして、動脈アクセスデバイス110の遠位シース605は、第2近位シースの遠位側にある総頸動脈の中に配置でき、脳血管系に向かう遠位方向に概して配向できる。別個の閉塞およびアクセスシースを使用することによって、アクセスシースを導入するために必要とされる細動脈切開のサイズを低減できる。
図2Dは、2つの動脈シースシステムのさらに他の実施形態を示し、介入デバイスは、動脈デバイス110の遠位シース605とは別個の導入器シース114によって導入される。第2または「遠位」シース114が、動脈アクセスデバイス110の遠位側にある総頸動脈の中への挿入のために適合できる。前の実施形態のように、2つの別個のアクセスシースの使用により、各動脈切開のサイズを減少させることができる。
動脈内に挿入されるシース鋭い挿入角度および/またはシースの短い長さを伴う状況では、例えば、経頸動脈アクセス手順において観察した場合、シースの遠位先端は、血管壁に対して部分的または全体的に位置決めされる高い可能性を有し、それによりシースの中へのフローを制限する。一実施形態では、シースは、血管の管腔内で先端を中心合わせするように構成される。こうした実施形態の1つが、上述した閉塞エレメント129などの閉塞バルーンを含む。他の実施形態では、バルーンは、フローに対して閉塞ではなく、依然として、膨張可能バンパのように、シースの先端を血管壁から離れて中心合わせしてもよい。他の実施形態では、拡張可能な機構が、シースの先端に位置して、いったんシースが所定場所にあると、機械的に拡張される。機械的に拡張可能な機構の例は、短縮時に半径方向に拡張するブレード構造または螺旋構造または長手方向ストラット(支柱)を含む。
一実施形態では、シースの遠位先端に近位側にある血管の閉塞は、シース挿入部位の近位側にあるルンメル止血帯または血管ループのように、血管の外側から行われてもよい。代替の実施形態では、閉塞デバイスは、シース先端の周りの血管に対して外側に嵌るものでもよく、例えば、弾性ループ、膨張可能なカフ、または血管および遠位シース先端の周りに締め付けられ得る機械的クランプでもよい。フロー反転のシステムでは、この血管閉塞の方法は、静的血液フローのエリアを最小化し、それによって血栓形成のリスクを低減するとともに、シース先端が血管と軸方向に整列位置合わせし、血管壁によって部分的または完全に閉塞されないことを確保する。
一実施形態では、シース本体の遠位部分は、側孔を含むことができ、そのためシースの先端が動脈壁によって部分的または完全に閉塞された場合でも、シース内へのフローが維持される。
他の動脈アクセスデバイスが図9A~図9Dに示される。この構成は、前述したバージョンよりもフローシャントとの異なる接続形態を有する。図9Aは、動脈アクセスシース605、シース拡張器645、シースストッパ705およびシースガイドワイヤ111を含む動脈アクセスデバイス110のコンポーネントを示す。図9Bは、シースガイドワイヤ611の上で頸動脈内に挿入するために組み立てられる動脈アクセスデバイス110を示す。シースが動脈の中に挿入された後、措置の間、シースガイドワイヤ611およびシース拡張器705が除去される。この構成では、シースは、シース本体605と、近位延長部610と、フラッシュライン635および止栓640を備えた近位止血弁625とを有する。近位延長部610は、Yアダプタ660から、フラッシュライン635が接続される止血弁625まで延びている。シース本体605は、頸動脈の中に挿入され、使用時に実際に動脈の中に挿入されるようにサイズ設定された部分である。
弁で終端するフローライン接続を備えたYコネクタの代わりに、シースは、シースの遠位部分を近位延長部610に接続するYアダプタ660を有する。Yアダプタはまた、シャントなどのフローラインに取り外し可能に接続できるコネクタまたはハブ680への流体接続を開閉するように操作可能な弁670を含むことができる。弁670は、アダプタの内部管腔にすぐ隣接して位置決めされ、これは、シース本体605の内部管腔と連通する。図9Cと図9Dは、弁670およびハブ680を備えたYアダプタ660の断面の詳細を示す。図9Cは、コネクタに対して閉じた弁を示す。これは、弁が動脈シースの準備中である位置である。弁は、シースの準備中に捕捉された空気の可能性がないように構成される。図9Dは、コネクタに対して開いた弁を示す。この位置は、フローシャント120がハブ680に接続されると使用され、動脈シースからシャントへの血液フローを可能にする。この構成により、単一のフラッシュライン635および止栓640からの準備を可能にする代わりに、フラッシュラインおよびフローラインの両方を準備する必要性を排除する。この単一ポイント準備は、シャントラインとの接続を有しない従来の導入器シースの準備と同一であり、従って、ユーザにとってより精通しており、便利である。さらに、シース上のフローラインの欠如により、準備および動脈への挿入の間の動脈シースの取り扱いをより容易にする。
再び図9Aを参照すると、シースはまた、より遠位側の第2コネクタ690を含んでもよく、これはチューブ665のセグメントによってYアダプタ660から分離されている。この第2コネクタおよびチューブ665の目的が、弁670がシースの遠位先端からさらに近位側に位置決め可能にし、一方、シース605の挿入可能部分の長さを制限することであり、従って、フローシャントが処置中に動脈シースに接続されているときに、放射線源へのユーザの減少した露出レベルを可能にする。一実施形態では、遠位コネクタ690は、いったん位置決めされた患者へのシースの固定を支援する縫合小穴を含む。
(静脈還流デバイス)
ここで図10を参照すると、静脈還流デバイス115は、遠位シース910と、フローライン915とを備え、システムの使用中にシャント120の脚部と接続して、これを形成する。遠位シース910は、静脈還流場所、例えば、頸静脈または大腿静脈などに切開または穿刺を経由して導入されるように構成される。遠位シース910およびフローライン915は、図10Aに示すように、永久的に固定でき、あるいは、従来のルアーフィッティングを用いて装着できる。必要に応じて、図10Bに示すように、シース910は、Yコネクタ100によってフローライン915に接合できる。Yコネクタ1005は、止血弁1010を含むことができる。静脈還流デバイスはまた、静脈シース拡張器1015と、静脈還流デバイスを内頸静脈または他の静脈に導入するのを容易にする導入器ガイドワイヤ611とを備える。動脈アクセス拡張器645と同様に、静脈拡張器1015は、中央ガイドワイヤ管腔を含み、そのため静脈シースおよび拡張器の組合せは、ガイドワイヤ611上に配置できる。必要に応じて、静脈シース910は、その近位端または遠位端において止栓1025を備えたフラッシュライン1020を含むことができる。
ここで図10を参照すると、静脈還流デバイス115は、遠位シース910と、フローライン915とを備え、システムの使用中にシャント120の脚部と接続して、これを形成する。遠位シース910は、静脈還流場所、例えば、頸静脈または大腿静脈などに切開または穿刺を経由して導入されるように構成される。遠位シース910およびフローライン915は、図10Aに示すように、永久的に固定でき、あるいは、従来のルアーフィッティングを用いて装着できる。必要に応じて、図10Bに示すように、シース910は、Yコネクタ100によってフローライン915に接合できる。Yコネクタ1005は、止血弁1010を含むことができる。静脈還流デバイスはまた、静脈シース拡張器1015と、静脈還流デバイスを内頸静脈または他の静脈に導入するのを容易にする導入器ガイドワイヤ611とを備える。動脈アクセス拡張器645と同様に、静脈拡張器1015は、中央ガイドワイヤ管腔を含み、そのため静脈シースおよび拡張器の組合せは、ガイドワイヤ611上に配置できる。必要に応じて、静脈シース910は、その近位端または遠位端において止栓1025を備えたフラッシュライン1020を含むことができる。
代替的構成が、図10Cと図10Dに示される。図10Cは、静脈還流シース910、シース拡張器1015およびシースガイドワイヤ611を含む静脈還流デバイス115のコンポーネントを示す。図10Dは、シースガイドワイヤ611上で中心静脈への挿入のために組み立てられる静脈還流デバイス115を示す。いったんシースが静脈内に挿入されると、拡張器およびガイドワイヤが除去される。静脈シースは、止血弁1010と、フローライン915とを含むことができる。フローラインの端部にある止栓1025により、静脈シースを使用前にフローラインを介して洗浄(flush)することが可能になる。この構成により、シースは、従来の導入器シースと同様に、単一ポイントから準備することが可能になる。フローシャント120への接続は、止栓1025上のコネクタ1030を用いて行われる。
システム全体のフロー抵抗を低減するために、動脈アクセスフローライン615(図6A)および静脈還流フローライン915ならびにYコネクタ620(図6A),1005は、それぞれ比較的大きいフロー管腔内径(典型的には2.54mm(0.100インチ)~5.08mm(0.200インチ)の範囲)および比較的短い長さ(典型的には10cm~20cmの範囲)を有することができる。低いシステムフロー抵抗が望ましく、理由は、塞栓のリスクが最大である場合、処置部分の間でフローを最大化できるためである。低いシステムフロー抵抗はまた、以下でより詳細に説明されるように、システム内のフローを制御するために可変フロー抵抗の使用を可能にする。静脈還流シース910の寸法は、上記の動脈アクセスシース605について説明したものとほぼ同様にできる。静脈還流シースでは、止血弁1010のための延長部は必要ではない。
(逆行性シャント)
シャント120は、動脈アクセスカテーテル110と静脈還流カテーテル115との間に流体連通を提供し、両者間に逆行性血液フローのための経路を提供する単一のチューブまたは複数の接続されたチューブで形成できる。図1Aに示すように、シャント120は、一方の端部で(接続コネクタ127Aを介して)動脈アクセスデバイス110のフローライン615に接続し、反対側の端部で(コネクタ127Bを介して)静脈還流カテーテル115のフローライン915に接続する。
シャント120は、動脈アクセスカテーテル110と静脈還流カテーテル115との間に流体連通を提供し、両者間に逆行性血液フローのための経路を提供する単一のチューブまたは複数の接続されたチューブで形成できる。図1Aに示すように、シャント120は、一方の端部で(接続コネクタ127Aを介して)動脈アクセスデバイス110のフローライン615に接続し、反対側の端部で(コネクタ127Bを介して)静脈還流カテーテル115のフローライン915に接続する。
一実施形態では、シャント120は、フロー制御アセンブリ125と連通する少なくとも1つのチューブで形成できる。シャント120は、血液フローのための流体経路を提供する任意の構造にできる。シャント120は、単一の管腔を有してもよく、または複数の管腔を有してもよい。シャント120は、フロー制御アセンブリ125、動脈アクセスデバイス110および/または静脈還流デバイス115に取り外し可能に装着できる。使用の前に、ユーザは、動脈アクセス場所および静脈還流場所での使用に最も適した長さを備えたシャント120を選択できる。一実施形態では、シャント120は、シャント120の長さを変化させるために使用できる1つ以上の延長チューブを含むことができる。延長チューブは、所望の長さを達成するためにシャント120にモジュール式に装着できる。シャント120のモジュール態様は、ユーザは、静脈還流の部位に応じて必要に応じてシャント120を長くすることを可能にする。例えば、いくつかの患者では、内頸静脈IJVは、小さく、および/または蛇行している。この部位における合併症のリスクは、他の生体構造への近接に起因して、いくつかの他の場所より高いことがある。さらに、頸部内の血腫は、気道閉塞および/または脳血管合併症を導くことがある。その結果、こうした患者については、静脈還流部位を、大腿静脈などの内頸静脈IJV以外の場所に配置することが望ましいことがある。大腿静脈還流部位が、経皮的に達成でき、重大な合併症のリスクがより低く、また、内頸静脈IJVが利用できない場合には、中央静脈への代替的な静脈アクセスを提供する。さらに、大腿静脈還流は、逆フローシャントのレイアウトを変更し、その結果、シャント制御が、介入の「作業エリア」により接近して設置でき、そこにデバイスが導入され、造影剤注入ポートが設置される。
一実施形態では、シャント120は、4.76mm(3/16インチ)の内径を有し、40~70cmの長さを有する。上述したように、シャントの長さは調整できる。一実施形態では、シャントと動脈および/または静脈アクセスデバイスとの間のコネクタは、フロー抵抗を最小化するように構成される。一実施形態では、動脈アクセスシース110、逆行シャント120、および静脈還流シース115は、図1A~図1Dに示すように、低いフロー抵抗動静脈AVシャントを生成するように組み合わされる。上述したように、これらのデバイスの接続およびフローラインは、フローに対する抵抗を最小化または低減するように最適化される。一実施形態では、AVシャントは、デバイスが動脈シース110内にない場合、そしてAVシャントが血液の粘度および60mmHgの静圧ヘッドを備えた流体源に接続される場合、300mL/分までのフローを可能にするフロー抵抗を有する。実際のシャント抵抗は、逆止弁1115またはフィルタ1145(図11に示すように)の有無またはシャントの長さに応じて変化することがあり、150~300mL/分のフローを可能にすることがある。
動脈シース内に、ステント送給カテーテルなどのデバイスが存在する場合、フロー抵抗を増加させた動脈シースのセクションが存在し、これは、AVシャント全体のフロー抵抗を増加させる。フロー抵抗のこの増加は、対応するフローの減少を有する。一実施形態では、図6Aに示すようなYアーム620は、カテーテルがシース内に導入される止血弁625から離れたある距離で、動脈シース本体605をフローライン615に接続する、この距離は、近位延長部610の長さによって設定される。こうしてカテーテルによって制限される動脈シースのセクションは、シース本体605の長さに制限される。実際のフロー制限は、シース本体605の長さおよび内径、そしてカテーテルの外径に依存することになる。上述したように、シース長さは5~15cmの範囲にでき、通常は10cm~12cmであり、内径は、典型的には7Fr(1Fr=0.33mm)から10Frの範囲であり、通常は8Frである。ステント配送カテーテルは、ステントのサイズおよび製造者に応じて、3.7Fr~5.0または6.0Frの範囲でもよい。図6Bに示すように、シース本体が、血管内でない部分について内径が増加するように設計されている場合(段付きシース本体)、この制限はさらに低減できる。フロー制限は、管腔距離の4乗に比例するため、管腔または環状領域での小さな増加は、フロー抵抗の大幅な減少をもたらす。
使用時のAVシャントを通る実際のフローは、患者の脳血圧およびフロー抵抗にさらに依存する。
(フロー制御アセンブリ-逆行性フローの調節および監視)
フロー制御アセンブリ125は、逆行性シャント120と相互作用して、総頸動脈から静脈還流部位、例えば、大腿静脈、内頸静脈、または外部レセプタクル130などへの逆行性フローレートを調節および/または監視する。これに関してフロー制御アセンブリ125により、ユーザは、既存のシステムより高い最大フローレートを達成し、そして逆行性フローレートを選択的に調整し設定し、または調節することが可能になる。より完全に後述するように、逆行性フローレートを調節するために種々の機構が使用できる。フロー制御アセンブリ125により、以下に説明されるように、ユーザは、種々の治療計画(レジメン)に適した方法で逆行性血液フローを構成することが可能になる。
フロー制御アセンブリ125は、逆行性シャント120と相互作用して、総頸動脈から静脈還流部位、例えば、大腿静脈、内頸静脈、または外部レセプタクル130などへの逆行性フローレートを調節および/または監視する。これに関してフロー制御アセンブリ125により、ユーザは、既存のシステムより高い最大フローレートを達成し、そして逆行性フローレートを選択的に調整し設定し、または調節することが可能になる。より完全に後述するように、逆行性フローレートを調節するために種々の機構が使用できる。フロー制御アセンブリ125により、以下に説明されるように、ユーザは、種々の治療計画(レジメン)に適した方法で逆行性血液フローを構成することが可能になる。
一般に、連続的な逆行性フローレートを制御する能力により、医師は、個々の患者および処置の段階のためのプロトコルを調節することが可能になる。逆行性血液フローレートは、典型的には、低いレートから高いレートまでの範囲に渡って制御されることになる。高いレートは、低いレートよりも少なくとも2倍大きく、典型的には、低いレートよりも少なくとも3倍大きく、しばしば低いレートよりも少なくとも5倍大きく、またはそれより大きいことがある。一実施形態では、高いレートは、低いレートよりも少なくとも3倍大きく、他の実施形態では、高いレートは、低いレートよりも少なくとも6倍大きい。頸動脈からの塞栓の抽出を最大化する高い逆行性血液フローレートを有することが一般に望ましいが、逆行性血液フローを許容する患者の能力は変化するようになる。こうして逆行性血液フローレートが容易に調節できるシステムおよびプロトコルを有することによって、治療医は、何時フローレートがその患者についての許容レベルを超え、相応に逆フローレートを設定することを決定できる。連続的な高い逆フローレートに耐えられない患者については、医師は、塞栓破片のリスクが最も高い場合に、処置の重要な部分だけを少しの間だけ高フローレートをオンにすることを選択できる。短い間隔、例えば、15秒~1分間では、患者の許容限界は、通常は要因ではない。
特定の実施形態では、連続逆行性血液フローレートは、10ml/分~200ml/分、典型的には、20ml/分~100ml/分の範囲のベースラインフローレートで制御できる。これらのフローレートは、患者の大部分に許容可能であろう。フローレートは、処置の大部分の間にベースラインフローレートに維持されるが、塞栓放出のリスクが増加する時点で、フローレートはベースラインより高く短い時間で増加でき、こうした塞栓を捕捉する能力を向上できる。例えば、ステントカテーテールが導入されている場合、ステントが展開されている場合、ステントの拡張前および拡張後、総頸動脈閉塞の除去などの場合、逆行性血液フローレートは、ベースラインより高く増加できる。
フローレート制御システムは、比較的低いフローレートと比較的高いフローレートとの間で循環でき、順行性フローを再確立する前に頸動脈分岐部の領域内の頸動脈を「フラッシュ(洗浄)」できる。こうした循環は、低いフローレートより約2~6倍大きい、典型的には少なくとも約3倍大きい高フローレートを用いて確立できる。循環は、典型的には、0.5秒~10秒、通常は2秒~5秒の範囲の長さを有することができ、循環の計持続時間は、5秒~60秒、通常は10秒~30秒の範囲である。
図11は、フロー制御アセンブリ125の概略図を備えたシステム100の一例を示し、これは、シャント120に沿って位置決めされ、逆行性血液フローがフロー制御アセンブリ125の少なくとも一部を通過するか、または連通する。フロー制御アセンブリ125は、逆行性フローを調整および/または監視するための種々の制御可能な機構を含むことができる。この機構は、逆行性フローを制御する種々の手段、例えば、1つ以上のポンプ1110、弁1115、シリンジ1120、および/または可変抵抗コンポーネント112を含むことができる。フローレート制御アセンブリ125は、ユーザによって手動で制御可能であり、および/またはコントローラ1130を介して自動的に制御可能であり、シャント120を通るフローを変化できる。例えば、フロー抵抗を変化させることによって、シャント120を通る逆行性血液フローレートは制御可能である。コントローラ1130は、以下でより詳細に説明しており、フロー制御アセンブリ125に統合可能であり、あるいは、フロー制御アセンブリ125のコンポーネントと通信する別個のコンポーネントでもよい。
さらに、フロー制御アセンブリ125は、逆行性フローの1つ以上の態様を感知するための1つ以上のフローセンサ1135および/または生体構造データセンサ1140(以下で詳細に説明する)を含むことができる。血液が静脈還流部位に戻る前に塞栓を除去するために、フィルタ1145がシャント120に沿って位置決めできる。フィルタ1145がコントローラ1130の上流側に位置決めされた場合、フィルタ1145は、塞栓がコントローラ1145に進入し、可変フロー抵抗コンポーネント1125を閉塞する可能性を防止できる。フローレート制御アセンブリ125(ポンプ1110、弁1115、シリンジ1120、可変抵抗コンポーネント1125、センサ1135/1140、フィルタ1145を含む)の種々のコンポーネントが、シャント120に沿った種々の場所で、互いに相対的な種々の上流または下流の場所に位置決めできることは理解すべきである。フロー制御アセンブリ125のコンポーネントは、図11に示す場所に限定されない。さらに、フロー制御アセンブリ125は、必ずしもコンポーネントの全てを含む必要はなく、むしろ、コンポーネント種々のサブコンビネーションを含むことができる。例えば、フロー調整のためにフローレート制御アセンブリ125内で必要に応じてシリンジが使用可能であり、あるいは、それはフロー調整以外の目的のためにアセンブリの外部で使用可能であり、例えば、シャント120を介して順行性方向に、放射線不透過性造影剤などの流体を動脈の中に導入できる。
可変抵抗コンポーネント1125およびポンプ1110の両方は、逆行性フローレートを制御するためにシャント120に接続できる。可変抵抗コンポーネント1125は、フロー抵抗を制御し、一方、ポンプ1110は、シャント120を通る血液の正の変位を提供する。こうしてポンプは、ECAおよびICAの灌流スタンプ(stump)圧および逆行性フローを駆動するための静脈背圧に依存するよりもむしろ、逆行性フローを駆動するように起動できる。ポンプ1110は、蠕動チューブポンプまたは、容積式ポンプを含む任意のタイプのポンプにできる。ポンプ1110は、シャント120を通る血液変位を選択的に達成し、シャント120を通るフローレートを制御するために起動または動作停止できる(手動またはコントローラ1130による自動で)。シャント120を通る血液の変位も、吸引シリンジ1120または吸引源、例えば、バキュテナー(vacutainer)、バキュロック(vaculock)シリンジを使用することを含む他の方法で達成でき、または壁吸引が使用できる。ポンプ1110は、コントローラ1130と通信できる。
1つ以上のフロー制御弁1115は、シャントの経路に沿って位置決めできる。弁は、手動で起動でき、または自動的に起動できる(コントローラ1130を介して)。フロー制御弁1115は、例えば、シャント120内の順行性方向のフローを防止する一方向弁、逆止弁、または、例えば、高圧造影剤注入中(これは順行性方向に動脈血管系に進入することを意図する)にシャント120を閉鎖する高圧弁でもよい。一実施形態では、一方向弁は、例えば、米国特許第5727594号に記載されている低フロー抵抗弁、または他の低抵抗弁である。
フィルタ1145および一方向逆止弁1115の両方を備えたシャントの一実施形態では、逆止弁は、フィルタの下流側に設置される。このようにシャント内を移動する破片が存在する場合、それは、逆止弁に到達する前にフィルタ内に捕捉される。多くの逆止弁構成は、フロー管腔を含むハウジングに対して封止する封止部材を含む。破片は、封止部材とハウジングとの間に捕捉される可能性があり、こうして後方圧力に対して封止する弁の能力を損なうことがある。
コントローラ1130は、システム100のコンポーネント(例えば、シャント120、動脈アクセスデバイス110、静脈還流デバイス115およびフロー制御アセンブリ125を含む)を通る逆行性フローの手動および/または自動調節、および/または監視を可能にするフロー制御アセンブリ125を含むシステム100のコンポーネントと通信する。例えば、ユーザが、コントローラ1130上の1つ以上のアクチュエータを起動でき、フロー制御アセンブリ125のコンポーネントを手動で制御できる。手動制御は、コントローラ1130上に直接設置されたスイッチまたはダイヤルまたは類似のコンポーネント、あるいは、フットペダルまたは類似のデバイスなど、コントローラ1130から離れて設置されたコンポーネントを含むことができる。コントローラ1130はまた、ユーザからの入力を必要とせずに、システム100のコンポーネントを自動的に制御できる。一実施形態では、ユーザは、こうした自動制御を可能にするために、コントローラ1130内のソフトウェアをプログラムできる。コントローラ1130は、フロー制御アセンブリ125の機械的部分の起動を制御できる。コントローラ1130は、センサ1135/1140によって生成された信号を解釈する回路またはプログラミングを含むことができ、そのためコントローラ1130は、センサによって生成されたこうした信号に応答してフロー制御アセンブリ125の起動を制御できる。
図11におけるコントローラ1130の表現は単なる例示である。コントローラ1130は、外観および構造が変更できることを理解すべきである。コントローラ1130は、単一のハウジングの中に集積されるように図11に示している。これにより、ユーザは、フロー制御アセンブリ125を単一の場所から制御できる。コントローラ1130のコンポーネントのいずれかも別個のハウジングの中に分離できることは理解すべきである。さらに、図11は、コントローラ1130およびフロー制御アセンブリ125を別個のハウジングとして示す。コントローラ1130およびフロー制御レギュレータ125は、単一のハウジングの中に集積可能であり、あるいは、複数のハウジングまたはコンポーネントに分割できることは理解すべきである。
(フロー状態インジケータ)
コントローラ1130は、逆行性フローの状態に関する視覚および/または音声信号をユーザに提供する1つ以上のインジケータを含むことができる。音声指示は、ユーザがフローコントローラ1130を視覚的に確認する必要なしで、フロー状態をユーザに好都合に気付かせる。インジケータは、スピーカ1150および/または光1155、または逆行性フロー状態をユーザに伝達するための任意の他の手段を含むことができる。コントローラ1130は、システムの1つ以上のセンサと通信して、インジケータの起動を制御できる。または、インジケータの起動は、フロー制御アクチュエータ1165のうちの1つを起動するユーザに直接連携できる。インジケータは、スピーカまたは光である必要はない。インジケータは、単に逆行性フロー状態を視覚的に示すボタンまたはスイッチとすることができる。例えば、特定の状態(例えば、押した状態または下がった状態)にあるボタンは、逆行性フローが高い状態にあるという視覚的指示であってもよい。または、特定の標識付きフロー状態に向かって指示するスイッチまたはダイヤルが、逆行性フローが標識付き状態にあることを視覚的表示としてもよい。
コントローラ1130は、逆行性フローの状態に関する視覚および/または音声信号をユーザに提供する1つ以上のインジケータを含むことができる。音声指示は、ユーザがフローコントローラ1130を視覚的に確認する必要なしで、フロー状態をユーザに好都合に気付かせる。インジケータは、スピーカ1150および/または光1155、または逆行性フロー状態をユーザに伝達するための任意の他の手段を含むことができる。コントローラ1130は、システムの1つ以上のセンサと通信して、インジケータの起動を制御できる。または、インジケータの起動は、フロー制御アクチュエータ1165のうちの1つを起動するユーザに直接連携できる。インジケータは、スピーカまたは光である必要はない。インジケータは、単に逆行性フロー状態を視覚的に示すボタンまたはスイッチとすることができる。例えば、特定の状態(例えば、押した状態または下がった状態)にあるボタンは、逆行性フローが高い状態にあるという視覚的指示であってもよい。または、特定の標識付きフロー状態に向かって指示するスイッチまたはダイヤルが、逆行性フローが標識付き状態にあることを視覚的表示としてもよい。
インジケータは、逆行性フローの1つ以上の状態を示す信号を提供できる。一実施形態では、インジケータは、2つの別個の状態、即ち、「高い」フローレート状態と「低い」フローレート状態だけを識別する。他の実施形態では、インジケータは、3つ以上のフローレート、例えば、「高い」フローレート、「中間」フローレート、および「低い」フローレートを識別する。インジケータは、逆行性フローの別個の状態の任意の量を識別するように構成でき、あるいは、それは、逆行性フロー状態に対応する段階的な信号を識別きる。この点に関して、インジケータは、例えば、ml/分または任意の他の単位で、逆行性フローレートの値を示すデジタルメータまたはアナログメータ1160とすることができる。
一実施形態では、インジケータは、逆行性フローレートが「高い」フローレートまたは「低い」フローレートの状態にあるかどうかをユーザに示すように構成される。例えば、インジケータは、フローレートが高い場合、第1態様(例えば、輝度レベル)で照明し、および/または、第1音声信号を放出し、そして、フローレートが低い場合、第2照明態様に変化し、および/または、第2音声信号を放出してもよい。または、インジケータは、フローレートが高い場合だけ、またはフローレートが低い場合だけ、照明し、および/または音声信号を放出してもよい。ある患者は高フローレートが許容できない、または長期間に渡って高いフローレートが許容できない仮定すると、インジケータは、フローレートが高い状態である場合にユーザに通知を提供することが望ましいことがある。これは、フェイルセーフ機能として機能するであろう。
他の実施形態では、インジケータは、フローレートが状態を変化させた場合、例えば、フローレートが「高い」から「低い」に変化した場合(および/または逆も同様)、信号(音声および/または視覚)を提供する。他の実施形態では、インジケータは、逆行性フローが存在しない場合、例えば、シャント120が阻止されていたり、またはシャント120内の止栓のうちの1つが閉鎖されている場合に信号を提供する。
(フローレートアクチュエータ)
コントローラ1130は、ユーザが、押下したり、切替えたり、操作したり、または起動したりして、逆行性フローレートを調節し、および/またはフローレートを監視できる1つ以上のアクチュエータを含むことができる。例えば、コントローラ1130は、ユーザが起動して、コントローラに逆流の態様を選択的に変化させることができるフロー制御アクチュエータ1165(例えば、1つ以上のボタン、ノブ、ダイヤル、スイッチなど)を含むことができる。例えば、例示した実施形態では、フロー制御アクチュエータ1165は、種々の別個の位置に回転できるノブであり、その各々が、システム100に特定の逆行性フロー状態を達成させるコントローラ1130に対応する。状態は、例えば、(a)オフ(OFF)、(b)低フロー(LO-FLOW)、(c)高フロー(HI-FLOW)、(d)吸引(ASPIRATE)を含む。前述した状態は単なる例示であり、様々な状態または状態の組合せが使用できることを理解すべきである。コントローラ1130は、センサ、弁、可変抵抗コンポーネント、および/またはポンプを含む、システムの1つ以上のコンポーネントと相互作用することによって、種々の逆行性フロー状態を達成する。コントローラ1130はまた、逆行性フローレートを調節し、および/またはフローレートを監視する回路およびソフトウェアを含むことができ、そのためユーザがコントローラ1130を能動的に起動する必要がないことを理解すべきである。
コントローラ1130は、ユーザが、押下したり、切替えたり、操作したり、または起動したりして、逆行性フローレートを調節し、および/またはフローレートを監視できる1つ以上のアクチュエータを含むことができる。例えば、コントローラ1130は、ユーザが起動して、コントローラに逆流の態様を選択的に変化させることができるフロー制御アクチュエータ1165(例えば、1つ以上のボタン、ノブ、ダイヤル、スイッチなど)を含むことができる。例えば、例示した実施形態では、フロー制御アクチュエータ1165は、種々の別個の位置に回転できるノブであり、その各々が、システム100に特定の逆行性フロー状態を達成させるコントローラ1130に対応する。状態は、例えば、(a)オフ(OFF)、(b)低フロー(LO-FLOW)、(c)高フロー(HI-FLOW)、(d)吸引(ASPIRATE)を含む。前述した状態は単なる例示であり、様々な状態または状態の組合せが使用できることを理解すべきである。コントローラ1130は、センサ、弁、可変抵抗コンポーネント、および/またはポンプを含む、システムの1つ以上のコンポーネントと相互作用することによって、種々の逆行性フロー状態を達成する。コントローラ1130はまた、逆行性フローレートを調節し、および/またはフローレートを監視する回路およびソフトウェアを含むことができ、そのためユーザがコントローラ1130を能動的に起動する必要がないことを理解すべきである。
オフ状態は、シャント120を通る逆行性血液フローが存在しない状態に対応する。ユーザがフロー制御アクチュエータ1165をオフに設定した場合、コントローラ1130は、例えば、シャント120内の弁を遮断したり、止栓を閉鎖することによって、逆行性フローを停止させる。低いフロー状態および高いフロー状態は、低い逆行性フローレートおよび高い逆行性フローレートにそれぞれ対応する。ユーザがフロー制御アクチュエータ1165を低いフローまたは高いフローに設定した場合、コントローラ1130は、ポンプ1110、弁1115および/または可変抵抗コンポーネント1125を含む、フロー制御レギュレータ125のコンポーネントと相互作用し、相応にフローレートを増加または減少させる。最後に、吸引状態は、能動的な逆行性フローが望ましい場合、回路を、吸引源、例えば、バキュテナーまたは吸引ユニットに開放することに対応する。
システムを使用して、能動状態、受動状態、吸引状態、およびオフ状態を含む種々の状態の間で血液フローを変化させることができる。能動状態は、逆行性血液フローを能動的に駆動する手段を使用するシステムに対応する。こうした能動的手段は、例えば、ポンプ、シリンジ、真空源などを含むことができる。受動状態は、逆行性血液フローが、ECAおよびICAの灌流スタンプ圧および可能性として静脈圧によって駆動される場合に対応する。吸引状態は、吸引源、例えば、バキュテナーまたは吸引ユニットを使用して、逆行性血液フローを駆動するシステムに対応する。オフ状態は、止栓または弁を閉止する結果など、ゼロの逆行性血液フローを有するシステムに対応する。低いフローレートおよび高いフローレートは、受動的または能動的なフロー状態のいずれかにできる。一実施形態では、低いフローレートおよび/または高いフローレートのいずれかの特定の値(例えば、ml/分)は、コントローラの中に予め定めたり、および/または事前にプログラムでき、そのためユーザは、実際にその値を設定したり入力しない。むしろ、ユーザは、単に「高いフロー」および/または「低いフロー」を選択し(例えば、コントローラ1130上のボタンなどのアクチュエータを押すことによって)、コントローラ1130は、フロー制御アセンブリ125のコンポーネントの1つ以上と相互作用してそのフローレートを生じさせ、予め定めた高いまたは低いフローレート値を達成する。他の実施形態では、ユーザは、コントローラなどに、低いフローレートおよび/または高いフローレートの値を設定または入力する。他の実施形態では、低いフローレートおよび/またはい高フローレートは、実際には設定されない。むしろ、外部データ(例えば、生体構造データセンサ1140からのデータ)を使用して、フローレートに影響を与えるための基礎とする。
フロー制御アクチュエータ1165は、複数のアクチュエータとすることができ、例えば、1つのアクチュエータは、ボタンやスイッチなどであり、低フローから高フローへ状態を切り替え、他のアクチュエータは、例えば、造影剤が頸動脈の中に順行性に方向付けられる造影剤注入の際に、フローループをオフに閉止する。一実施形態では、フロー制御アクチュエータ1165は、複数のアクチュエータを含むことができる。例えば、1つのアクチュエータが動作して、低から高へフローレートを切り替え、他のアクチュエータが動作して、フローを一時的に停止でき、第3のアクチュエータ(例えば、止栓)が、シリンジを用いた吸引のために動作できる。他の例では、1つのアクチュエータが動作して、低フローへ切り替え、他のアクチュエータが動作して、高フローへ切り替える。または、フロー制御アクチュエータ1165は、低フローから高フローへ状態を切り替える複数のアクチュエータと、高いフロー状態および低いフロー状態におけるフローレートを微調整するための追加のアクチュエータとを含むことができる。低フローと高フローとの切り替えの際、これらの追加のアクチュエータを使用して、これらの状態におけるフローレートを微調整できる。こうして各状態(即ち、高いフロー状態および低いフロー状態)において、種々のフローレートを調節したり、微調整できることを理解すべきである。種々のアクチュエータを使用して、フローの状態への制御を達成できる。
コントローラ1130または、コントローラ1130の個々のコンポーネントは、患者に対して、および/またはシステム100の他のコンポーネントに対して種々の位置に設置できる。例えば、フロー制御アクチュエータ1165は、止血弁の近くに設置でき、そこでは任意の介入ツールが患者の中に導入されて、ツールの導入時にフロー制御アクチュエータ1165へのアクセスを容易にする。場所は、例えば、図1A~図1Cに示すように、経大腿動脈アプローチまたは経頸動脈アプローチが使用されるかどうかに基づいて変化することがある。コントローラ1130は、システム100の遠隔制御を可能にするために、システム100の残部との無線接続、および/または、調節可能な長さの有線接続を有することができる。コントローラ1130は、フロー制御レギュレータ125の中に集積することもできる。コントローラ1130は、フロー制御アセンブリ125のコンポーネントに機械的に接続される場合、機械的駆動能力を備えたテザー(係留ロープ)は、コントローラ1130を1つ以上のコンポーネントに接続できる。一実施形態では、コントローラ1130は、システム100から充分な距離に位置決めでき、蛍光透視の使用時にコントローラ1130を照射野の外側に位置決めすることを可能にする。
コントローラ1130およびそのコンポーネントのいずれかは、システムの他のコンポーネント(例えば、ポンプ、センサ、シャントなど)と種々の方法で相互作用できる。例えば、種々の機械的接続のいずれかを使用して、コントローラ1130とシステムコンポーネントとの間の通信を可能にできる。代替として、コントローラ1130は、システムコンポーネントと電子的または磁気的に通信できる。電気機械接続も使用できる。コントローラ1130には、コントローラがシステムコンポーネントとの制御機能を実装できる制御ソフトウェアを装備できる。コントローラ自体は、機械的、電気的または電気機械的なデバイスとすることができる。コントローラは、機械的、空気圧式、または油圧的に駆動でき、または電気機械的に駆動できる(例えば、フロー制御状態のソレノイド駆動の場合)。コントローラ1130は、コンピュータ、コンピュータプロセッサ、およびメモリ、そしてデータストレージ能力を含むことができる。
図12は、可変フロー制御エレメント112の例示的な実施形態を示す。本実施形態では、シャント120を通るフロー抵抗は、2つ以上の代替流路を設けて、低抵抗流路および高抵抗流路を形成することによって変更できる。図12Aに示すように、シャント120を通るフローは、メイン管腔1700および二次管腔1705を通過する。二次管腔1705は、メイン管腔1700より長く、および/または、より小さい直径を有する。こうして二次管腔1705は、メイン管腔1700よりも高いフロー抵抗を有する。これらの管腔の両方に血液を通過させることによって、フロー抵抗は最小になる。血液は、二次管腔1705の入口および出口を横断してメイン管腔1700内に生成される圧力降下に起因して、両方の管腔1700,1705を通って流れることが可能である。これは、停滞した血液を防止するという利益を有する。図12Bに示すように、シャント120のメイン管腔1700を通るフローを阻止することによって、フローは、全体的に二次管腔1705に分流され、こうしてフロー抵抗を増加させ、血液フローレートを減少させる。追加のフロー管腔を、3つ、4つ、またはそれ以上の別個のフロー抵抗を許容するために並列に設置できることは理解されよう。シャント120には、メイン管腔1700および二次管腔1705へのフローを制御する弁1710が装備できる。弁位置は、フローコントローラ125のハウジング上のボタンまたはスイッチなどのアクチュエータによって制御してもよい。図12Aおよび図12Bの実施形態は、本実施形態では、最低フロー設定のためでも正確なフロー管腔サイズを維持するという利点を有する。二次フロー管腔サイズは、最低フローまたは長時間のフロー状態であっても血栓が形成されるのを防止するように構成できる。一実施形態では、二次管腔1705の内径は0.063インチ以上である。
図13A~図13Cは、単一のハウジング11300内に収容または封入された多数のフローシャントコンポーネントおよび機構を備えたフローコントローラ125の実施形態を示す。この構成は、フローコントローラ125およびフローシャント120が必要する空間を簡素化して低減する。図13Aに示すように、ハウジング1300は、図12に例示される態様の可変フローエレメント1125を含む。アクチュエータ1330が、弁1710を前後に移動させて、シャント内のフロー抵抗を低抵抗と高抵抗状態との間で遷移させる。図13Aでは、弁は開位置にあり、シャントは低抵抗(高フロー)状態にある。図13Bでは、弁1710は閉位置にあり、シャントは高抵抗(低フロー)状態にある。第2アクチュエータ1340が、第2弁1720を前後に移動させて、シャントライン120を開閉する。図13Aと図13Bでは、弁1720は開位置にあり、シャント120を通るフローを許容する。図13Cにおいて、弁1720は閉位置にあり、シャント120内で完全にフローを停止する。ハウジング1300はまた、フィルタ1145および一方向逆止弁1115を含む。一実施形態では、処置およびフィルタ1145の除去の後にハウジングは開放できる。本実施形態は、フィルタは、処置の後にリンス処理および検査でき、そのため医師は、処置中にシステムによって捕捉された塞栓破片の直接的な視覚的証拠が有することができるという利点を有する。
好ましい実施形態では、逆フローシステムのエレメントを接続するコネクタは、大口径でクイック接続式コネクタである。例えば、図9Bに見えるように、動脈シース110のYアダプタ660上の雄型の大口径ハブ680が、図13に見えるように、フローシャント120の動脈側にある雌型相手コネクタ1320に接続する。同様に、フローシャント120の静脈側にある雄型の大口径コネクタ1310が、図10Cに見えるように、静脈シース115のフローライン上の雌型の相手コネクタ1310に接続する。接続された逆行性フローシステム100は、図1Eに示される。この好ましい実施形態は、フローシャントを通るフロー抵抗を減少させて、より高いフローレートを可能にし、また、偶然にフローシャントを後向きに(逆止弁を誤りの向きで)接続するのを防止する。代替の実施形態では、接続部は、標準的な雌型および雄型ルアーコネクタ、または他の形態のチューブコネクタである。
(センサ)
前述したように、フロー制御アセンブリ125は、1つ以上のセンサを含み、これらと相互作用でき、これらは、システム100と通信し、および/または患者の生体構造と通信する。センサの各々は、物理的刺激(例えば、熱、光、音、圧力、磁気、動きなどを含む)に応答し、測定または表示のため、またはコントローラ1130を動作させるために得られた信号を送信するように構成できる。一実施形態では、フローセンサ1135は、シャント120と相互作用して、シャント120を通るフローの態様、例えば、血液フローのフロー速度または体積レートを感知する。フローセンサ1135は、体積フローレートまたはフロー速度の値を直接表示するディスプレイに直接に接続できる。または、フローセンサ1135は、体積フローレートまたはフロー速度の表示のために、コントローラ1130にデータを供給できる。
前述したように、フロー制御アセンブリ125は、1つ以上のセンサを含み、これらと相互作用でき、これらは、システム100と通信し、および/または患者の生体構造と通信する。センサの各々は、物理的刺激(例えば、熱、光、音、圧力、磁気、動きなどを含む)に応答し、測定または表示のため、またはコントローラ1130を動作させるために得られた信号を送信するように構成できる。一実施形態では、フローセンサ1135は、シャント120と相互作用して、シャント120を通るフローの態様、例えば、血液フローのフロー速度または体積レートを感知する。フローセンサ1135は、体積フローレートまたはフロー速度の値を直接表示するディスプレイに直接に接続できる。または、フローセンサ1135は、体積フローレートまたはフロー速度の表示のために、コントローラ1130にデータを供給できる。
フローセンサ1135のタイプは、変化できる。フローセンサ1135は、機械的デバイス、例えば、パドルホイール、フラッパ弁、転動ボール、またはシャント120を通るフローに応答する任意の機械的コンポーネントなどにできる。シャント120を通るフローに応答して機械的デバイスの移動は、流体フローの視覚的指標として機能でき、そして流体フローレートの視覚的指標としてスケールに較正できる。機械的デバイスは、電気コンポーネントに接続できる。例えば、パドルホイールがシャント120内に位置決めでき、流体フローがパドルホイールを回転させて、より大きい流体フローレートは、パドルホイールのより大きな回転速度を生じさせる。パドルホイールは、回転速度を検出するホール効果センサに磁気的に接続でき、これは、シャント120を通る流体フローレートを示す。
一実施形態では、フローセンサ1135は、超音波式または電磁気式または電気光学式のフローメータであり、これは、シャント120の壁を通る血液に接触することなく、血液フロー測定を可能にする。超音波式または電磁気式のフローメータは、シャント120の内部管腔に接触しなくてもよいように構成できる。一実施形態では、フローセンサ1135は、シャント120を通る流体フローを測定するドップラーフローメータ、例えば、遷音速フローメータなどを少なくとも部分的に含む。他の実施形態では、フローセンサ1135は、フローを決定するフローラインに沿って圧力差を測定する。超音波フローメータおよびトランスデューサを含む広範囲のセンサタイプのいずれも使用できることは理解すべきである。さらに、システムは、複数のセンサを含むことができる。
システム100は、シャント120に位置決めされたフローセンサ1135、または静脈還流デバイス115または動脈アクセスデバイス110と相互作用するセンサの使用に限定されない。例えば、生体構造データセンサ1140は、患者の神経生体構造などの患者の生体構造と通信し、または相互作用できる。こうして生体構造データセンサ1140は、頸動脈からの逆行性フローの速度に直接または間接に関連する測定可能な生体構造的態様を感知できる。例えば、生体構造データセンサ1140は、脳内の血液フロー状態、例えば、中大脳動脈でのフロー速度を測定でき、そして、こうした状態を、予め定めた基準に基づいて逆行性フローレートの調整のために、ディスプレイおよび/またはコントローラ1130に伝送できる。一実施形態では、生体構造データセンサ1140は、経頭蓋ドップラー超音波検査(TCD)を含み、これは、反射した音波を使用して、血液が脳を流れるときに血液を評価する超音波検査である。TCDの使用は、所望のTCDプロファイルを達成または維持するために、逆行性フローレートを制御するためのコントローラ1130に伝送できるTCD信号を生じさせる。生体構造データセンサ1140は、任意の生理学的測定、例えば、逆フローレート、中大脳動脈を通る血液フロー、塞栓粒子のTCD信号、または他の神経監視信号などをベースにできる。
一実施形態では、システム100は、閉ループ制御システムを備える。閉ループ制御システムでは、1つ以上のセンサ(例えば、フローセンサ1135または生体構造データセンサ1140など)は、システム100または生体構造の予め定めた態様(例えば、逆フローレートおよび/または神経監視信号など)を感知または監視する。センサは、関連するデータをコントローラ1130に供給し、これは、所望の逆行性フローレートを維持するために必要に応じてシステムの態様を連続的に調整する。センサは、システム100がどのように動作しているかをコントローラ1130にフィードバックを伝送し、その結果、コントローラ1130は、そのデータを理解し、フロー制御レギュレータ125のコンポーネントを駆動して、逆行性フローレートに対する外乱を動的に補償できる。例えば、コントローラ1130は、コントローラ1130に、フロー制御アセンブリ125のコンポーネントに信号を送らせてフローレートを調整させるソフトウェアを含みことができ、その結果、フローレートは、患者からの異なる血圧にも拘らず、一定の状態に維持される。この実施形態では、システム100は、ユーザが、高い状態または低い状態のいずれかで逆フローレートを、いつ、どのような期間で、および/またはどの値に設定するかを決定することに頼る必要がない。むしろ、コントローラ1130内のソフトウェアは、そのような要因を管理できる。閉ループシステムにおいて、コントローラ1130は、フロー制御アセンブリ125のコンポーネントを制御でき、センサ1135によって感知された逆行性フローレートに基づいて、逆行性フローのレベルまたは状態(高い、低い、ベースライン、中間などのアナログレベルまたは離散状態のいずれか)を確立する。
一実施形態では、生体構造データセンサ1140(患者の生理学的測定を測定する)は、信号をコントローラ1130に伝送し、これは、その信号に基づいてフローレートを調整する。例えば、生理学的測定は、MCA、TCD信号、またはいくつかの他の脳血管系信号によるフロー速度をベースとすることができる。TCD信号の場合、TCDを使用して脳フロー変化を監視し、マイクロ塞栓を検出できる。コントローラ1130は、TCD信号を所望のプロファイル内に維持するようにフローレートを調整できる。例えば、TCD信号は、マイクロ塞栓(「TCD hits」)の存在を示すことができ、コントローラ1130は、TCD hitsをhitsの閾値の下方に維持するように逆行性フローレートを調整できる(文献「Ribo, et al., "Transcranial Doppler Monitoring of Transcervical Carotid Stenting with Flow Reversal Protection: A Novel Carotid Revascularization Technique", Stroke 2006, 37, 2846-2849; Shekel, et al., "Experience of 500 Cases of Neurophysiological Monitoring in Carotid Endarterectomy", Acta Neurochir, 2007, 149:681-689」参照)。この文献は、参照によりその全体が組み込まれる。
MCAフローの場合、コントローラ1130は、脳への灌流によって評価されるように、患者が許容する「最大」フローレートでの逆行性フローレートを設定できる。こうしてコントローラ1130は、介在するユーザに頼ることなく、患者の保護レベルを最適化するように逆フローレートを制御できる。他の実施形態では、フィードバックは、システム100内のデバイスの状態、または使用する介入ツールに基づく。例えば、システム100が高リスク状態にある場合、例えば、介入カテーテルがシース605内に位置決めされる場合などは、センサがコントローラ1130に通知してもよい。そしてコントローラ1130は、そうした状態を補償するようにフローレートを調整する。
コントローラ1130は、逆行性フローを種々の方法で選択的に増強するために使用できる。例えば、より大きな逆フローレートが、脳へ、最も重要には同側MCAへの血液フローのより大きな降下を生じさせることがあることが観察されており、これは、ウィリス動脈輪からの側副血行路では充分に補償されないことがある。こうして長期間のより高い逆フローレートは、患者の脳が充分な血液フローを獲得していない状態に導くことがあり、神経学的症状によって示されるような患者不耐性に導く。研究は、10cm/秒未満のMCA血液フロー速度が閾値であり、それ未満では患者は神経学的血液不足のリスクにあることを示す。EEG信号など、脳への適切な灌流を監視するための他のマーカーがある。しかしながら、約15秒~1分までの短い期間でMCAフローの完全停止まででも、高いフローレートが許容されることがある。
こうしてコントローラ1130は、処置中の塞栓生成の高くなるリスクの期間に対応する、制限された期間中にのみ逆フローを自動的に増加させることによって、塞栓破片捕捉を最適化できる。高くなるリスクのこれらの期間は、介入デバイス(例えば、前および/または後ステント拡張処置のためのバルーンカテーテル、および/またはステント配送デバイスなど)がプラークPと交差するときの期間を含む。他の期間が、例えば、ステントの展開、またはバルーンカテーテルの前または後の拡張の膨張および収縮どの介入操作中である第3の期間が、治療領域の血管造影撮影のための造影剤の注入時である。低リスク期間中は、コントローラは、逆フローレートをより低いベースラインレベルに戻すことができる。このより低いレベルは、ICAにおける低い逆フローレートに、または高いECA-ICA灌流圧力比を持つこれらの患者におけるわずかな順行性フローに対応してもよい。
ユーザが手動でフロー状態を設定するフロー調整システムでは、ユーザが逆行性フローの状態(高いまたは低い)に留意できず、偶然に回路を高フローに維持するというリスクがある。そして、これは、有害な患者反応につながる可能性がある。一実施形態では、安全機構として、デフォルトフローレートは低いフローレートである。これは、高いフローレートに対して不耐性である患者のフェイルセーフ処置として機能する。これに関して、コントローラ1130は、デフォルトレートに向けてバイアス設定でき、その結果、高いフローレートの予め定めた期間の経過後に、コントローラは、システムに低いフローレートに戻させる。低いフローレートに向かうバイアスは、電子回路またはソフトウェアにより達成でき、あるいは、機械的コンポーネントまたはそれらの組合せを用いて達成できる。一実施形態では、コントローラ1130のフローレート制御アクチュエータ1165、および/または、フロー制御レギュレータ125の弁1115および/またはポンプ1110は、低いフローレートを達成する状態に向けて装荷されたスプリングである。コントローラ1130は、ユーザがコントローラ1130をオーバーライドでき、例えば、必要に応じて、手動でシステムを低いフローレートの状態に戻すように構成される。
他の安全機構では、コントローラ1130は、どれぐらい長くフローレートが高いフローレートであったかに関する時間を維持するタイマー1170(図11)を含む。コントローラ1130は、高いフローレートの予め定めた期間、例えば、15秒、30秒または60秒またはそれ以上の後に、自動的にシステム100を低いフローレートに戻すようにプログラムできる。コントローラが低いフローレートに戻った後、ユーザは、必要に応じて他の予め定めた高いフローレート期間を開始できる。さらに、ユーザは、コントローラ1130をオーバーライドして、必要に応じてシステム100を低いフローレート(または高いフローレート)に移すことができる。
例示的な処置では、塞栓破片の捕捉は、最初に逆行性フローのレベルを低いレートに設定し、次に処置中の重要な段階において離散した期間で高いレートに切り替えることによって、患者耐性の問題を発生させずに最適化される。代替として、フローレートは、最初に高いレートに設定され、そして処置の残りを進行する前にそのレベルに患者耐性を検証する。もし患者が不耐性の兆候を示す場合、逆行性フローレートを低下させる。患者耐性は、生体構造データセンサ1140からのフィードバックに基づいてコントローラによって自動的に決定してもよく、あるいは、患者観察に基づいてユーザによって決定してもよい。逆行性フローレートの調整は、コントローラによって自動的に実施してもよく、あるいはユーザによって手動で実施してもよい。代替として、ユーザは、例えば、TCDを用いて、中大脳動脈(MCA)を通るフロー速度を監視してもよく、そしてMCAフロー速度を閾値レベルよりも上に維持する逆フローの最大レベルを設定してもよい。この状況では、フローの状態を変更することなく、全体の処置が行われてもよい。処置の途中でMCAフロー速度が変化した場合、または患者が神経学的症状を示す場合、必要に応じて調整を行うことができる。
(例示のキット構成およびパッケージング設計)
逆行性フローシステム100の例示的な実施形態では、逆行性フローシステムの全てのコンポーネントは、動脈シース、動脈シース拡張器、静脈シース、静脈シース拡張器、フローシャント/フローコントローラ、および1つ以上のシースガイドワイヤを含む単一の滅菌パッケージ内で一緒にパッケージ化される。ある構成では、コンポーネントは、コンポーネントを受け入れて固定するようにサイズおよび形状が設定された、1つ以上の開口または切り欠きを有する、段ボールまたはポリマーカードなどの平坦なカードに搭載される。他の構成では、カードは、本または任意のクラムシェル式のように開閉するように構成され、パッケージ外形を削減している。この実施形態では、カードが閉止構成である場合、カードは、製品の少なくとも一部を示すように切り欠きを有してもよい。図15Aは、開放構成においてブックカード1510に搭載されたキットを示す。図15Bは、閉止構成のブックカードを備えたキットを示す。切り欠き1520は、カードが閉止構成にある場合でも、フローコントローラハウジング1300などのパッケージされたデバイスのうちの少なくとも1つの部分の視覚化を可能にする。図15Cは、滅菌パウチ1530および棚カートン1540を含む、追加のパッケージングコンポーネントの中に挿入されるキットおよびブックカードを示す。この実施形態では、棚カートン1540はまた、図15Dに見えるように、ブックカード内の切り欠き1520と位置合わせしており、閉じた棚カートンの外側から製品の少なくとも一部の視覚化を可能にする切り欠き1550を含む。ナイロンまたは他の透明フィルム材料が、滅菌パウチを汚れまたは損傷から保護するために、棚カートン窓に固定されてもよい。
逆行性フローシステム100の例示的な実施形態では、逆行性フローシステムの全てのコンポーネントは、動脈シース、動脈シース拡張器、静脈シース、静脈シース拡張器、フローシャント/フローコントローラ、および1つ以上のシースガイドワイヤを含む単一の滅菌パッケージ内で一緒にパッケージ化される。ある構成では、コンポーネントは、コンポーネントを受け入れて固定するようにサイズおよび形状が設定された、1つ以上の開口または切り欠きを有する、段ボールまたはポリマーカードなどの平坦なカードに搭載される。他の構成では、カードは、本または任意のクラムシェル式のように開閉するように構成され、パッケージ外形を削減している。この実施形態では、カードが閉止構成である場合、カードは、製品の少なくとも一部を示すように切り欠きを有してもよい。図15Aは、開放構成においてブックカード1510に搭載されたキットを示す。図15Bは、閉止構成のブックカードを備えたキットを示す。切り欠き1520は、カードが閉止構成にある場合でも、フローコントローラハウジング1300などのパッケージされたデバイスのうちの少なくとも1つの部分の視覚化を可能にする。図15Cは、滅菌パウチ1530および棚カートン1540を含む、追加のパッケージングコンポーネントの中に挿入されるキットおよびブックカードを示す。この実施形態では、棚カートン1540はまた、図15Dに見えるように、ブックカード内の切り欠き1520と位置合わせしており、閉じた棚カートンの外側から製品の少なくとも一部の視覚化を可能にする切り欠き1550を含む。ナイロンまたは他の透明フィルム材料が、滅菌パウチを汚れまたは損傷から保護するために、棚カートン窓に固定されてもよい。
一実施形態では、フラットまたはブック版のいずれかであるパッケージングカードは、デバイスの準備および使用を支援するために、コンポーネント名、接続説明書および/または準備説明書で印刷されてもよい。
代替の実施形態では、動脈アクセスデバイス、静脈還流デバイス、およびフローコントローラを備えたフローシャントは、3つの別個の滅菌パッケージに包装される。例えば、動脈アクセスデバイスは、動脈アクセスシース、シース拡張器およびシースガイドワイヤを含み、1つの滅菌パッケージ内にあり、静脈還流シース、静脈シース拡張器、およびシースガイドワイヤを備える静脈還流デバイスは、第2滅菌パッケージ内にあり、フローコントローラを備えたフローシャントは、第3滅菌パッケージ内にある。
(バルーンカテーテル)
バルーンカテーテルの種々の実施形態はここで説明しており、それらは経頸動脈処置での使用のため、例えば、頚動脈血管形成術を実施するため、および/またはステントの配送を支援するために使用するように構成される。例えば、バルーンカテーテルは、頸動脈分岐部またはこれに隣接する頸動脈ステントの位置決めを支援できる。ここで説明するバルーンカテーテルの実施形態は、ここで説明するアクセスおよび血液フロー制御システムおよび機構のいずれかと共に使用できる。バルーンカテーテルはまた、ステント展開および/または治療部位内でのステント拡張のために、治療部位を準備するなど、前および後のステント展開処置のために使用できる(例えば、展開したステントの所望の円周を達成するために)。さらに、ここで説明するバルーンカテーテルは、以下でより詳細に説明されるように、現在利用可能なバルーンカテーテル上で経頸動脈処置を実施することに関連した、改善された効率および有効性を提供する少なくとも1つの機構を含む。
バルーンカテーテルの種々の実施形態はここで説明しており、それらは経頸動脈処置での使用のため、例えば、頚動脈血管形成術を実施するため、および/またはステントの配送を支援するために使用するように構成される。例えば、バルーンカテーテルは、頸動脈分岐部またはこれに隣接する頸動脈ステントの位置決めを支援できる。ここで説明するバルーンカテーテルの実施形態は、ここで説明するアクセスおよび血液フロー制御システムおよび機構のいずれかと共に使用できる。バルーンカテーテルはまた、ステント展開および/または治療部位内でのステント拡張のために、治療部位を準備するなど、前および後のステント展開処置のために使用できる(例えば、展開したステントの所望の円周を達成するために)。さらに、ここで説明するバルーンカテーテルは、以下でより詳細に説明されるように、現在利用可能なバルーンカテーテル上で経頸動脈処置を実施することに関連した、改善された効率および有効性を提供する少なくとも1つの機構を含む。
ここで説明するバルーンカテーテルの実施形態は、カテーテルシャフトと、カテーテルシャフトの遠位部分に沿って位置決めされたバルーンとを含むことができる。経頸動脈バルーンカテーテルの全長は、使用者がバルーンカテーテルのより多くの制御を有するのを可能にでき、現在利用可能な他のバルーンカテーテルと比較して、経頸動脈処置中にバルーンをより容易に挿入して位置決めする能力を含む。例えば、少なくともいくつかの現在利用可能なバルーンカテーテル、例えば、大腿動脈を経由したアクセスのために構成されたバルーンカテーテル(ここでは大腿動脈バルーンカテーテルと称する)などは、治療部位に到達するために大腿動脈の中への挿入後に必要とされるより長い移動距離に適応するために、より長いカテーテル長を含む。
例えば、経大腿処置(例えば、大動脈弁拡張)と比較して、経頸動脈処置の挿入部位(例えば、血管系へのデバイス挿入の場所)と処置部位(例えば、処置が行われる場所)との間の距離が著しく小さく、こうして大腿動脈バルーンカテーテルは、挿入部位と処置部位との間のより長い移動距離に適応するように製作される。そのため大腿動脈バルーンカテーテルを使用して経頸動脈処置を行う場合、過度のカテーテルシャフト長さは、大腿動脈バルーンカテーテルを扱いにくくし、操作することがより困難にする(例えば、ここで説明する経頸動脈バルーンカテーテルと比較して)、これは、処置の問題およびエラーのために、より長い処置時間とより大きなリスクをもたらすことがある。大腿動脈バルーンカテーテルのバルーンサイズなどの他の特徴は、特に経頸動脈処置のための効率的かつ/または有効な処置を提供しないことがある。経頸動脈バルーンカテーテルの種々の実施形態がここで説明しており、以下でより詳細に説明されるように、患者またはユーザのいずれかのための経頸動脈処置の効率および安全性を向上できる1つ以上の機構を含む。
例えば、ここで説明するいくつかの経頸動脈バルーンカテーテルの実施形態は、バルーンカテーテルの遠位端に対してカテーテルシャフトに沿って位置決めされた、少なくとも1つの視覚インジケータを含む。視覚インジケータは、カテーテルシャフトに沿って位置決めでき、そのためユーザが、総頸動脈内に導入される動脈アクセスデバイス(例えば、動脈アクセスデバイス110)に対するバルーンカテーテルの遠位端の位置を決定できる。例えば、動脈アクセスデバイス110に沿ってバルーンカテーテルの遠位端を位置決めすることは、総頸動脈内に挿入される動脈アクセスデバイスの内部管腔の遠位端に対してバルーンカテーテルの遠位端を位置決めするなど、ユーザの視野の外で実行できる。こうした位置決めは、動脈アクセスデバイスの遠位端を過ぎてバルーンカテーテルの遠位端の意図しないおよび/または損傷する前進を防止するために、ユーザが知るために重要になる。例えば、バルーンカテーテルの遠位端の意図しないまたは損傷する前進は、バルーンカテーテルの遠位端がプラークを破壊して血流の中に放出し、および/または頸動脈血管系を損傷させることがもたらすことがある。さらに、経頸動脈処置のために構成された本バルーンカテーテルは、蛍光透視の必要なしで、ユーザは、アクセスシースに対するバルーンカテーテルの位置を効率的かつ有効に決定することを可能にするという利益を提供できる。経頸動脈処置を実施することに関連する種々の利点を提供する経頸動脈バルーンカテーテルの他の機構および機能は、ここで説明しており、本開示の範囲内にある。
経頸動脈処置で使用するように構成されたバルーンカテーテルの種々の実施形態を以下に説明する。こうしたバルーンカテーテルは、ここで説明する動脈アクセスデバイス、ステントおよび逆フローシステムのデバイスおよび関連する方法のいずれかとの組合せで使用できる。
図16A~図16Dは、例えば、頸動脈血管形成術、および前および後のステント展開処置などの経頸動脈処置で使用するように構成されたバルーンカテーテル1600の実施形態を示す。図16Aに示すように、バルーンカテーテル1600は、バルーンカテーテル1600の近位端1611に位置決めされたハブまたはルアー1621と、バルーンカテーテル1600の遠位端1612に隣接して位置決めされたバルーン1620との間に延びるカテーテルシャフト1610を含む。ルアー1621は、バルーンカテーテル1600の近位端を流体源(例えば、バルーン1620を膨張させるための液体源)に接続するように構成できる。バルーン1620は、収縮状態と膨張状態との間で遷移するように、例えば、以下でより詳細に説明するように、頸動脈血管形成術を実施するため、頸動脈ステントの展開を支援するため、および/または、頸動脈ステントの後拡張を実施するために構成できる。
例えば、バルーンカテーテル1600のバルーン1620は、動脈アクセスデバイス110を経由してバルーン1620を前進させ、血管に沿って治療部位までバルーン1620を前進させ、そしてバルーン1620を頸動脈血管系に沿って処置部位に沿っておよび/または隣接して位置決めする場合、収縮状態を形成できる。収縮状態では、バルーン1620は、カテーテルシャフト1610の外径に類似した外径を有することができる。例えば、いくつかの実施形態では、カテーテルシャフト1610は、約4フレンチ(F)~約5Fの間の最大外径を有することができる。
バルーン1620は、頸動脈系内での挿入および膨張のためにサイズ設定できる。例えば、バルーンは、約20mmから約40mmの間の長さを含むことができる。バルーン1620のこうした長さは、バルーンカテーテルの少なくともいくつかの他のバルーンと比較して、例えば、大腿動脈バルーンカテーテルと比較して、より短くすることができる。バルーン1620はまた、より小さい内部容積を有することができ、これは、バルーン1620が、他のバルーンカテーテルと比較して、例えば、大腿動脈バルーンカテーテルと比較して、より迅速に膨張状態を形成することを可能にできる。ここで説明する経頸動脈バルーンカテーテル1600のバルーン1620の収縮状態と膨張状態との間のこうしたより速い遷移は、処置時間を短縮するのを支援でき、これは、処置コストを削減できる。
膨張状態では、バルーン1620は、約1mm~約8mmの外径を有することができる。例えば、いったん治療部位内に位置決めされると、バルーン1620は、膨張状態に移行でき、これにより、例えば、頸動脈血管形成術を実施するために、および/またはステントの配送のための治療部位を準備するために、バルーン1620の外壁は、治療部位での周囲プラークを押し付ける。代替または追加として、バルーン1620はまた、ステントの内側に位置決めでき、頸動脈血管系内でステントを位置決めし、展開し、および/または拡張することを支援できる。例えば、バルーン1620は、ステントの内側通路内に位置決めでき、これは、非展開状態または、少なくとも部分的な展開状態のいずれかにすることができ、ステントの直径を増加させるように膨張できる。こうした増加した直径により、治療部位においてステントの位置を確保し、ステントを通る血液フローを増加させることができる。
いくつかの実施形態では、バルーン1620は、バルーン1620の二軸配向を達成するためにブロー成形され、軸方向に延伸されるポリマー押し出し成形を用いて製造できる。バルーン1620の近位端は、カテーテルシャフト1610にレーザ接合できる。いくつかの実施形態では、バルーン1620は、近位開口と比べて直径が小さい遠位開口を含んでもよい。膨張状態の場合、バルーン1620は、図16Cに示すように、カテーテルシャフト1610および/または可撓性先端部1625に沿った装着ポイントに対して、先細り(テーパー状)になり、またはネックダウンする、近位端および遠位端を備えた円筒形状を有することができる。
図16Dに示すように、いくつかの実施形態では、カテーテルシャフト1610は、カテーテルシャフト1610に沿って1つ以上の長さに沿って延びる1つ以上の管腔を含むことができる。例えば、カテーテルシャフト1610は、カテーテルシャフト1610の近位端と遠位端との間に延びる流体管腔1720を含むことができる。流体管腔1720は、ルアー1621とバルーン1620との間に流体経路を提供でき、バルーン1620を膨張状態に移行させるために、ルアー1621に接続された流体源からの流体を、流体管腔1720を介してバルーン1620に配給することを可能にする。
カテーテルシャフト1610のいくつかの実施形態は、例えば、経頸動脈処置を実施するために処置部位でバルーン1620を位置決めするためなど、ユーザが、バルーンカテーテル1600をガイドワイヤ1740に沿って前進させることを可能にするガイドワイヤ管腔1750を含むことができる。例えば、カテーテルシャフト1610のいくつかの実施形態は、近位ガイドワイヤポート(例えば、近位端1611に隣接する)と、可撓性の先端ガイドワイヤポート1760(例えば、可撓性先端部1625の遠位端において)とを含むことができ、ガイドワイヤ管腔1750は、両者間に延びている。こうした構成により、ガイドワイヤ1740がカテーテルシャフト1610の長さに沿って延びることが可能になる。
図16Dに示すように、バルーンカテーテル1600のいくつかの実施形態は、バルーン1620の近位端に隣接して位置決めされ、ガイドワイヤ1740から/ガイドワイヤ1740へのバルーンカテーテル1600の迅速交換(rapid exchange)を可能にする遠位ガイドワイヤポート1730を含むことができる。ガイドワイヤ管腔1750が、図16Dに示すように、遠位ガイドワイヤポート1730と、可撓性先端1625に沿って位置決めされた可撓性の先端ガイドワイヤポート1760との間に延びることができる。ガイドワイヤ1740は、ガイドワイヤ管腔1750に沿って、これを経由して前進でき、例えば、バルーンカテーテル1600を頸動脈血管系内の治療部位に沿って位置決めするために、バルーンカテーテル1600をガイドワイヤに沿って前進できるようにする。
図16Dに示すように、バルーンカテーテル1600は、ガイドワイヤ1740を患者内の所望の位置に保持しながら、バルーンカテーテル1600を容易に取り外して交換する能力を提供する迅速交換(rapid exchange)システムを含むことができる。例えば、遠位ガイドワイヤポート1730は、可撓性先端部1625の遠位端から約245mm~約255mmに位置決めできる。図16Dに示すように、ガイドワイヤ管腔1750は、バルーン1620を通って延びることができ、バルーン1620の遠位端が、ガイドワイヤ管腔1750および/または可撓性先端部1625の外壁に接続できる。この迅速交換手法は、著しいガイドワイヤ長の延長を必要とせずに、単一の医師がバルーンカテーテル1600を交換することを可能にできる。
いくつかの実施形態では、遠位ガイドワイヤポート1730は、ルアー1612の一部(例えば、ルアーの遠位端)から約500mm離れて設置でき、カテーテルシャフト1610に沿って位置決めできる。ガイドワイヤ管腔1750は、それに沿ったガイドワイヤ1740の少なくとも摺動嵌合を可能にする直径を有することができ、ガイドワイヤは、約0.014インチの直径を有することができる。
カテーテルシャフト1600は、経頸動脈処置のためにバルーンカテーテル1600の機能に関与できる1つ以上の構造的特性を有する1つ以上の材料から製作できる。例えば、カテーテルシャフト1610は、例えば、頸動脈の中に挿入されたシース605に沿って前進する場合など、キンクなしでカテーテルシャフトが曲がることを可能にするように構成できる。一実施形態では、カテーテルシャフト1610のあるセクションが、カテーテルシャフト1610の残部よりも可撓性にできる。一実施形態では、カテーテルシャフト1610の少なくとも一部が、約30~300N-mm2の範囲の曲げ剛性を有することができる。いくつかの実施形態では、カテーテルシャフト1610の少なくとも一部が、約500~1500N-mm2の範囲の曲げ剛性を有する。いくつかの実施形態では、カテーテルシャフト1610は、2つ以上の曲げ剛性特性を含むことができる。例えば、カテーテルシャフト1610に沿った可撓性のこうした変化は、種々の方法によって達成できる。例えば、カテーテルシャフト1610は、種々のセクションにおいてデュロメータおよび/または材料を変化させることができる外側ジャケットを含むことができる。代替として、補強構造および/または材料は、カテーテルシャフト1610の長さに渡って変化してもよい。種々の可撓性セクションを備えたこれらの構成は、いくつかの方法で製造できる。例えば、補強されて可撓性が小さいセクションは、近位セクションにより剛性のある補強部が存在し、遠位セクションまたは関節セクションにおいてより可撓性のある補強部が存在するように変化してもよい。一実施形態では、遠位セクションは、コイルまたはブレードのピッチを変化させることによって、または異なるカットパターンを備えた切断ハイポチューブを組み込むことによって、より可撓性のある補強構造を用いて製作される。代替として、遠位セクションは、近位セクションとは異なる補強構造を有する。
いくつかの実施形態では、カテーテルシャフト1610の近位端(例えば、ルアー1621の遠位端)と、可撓性先端部1625の遠位端との間の長さは、約74センチメートル(cm)~約76cmにできる。例えば、大腿動脈バルーンカテーテルは、関連寸法(例えば、カテーテルシャフトの近位端と大腿動脈バルーンカテーテルの遠位端との間の長さ)を有することができ、これは、ここで説明するバルーンカテーテル1600と比較して著しく長い。バルーンカテーテル1600の長さのこうした短縮は、経頸動脈処置を行う場合にバルーンカテーテル1600の改善された使い勝手に寄与でき、頸動脈に沿ってバルーンカテーテル1600のバルーン1620を挿入して位置決めする場合の改善された効率および安全性を含む。
いくつかの実施形態では、バルーンカテーテル1600の遠位部分の第1長さは、コーティング(例えば、潤滑性コーティング、親水性コーティングなど)でコートできる。例えば、第1長さは、可撓性先端部1625およびバルーンカテーテル16000の遠位端1612から開始して約230mmだけ、バルーンカテーテルに沿って延びることができる。いくつかの実施形態では、コーティングがバルーン1620および/またはカテーテルシャフト1610に付与されない。
バルーン1620は、柔軟および/または半柔軟材料、例えば、ナイロン材料などで製作できる。いくつかの実施形態では、バルーン1620は、約20mm~約40mmの長さを含むことができる。バルーン1620は、数多くの形状およびサイズを含むことができる。図16Cに示すように、バルーンのいくつかの実施形態(例えば、膨張状態)は、カテーテルシャフト1610に先細りする円錐形状の対向端部を備えた円筒形状を含むことができる。バルーン1620の他の形状およびサイズは、本開示の範囲内にある。バルーン1620は、柔軟性、非柔軟性、エラストマー性または補強可能であり、または種々の他の特性を有することができる。一実施形態では、バルーン1620は、図16Cに示すように、カテーテルシャフト1610の外壁に接続される(例えば、接着剤で接着される)ナイロンバルーンである。膨張した場合、バルーン1620は、拡張し、総頸動脈の内壁に適合できる。一実施形態では、バルーン1620は、収縮状態の少なくとも2倍の直径まで拡張できる。例えば、バルーンは、収縮状態の直径の3倍以上の直径に拡張できる。
上述したように、ここで説明する経頸動脈バルーンカテーテル1600は、経頸動脈処置の少なくとも効率および安全性を向上させるための種々の機構のうちの1つ以上を含むことができる。
図16Aと図16Bに示すように、バルーンカテーテル1600は、カテーテルシャフト1610に沿った視覚インジケータ1630を含むことができる。視覚インジケータ1630は、バルーン1620とカテーテルバルーン16000の近位端1611との間に位置決めできる。視覚インジケータ1630は、種々の形状、サイズ、および機構(例えば、文字、数字、押し出し/押し下げ機構など)のうちの1つ以上を含むことができる。視覚インジケータ1630は、例えば、約320mm~約330mmなど、バルーンカテーテル1600の遠位端1612から離れた距離に位置決めできる。例えば、遠位端1612は、図16Cに示すように、バルーン1620から遠位側に延びて、カテーテルシャフト1610と連続的に、および/またはその一部にできる可撓性先端部1625の遠位端を含むことができる。例えば、視覚インジケータ1630は、可撓性先端部1625の遠位端から約320mm~約330mm離れて位置決めできる。視覚インジケータ1630とバルーンカテーテル1600の遠位端1612との間の他の距離は、本開示の範囲内にある。例えば、いくつかの実施形態では、視覚インジケータ1630とバルーンカテーテル1600の遠位端1612との間の距離は、約250mm~約350mmの範囲内にある。さらに、いくつかの実施形態では、視覚インジケータ1630とバルーンカテーテル1600の遠位端1612との間の距離は、約100mmから約500mmの範囲内にある。
いくつかの実施形態では、視覚インジケータ1630とカテーテルバルーン1600の遠位端1612との間の距離は、動脈アクセスデバイス110(またはシース605)の遠位端と動脈アクセスデバイス110の一部との間の距離とほぼ同じであり、これは、視覚位置合わせマーカー1650を含むことができる。動脈アクセスデバイス110の視覚位置合わせマーカー1650は、ユーザの視野内におくことができ、そのため視覚インジケータ1630と視覚位置合わせマーカー1650との位置合わせをユーザが直接見ることができる。これにより、視覚インジケータ1630と視覚的位置合わせマーカー1650との位置合わせが達成でき、蛍光透視を使用することなくユーザによって視認可能になり、ユーザへの蛍光透視の被ばくを低減できる。いくつかの実施形態では、視覚インジケータ1630は、カテーテルシャフト1610の周囲に形成されたバンドを含むことができ、バンドは、約5mmの長さにできる。
いくつかの実施形態では、視覚位置合わせマーカー1650は、使用時に(例えば、動脈アクセスデバイス110のシース605が総頸動脈の中に挿入される場合)、ユーザによって視認できる動脈アクセスデバイス110の一部に沿って位置決めされる。視覚位置合わせマーカー1650はまた、視覚インジケータ1630がバルーンカテーテル1600に沿って、バルーンカテーテルの使用時に(例えば、動脈アクセスデバイス110に沿ったバルーンカテーテル1600の前進の際)、視覚位置合わせマーカー1650と位置合わせできるように位置決めできる。いくつかの実施形態では、視覚位置合わせマーカー1650は、動脈アクセスデバイス110のある機構、例えば、視覚インジケータ1630と位置合わせできるシース605および/または動脈アクセスデバイス110の近位端など、を含むことができる(例えば、図16Bに示すように)。いくつかの実施形態では、視覚位置合わせマーカー1650は、動脈アクセスデバイス110に沿ったマーキングまたは押し出し機構を含むことができる。
図16Bに示すように、バルーンカテーテル1600の視覚インジケータ1630が動脈アクセスデバイス110の視覚位置合わせマーカー1650と位置合わせされた場合、可撓性先端部1625の遠位端1612は、シース605の内部管腔1654の遠位端1652と位置合わせできる。そのためユーザが、蛍光透視の使用なしで、視覚インジケータ1630を視覚位置合わせマーカー1650と効率的かつ有効に位置合わせでき、動脈アクセスデバイス110を通るバルーンカテーテル1600の過剰前進を防止できる。これにより、処置時間および蛍光透視のユーザの被ばくを低減でき、動脈アクセスデバイス110を通るバルーンカテーテルの偶発的な過剰挿入に起因した処置エラーを防止できる。
例えば、視覚インジケータ1630が視覚アライメントマーカー1650と位置合わせし後、ユーザは、バルーンカテーテル16000を安全かつ有効に前進させて位置決めするための他の手段を使用できる。例えば、バルーンカテーテル1600のいくつかの実施形態は、蛍光透視を用いてバルーン1620を観察して位置決めするために放射線不透過性である1つ以上のバルーンマーカー1660を含むことができる。いくつかの実施形態では、可撓性先端部1625は、放射線不透過性にできる。
いくつかの実施形態では、バルーン1620は、カテーテルシャフト1610および/または可撓性先端部1625にレーザ接合できる。いくつかの実施形態では、バルーン1620は、例えば、遠位ガイドワイヤポート1730を含むバルーンカテーテル構成などにおいて、カテーテルシャフト1610に接合された分割ダイにできる。バルーンカテーテル1600のいくつかの実施形態は、1つ以上の共押し出し層を含むことができる。例えば、ガイドワイヤは、HDPEおよびPebaxの共押し出しを含むことができる。カテーテルシャフト1610の壁厚は、カテーテルシャフト1610の長さに沿って同じまたは類似できる。カテーテルシャフト1610のいくつかの実施形態は、近位端1611から、遠位ガイドワイヤポート1730に対して遠位側で隣接する位置まで延びる補強部材、例えば、補強ワイヤなどを含むことができる。こうした補強ワイヤは、遠位部分(例えば、約5インチの長さ)を含むことができ、これは、遠位部分がその長さに沿って剛性を減少できるテーパーを含む。
いくつかの実施形態では、カテーテルシャフト1610は、ナイロン押し出し材料で形成できる。可撓性先端部1625および/または視覚インジケータ1630は、Pebax材料で製作できる。カテーテルシャフト1610のいくつかの実施形態は、ポリオレフィン熱収縮張力緩和を含むことができる。可撓性先端部1625は、カテーテルシャフト1610のガイドワイヤ管腔1750とバルーン1620の遠位端との間に接続できる。可撓性先端部1625は、バルーンカテーテル1600の製造時に、ガイドワイヤ管腔1750および/またはバルーン1620の遠位端にレーザ接合できる。バルーン1620の遠位端は、可撓性先端部1625の上に延びることができ、例えば、可撓性先端部1625の一部に沿ってスリーブを形成する。バルーン1620の遠位端は、可撓性先端部1620およびガイドワイヤ管腔1750にレーザ接合プロセスを用いてリフロー接合できる。
図16Cに示すように、バルーンカテーテル1600は、カテーテルシャフト1610に沿って、バルーン1620の長さの内部に位置決めされた少なくとも1つのバルーンマーカー1660(例えば、2つのバルーンマーカー1660)を含むことができる。例えば、バルーンカテーテル1600は、図16Cに示すように、バルーン1620の近位端に隣接して位置決めされた第1バルーンマーカー1600と、バルーン1620の遠位端に隣接して位置決めされた第2バルーンマーカー1600とを含む2つのバルーンマーカー1660を含むことができる。バルーンマーカー1660は、蛍光透視下で観察でき、例えば、頸動脈血管形成術を実施するため、および/またはステントを展開することを支援するために、バルーン1620を治療部位に沿って位置決めする際にユーザを支援できる。バルーンマーカー1660は、種々の材料、例えば、白金および/またはイリジウムなどで製作できる。蛍光透視下で観察可能位置マーカーを提供するように構成されたバルーンマーカー1660または任意の機構は、放射線不透過性材料で製作でき、および/または、製造時に放射線不透過性材料と混合された非放射線不透過性材料で製作できる。例えば、可撓性先端部1625は、放射線不透過性材料(例えば、硫酸バリウム、タングステンなど)と混合されたポリマー材料を含むことができる。いくつかの実施形態では、可撓性先端部は、約4mm~約6mmの長さにできる。
(例示的な使用方法)
ここで図14A~図14Bを参照すると、本開示の方法の様々な段階における頸動脈分岐部を通るフローを説明する。最初に、図14Aに示すように、動脈アクセスデバイス110のシース605は、総頸動脈CCA内に導入される。前述のように、総頸動脈CCAへの進入は、直接外科的血管切開(cut-down)または経皮的アクセスのいずれかにできる。動脈アクセスデバイス110のシース605が総頸動脈CCAの中に導入された後、図14Aに示すように、血液フローは、総頸動脈からのフローとともに順行方向AGに続いて、内頸動脈ICAおよび外頸動脈ECAの両方に入る。
ここで図14A~図14Bを参照すると、本開示の方法の様々な段階における頸動脈分岐部を通るフローを説明する。最初に、図14Aに示すように、動脈アクセスデバイス110のシース605は、総頸動脈CCA内に導入される。前述のように、総頸動脈CCAへの進入は、直接外科的血管切開(cut-down)または経皮的アクセスのいずれかにできる。動脈アクセスデバイス110のシース605が総頸動脈CCAの中に導入された後、図14Aに示すように、血液フローは、総頸動脈からのフローとともに順行方向AGに続いて、内頸動脈ICAおよび外頸動脈ECAの両方に入る。
そして、静脈還流デバイス115は、静脈還流部位、例えば、内頸静脈IJV(図14A~図14Gには不図示)または大腿静脈などに挿入される。シャント120は、動脈アクセスデバイス110および静脈還流デバイス115のフローライン615,915をそれぞれ接続するために使用される(図1Aに示すように)。こうしてシャント120は、動脈アクセスデバイス110から静脈還流デバイス115への逆行性フローのための通路を提供する。他の実施形態では、シャント120は、図1Cに示すように、静脈還流デバイス115ではなく、外部レセプタクル130に接続する。
いったんシステムの全てのコンポーネントが所定位置で接続されると、総頸動脈CCAを通るフローは、典型的には総頸動脈CCAを閉塞する止血帯2105または他の外部血管閉塞デバイスの使用により停止される。代替の実施形態では、閉塞エレメント129が、動脈アクセスデバイス110の遠位端の上に設置される。代替として、閉塞エレメント129は、図2Bに示すように、動脈アクセスデバイス110のシース605と別個の第2閉塞デバイス112上に導入される。ECAはまた、同じデバイス110上または別個の閉塞デバイス上のいずれかに別個の閉塞エレメントを用いて閉塞されてもよい。
該ポイントにおいて、外頸動脈ECAおよび内頸動脈ICAからの逆行性フローRGが開始し、シース605、フローライン915、フローライン615、シャント120を通過して、フローライン915を介して静脈還流デバイス115の中に流れる。フロー制御アセンブリ125は、上述のような逆行性フローを調節する。図14Bは、逆行性フローRGの発生を示す。
ここで図14C~図14Dを参照すると、頸動脈血管形成術を実行するために、ここで説明するバルーンカテーテルの位置決めおよび使用を説明する。逆行性フローが維持されている間、バルーンカテーテル1600を使用して、治療部位(例えば、プラークに起因した制限フローの領域およびステントが展開できる場所)において頸動脈血管形成術を実行できる。バルーンカテーテル1600の導入の前に、ガイドワイヤ1740が、動脈アクセスデバイス110を通ってCCAに沿って、例えば、頸動脈血管形成術が実施されるべき治療部位に沿って前進できる。ガイドワイヤ1740の遠位端が、バルーンカテーテル1600を貫通できる(例えば、ガイドワイヤ管腔1750に沿って)。例えば、ガイドワイヤ1740は、バルーンカテーテル1600の長さに沿って、またはバルーンカテーテル1600の長さの一部に沿って、例えば、迅速交換用に構成されたバルーンカテーテル(例えば、図16Dに示すように)の中を貫通できる。バルーンカテーテル1600は、ガイドワイヤ1740に沿って前進させて、バルーン1620を治療部位に沿って収縮状態で位置決めできる。
図16Bに示して上述したように、バルーンカテーテル1600の遠位端1612は、動脈アクセスデバイス110の中に挿入して、これに沿って前進でき、バルーンカテーテル1600に沿った視覚インジケータ1630が動脈アクセスデバイス100の視覚位置合わせマーカー1650と位置合わせするまで前進する。これにより可撓性先端部1625の遠位端1612をシース605および内部管腔の遠位端1652に位置合わせできる。この初期位置決めステップは、蛍光透視を使用せずに実施できる。
視覚インジケータ1630を視覚位置合わせマーカー1650と位置合わせした後、図14Cに示すように、バルーンカテーテル1600のバルーン1620を治療部位に向けて位置決めできる。治療部位に沿ってバルーン1620を前進させ位置決めすることは、蛍光透視の使用(例えば、蛍光透視下でバルーンマーカー1660を観察すること)を含むことができる。バルーン1620が治療部位内に位置決めされた後、バルーン1620は膨張できる(例えば、バルーンカテーテル1600のルアー1621に接続された流体源から配送される流体を介して)。膨張状態にある場合、バルーン1620の外面は、図14Dに示すように、治療部位を覆う周囲プラークに対して押し当てでき、こうして頸動脈血管形成術を実施する。頸動脈血管形成術を実施した後、バルーン1620は収縮でき、バルーンカテーテル1600はガイドワイヤに沿って後退させ、動脈アクセスデバイス110から取り外しできる。動脈アクセスデバイス110から取り外した後、バルーンカテーテル1600は、ガイドワイヤから切り離しでき、これは、動脈アクセスデバイス110を通って治療部位に沿って延在したままにできる。ガイドワイヤは、動脈アクセスデバイス110をCCAから取り外す前に、動脈アクセスデバイス110から後退できる。
ここで図14E~図14Gを参照して、治療部位においてステントを展開するためのステント配送カテーテル2110の位置決めおよび使用を説明する。逆行性フローが維持されている間、図14Eに示すように、ステント配送カテーテル2110がシース605内に導入される。ステント配送カテーテル2110は、止血弁615および動脈アクセスデバイス110の近位延長部610(図14A~図14Gには不図示)を通ってシース605内に導入される。ステント配送カテーテル2110は、図14Fに示すように、内頸動脈ICAの中に前進して、ステント2115が分岐部Bにおいて展開される。
塞栓生成の高リスク期間中、例えば、ステント配送カテーテル2110が導入されている間で、必要に応じてステント2115が展開される間は、逆行性フローレートを増加できる。逆行性フローレートは、バルーンカテーテルの配置および膨張の際(例えば、頸動脈血管形成術のため)、そしてステント展開の前または後の拡張の際にも増加できる。アテローム切除術が、逆行性フローの下でステント留置前にも実施できる。
さらに必要に応じて、ステント2115が拡張した後、分岐部Bは、低いフローレートと高いフローレートとの間で逆行性フローを循環させることによって、洗浄(flush)できる。ステントが展開され、または他の処置が行われた頸動脈内の領域は、正常な血液フローを再確立する前に血液を用いて洗浄してもよい。
図14Hに示すように、総頸動脈は閉塞状態のままであるが、バルーンカテーテル1600が、展開後のステント拡張を実行するために使用できる。こうした展開後のステント拡張を実行するために、ガイドワイヤ1740は、バルーンカテーテル1600を再び貫通でき、これによりバルーンカテーテル1600は、ガイドワイヤ1740に沿って前進でき、これは、少なくとも動脈アクセスデバイス110と治療部位との間に延びる。バルーンカテーテル1600は、頸動脈血管形成術の実施について上述したものと同様に前進し位置決めできる。しかしながら、展開後のステント拡張の場合、バルーン1620は、ステント2115が少なくとも部分的に展開された状態でそれに沿って治療部位まで前進できる。バルーン1620は、図14Hに示すように、例えば、蛍光透視を使用して、ステント2115の内側チャネルに沿って位置決めでき、ステント2115に対するバルーンカテーテル1600の1つ以上の放射線不透過性機構(例えば、バルーンマーカー1660、可撓性先端部1625)の場所を識別できる。バルーン1620がステント内に適切に位置決めされた後、流体がバルーン1620に配送されて、バルーンが膨張状態を形成するのを可能にし、それによりバルーン1620の外面がステント2115に周方向に押し付けて、ステントがさらに周方向に拡張するのを可能にする。こうしたステント2115の更なる周方向拡張により、ステントを通る血液フローを改善し、ステント2115を治療部位に沿って所定位置さらに固定できる。バルーンカテーテル1600は、ガイドワイヤに沿って後退でき、CCAから除去できる。
ガイドワイヤもまた、CCAから後退できる。
ガイドワイヤもまた、CCAから後退できる。
次に、動脈内に存在する閉塞手段を一時的に開放することによって、総頸動脈から外頸動脈へのフローを再確立できる。こうして得られるフローにより、頸動脈閉塞の間にゆっくりとした乱流のまたは停滞したフローを経験した総頸動脈を外頸動脈の中に洗浄できる。さらに、同じバルーンは、逆フローおよび順フローの間にステントの遠位側に位置決めしてもよく、そして総頸動脈の閉塞を一時的に緩和して洗浄することによって確立されてもよい。こうして洗浄動作は、ステント領域で生じ、その領域内の緩いまたは緩く付着する塞栓破片を除去するのに役立つ。
必要に応じて、総頸動脈からのフローが持続し、内頸動脈が閉塞状態のままである間、処置領域から塞栓をさらに解放する対策が採用できる。例えば、機械エレメントを使用して、ステント内の緩いまたは緩く付着する付着したプラークまたは他の潜在的な塞栓破片を洗浄または除去でき、血栓溶解性または他の流体配送カテーテルを使用して領域を洗浄でき、または他の処置を実施できる。例えば、バルーン、アテローム切除術、またはより多くのステントを用いてステント内再狭窄の処置が、逆行性フローの下で実施できる。他の例では、閉塞バルーンカテーテルは、バルーンに近接して開放しているフローまたは吸引管腔またはチャネルを含んでもよい。生理食塩水、血栓溶解剤または他の流体が注入でき、および/または、血液および/または破片が、追加のデバイスを必要とせずに、処理領域にまたは処理領域から吸引される。こうして放出された塞栓は、外頸動脈の中に流入するが、外頸動脈は、内頸動脈よりも塞栓放出に対して一般には敏感ではない。残留する潜在的な塞栓を予防的に除去することにより、内頸動脈へのフローが再確立されると、塞栓放出のリスクがさらに減少する。塞栓はまた、逆行性フローの下で放出できるため、塞栓は、シャント120を通って静脈系、シャント120内のフィルタ、またはレセプタクル130に流れる。
分岐部から塞栓が除去された後、図14Gに示すように、閉塞エレメント129または代替の止血帯2105が解放でき、順行性フローを再確立できる。そして、シース605は除去できる。
自己閉鎖エレメントまたは手動閉鎖エレメントが、処置の終了時または処置中の任意の時点で、シース605を引き出す前に、総頸動脈の壁内の貫通の周りに展開されてもよい。自己閉鎖エレメントは、処置の開始またはその近く展開でき、または必要に応じてシースが引き出される際に、自己閉鎖エレメントは展開でき、例えば、シースの遠位端から総頸動脈の壁上に解放されるように展開できる。自己閉鎖エレメントの使用は好都合であり、理由は、シースが引き出される際に、総頸動脈内の貫通の迅速な閉鎖に実質的に影響を及ぼすためである。こうした迅速な閉鎖は、処置の終了時またはシースの偶発的な脱落の際、意図しない血液損失を低減または排除できる。さらに、こうした自己閉鎖エレメントは、アクセス時に動脈壁切開のリスクを低減できる。さらに、自己閉鎖エレメントは、処置中にシースに摩擦または他の保持力を作用するように構成してもよい。こうした保持力は好都合であり、処置中にシースを偶発的に脱落させる可能性を低減ができる。自己閉鎖エレメントが、シース除去後に縫合糸を用いた動脈の血管外科的閉鎖を必要とせず、大きな手術野を必要とせず、処置に必要な手術スキルを大幅に低減する。
開示したシステムおよび方法は、アンカー部分および/または自己閉鎖部分を含む機械エレメントなど、種々の自己閉鎖エレメントまたは手動閉鎖エレメントを採用できる。アンカー部分は、フック、ピン、ステープル、クリップ、フォーク歯(tine)、縫合糸などを含んでもよく、これらは、貫通が完全に開放している場合に、自己閉鎖エレメントを固定するために、貫通の周囲に総頸動脈の外面に係合される。自己閉鎖エレメントはまた、スプリング状または他の自己閉鎖部分を含んでもよく、これは、シースの除去の際、アンカー部分を閉じて、動脈壁内に組織を一緒に引き込んで、閉鎖を提供する。閉鎖は、貫通を閉鎖または封止する対策をさらに取る必要がないように充分なものにできる。しかしながら、必要に応じて、シースが引き抜かれた後に自己閉鎖エレメントの補足的封止のために提供することが望ましいことがある。例えば、自己閉鎖エレメントおよび/またはエレメントの領域にある組織管路は、止血材料、例えば、生体吸収性ポリマー、コラーゲンプラグ、接着剤、シーラント、凝固因子、または他の凝固促進剤などを用いて治療できる。代替として、組織または自己閉鎖エレメントは、他のプロトコル、例えば、電気焼灼、縫合、クリッピング、ステープル留めなどを使用して封止または閉鎖できる。他の方法では、自己閉鎖エレメントは、クリップ、接着剤、バンドまたは他の手段を用いて容器の外壁に取り付けられた自己封止膜またはガスケット材料である。自己封止膜は、スリットまたはクロスカットなどの内側開口を有してもよく、これは、血圧に対して正常に閉鎖される。これらの自己閉鎖エレメントのいずれかは、開放外科処置に配置され、または経皮的に展開されるように構成できる。
他の実施形態では、頸動脈ステント留置は、シースが配置された後に実施してもよく、閉塞バルーンカテーテルが外頸動脈内に配置されてもよい。外頸動脈の弁口を阻止しないように意図した側孔または他のエレメントを有するステントは、側孔を経由して受け入れられた外頸動脈閉塞バルーンのガイドワイヤまたはシャフトを用いてシースを経由して配送されてもよい。こうしてステントが前進すると、典型的には、内頸動脈内に延びるガイドワイヤ上に導入されるカテーテルによって、側孔におけるカテーテルシャフトの存在は、ステントが前進しているときに側孔が外頸動脈の弁口に位置合わせできることを確保にするようになる。閉塞バルーンが外頸動脈内に配備されると、側孔は、ステントで外頸動脈閉塞バルーンシャフトを捕捉するのを防止し、これは、他のフロー反転システムの欠点である。このアプローチはまた、外頸動脈を「拘束する(jailing)」ことを回避し、ステントがグラフト(移植)材料で覆われている場合、外頸動脈へのフローを阻止するのを回避する。
他の実施形態では、総頸動脈と内頸動脈との間の任意の予め存在する角度に実質的に適合する形状を有するステントが配置される。患者間の生体構造の著しい変化に起因して、内頸動脈と外頸動脈との間の分岐部は、幅広い角度および形状を有することがある。異なる幾何学形状を有するステントのファミリーを提供することによって、または配備前に医師によって整形できる個々のステントを提供することによって、医師は、配備前に患者の特定の生体構造に合致するステントを選択できる。患者の生体構造は、血管造影法を用いて、または他の従来の手段によって決定できる。さらに他の代替として、ステントは、関節運動のセクションを有してもよい。これらのステントは、最初に配置され、そして総頸動脈と内頸動脈との間の分岐部の角度に合致するように、その場で関節運動できる。ステントは、頸動脈内に配置してもよく、ステントは、様々な密度ゾーンを備えた側壁を有する。
他の実施形態では、ステントは、ステントが片側または両端部でグラフト材料で少なくとも部分的に覆われているように配置されてもよい。一般に、ステントは、外頸動脈の弁口に隣接して配備され、総頸動脈から外頸動脈への血液フローを可能にするステントのグラフト材料および中間セクションを含まないであろう。
他の実施形態では、ステント配送システムが、経大腿アクセスのために設計されたシステムよりも短く、および/またはより剛性を有することによって、経頸管的な経頸動脈アクセスのために最適化できる。これらの変化は、配備中にステントを正確に回転して位置決めする能力を向上させることになる。さらに、ステント配送システムは、外頸動脈内において外頸閉塞バルーンまたは別個のガイドワイヤを使用することによって、ステントを外頸動脈の弁口に位置合わせするように設計でき、これは、側孔を備えたステント、または配向が重要であるカーブ、屈曲または角度形成を伴うステントに特に有用である。
特定の実施形態では、シャントは、動脈アクセスシースおよび静脈還流シースに固定的に接続され、そのため交換可能なフローアセンブリおよびシースのアセンブリ全体が使い捨てにでき、ユニットとして交換できる。他の例では、フロー制御アセンブリは、該シースのいずれかまたは両方に取り外し可能に取り付けられてもよい。
一実施形態では、ユーザは、最初に、塞栓生成の高リスク期間が処置中に存在し得るかどうかを判断する。前述のように、いくつかの例示的な高リスク期間は、(1)プラークPがデバイスによって交差されている期間中、(2)介入処置中、例えば、ステントの配送時、またはバルーンカテーテルまたはガイドワイヤの膨張または収縮時など、(3)造影剤の注入中、を含む。前述のものは、高リスク期間の一例に過ぎない。こうした期間中、ユーザは、別個の期間中に逆行性フローを高いレートに設定する。高リスク期間の終了時、または患者が高いフローレートに対して任意の不耐性を示す場合、ユーザは、フロー状態をベースラインフローに戻す。システムがタイマーを有する場合、フロー状態は、設定された時間の後に自動的にベースラインフローに戻る。この場合、ユーザは、処置が高い塞栓リスクの期間中であれば、フロー状態を高いフローレートに再設定できる。
他の実施形態では、患者が逆行性フローの存在に対して不耐性を示している場合、プラークPの遠位側にICA内のフィルタの配置の際にだけ、逆行性フローが確立される。そして逆行性フローは、介入処置がプラークPに対して実施されている間にのみ停止する。そして逆行性フローは、フィルタが除去されている間に再確立される。他の実施形態では、フィルタがプラークPの遠位側にICA内に配置され、フィルタが所定場所にある間に逆行性の流れが確立される。この実施形態は、遠位フィルタの使用と逆行性フローとを組み合わせる。
種々の方法および装置の実施形態を特定のバージョンを参照してここで詳細に説明しているが、他のバージョン、実施形態、使用方法、およびそれらの組合せも可能であることは理解すべきである。従って、添付した請求項の精神および範囲は、ここに含まれる実施形態の説明に限定されるべきではない。
Claims (33)
- 経頸動脈アクセス治療システムであって、
内部管腔を画定するシースを含む動脈アクセスシースであって、総頸動脈内の開口の中に導入されるようなサイズおよび形状に設定された動脈アクセスシースと、
バルーンカテーテルと、を備え、
該バルーンカテーテルは、
バルーンカテーテルの近位端と遠位端との間に延びるカテーテルシャフトと、
バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンと、
該カテーテルシャフトに沿って位置決めされた視覚インジケータと、を備え、該視覚インジケータは、バルーンカテーテルの遠位端から第1距離に位置決めされ、そのため視覚インジケータと動脈アクセスシースの視覚位置合わせマーカーとの位置合わせが、バルーンカテーテルの遠位端と動脈アクセスシースの内部管腔の遠位管腔端との位置合わせを示す、経頸動脈アクセス治療システム。 - 視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250ミリメートル(mm)と約350mmの範囲内にある、請求項1に記載の経頸動脈アクセス治療システム。
- 遠位管腔端は、視覚位置合わせマーカーからほぼ第1距離だけ離れて位置決めされる、請求項1に記載の経頸動脈アクセス治療システム。
- バルーンは、約20mm~約40mmの長さを含む、請求項1に記載の経頸動脈アクセス治療システム。
- バルーンカテーテルの遠位端は、バルーンの遠位バルーン端から第2距離まで延びる可撓性先端部を含む、請求項1に記載の経頸動脈アクセス治療システム。
- 膨張状態のバルーンは、約1mm~約8mmの外径を含む、請求項1に記載の経頸動脈アクセス治療システム。
- 視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含む、請求項1に記載の経頸動脈アクセス治療システム。
- バルーンカテーテルは、カテーテルシャフトに沿って、バルーンの長さの内部に位置決めされたバルーンマーカーをさらに備える、請求項1に記載の経頸動脈アクセス治療システム。
- バルーンカテーテルは、バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートをさらに備える、請求項1に記載の経頸動脈アクセス治療システム。
- バルーンカテーテルは、遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔をさらに備える、請求項9に記載の経頸動脈アクセス治療システム。
- 遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めされる、請求項9に記載の経頸動脈アクセス治療システム。
- 経頸動脈アクセス処置システムの方法であって、
バルーンカテーテルの遠位端を、総頸動脈内の開口の中に導入される動脈アクセスシースの内部管腔の中に挿入し、そして動脈アクセスシースの内部管腔の遠位管腔端が総頸動脈内に位置決めされるステップであって、バルーンカテーテルは、バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンを含む、ステップと、
バルーンカテーテルのカテーテルシャフトに沿って位置決めされた視覚インジケータを、動脈アクセスシースの視覚位置合わせマーカーと位置合わせするステップであって、これによりバルーンカテーテルの遠位端を動脈アクセスシースの内部管腔の遠位管腔端と位置合わせする、ステップと、
頸動脈血管形成術の一部を実施するために、バルーンを治療部位に前進させるステップと、を含む方法。 - 治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そしてステントの内壁に対して円周方向の力を印加して、治療部位においてステントを展開するステップをさらに含む、請求項12に記載の方法。
- 治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そして展開したステントの内壁に対して円周方向の力を印加して、展開したステントの直径を増加させるステップをさらに含む、請求項12に記載の方法。
- 治療部位に位置決めされたバルーンに流体を配送して、バルーンに膨張状態を形成させ、そして頸動脈の内壁に対して円周方向の力を印加して、内壁の直径を増加させるステップをさらに含み、内壁はプラーク材料を含む、請求項12に記載の方法。
- 視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250ミリメートル(mm)と約350mmの範囲内にある、請求項12に記載の方法。
- 遠位管腔端は、視覚的位置合わせマーカーからほぼ第1距離だけ離れて位置決めされる、請求項12に記載の方法。
- バルーンは、約20mm~約40mmの長さを含む、請求項12に記載の方法。
- 膨張状態のバルーンは、約1mm~約8mmの外径を含む、請求項12に記載の方法。
- 視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含む、請求項12に記載の方法。
- バルーンカテーテルは、バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートをさらに備える、請求項12に記載の方法。
- バルーンカテーテルは、遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔をさらに備える、請求項21に記載の方法。
- 遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めされる、請求項21に記載の方法。
- バルーンカテーテルであって、
バルーンカテーテルの近位端と遠位端との間に延びるカテーテルシャフトと、
バルーンカテーテルの遠位端に隣接して位置決めされ、収縮状態と膨張状態との間で遷移するように構成されたバルーンと、
カテーテルシャフトに沿って位置決めされた視覚インジケータと、を備え、該視覚インジケータは、バルーンカテーテルの遠位端から第1距離に位置決めされ、そのため視覚インジケータと動脈アクセスシースの視覚的位置合わせマーカーとの位置合わせが、バルーンカテーテルの遠位端と動脈アクセスシースの内部管腔の遠位管腔端との位置合わせを示す、バルーンカテーテル。 - 視覚インジケータとバルーンカテーテルの遠位端との間の第1距離は、約250ミリメートル(mm)と約350mmの範囲内にある、請求項24に記載のバルーンカテーテル。
- バルーンは、約20mm~約40mmの長さを含む、請求項24に記載のバルーンカテーテル。
- バルーンカテーテルの遠位端は、バルーンの遠位バルーン端から第2距離まで延びる可撓性先端部を含む、請求項24に記載のバルーンカテーテル。
- 膨張状態のバルーンは、約1mm~約8mmの外径を含む、請求項24に記載のバルーンカテーテル。
- 視覚インジケータは、押し出し機構、押し下げ機構、数字、文字、およびカテーテルシャフトの周りに円周方向に延びるバンドのうちの1つ以上を含む、請求項24に記載のバルーンカテーテル。
- カテーテルシャフトに沿って、バルーンの長さの内部に位置決めされたバルーンマーカーをさらに備える、請求項24に記載のバルーンカテーテル。
- バルーンの近位端に隣接して位置決めされた遠位ガイドワイヤポートをさらに備える、請求項24に記載のバルーンカテーテル。
- 遠位ガイドワイヤポートとバルーンカテーテルの遠位端にある可撓性先端部との間に延びるガイドワイヤ管腔をさらに備える、請求項31に記載のバルーンカテーテル。
- 遠位ガイドワイヤポートは、バルーンカテーテルの遠位端から約245mm~約255mmの位置に位置決めされる、請求項31に記載のバルーンカテーテル。
Applications Claiming Priority (3)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US202063064374P | 2020-08-11 | 2020-08-11 | |
| US63/064,374 | 2020-08-11 | ||
| PCT/US2021/045430 WO2022035890A1 (en) | 2020-08-11 | 2021-08-10 | Balloon catheter for transcarotid procedures |
Publications (2)
| Publication Number | Publication Date |
|---|---|
| JP2023537955A true JP2023537955A (ja) | 2023-09-06 |
| JPWO2022035890A5 JPWO2022035890A5 (ja) | 2024-07-25 |
Family
ID=80224771
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| JP2023509548A Pending JP2023537955A (ja) | 2020-08-11 | 2021-08-10 | 経頸動脈処置用バルーンカテーテル |
Country Status (5)
| Country | Link |
|---|---|
| US (1) | US20220047267A1 (ja) |
| EP (1) | EP4196205A4 (ja) |
| JP (1) | JP2023537955A (ja) |
| CN (1) | CN115996776A (ja) |
| WO (1) | WO2022035890A1 (ja) |
Families Citing this family (1)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| CA3225731A1 (en) * | 2021-07-12 | 2023-01-19 | Jason L. Quill | Systems and methods for predictable commissural alignment of a replacement heart valve |
Family Cites Families (22)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US5634901A (en) * | 1992-11-02 | 1997-06-03 | Localmed, Inc. | Method of using a catheter sleeve |
| FR2733682B1 (fr) * | 1995-05-04 | 1997-10-31 | Dibie Alain | Endoprothese pour le traitement de stenose sur des bifurcations de vaisseaux sanguins et materiel de pose a cet effet |
| US6077273A (en) * | 1996-08-23 | 2000-06-20 | Scimed Life Systems, Inc. | Catheter support for stent delivery |
| US5779731A (en) * | 1996-12-20 | 1998-07-14 | Cordis Corporation | Balloon catheter having dual markers and method |
| US7387639B2 (en) * | 1999-06-04 | 2008-06-17 | Advanced Stent Technologies, Inc. | Short sleeve stent delivery catheter and methods |
| US7056294B2 (en) * | 2000-04-13 | 2006-06-06 | Ev3 Sunnyvale, Inc | Method and apparatus for accessing the left atrial appendage |
| US20050221072A1 (en) * | 2003-04-17 | 2005-10-06 | Nanosys, Inc. | Medical device applications of nanostructured surfaces |
| US7901378B2 (en) * | 2006-05-11 | 2011-03-08 | Y-Med, Inc. | Systems and methods for treating a vessel using focused force |
| US7909797B2 (en) * | 2006-09-13 | 2011-03-22 | Wilson-Cook Medical Inc. | Medical catheter with stress riser at access port to reduce rupture force |
| CN103037816B (zh) * | 2010-03-24 | 2018-12-28 | 高级分支系统股份有限公司 | 用于处理分叉部的系统和方法 |
| US11311365B2 (en) * | 2012-07-06 | 2022-04-26 | Michael Zhadkevich | Catheter for prevention of stroke and method of use |
| US20150148601A1 (en) * | 2013-11-26 | 2015-05-28 | Boston Scientific Scimed, Inc. | Catheters with indented markers |
| WO2015153599A1 (en) * | 2014-03-31 | 2015-10-08 | Clearstream Technologies Limited | Catheter structures for reducing fluoroscopy usage during endovascular procedures |
| US11027104B2 (en) * | 2014-09-04 | 2021-06-08 | Silk Road Medical, Inc. | Methods and devices for transcarotid access |
| US10080874B2 (en) * | 2015-04-09 | 2018-09-25 | Boston Scientific Scimed, Inc. | Trap balloon catheter with trap balloon retainer |
| ES2759930T3 (es) * | 2015-04-10 | 2020-05-12 | Silk Road Medical Inc | Métodos y sistemas para establecer un flujo sanguíneo arterial carotídeo retrógrado |
| US10925709B2 (en) * | 2015-04-30 | 2021-02-23 | Silk Road Medical, Inc. | Systems and methods for transcatheter aortic valve treatment |
| WO2019089385A1 (en) * | 2017-11-02 | 2019-05-09 | Silk Road Medical, Inc. | Fenestrated sheath for embolic protection during transcarotid carotid artery revascularization |
| US10799688B2 (en) * | 2018-12-31 | 2020-10-13 | J.D. Franco & Co., Llc | Intravascular devices, systems, and methods to address eye disorders |
| CN113891696A (zh) * | 2019-03-26 | 2022-01-04 | 奈克塞罗医学有限公司 | 用于与血管内移植物相关的治疗的方法和装置 |
| US20220296183A1 (en) * | 2020-09-10 | 2022-09-22 | Rajeev Lochan | Method for performing angiography and angioplasty within lumen of a blood vessel |
| WO2022076893A1 (en) * | 2020-10-09 | 2022-04-14 | Route 92 Medical, Inc. | Aspiration catheter systems and methods of use |
-
2021
- 2021-08-10 EP EP21856593.5A patent/EP4196205A4/en active Pending
- 2021-08-10 WO PCT/US2021/045430 patent/WO2022035890A1/en unknown
- 2021-08-10 CN CN202180053411.5A patent/CN115996776A/zh active Pending
- 2021-08-10 US US17/398,969 patent/US20220047267A1/en active Pending
- 2021-08-10 JP JP2023509548A patent/JP2023537955A/ja active Pending
Also Published As
| Publication number | Publication date |
|---|---|
| EP4196205A4 (en) | 2024-08-21 |
| CN115996776A (zh) | 2023-04-21 |
| US20220047267A1 (en) | 2022-02-17 |
| EP4196205A1 (en) | 2023-06-21 |
| WO2022035890A1 (en) | 2022-02-17 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| JP7524444B2 (ja) | 頚動脈血流の逆流を確立する方法およびシステム | |
| US11864988B2 (en) | Fenestrated sheath for embolic protection during transcarotid carotid artery revascularization | |
| US20200297912A1 (en) | Methods and systems for establishing retrograde carotid arterial blood flow | |
| US20140296769A1 (en) | Methods and Systems for Establishing Retrograde Carotid Arterial Blood Flow | |
| US20200397472A1 (en) | Transcarotid vascular access sheath | |
| US20210145453A1 (en) | Embolic protection in connection with transcarotid carotid artery revascularization | |
| US20220047267A1 (en) | Balloon catheter for transcarotid procedures | |
| US20230165696A1 (en) | Stents having bridge length pattern variations | |
| JP2024150567A (ja) | 頚動脈血流の逆流を確立する方法およびシステム |
Legal Events
| Date | Code | Title | Description |
|---|---|---|---|
| A521 | Request for written amendment filed |
Free format text: JAPANESE INTERMEDIATE CODE: A523 Effective date: 20240717 |
|
| A621 | Written request for application examination |
Free format text: JAPANESE INTERMEDIATE CODE: A621 Effective date: 20240717 |