ES2935257T3 - Métodos y composiciones relacionadas con la actividad de las células T - Google Patents
Métodos y composiciones relacionadas con la actividad de las células T Download PDFInfo
- Publication number
- ES2935257T3 ES2935257T3 ES18181943T ES18181943T ES2935257T3 ES 2935257 T3 ES2935257 T3 ES 2935257T3 ES 18181943 T ES18181943 T ES 18181943T ES 18181943 T ES18181943 T ES 18181943T ES 2935257 T3 ES2935257 T3 ES 2935257T3
- Authority
- ES
- Spain
- Prior art keywords
- cell
- anergic
- cells
- antibody
- expression
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
Classifications
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12Q—MEASURING OR TESTING PROCESSES INVOLVING ENZYMES, NUCLEIC ACIDS OR MICROORGANISMS; COMPOSITIONS OR TEST PAPERS THEREFOR; PROCESSES OF PREPARING SUCH COMPOSITIONS; CONDITION-RESPONSIVE CONTROL IN MICROBIOLOGICAL OR ENZYMOLOGICAL PROCESSES
- C12Q1/00—Measuring or testing processes involving enzymes, nucleic acids or microorganisms; Compositions therefor; Processes of preparing such compositions
- C12Q1/68—Measuring or testing processes involving enzymes, nucleic acids or microorganisms; Compositions therefor; Processes of preparing such compositions involving nucleic acids
- C12Q1/6876—Nucleic acid products used in the analysis of nucleic acids, e.g. primers or probes
- C12Q1/6883—Nucleic acid products used in the analysis of nucleic acids, e.g. primers or probes for diseases caused by alterations of genetic material
- C12Q1/6886—Nucleic acid products used in the analysis of nucleic acids, e.g. primers or probes for diseases caused by alterations of genetic material for cancer
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/70—Carbohydrates; Sugars; Derivatives thereof
- A61K31/7088—Compounds having three or more nucleosides or nucleotides
- A61K31/713—Double-stranded nucleic acids or oligonucleotides
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K45/00—Medicinal preparations containing active ingredients not provided for in groups A61K31/00 - A61K41/00
- A61K45/06—Mixtures of active ingredients without chemical characterisation, e.g. antiphlogistics and cardiaca
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N15/00—Mutation or genetic engineering; DNA or RNA concerning genetic engineering, vectors, e.g. plasmids, or their isolation, preparation or purification; Use of hosts therefor
- C12N15/09—Recombinant DNA-technology
- C12N15/11—DNA or RNA fragments; Modified forms thereof; Non-coding nucleic acids having a biological activity
- C12N15/113—Non-coding nucleic acids modulating the expression of genes, e.g. antisense oligonucleotides; Antisense DNA or RNA; Triplex- forming oligonucleotides; Catalytic nucleic acids, e.g. ribozymes; Nucleic acids used in co-suppression or gene silencing
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N15/00—Mutation or genetic engineering; DNA or RNA concerning genetic engineering, vectors, e.g. plasmids, or their isolation, preparation or purification; Use of hosts therefor
- C12N15/09—Recombinant DNA-technology
- C12N15/11—DNA or RNA fragments; Modified forms thereof; Non-coding nucleic acids having a biological activity
- C12N15/113—Non-coding nucleic acids modulating the expression of genes, e.g. antisense oligonucleotides; Antisense DNA or RNA; Triplex- forming oligonucleotides; Catalytic nucleic acids, e.g. ribozymes; Nucleic acids used in co-suppression or gene silencing
- C12N15/1137—Non-coding nucleic acids modulating the expression of genes, e.g. antisense oligonucleotides; Antisense DNA or RNA; Triplex- forming oligonucleotides; Catalytic nucleic acids, e.g. ribozymes; Nucleic acids used in co-suppression or gene silencing against enzymes
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N15/00—Mutation or genetic engineering; DNA or RNA concerning genetic engineering, vectors, e.g. plasmids, or their isolation, preparation or purification; Use of hosts therefor
- C12N15/09—Recombinant DNA-technology
- C12N15/11—DNA or RNA fragments; Modified forms thereof; Non-coding nucleic acids having a biological activity
- C12N15/113—Non-coding nucleic acids modulating the expression of genes, e.g. antisense oligonucleotides; Antisense DNA or RNA; Triplex- forming oligonucleotides; Catalytic nucleic acids, e.g. ribozymes; Nucleic acids used in co-suppression or gene silencing
- C12N15/1138—Non-coding nucleic acids modulating the expression of genes, e.g. antisense oligonucleotides; Antisense DNA or RNA; Triplex- forming oligonucleotides; Catalytic nucleic acids, e.g. ribozymes; Nucleic acids used in co-suppression or gene silencing against receptors or cell surface proteins
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N33/00—Investigating or analysing materials by specific methods not covered by groups G01N1/00 - G01N31/00
- G01N33/48—Biological material, e.g. blood, urine; Haemocytometers
- G01N33/50—Chemical analysis of biological material, e.g. blood, urine; Testing involving biospecific ligand binding methods; Immunological testing
- G01N33/53—Immunoassay; Biospecific binding assay; Materials therefor
- G01N33/569—Immunoassay; Biospecific binding assay; Materials therefor for microorganisms, e.g. protozoa, bacteria, viruses
- G01N33/56966—Animal cells
- G01N33/56972—White blood cells
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N33/00—Investigating or analysing materials by specific methods not covered by groups G01N1/00 - G01N31/00
- G01N33/48—Biological material, e.g. blood, urine; Haemocytometers
- G01N33/50—Chemical analysis of biological material, e.g. blood, urine; Testing involving biospecific ligand binding methods; Immunological testing
- G01N33/53—Immunoassay; Biospecific binding assay; Materials therefor
- G01N33/574—Immunoassay; Biospecific binding assay; Materials therefor for cancer
- G01N33/57484—Immunoassay; Biospecific binding assay; Materials therefor for cancer involving compounds serving as markers for tumor, cancer, neoplasia, e.g. cellular determinants, receptors, heat shock/stress proteins, A-protein, oligosaccharides, metabolites
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16B—BIOINFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR GENETIC OR PROTEIN-RELATED DATA PROCESSING IN COMPUTATIONAL MOLECULAR BIOLOGY
- G16B25/00—ICT specially adapted for hybridisation; ICT specially adapted for gene or protein expression
- G16B25/10—Gene or protein expression profiling; Expression-ratio estimation or normalisation
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16H—HEALTHCARE INFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR THE HANDLING OR PROCESSING OF MEDICAL OR HEALTHCARE DATA
- G16H10/00—ICT specially adapted for the handling or processing of patient-related medical or healthcare data
- G16H10/40—ICT specially adapted for the handling or processing of patient-related medical or healthcare data for data related to laboratory analysis, e.g. patient specimen analysis
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16H—HEALTHCARE INFORMATICS, i.e. INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR THE HANDLING OR PROCESSING OF MEDICAL OR HEALTHCARE DATA
- G16H50/00—ICT specially adapted for medical diagnosis, medical simulation or medical data mining; ICT specially adapted for detecting, monitoring or modelling epidemics or pandemics
- G16H50/30—ICT specially adapted for medical diagnosis, medical simulation or medical data mining; ICT specially adapted for detecting, monitoring or modelling epidemics or pandemics for calculating health indices; for individual health risk assessment
-
- G—PHYSICS
- G16—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS
- G16Z—INFORMATION AND COMMUNICATION TECHNOLOGY [ICT] SPECIALLY ADAPTED FOR SPECIFIC APPLICATION FIELDS, NOT OTHERWISE PROVIDED FOR
- G16Z99/00—Subject matter not provided for in other main groups of this subclass
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N2310/00—Structure or type of the nucleic acid
- C12N2310/10—Type of nucleic acid
- C12N2310/14—Type of nucleic acid interfering N.A.
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N2320/00—Applications; Uses
- C12N2320/30—Special therapeutic applications
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12N—MICROORGANISMS OR ENZYMES; COMPOSITIONS THEREOF; PROPAGATING, PRESERVING, OR MAINTAINING MICROORGANISMS; MUTATION OR GENETIC ENGINEERING; CULTURE MEDIA
- C12N2320/00—Applications; Uses
- C12N2320/30—Special therapeutic applications
- C12N2320/31—Combination therapy
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12Q—MEASURING OR TESTING PROCESSES INVOLVING ENZYMES, NUCLEIC ACIDS OR MICROORGANISMS; COMPOSITIONS OR TEST PAPERS THEREFOR; PROCESSES OF PREPARING SUCH COMPOSITIONS; CONDITION-RESPONSIVE CONTROL IN MICROBIOLOGICAL OR ENZYMOLOGICAL PROCESSES
- C12Q2600/00—Oligonucleotides characterized by their use
- C12Q2600/158—Expression markers
-
- C—CHEMISTRY; METALLURGY
- C12—BIOCHEMISTRY; BEER; SPIRITS; WINE; VINEGAR; MICROBIOLOGY; ENZYMOLOGY; MUTATION OR GENETIC ENGINEERING
- C12Q—MEASURING OR TESTING PROCESSES INVOLVING ENZYMES, NUCLEIC ACIDS OR MICROORGANISMS; COMPOSITIONS OR TEST PAPERS THEREFOR; PROCESSES OF PREPARING SUCH COMPOSITIONS; CONDITION-RESPONSIVE CONTROL IN MICROBIOLOGICAL OR ENZYMOLOGICAL PROCESSES
- C12Q2600/00—Oligonucleotides characterized by their use
- C12Q2600/16—Primer sets for multiplex assays
-
- Y—GENERAL TAGGING OF NEW TECHNOLOGICAL DEVELOPMENTS; GENERAL TAGGING OF CROSS-SECTIONAL TECHNOLOGIES SPANNING OVER SEVERAL SECTIONS OF THE IPC; TECHNICAL SUBJECTS COVERED BY FORMER USPC CROSS-REFERENCE ART COLLECTIONS [XRACs] AND DIGESTS
- Y02—TECHNOLOGIES OR APPLICATIONS FOR MITIGATION OR ADAPTATION AGAINST CLIMATE CHANGE
- Y02A—TECHNOLOGIES FOR ADAPTATION TO CLIMATE CHANGE
- Y02A90/00—Technologies having an indirect contribution to adaptation to climate change
- Y02A90/10—Information and communication technologies [ICT] supporting adaptation to climate change, e.g. for weather forecasting or climate simulation
Abstract
Las realizaciones se refieren a métodos y composición relacionados con células T anérgicas en pacientes, tales como pacientes con cáncer. (Traducción automática con Google Translate, sin valor legal)
Description
DESCRIPCIÓN
Métodos y composiciones relacionadas con la actividad de las células T
Derechos gubernamentales
La invención se realizó con apoyo gubernamental en virtud de las subvenciones números R01 CA161005, R01 AI080745 y R21 AI79373, otorgadas por los Institutos Nacionales de Salud. El gobierno tiene ciertos derechos en la invención.
Antecedentes de la invención
1. Campo de la invención
La presente invención se relaciona en general con el campo de la medicina. Más particularmente, se refiere al transcriptoma Egr2 (por sus siglas en inglés) y los objetivos que se usan para diagnosticar o modificar para el tratamiento de la anergia de las células T y el cáncer.
2. Antecedentes
La anergia de las células T es un estado de hiporrespuesta inducido por la participación del TCR (por sus siglas en inglés) en ausencia de coestimulación (Schwartz, 2003). La inducción de anergia se observó inicialmente in vitro usando células presentadoras de antígeno (APC, por sus siglas en inglés) fijadas químicamente. Subsecuentemente, se encontró que la anergia puede ser inducida in vitro por los mAb (por sus siglas en inglés) anti-CD3 (por sus siglas en inglés) inmovilizados o por ionóforos de calcio (tal como la ionomicina), e in vivo por un superantígeno y un péptido antigénico soluble. La evidencia indirecta ha sugerido que la disfunción de las células T en el microambiente tumoral y el establecimiento de la tolerancia al trasplante se deben parcialmente a la anergia de las células T (Gajewski et al., 2011). La anergia de las células T se caracteriza principalmente por el estado sin respuesta y múltiples defectos de señalización de los TCR, de los cuales, la activación mitigada de Ras/MAPK (por sus siglas en inglés, respectivamente) se ha observado consistentemente tanto en modelos de anergia in vitro como in vivo (Zheng et al., 2008). Otros estudios elucidaron que los defectos de señalización de los TCR se deben a la presencia de los denominados "factores asociados a la anergia", que se sintetizan específicamente tras la inducción de la anergia. Se han identificado varios factores asociados a la anergia, que incluyen diacilglicerol cinasa-a y -Z (DGK-a y DGK-Z, por sus siglas en inglés); las ligasas de ubiquitina E3 Cbl-b, GRAIL e Itch (por sus siglas en inglés, respectivamente); Deltex 1 (Dtx1, por sus siglas en inglés); y la proteína antiproliferativa Tob1 (por sus siglas en inglés). En particular, los inventores y otros han demostrado que DGK-a y DGK-Z atenúan la señalización de Ras/MAPK al agotar el diacilglicerol (DAG, por sus siglas en inglés), (Olenchock et al., 2006; Zha et al., 2006).
Los mecanismos que conducen a la generación de los factores asociados a la anergia han sido entendidos gradualmente. La intervención de los TCR por sí sola activa la ruta de calcio/calcineurina/NFAT (por sus siglas en inglés) fuera de proporción con la activación de AP1 (por sus siglas en inglés), lo que resulta en la regulación positiva de los genes de respuesta de crecimiento temprano 2 y 3 (Egr2 y Egr3). Egr2 y Egr3 son factores de transcripción que contienen dominios con dedos de zinc (Chavrier et al., 1988; Patwardhan et al., 1991). Los inventores y otros han llevado a cabo análisis de arreglos de genes, que comparan células T anérgicas contra no anérgicas, y han descubierto que Egr2 es altamente regulado positivamente 2-3 horas después del tratamiento anti-CD3, que se reduce con el inhibidor de calcineurina ciclosporina A (Harris et al., 2004; Safford et al., 2005; Zha et al., 2006). La expresión de Egr2 en células anérgicas es de interés porque la región promotora del gen DGK-a contiene un sitio de unión a Egr2 (Zheng et al., 2012). Se ha informado que la expresión forzada de Egr2 suprime la activación de las células T, como lo demuestra la disminución de la producción y proliferación de IL-2 (por sus siglas en inglés), (Harris et al., 2004; Safford et al., 2005). Por el contrario, las células T con Egr2 deletado son en gran medida resistentes a la anergia inducida in vitro por anti-CD3 con la producción de IL-2 restaurada y fosforilación de Erk (por sus siglas en inglés), (Zheng et al., 2012). También se observaron hallazgos similares en la anergia inducida in vivo por el superantígeno estafilocócico enterotoxina B (SEB, por sus siglas en inglés). Asimismo, los ratones con deficiencia de Egr2 condicional demostraron una inmunidad antitumoral potenciada. La necesidad de Egr2 en la anergia de las células T se debe parcialmente a su involucramiento en la regulación de la mayoría de los genes identificados asociados a la anergia. Los ensayos de ChIP y qPCR-RT (por sus siglas en inglés, respectivamente) confirmaron que Egr2 interactúa y promueve directamente la transcripción de DGK-a, DGK-Z, Cbl-b, Itch, Dtx1 y Tob1 en células anérgicas.
A pesar de estos avances en la anergia de las células T, el conocimiento sobre el fenotipo anérgico sigue siendo incompleto por varias razones. En primer lugar, faltan marcadores de superficie que se podrían usar para identificar células T anérgicas. En segundo lugar, no ha quedado claro teleológicamente por qué las células T sometidas a condiciones inductoras de anergia no se deletan simplemente del repertorio, con el fin de eliminar las células T de especificidades no deseadas. Por lo tanto, sigue existiendo la necesidad de comprender cómo se implementa la anergia de las células T, particularmente en lo relacionado con comprender cómo algunos tumores pueden ser menos susceptibles que otros para responder a la inmunoterapia.
Paolo A. Ascierto resume las perspectivas futuras en la investigación del melanoma en el Journal o f Translational Medicine
en 2012.
El documento de solicitud de patente W02007/030820A2 divulga la manipulación de la función de las células T reguladoras y de las DC (por sus siglas en inglés) por el direccionamiento al gen de la neuritina.
Adicionalmente, D. B. Hoelzigner et al., enseña en 2010 que el bloqueo de Ccl1 (por sus siglas en inglés) inhibe la función supresora de las células T reguladoras, potenciando la inmunidad tumoral.
Asimismo, la solicitud de patente WO94/10571 divulga métodos para la medición de la cantidad total de una molécula objetivo que se usa en la detección, diagnóstico, determinación de la gravedad y etapa de una variedad de enfermedades o trastornos.
Más aún, Huan Ching-Tai et al. investigaron el papel de Lag3 (por sus siglas en inglés) en las células T reguladoras en 2004.
Además, Glynne R. J. et al. exploraron el análisis de la expresión génica a escala genómica del crecimiento, la tolerancia y la malignidad de los linfocitos en 2000.
Varios autores muestran hallazgos recientes sobre las terapias de las células T para objetivos potenciales para el tratamiento del cáncer en 2008, como participantes de la 23a reunión anual de la Sociedad Internacional para la Terapia Biológica del Cáncer (resúmenes, Journal of immunotherapy, vol. 31, no. 9, 1 de noviembre de 2008, p. 921-971).
Vlad G. et al., demostraron en 2010 que ILT3-Fc (por sus siglas en inglés, respectivamente) induce células supresoras T CD8+ aloespecíficas, que median la anergia de las células T y la tolerancia inmunológica.
Además, el documento de patente US2005/266510A1 divulga que la anergia de las células T es revertida por la Ras activa y regulada por la diacilglicerol cinasa.
Lechner O. et al. investigaron las huellas de las células T anérgicas en 2001.
Más aún, la solicitud de patente W02014/066834A1 divulga una combinación sinérgica de inhibidores inmunológicos para el tratamiento del cáncer.
Romaneo et al. ofrecieron una vista general de los hallazgos recientes en inmunología tumoral como parte de la 26a reunión anual de la SITC (por sus siglas en inglés) en 2012.
El documento de patente W02004/078928A2 divulga el tratamiento de enfermedades autoinmunes con anticuerpos específicos para CD223.
El documento de patente W02004/074437A2 divulga agentes terapéuticos contra cáncer que comprenden una molécula dirigida al cáncer y una quimiocina "LEC" (por sus siglas en inglés) expresada en el hígado y su uso en el tratamiento del cáncer.
El documento de patente W02003/049755A1 divulga métodos para potenciar las respuestas inmunitarias en sujetos mamíferos, y métodos in vitro para potenciar la respuesta de las células T usando agentes agonistas de unión a 4-1BB (por sus siglas en inglés).
W02009/033161A1 se relaciona con los usos de antagonistas y agonistas del receptor de adenosina A2a (por sus siglas en inglés) para proporcionar una modulación a largo plazo de las respuestas inmunitarias.
W02006/052900A2 se relaciona con agentes terapéuticos contra cáncer que comprenden una molécula dirigida al cáncer unida a un oligodesoxinucleótido CpG (por sus siglas en inglés) y su uso.
Williams et al., mostraron en 2013 que las objetivos de Egr2 identifican una población de las células T disfuncionales en el microambiente tumoral con propiedades inmunomoduladoras.
Breve descripción de la invención
Se proporcionan métodos y composiciones para identificar la anergia de las células T y tratar a un paciente dependiendo de si las células T son anérgicas.
En ciertos aspectos, se proporcionan métodos que involucran a un sujeto o un paciente que incluyen, por ejemplo, los siguientes: métodos evaluar de la anergia de las células T en un paciente, métodos para tratar a un paciente con inmunoterapia, métodos para evaluar una respuesta inmune, o métodos para promover una respuesta de las células T en un sujeto. En cualquiera de tales métodos, el sujeto o paciente puede ser cualquier sujeto o paciente que necesite tal evaluación, tratamiento o modulación de una respuesta celular. Por ejemplo, el sujeto o paciente puede ser un sujeto con
cáncer o un paciente con cáncer. En otros aspectos, el sujeto o paciente es un sujeto o paciente que tiene una infección viral crónica (por ejemplo, HIV (por sus siglas en inglés), hepatitis C y similares). Más aún, un sujeto o paciente puede ser un mamífero, que incluye un humano.
En ciertos aspectos, los métodos y composiciones divulgados están dirigidos a moléculas de ácido nucleico, tales como aquellas que reducen la expresión o actividad de un gen que incluyen, por ejemplo, los genes anérgicos de células T enlistados en la Tabla 2. Sin embargo, alguien con conocimientos normales en la técnica apreciará que tales métodos o composiciones se pueden dirigir alternativamente al producto del gen particular de interés. Por lo tanto, en cualquiera de los métodos y composiciones divulgados, se contempla que el producto de un gen de interés se puede modular por el uso de una molécula que se dirige o se une específicamente a un producto de un polipéptido o proteína del gen de interés (tal como uno o más de los genes enlistados en la Tabla 2). Los ejemplos de tales moléculas que se dirigen a productos génicos incluyen, pero no se limitan a, polipéptidos, anticuerpos, fragmentos de anticuerpos, aptámeros o moléculas pequeñas.
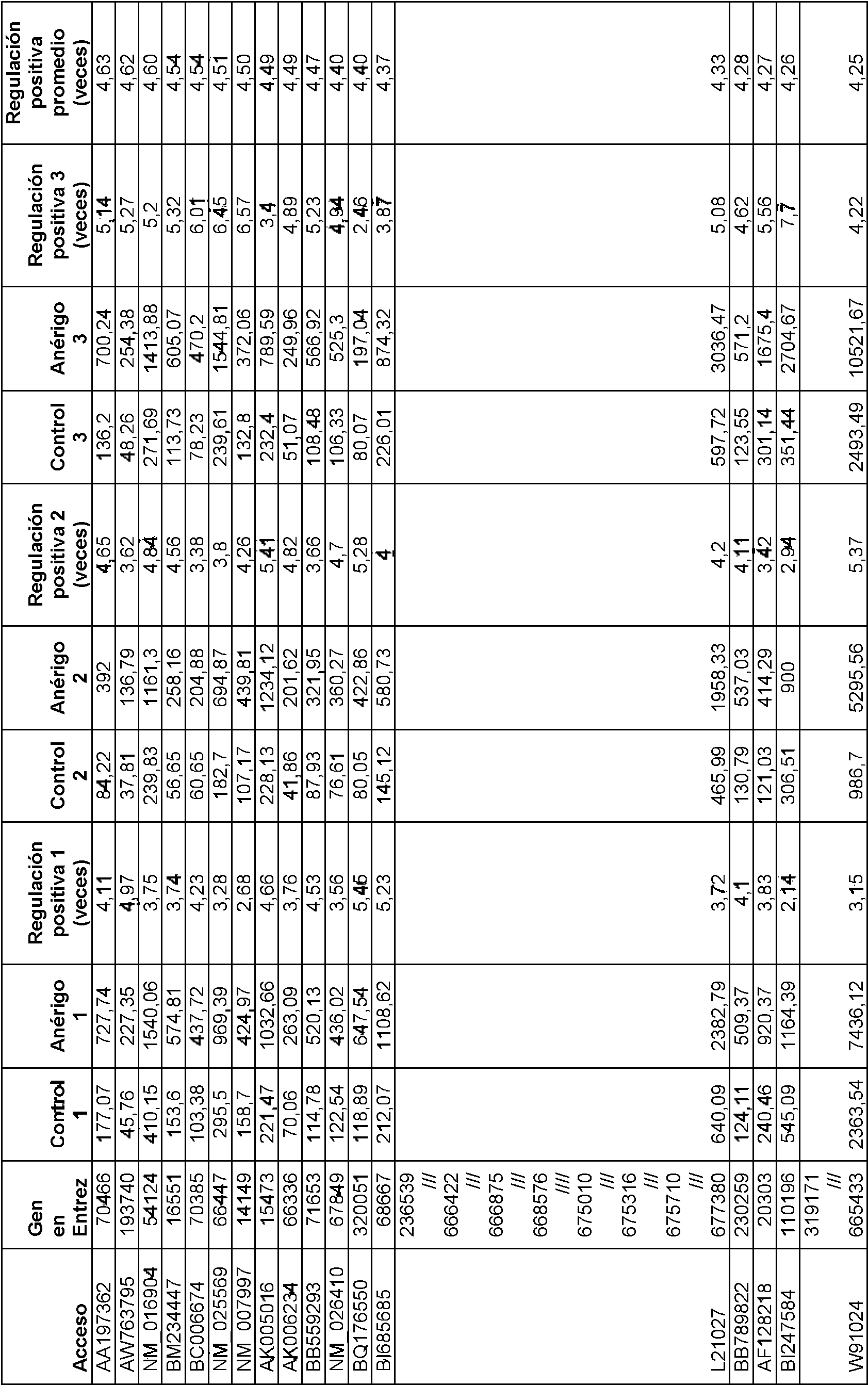
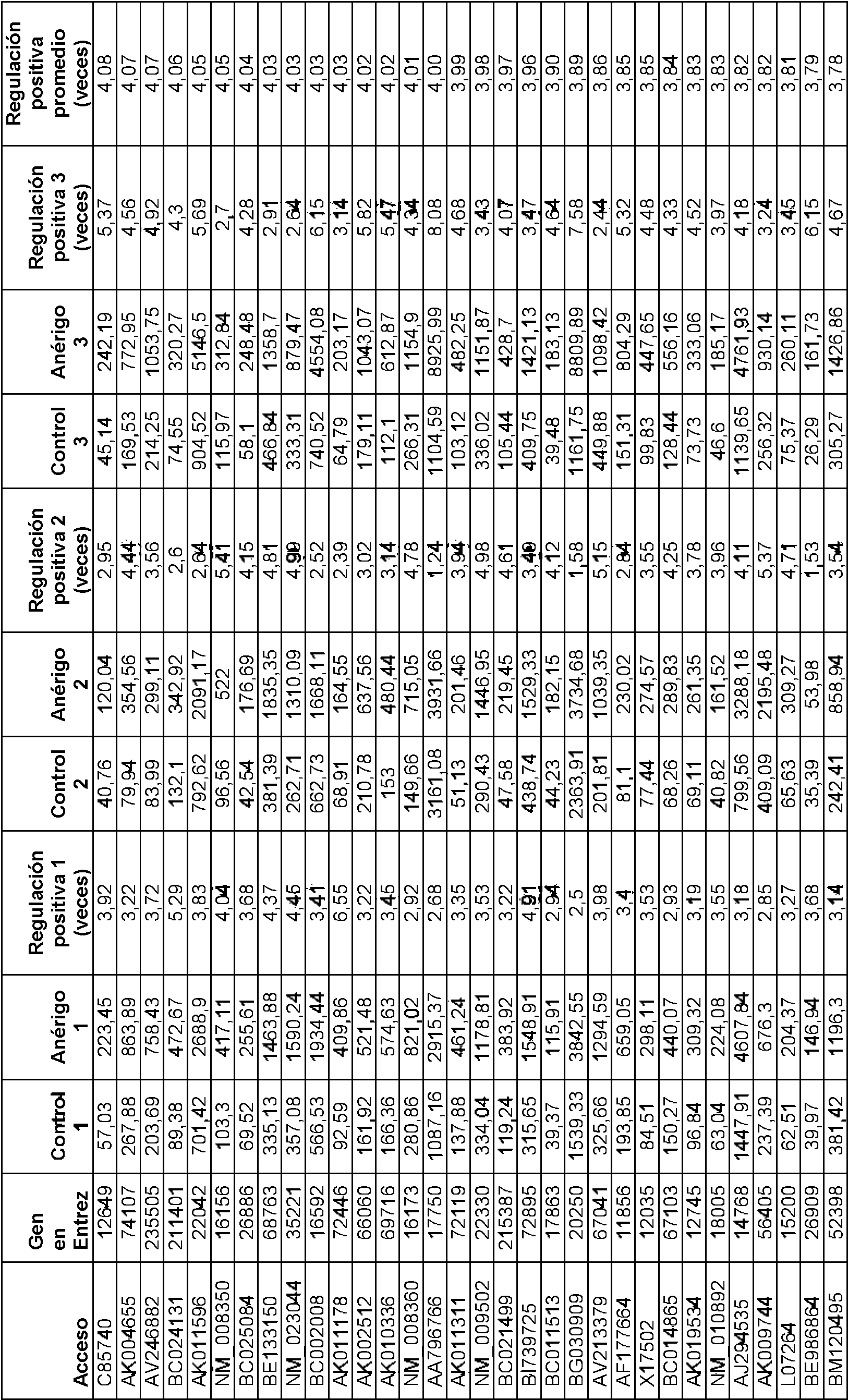
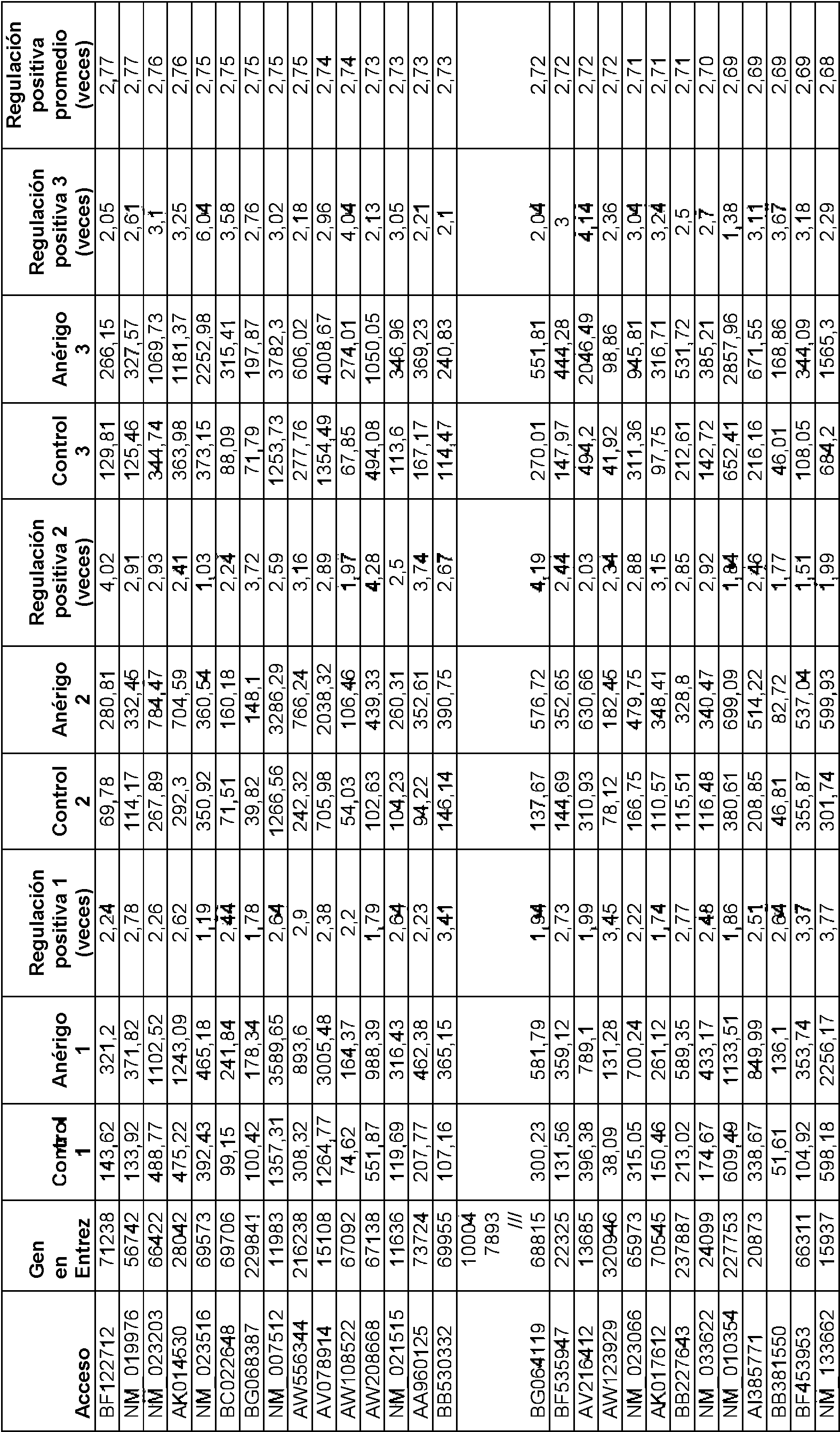
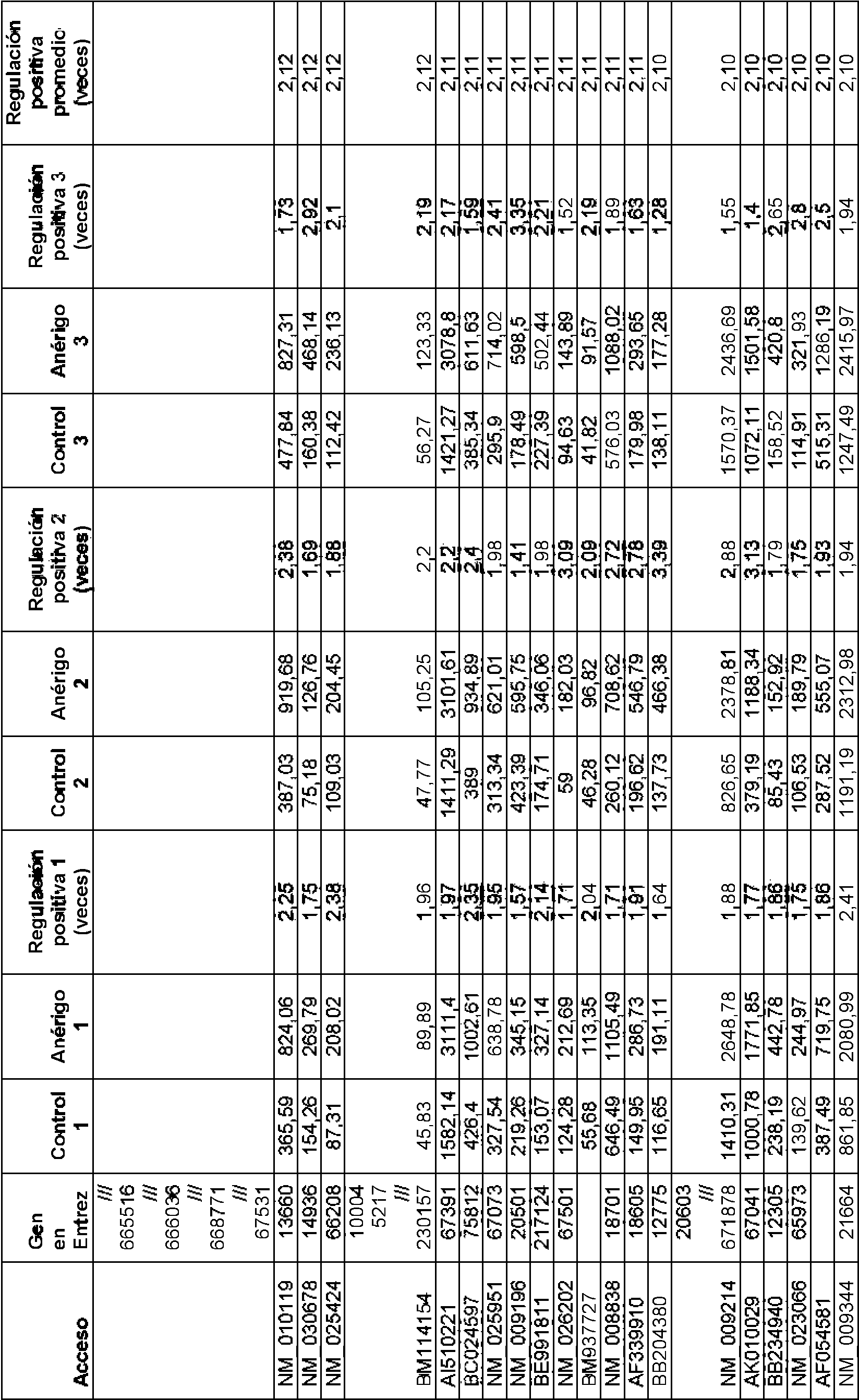
Ciertas realizaciones están dirigidas a genes anérgicos de las células T, tales como aquellos enlistados en la Tabla 2. Cualquier tal realización dirigida a genes anérgicos de las células T puede involucrar uno o más de los genes incluidos en la Tabla 2, o alternativamente puede involucrar uno o más de los genes incluidos en la Tabla proporcionada en la Figura 14.
Un agente inmunoterapéutico para su uso en un método para tratar a un paciente con inmunoterapia comprende administrar dicho agente inmunoterapéutico al paciente después de que se identifica que el paciente tiene células T no anérgicas, en donde se identifica que el paciente tiene células T no anérgicas al medir niveles de expresión de los genes anérgicos de las células T seleccionados de la Tabla 2, que comprenden la semaforina 7A (Sema7A, por sus siglas en inglés), la molécula asociada a células T restringida al MHC (por sus siglas en inglés) de clase I (Crtam, por sus siglas en inglés), el gen de activación de linfocitos 3 (Lag3), 4-1BB y Nrn1 (por sus siglas en inglés), y comparar el nivel de expresión con un nivel de expresión de referencia o de control en células T anérgicas; particularmente en donde el paciente es un paciente con cáncer; especialmente i) en donde la inmunoterapia comprende una inmunoterapia basada en células, o ii) en donde la inmunoterapia comprende una terapia con anticuerpos, o iii) en donde la inmunoterapia comprende una vacuna contra cáncer.
En ciertas realizaciones, que no están cubiertas por la invención reivindicada, existen métodos para evaluar la anergia de las células T en un paciente que comprenden: a) medir en las células T del paciente un aumento en los niveles de expresión de uno o más genes anérgicos de las células T en la Tabla 2 en comparación con un nivel de expresión de referencia o de control en células T no anérgicas; y b) identificar que el paciente tiene células T anérgicas.
En otras realizaciones, que no están cubiertas por la invención reivindicada, se proporcionan métodos para evaluar la anergia de las células T en un paciente, el método comprende: medir en las células T del nivel de expresión del paciente de uno o más genes anérgicos de las células T en la Tabla 1; b) comparar el nivel con un nivel de referencia o de control de las células T de expresión identificadas como anérgicas; y c) identificar que el paciente tiene células T anérgicas, si se determina que las células T tienen un nivel de expresión que está disminuido o es menor a un aumento en la expresión de aproximadamente dos veces en comparación con un nivel de expresión de referencia o de control en las células T identificadas como anérgicas.
En un aspecto, se proporcionan en la presente métodos para evaluar la anergia de las células T en un paciente, particularmente en un paciente con cáncer, que comprende: a) medir en las células T del paciente un aumento en los niveles de expresión de uno o más genes anérgicos de las células T seleccionados de la Tabla 2 que comprenden la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y Nrn1, en comparación con un nivel de referencia o de control de expresión en células T no anérgicas; y b) identificar que el paciente tiene células T anérgicas, en donde medir un aumento en la expresión comprende medir un aumento en la expresión de proteínas.
En algunas realizaciones, como mínimo o como máximo 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40, 41, 42, 43, 44, 45, 46, 47, 48, 49 ó 50 genes de la Tabla 2 (o cualquier rango derivado del mismo) tienen como mínimo aproximadamente o como máximo aproximadamente un aumento en la expresión de dos, tres, cuatro, cinco, 6, 7, 8, 9, 10, 12, 15, 20, 25, 30, 35, 40, 45, 50, 60, 70, 80, 90 ó 100 veces (o cualquier rango derivado del mismo) en comparación con un nivel de referencia o de control. En algunos aspectos, el aumento en la expresión es aproximadamente un aumento de cinco veces. En otros aspectos, los genes anérgicos de las células T que se miden incluyen una citocina; o los genes anérgicos de las células T que se miden incluyen un receptor de superficie celular (que puede incluir, en algunas realizaciones, en donde el receptor de superficie celular es la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y/o Nrn1); o los genes anérgicos de las células T que se miden incluyen una proteína intracelular (que puede incluir, en algunas realizaciones, en donde la proteína intracelular es Bim, Nrgn y/o Crabp2, por sus siglas en inglés, respectivamente). En otros aspectos, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede comprender además aislar las células T del paciente (lo que puede incluir, en algunas realizaciones, aislar las células T de una muestra de sangre o de un tumor o muestra de cáncer del paciente, en el entendimiento de que una muestra de cáncer incluye células cancerosas o células sospechosas de ser
cancerosas). En otros aspectos, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede comprender además obtener una muestra de sangre o una muestra de un tumor o cáncer del paciente. En otros aspectos, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede ser en donde: medir un aumento en la expresión comprende medir un aumento en la expresión de ARN (que puede ser, para algunas realizaciones, en donde medir un aumento en la expresión de ARN comprende emplear un ensayo de hibridación y/o amplificación). En aspectos adicionales, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede ser en donde medir un aumento en la expresión comprende generar un ADNc del transcrito de ARNm codificado por el gen anérgico de las células T. En aspectos relacionados, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede comprender además amplificar el ADNc correspondiente a un gen anérgico de las células T (que puede ser, para algunas realizaciones, en donde la amplificación del ADNc comprende incubar el ADNc con uno o más conjuntos de cebadores específicos para el ADNc y que realizan la reacción en cadena de la polimerasa (PCR, por sus siglas en inglés)).
En algunas realizaciones, el método para evaluar la anergia de las células T en un paciente puede ser en donde se usan una o más proteínas de unión específicas para un polipéptido codificado por un gen anérgico de las células T (que puede ser, para algunas realizaciones, en donde una o más las proteínas de unión más específicas comprenden todo o una parte de un anticuerpo específico para un polipéptido codificado por un gen anérgico de las células T, en donde el método puede o no comprender además emplear un inmunoensayo cuantitativo para medir la expresión de la proteína). En aspectos relacionados, cualquiera de los métodos anteriores para evaluar la anergia de las células T en un paciente puede ser en donde la expresión se mide usando un arreglo o microarreglo.
En algunas realizaciones de los métodos anteriores, se proporciona un método para evaluar la anergia de las células T en un paciente, particularmente en un paciente con cáncer, el método comprende: medir en las células T del nivel de expresión del paciente de uno o más genes anérgicos de células T seleccionados de la Tabla 2 que comprenden la semaforina 7A (Sema7A), el gen de activación de linfocitos 3 (Lag3), 4-1BB y Nrn1; b) comparar el nivel con un nivel de referencia o de control de las células T de expresión identificadas como anérgicas; y c) identificar que el paciente tiene células T no anérgicas, si se determina que las células T tienen un nivel de expresión que está disminuido o es menor a un aumento en la expresión de aproximadamente dos veces en comparación con un nivel de expresión de referencia o de control en las células T identificadas como anérgicas; especialmente en donde la expresión se mide usando un arreglo o microarreglo - en donde medir un aumento en la expresión comprende medir un aumento en la expresión de la proteína (que puede ser, para algunas realizaciones, en donde: se usan una o más proteínas de unión específicas para un polipéptido codificado por un gen anérgico de las células T; y/o una o más proteínas de unión específicas comprenden todo o una parte de un anticuerpo específico para un polipéptido codificado por un gen anérgico de las células T, y/o comprende además emplear un inmunoensayo cuantitativo para medir la expresión de la proteína). En algunos aspectos, un método anterior puede ser en donde la expresión se mide usando un arreglo o microarreglo. Se contempla que un nivel medido y un nivel de referencia o de control del gen anérgico de las células T se pueden normalizar. En algunas realizaciones, el nivel de expresión de un gen particular se puede usar tanto para el nivel medido como para el nivel de referencia o de control, aunque no es necesario.
En un aspecto, se proporciona una inmunoterapia para usar en un método para tratar a un paciente con inmunoterapia, el método comprende administrar la inmunoterapia al paciente después de que se identifica que el paciente tiene células T no anérgicas. En algunos aspectos, este método puede ser en donde: se identifica que el paciente tiene células T no anérgicas midiendo los niveles de expresión aumentados de uno o más genes anérgicos de las células T seleccionados de la Tabla 2 en comparación con el nivel de expresión de un nivel de referencia o de control de expresión en células T no anérgicas; o se identifica que el paciente tiene células T no anérgicas midiendo los niveles de expresión de uno o más genes anérgicos de las células T seleccionados de la Tabla 2 y comparando el nivel de expresión con un nivel de referencia o de control de expresión en células T anérgicas. En aspectos relacionados, un método anterior puede ser en donde: la inmunoterapia comprende una inmunoterapia basada en células; la inmunoterapia puede comprender una terapia con anticuerpos, una vacuna (tal como una vacuna contra cáncer), un inhibidor de puntos de control, citocina IL-2, o una terapia de células T adoptivas.
En otras realizaciones, se proporciona una inmunoterapia para usar en un método para tratar a un paciente, el método comprende administrar al paciente una composición que comprende un supresor de anergia de las células T, en donde el supresor de anergia de las células T reduce la expresión o la actividad de un gen anérgico de las células T enlistado en la Tabla 2. En algunos aspectos adicionales, este método es en donde el supresor de anergia de las células T es una molécula de ácido nucleico antisentido dirigida a un gen anérgico de las células T enlistado en la Tabla 2.
En otras realizaciones, que no están cubiertas por la invención reivindicada, existen métodos para promover una respuesta de las células T en un sujeto que comprende administrar al sujeto una cantidad efectiva de una composición que comprende un supresor de anergia de las células T, en donde el supresor de anergia de las células T reduce la expresión o la actividad de un gen anérgico de las células T enlistado en la Tabla 2. Tal supresor de anergia de las células T puede ser un inhibidor de molécula pequeña, un anticuerpo u otro agente terapéutico similar que pueda, por ejemplo, manipular un producto génico particular. En un aspecto relacionado, el método puede comprender además administrar al sujeto uno o más antígenos, y puede o no ser en donde uno o más antígenos estén en la misma composición que el supresor de anergia de las células T. En otro aspecto relacionado, el supresor de anergia de las células T reduce la expresión de un gen anérgico de las células T (que puede ser, en algunas realizaciones, en donde el supresor de anergia de las células T
es una molécula de ácido nucleico antisentido dirigida a un gen anérgico de las células T enlistado en la Tabla 2, y puede ser o no en donde la composición comprende múltiples moléculas de ácido nucleico antisentido dirigidas al mismo o diferentes genes enlistados en la Tabla 2).
En realizaciones particulares, se sospecha que el sujeto o paciente tiene cáncer y/o tiene síntomas de cáncer.
Alternativamente, se puede considerar que el paciente tiene riesgo de cáncer (antecedentes del paciente, antecedentes familiares u otros factores de riesgo), riesgo de metástasis o riesgo de recurrencia. En otras realizaciones, al paciente se le ha diagnosticado cáncer o precáncer. En otras realizaciones, el sujeto o paciente tiene una enfermedad o condición diferente, pero eso puede involucrar una respuesta de las células T, en particular donde la promoción de una respuesta de las células T puede tener algún beneficio terapéutico.
En algunas realizaciones hay un arreglo, microarreglo o chip que comprende una o más sondas de ácido nucleico para cada uno de como mínimo 5 genes anérgicos de las células T en la Tabla 2. En algunas realizaciones, el arreglo, microarreglo o chip comprende una o más sondas de ácido nucleico para cada uno de como mínimo 10, o para cada como mínimo 20 genes anérgicos de las células T en la Tabla 2.
En realizaciones relacionadas, que no están cubiertas por la invención reivindicada, se proporciona un kit, el kit comprende una o más sondas de ácido nucleico para cada uno de como mínimo 5, o para cada uno de como mínimo 10 genes anérgicos de las células T en la Tabla 2, y uno o más reactivos para detectar la expresión del gen anérgico de las células
T. En aspectos relacionados, el kit puede ser en donde las sondas de ácido nucleico están ubicadas en un arreglo, microarreglo o chip. También se proporcionan kits en donde están dirigidos a productos de proteínas o polipéptidos de genes, tal como por anticuerpos, inmunohistoquímica o citometría de flujo. En ciertas realizaciones, un kit comprende una o más moléculas que se dirigen a como mínimo 5 o como mínimo 10 productos de los genes anérgicos de las células T en la Tabla 2. Los ejemplos de tales moléculas que se pueden usar para dirigirse a productos de genes anérgicos de las células T incluyen, pero no se limitan a, anticuerpos, fragmentos de anticuerpos, aptámeros o moléculas pequeñas.
Los métodos pueden involucrar además el cálculo de una puntuación de riesgo para la muestra biológica, que caracteriza o califica el nivel de anergia de las células T del paciente. Los niveles se pueden calificar en percentiles, como cuartiles o deciles.
El peso del nivel de expresión (o el valor de ese nivel de expresión) de un gen anérgico de las células T particular refleja su importancia en la exactitud, especificidad, integridad, u otro parámetro relacionado con la calidad de la prueba. Esto se puede implementar en el algoritmo o reflejar en un coeficiente modelo. Una persona con conocimientos ordinarios en la técnica sabría cómo determinar esto basado en los datos experimentales. En ciertas realizaciones, darle más peso a un valor puede involucrar sumar o multiplicar el valor por un número particular, tal como 0,01, 0,02, 0,03, 0,04, 0,05, 0,06,
0,07, 0,08, 0,09, 0,1, 0,2, 0,3, 0,4, 0,5, 0,6, 0,7, 0,8, 0,9, 1,0, 1,1, 1,2, 1,3, 1,4, 1,5, 1,6, 1,7, 1,8, 1,9, 2,0, 2,1,2,2, 2,3, 2,4,
2.5, 2,6, 2,7, 2,8, 2,9, 3,0, 3,1,3,2, 3,3, 3,4, 3,5, 3,6, 3,7, 3,8, 3,9, 4,0, 4,1,4,2, 4,3, 4,4, 4,5, 4,6, 4,7, 4,8, 4,9, 5,0, 5,1,5,2, 5,3, 5,4, 5,5, 5,6, 5,7, 5,8, 5,9, 6,0, 6,1,6,2, 6,3, 6,4, 6,5, 6,6, 6,7, 6,8, 6,9, 7,0, 7,1, 7,2, 7,3, 7,4, 7,5, 7,6, 7,7, 7,8, 7,9, 8,0, 8,1, 8,2, 8,3, 8,4, 8,5, 8,6, 8,7, 8,8, 8,9, 9,0, 9,1, 9,2, 9,3, 9,4, 9,5, 9,6, 9,7, 9,8, 9,9, 10,0, 10,5, 11,0, 11,5, 12,0, 12,5, 13,0,
13.5, 14,0, 14,5, 15,0, 15,5, 16,0, 16,5, 17,0, 17,5, 18,0, 18,5, 19,0, 19,5, 20,0, 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14,
15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40, 41, 42, 43, 44, 45, 46,
47, 48, 49, 50, 51, 52, 53, 54, 55, 56, 57, 58, 59, 60, 61, 62, 63, 64, 65, 66, 67, 68, 69, 70, 71, 72, 73, 74, 75, 76, 77, 78,
79, 80, 81, 82, 83, 84, 85, 86, 87, 88, 89, 90, 91, 92, 93, 94, 95, 96, 97, 98, 99, 100, 105, 110, 115, 120, 125, 130, 135,
140, 145, 150, 155, 160, 165, 170, 175, 180, 185, 190, 195, 200, 205, 210, 215, 220, 225, 230, 235, 240, 245, 250, 255,
260, 265, 270, 275, 280, 285, 290, 295, 300, 305, 310, 315, 320, 325, 330, 335, 340, 345, 350, 355, 360, 365, 370, 375,
380, 385, 390, 395, 400, 410, 420, 425, 430, 440, 441, 450, 460, 470, 475, 480, 490, 500, 510, 520, 525, 530, 540, 550,
560, 570, 575, 580, 590, 600, 610, 620, 625, 630, 640, 650, 660, 670, 675, 680, 690, 700, 710, 720, 725, 730, 740, 750,
760, 770, 775, 780, 790, 800, 810, 820, 825, 830, 840, 850, 860, 870, 875, 880, 890, 900, 910, 920, 925, 930, 940, 950,
960, 970, 975, 980, 990, 1000, 1100, 1200, 1300, 1400, 1500, 1600, 1700, 1800, 1900, 2000, 2100, 2200, 2300, 2400,
2500, 2600, 2700, 2800, 2900, 3000, 3100, 3200, 3300, 3400, 3500, 3600, 3700, 3800, 3900, 4000, 4100, 4200, 4300,
4400, 4500, 4600, 4700, 4800, 4900, 5000, 6000, 7000, 8000, 9000, 10000, o cualquier rango derivado del mismo.
En algunas realizaciones, los métodos incluyen evaluar una pluralidad de valores de nivel de expresión usando un algoritmo de puntuación para generar una puntuación de riesgo o de diagnóstico por tener (o no tener) células T anérgicas, en donde se identifica que el paciente tiene o no tiene tal en la puntuación. Los expertos en la técnica entienden que la puntuación es un valor predictivo sobre si el paciente tiene o no células T que son anérgicas. En algunas realizaciones, la ausencia o escasez de las células T infiltrantes en un tumor y el nivel de expresión de uno o más genes anérgicos de células T pueden ser una característica consistente con la anergia de las células T. En algunas realizaciones, se genera y/o proporciona un informe que identifica la puntuación de diagnóstico o los valores que tienen en cuenta tal puntuación.
En algunas realizaciones, se emplea una puntuación límite para caracterizar una muestra que probablemente tiene células
T anérgicas (o alternativamente que no tiene células T anérgicas). En algunas realizaciones, la puntuación de riesgo para el paciente se compara con una puntuación límite para caracterizar la muestra biológica del paciente con respecto a si es probable que responda a la inmunoterapia.
En ciertas realizaciones, la anergia de las células T se puede caracterizar por tener una expresión aumentada de 2, 3, 4,
5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38,
39, 40, 41, 42, 43, 44, 45, 46, 47, 48, 49 ó 50 genes en la Tabla 2 (o cualquier rango derivado del mismo), y tienen como mínimo o como máximo un aumento en la expresión de dos, tres, cuatro, cinco, 6, 7, 8, 9, 10, 12, 15, 20, 25, 30, 35, 40, 45, 50, 60, 70, 80, 90, 100 veces (o cualquier rango derivado del mismo) en comparación con un nivel de referencia o de control. En un sentido general, "anergia" se refiere a la incapacidad de una célula inmunitaria para montar una respuesta completa contra su objetivo.
En un aspecto, se proporciona un medio tangible legible por computadora, el medio tangible legible por computadora comprende un código legible por computadora que, cuando es ejecutado por una computadora, causa que la computadora realice operaciones que comprenden: a) recibir información correspondiente a un nivel de gen expresión en una muestra de las células T de un paciente que comprende uno o más genes anérgicos de células T seleccionados de la Tabla 2, que comprende la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y Nrn1; y b) calcular una puntuación de riesgo para la muestra identificada como la muestra que contiene células T anérgicas. En otras realizaciones, se proporciona un medio tangible legible por computadora, el medio tangible legible por computadora comprende un código legible por computadora que, cuando es ejecutado por una computadora, causa que la computadora realice operaciones que comprenden: a) recibir información correspondiente a un nivel de expresión génica en una muestra de las células T de un paciente que comprende uno o más genes anérgicos de células T en la Tabla 2; y b) calcular una puntuación de riesgo para la muestra identificada como la muestra que contiene células T que no son anérgicas. En aspectos relacionados, cualquiera de los medios tangibles legibles por computadora puede ser en donde calcular una puntuación de riesgo comprende usar una computadora y un algoritmo.
En algunas realizaciones, se proporciona un método que comprende administrar una terapia de anticuerpos para tratar a un sujeto con una enfermedad, condición o patología asociada a células T anérgicas. En ciertos aspectos, la enfermedad asociada a las células T anérgicas es cáncer. En otros aspectos, la enfermedad, condición o patología asociada a las células T anérgicas es metaplasia, displasia, hiperplasia o neoplasia. En ciertos aspectos, la neoplasia se puede clasificar como benigna, premaligna o maligna.
En algunas realizaciones, que no están cubiertas por la invención reivindicada, un método para tratar a un sujeto con una enfermedad, condición o patología asociada a células T anérgicas, comprende administrar un polipéptido de unión que reconoce y se une específicamente a una sustancia, tal como otro polipéptido. En ciertas realizaciones, el polipéptido de unión es un anticuerpo o un fragmento de unión de un anticuerpo. En realizaciones particulares, el polipéptido de unión comprende como mínimo 1, 2, 3, 4, 5 ó 6 CDR (por sus siglas en inglés) de un anticuerpo monoclonal. En ciertas realizaciones, el método comprende una terapia con anticuerpos que comprende anticuerpos monoclonales. En otros aspectos más, la terapia con anticuerpos comprende anticuerpos monoclonales aislados. En algunas realizaciones, un anticuerpo que es parte de la terapia con anticuerpos se une a un producto del gen anérgico de las células T de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. En otras realizaciones más, el anticuerpo se une a un receptor de superficie celular que es el producto de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. En aún otras realizaciones, la terapia con anticuerpos comprende como mínimo un anticuerpo que se une a la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, por sus siglas en inglés, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74, por sus siglas en inglés, respectivamente), Tnfsf11 (RANKL, CD254, por sus siglas en inglés, respectivamente), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315, por sus siglas en inglés, respectivamente), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1, por sus siglas en inglés, respectivamente). En realizaciones específicas, la terapia con anticuerpos comprende como mínimo dos anticuerpos que se unen a diferentes receptores de la superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2. En realizaciones adicionales, la terapia con anticuerpos comprende como mínimo tres, cuatro o cinco anticuerpos que se unen a diferentes receptores de la superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2. En una realización específica, la terapia con anticuerpos comprende un anticuerpo monoclonal que se une al gen de activación de linfocitos 3 (Lag3). En ciertas realizaciones, el anticuerpo anti-Lag3 es el clon monoclonal C9B7W. En ciertas realizaciones, el anticuerpo anti-Lag3 es BMS-986016. En ciertas realizaciones, el anticuerpo anti-Lag3 es cualquier anticuerpo de la Tabla 3A o la Tabla 3B o cualquier anticuerpo que comprenda las CDR (por ejemplo, un anticuerpo quimérico, humanizado o completamente humano) de un anticuerpo anti-Lag3 de la Tabla 3A o la Tabla 3B. En otra realización específica, la terapia con anticuerpos comprende un anticuerpo monoclonal que se une a 4-1BB (también conocido como el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9)). En otros aspectos más, el anticuerpo anti-4-1BB es el anticuerpo monoclonal del clon LOB12.3. En otros aspectos más, el anticuerpo anti-4-1BB es el anticuerpo monoclonal BMS-663513, también conocido como Urelumab. En ciertas realizaciones, el anticuerpo anti-4-1BB es cualquier anticuerpo de la Tabla 4A o la Tabla 4B o cualquier anticuerpo que comprenda las CDR (por ejemplo, un anticuerpo quimérico, humanizado o totalmente humano) de un anticuerpo anti-4-1BB de la Tabla 4A o la Tabla 4B. En aún otras realizaciones, la terapia con anticuerpos comprende un anticuerpo monoclonal que se une a Lag3 y un anticuerpo monoclonal que se une a 4-1BB. En otras realizaciones más, la terapia con anticuerpos se puede administrar en combinación con otros tratamientos contemplados en la presente para suprimir la actividad o expresión de los genes anérgicos de células T o sus productos.
En ciertas realizaciones, que no están cubiertas por la invención reivindicada, existe un método para tratar a un paciente que comprende administrar al paciente una composición que comprende un supresor de anergia de las células T, en donde el supresor de anergia de las células T es un anticuerpo, un fragmento de unión del mismo, o polipéptido de unión.
En ciertos aspectos, el anticuerpo es un anticuerpo monoclonal. En otros aspectos más, la composición comprende anticuerpos monoclonales aislados. En algunas realizaciones, un anticuerpo que está presente en la composición se une a un producto del gen anérgico de las células T de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. En otras realizaciones más, el anticuerpo se une a un receptor de superficie celular que es el producto de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. En aún otras realizaciones, la composición comprende como mínimo un anticuerpo que se une a la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). En realizaciones específicas, la composición comprende como mínimo dos anticuerpos que se unen a diferentes receptores de superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2. En realizaciones adicionales, la composición comprende como mínimo tres, cuatro o cinco anticuerpos que se unen a diferentes receptores de superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2. En una realización específica, la composición comprende un anticuerpo monoclonal que se une al gen de activación de linfocitos 3 (Lag3). En ciertas realizaciones, el anticuerpo anti-Lag3 es el clon monoclonal C9B7W. En ciertas realizaciones, el anticuerpo anti-Lag3 es BMS-986016. En ciertas realizaciones, el anticuerpo anti-Lag3 es cualquier anticuerpo de la Tabla 3A o la Tabla 3B o cualquier anticuerpo que comprenda las CDR (por ejemplo, un anticuerpo quimérico, humanizado o completamente humano) de un anticuerpo anti-Lag3 de la Tabla 3A o la Tabla 3B. En otra realización específica, la composición comprende un anticuerpo monoclonal que se une a 4-1BB (también conocido como el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9)). En otros aspectos más, el anticuerpo anti-4-1BB es el anticuerpo monoclonal del clon LOB12.3. En otros aspectos más, el anticuerpo anti-4-1BB es el anticuerpo monoclonal b MS-663513, también conocido como Urelumab. En ciertas realizaciones, el anticuerpo anti-4-1BB es cualquier anticuerpo de la Tabla 4A o la Tabla 4B o cualquier anticuerpo que comprenda las CDR (por ejemplo, un anticuerpo quimérico, humanizado o totalmente humano) de un anticuerpo anti-4-1BB de la Tabla 4A o la Tabla 4B. En aún otras realizaciones, la composición comprende un anticuerpo monoclonal que se une a Lag3 y un anticuerpo monoclonal que se une a 4-1BB. En otras realizaciones más, la composición se puede administrar en combinación con otros tratamientos contemplados en la presente para suprimir la actividad o expresión de genes anérgicos de células T o sus productos.
El supresor de anergia de las células T puede ser cualquier polipéptido que se una específicamente al producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). En ciertas realizaciones, el polipéptido de unión es un anticuerpo monoclonal purificado o un anticuerpo policlonal purificado. El polipéptido puede ser, por ejemplo, un anticuerpo de dominio único, humanizado o quimérico. En algunas realizaciones, se pueden administrar al paciente dos o más polipéptidos de unión (por ejemplo, dos o más anticuerpos monoclonales purificados o anticuerpos policlonales purificados). En ciertos aspectos, el polipéptido de unión es recombinante. En otras realizaciones, puede haber modificaciones químicas al polipéptido, tal como la adición de una o más modificaciones químicas o de restos.
Se proporcionan realizaciones en donde el polipéptido de unión comprende uno o más dominios CDR de un anticuerpo que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2, o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). En realizaciones particulares, el polipéptido de unión comprende uno, dos, tres, cuatro, cinco, seis o más dominios CDR de entre el dominio VH o VL (por sus siglas en inglés, respectivamente) de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En ciertos aspectos, el polipéptido de unión comprende seis dominios CDR de entre los dominios VH o VL de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En algunas realizaciones, el polipéptido de unión comprende una secuencia como mínimo o como máximo 70%, 75%, 80%, 85%, 90%, 95% ó 99% (o cualquier rango derivado del mismo) idéntica al dominio VH o VL de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. Se proporcionan realizaciones en donde el polipéptido de unión comprende el dominio VH de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B, y/o el dominio VL de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En realizaciones adicionales, el anticuerpo monoclonal es uno o más anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B.
En algunas realizaciones, el polipéptido de unión comprende uno o más dominios CDR de un polipéptido de unión que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, c D9-P1, CD315), o el receptor de
lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), y un andamio de un polipéptido seleccionado del grupo que consiste en una inmunoglobulina, un fibronectina o una proteína Z de S. aureus.
El polipéptido de unión se puede acoplar operativamente a un segundo polipéptido de unión. En algunos aspectos, los péptidos de unión primero y segundo se acoplan operativamente recombinantemente. En otros aspectos, los péptidos de unión primero y segundo se acoplan operativamente químicamente.
Se proporcionan realizaciones en donde el polipéptido de unión se administra a una dosis de aproximadamente, como mínimo aproximadamente o como máximo aproximadamente 0,1 mg/kg a 5 mg/kg, 1 mg/kg a 5 mg/kg, 0,1 mg/kg a 1 mg/kg, o 2 mg/kg a 5 mg/kg (o cualquier rango derivado del mismo).
Las realizaciones también proporcionan un polipéptido purificado que comprende uno o más dominios CDR de polipéptido de unión de un anticuerpo que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). En ciertas realizaciones, el polipéptido de unión compite por la unión de un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1) con los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En ciertos aspectos, el polipéptido tiene una constante de asociación para un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1) de entre aproximadamente 0,1 y 20 nM-1, 0,5 y 10 nM-1, o 1,0 y 10 nM-1 como medida por ELISA. El polipéptido puede comprender, por ejemplo, un polipéptido de unión a un anticuerpo de dominio único, un anticuerpo humanizado o un anticuerpo quimérico.
En ciertas realizaciones, el polipéptido es recombinante. En ciertos aspectos, el polipéptido recombinante comprende como mínimo 90%, 95% ó 99% de uno o más dominios CDR del dominio VH o VL de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En algunas realizaciones, el polipéptido recombinante comprende dos, tres, cuatro, cinco, seis o más dominios CDR del dominio VH o VL de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B.
En algunas realizaciones, un polipéptido recombinante comprende i) la CDR1, la CDR2 y/o la CDR3 de la cadena ligera variable de anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B; y/o ii) la CDR1, la CDR2 y/o la CDR3 de la cadena pesada variable de anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. Las secuencias para estas CDR se pueden encontrar en las Tablas 3B y 4B.
En algunas realizaciones, hay un polipéptido purificado que comprende uno o más dominios CDR de polipéptido de unión de un anticuerpo que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). Como se indicó anteriormente, el polipéptido puede comprender 1,2, 3, 4, 5 ó 6 CDR de las regiones variables de las cadenas ligera y/o pesada de un anticuerpo. Las Tablas 3B y 4B proporcionan diferentes anticuerpos del receptor de superficie celular relacionados con la anergia de las células T y sus secuencias de la CDR1, la CDR2 y la CDR3 de las regiones variables de las cadenas ligera y pesada. En ciertas realizaciones, un polipéptido contiene la CDR1, la CDR2 y/o la CDR3 de la región variable de la cadena ligera de un anticuerpo particular. Se contempla que mientras que en algunas realizaciones un polipéptido tiene una CDR1, una CDR2 y una c Dr 3 de la región variable de una cadena ligera y/o la región variable de una cadena pesada, no es necesario que la CDR1, la CDR2 y la CDR3 sean del mismo anticuerpo. Mientras que algunos polipéptidos tienen una CDR1, una CDR2 y una CDR3 del mismo anticuerpo o basados en el mismo anticuerpo, dada la superposición en las secuencias de aminoácidos, la CDR1 de un anticuerpo se puede sustituir por la CDR de otro anticuerpo o basada en él. Sin embargo, generalmente se contempla que cuando se emplea un único conjunto de una CDR1, una CDR2 y una CDR3 juntas, todas ellas deben ser de una región variable de la cadena ligera o de una región variable de la cadena pesada, pero no una mezcla de ambas.
Alternativamente, el polipéptido puede contener una secuencia de una CDR1 que es, es como máximo o es como mínimo
70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 63, 64, 65, 66, 67, 68, 100 ó 110, que son secuencias de una CDR1 de la región variable de la cadena ligera de un anticuerpo receptor de superficie celular relacionado con anergia de las células T. Alternativa o adicionalmente, el polipéptido puede contener una secuencia de una CDR2 que es, es como máximo o es como mínimo 70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 69, 70, 71, 72, 73, 74, 101, 111, que son secuencias de una CDR2 de la región variable de la cadena ligera de anticuerpos de receptor de superficie celular relacionados con anergia de las células T. Alternativa o adicionalmente, el polipéptido puede contener una secuencia de una CDR3 que es, es como máximo o es como mínimo 70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 75, 76, 77, 78, 79, 80, 102 ó 112, que son secuencias una CDR3 de la región variable de la cadena ligera de un anticuerpo de receptor de superficie celular relacionado con anergia de las células T. Alternativa o adicionalmente, el polipéptido puede contener una secuencia de una CDR1 que es, es como máximo o es como mínimo 70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 45, 46, 47, 48, 49, 50, 95 ó 105, que son secuencias de una CDR1 de la región variable de la cadena pesada de un anticuerpo del receptor de superficie celular relacionado con la anergia de las células T. Alternativa o adicionalmente, el polipéptido puede contener una secuencia de una CDR2 que es, es como máximo o es como mínimo 70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 51, 52, 53, 54, 55, 56, 96 ó 106, que son secuencias de una CDR2 de la región variable de la cadena pesada de un anticuerpo del receptor de superficie celular relacionado con la anergia de las células T. Alternativa o adicionalmente, el polipéptido puede contener una secuencia de una CDR3 que es, es como máximo o es como mínimo 70, 75, 80, 85, 90, 95, 96, 97, 98, 99, 100% idéntica (o cualquier rango derivado del mismo) a la secuencia completa expuesta en SEQ ID NO: 57, 58, 59, 60, 61, 62, 97 ó 107, que son secuencias de una CDR3 de la región variable de la cadena pesada de un anticuerpo del receptor de superficie celular relacionado con la anergia de las células T.
Otras realizaciones proporcionan un polipéptido recombinante que comprende uno o más dominios CDR de un anticuerpo que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), y un andamio de un polipéptido seleccionado del grupo que consiste en una inmunoglobulina, un fibronectina o una proteína Z de S. aureus. Se contempla además que cualquier polipéptido se puede unir, fusionar o conjugar con un agente o sustancia, tal como un resto terapéutico o resto detectable.
En otras realizaciones, el polipéptido de unión es un anticuerpo que comprende (a) una cadena pesada que comprende dicha región VH, y una bisagra humana, las regiones CH1, CH2 y CH3 (por sus siglas en inglés) de un subtipo IgG1, IgG2, IgG3 o IgG4 (por sus siglas en inglés); y (b) una cadena ligera que comprende dicha región VL y una CL (por sus siglas en inglés) kappa humana o una CL lambda humana.
Ciertas realizaciones proporcionan un anticuerpo monoclonal purificado que se une específicamente a un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), en donde el anticuerpo monoclonal purificado es cualquier anticuerpo monoclonal enlistado en las Tablas 3A, 3B, 4A o 4B.
En algunos aspectos, el polipéptido purificado no consiste en anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En otras realizaciones, el polipéptido purificado no es un anticuerpo monoclonal de ratón aislado.
Otras realizaciones, que no están cubiertas por la invención reivindicada, proporcionan una composición farmacéutica que comprende uno o más polipéptidos de unión purificados. En algunas realizaciones, la composición farmacéutica proporciona una única dosis unitaria del polipéptido purificado en un contenedor sellado. La composición farmacéutica puede comprender como mínimo un segundo agente anticancerígeno que incluye, pero no se limita a, un quimioterapéutico, una composición de vacuna contra cáncer o un polipéptido que se une específicamente a un segundo producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1Bb ), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (rAn KL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1).
Ciertas realizaciones, que no están cubiertas por la invención reivindicada, proporcionan un polinucleótido que comprende una secuencia de ácido nucleico que codifica un polipéptido de unión.
Otras realizaciones, que no están cubiertas por la invención reivindicada, proporcionan un vector de expresión que comprende una secuencia de ácido nucleico que codifica un polipéptido de unión operativamente enlazado a una secuencia de control de la expresión. Algunas realizaciones proporcionan una célula huésped que comprende el vector de expresión.
Las realizaciones, que no están cubiertas por la invención reivindicada, también proporcionan un método para fabricar un polipéptido de unión que comprende expresar una secuencia de ácido nucleico que codifica el polipéptido operativamente enlazado a una secuencia de control de expresión en una célula huésped.
Las realizaciones también proporcionan el uso de anticuerpos en métodos y composiciones para el tratamiento de enfermedades, patologías, condiciones, tumores o cánceres relacionados con la anergia de las células T. En ciertas realizaciones, las composiciones se usan en la fabricación de medicamentos para el tratamiento terapéutico y/o profiláctico de enfermedades, patologías, condiciones, tumores o cánceres relacionados con la anergia de las células T. Asimismo, en algunas realizaciones hay métodos y composiciones que se pueden usar para tratar o prevenir enfermedades, patologías, condiciones, tumores o cánceres relacionados con la anergia de las células T.
Ciertos aspectos están dirigidos a métodos para reducir, tratar o mejorar una enfermedad, patología, condición, tumor o cáncer relacionado con la anergia de las células T que comprende administrar a un paciente que tiene o se sospecha que tiene una enfermedad, patología, condición, tumor o cáncer relacionado con la anergia de las células T, una cantidad efectiva de uno o más anticuerpos purificados que se unen específicamente a un producto del gen anérgico de las células T seleccionado de la Tabla 2, o un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). El anticuerpo puede ser un anticuerpo policlonal purificado, un anticuerpo monoclonal purificado, un polipéptido recombinante o un fragmento del mismo. En ciertos aspectos, el anticuerpo es humanizado o humano. En aún otros aspectos, el anticuerpo es un segmento de anticuerpo recombinante. En ciertos aspectos, un anticuerpo monoclonal incluye uno o más de los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. Un anticuerpo se puede administrar a una dosis de 0,1, 0,5, 1, 5, 10, 50, 100 mg o mg/kg a 5, 10, 50, 100, 500 mg o mg/kg, o cualquier rango derivado del mismo. El segmento de anticuerpo recombinante se puede acoplar operativamente a un segundo segmento de anticuerpo recombinante. En ciertos aspectos, el segundo segmento de anticuerpo recombinante se une a un segundo producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1Bb ), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (rAn KL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). El método puede comprender además administrar un segundo anticuerpo que se une a un segundo producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). En ciertos aspectos, el método comprende además administrar un compuesto o composición anticancerígena.
Las realizaciones se refieren a polipéptidos de anticuerpos monoclonales, polipéptidos que tienen uno o más segmentos de los mismos y polinucleótidos que los codifican. En ciertos aspectos, un polipéptido puede comprender todo o una parte de la región variable de la cadena pesada y/o la región variable de la cadena ligera de los anticuerpos producto del gen relacionado con la anergia de las células T. En otro aspecto, un polipéptido puede comprender una secuencia de aminoácidos que corresponde a una primera, segunda y/o tercera región determinante de la complementariedad (CDR) de la cadena variable ligera y/o de la cadena variable pesada de un anticuerpo del producto de un gen relacionado con la anergia de las células T.
En aún otros aspectos, las realizaciones proporcionan una línea celular de hibridoma que produce un anticuerpo monoclonal de las realizaciones. En realizaciones, la línea celular de hibridoma es una línea que produce los anticuerpos monoclonales enlistados en las Tablas 3A, 3B, 4A o 4B. En otro aspecto, 1, 2 y/o 3 CDR de la región variable de las cadenas ligera y/o pesada de un mAb pueden estar comprendidos en un anticuerpo humanizado o una variante del mismo.
Ciertos aspectos están dirigidos a un agente inmunoterapéutico para su uso en un método para tratar a un sujeto que tiene o se sospecha que tiene una enfermedad, patología, condición, tumor o cáncer relacionado con la anergia de las células T que comprende administrar a un paciente que tiene o se sospecha que tiene una anergia de las células T enfermedad, patología, condición, tumor o cáncer relacionado con la anergia celular, una cantidad efectiva de un anticuerpo o polipéptido purificado que se une específicamente a un producto del gen de la anergia de las células T seleccionado de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de
necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), y neuritina (Nrn1).
En un aspecto adicional, los métodos están dirigidos a tratar a un sujeto con riesgo de enfermedad, patología, condición, tumor o cáncer relacionado con la anergia de las células T que comprende administrar a un paciente con riesgo de enfermedad, patología, condición tumor o cáncer relacionado con la anergia de las células T, una cantidad efectiva de un anticuerpo que se une a un producto del gen anérgico de las células T seleccionado de la Tabla 2 que incluye la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), y neuritina (Nrn1), antes del desarrollo de una enfermedad, patología, condición, tumor o cáncer relacionado con la anergia de las células T.
Ciertas realizaciones están dirigidas a una composición de anticuerpo o polipéptido de unión que comprende un anticuerpo o polipéptido aislado y/o recombinante que se une específicamente a un segmento peptídico como se describe anteriormente. En ciertos aspectos, el anticuerpo o polipéptido tiene una secuencia que es, es como mínimo, o es como máximo 80, 85, 90, 95, 96, 97, 98, 99 ó 100% idéntica (o cualquier rango derivado del mismo) a todo o una parte de cualquier anticuerpo monoclonal proporcionado en la presente.
En algunas realizaciones, se proporciona una inmunoterapia para usar en un método para tratar a un paciente, el método comprende administrar inmunoterapia al paciente después de que se identifique que el paciente tiene células T anérgicas. En algunos aspectos, este método puede ser en donde: se identifica que el paciente tiene células T anérgicas midiendo los niveles de expresión aumentada de uno o más genes anérgicos de las células T seleccionados de la Tabla 2 en comparación con el nivel de expresión de referencia o el nivel de expresión de control en células T no anérgicas; o se identifica que el paciente tiene células T no anérgicas al medir los niveles de expresión de uno o más genes anérgicos de las células T seleccionados de la Tabla 2 y comparando el nivel de expresión con un nivel de referencia o el nivel de expresión de control en células T anérgicas células. En aspectos relacionados, un método anterior puede ser en donde: la inmunoterapia comprende una inmunoterapia basada en células; la inmunoterapia puede comprender terapia con anticuerpos, una vacuna (tal como una vacuna contra cáncer), un inhibidor de puntos de control, citocina IL-2 o una terapia de células T adoptivas.
Como se usa en la presente memoria descriptiva, "un" o "una" puede significar uno o más. Como se usa en las presentes reivindicaciones, cuando se usa junto con la palabra "que comprende", las palabras "un" o "una" pueden significar uno o más de uno.
El uso del término "o" en las reivindicaciones significa "y/o" a menos que se indique explícitamente que se refiere solamente a alternativas, o las alternativas se excluyen mutuamente, aunque la divulgación apoya una definición que se refiere solamente a alternativas y "y/o". Como se usa en la presente, "otro" puede significar como mínimo un segundo o más.
A lo largo de esta solicitud, el término "aproximadamente" se usa para indicar que un valor incluye la variación inherente de error para el dispositivo, el método que se emplea para determinar el valor, o la variación que existe entre los sujetos de estudio.
Otros objetos, características y ventajas de la presente invención se harán evidentes a partir de la siguiente descripción detallada. Se debe entender, sin embargo, que la descripción detallada y los ejemplos específicos, si bien indican realizaciones preferidas de la invención, se proporcionan solamente a modo de ilustración, dado que varios cambios y modificaciones dentro del espíritu y alcance de la invención resultarán evidentes para aquellos expertos en la técnica a partir de esta descripción detallada.
Breve descripción de los dibujos
Los siguientes dibujos forman parte de la presente memoria descriptiva, y se incluyen para demostrar aún más ciertos aspectos de la presente invención. La invención se puede entender mejor con referencia a uno o más de estos dibujos en combinación con la descripción detallada de las realizaciones específicas presentadas en la presente.
Figuras 1A-1C. Identificación de objetivos directos de Egr2 en el contexto de la anergia de las células T por ChIP-seq y análisis de perfiles de expresión génica. Las células T CAR Tg x Egr2flox/flox Th1 (por sus siglas en inglés) se anergizaron con anti-CD3 inmovilizado, y los genes asociados a Egr2 se identificaron por un análisis de ChIP-seq. (A) Distribución de los tipos de sitios de unión de Egr2 en el genoma. (B) La secuencia de consenso de los sitios de unión de Egr2 derivados de ChIP-seq es muy similar a la publicada en TrA n SFAC. Los linfocitos CAR Tg x Egr2flox/flox Th1 Tg x Egr2flox/flox Th1 transducidos con eV o Cre (por sus siglas en inglés, respectivamente) se dejaron sin tratar o se anergizaron con un mAb anti-CD3 inmovilizado, y los genes asociados a la anergia y dependientes de Egr2 se determinaron por un análisis de chips genéticos. Los resultados de los análisis de chips de genes y ChIP-seq se fusionaron para identificar los objetivos directos de Egr2. (C) Una lista de objetivos directos de Egr2 y sus cambios de veces en la expresión tras la inducción de anergia (regulación positiva) y con la deleción de Egr2 (cociente de EV contra Cre). Los resultados se resumieron a partir de dos análisis ChIP-seq independientes y tres análisis de perfil de expresión génica independientes.
Figura 2. Ensayo de confirmación de ChIP en objetivos seleccionados de Egr2. Las células T CAR Tg x Egr2flox/flox Th1 se dejaron sin tratar (control) o se anergizaron con un mAb anti-CD3 inmovilizado (anérgico), se reticularon, el lisado celular se inmunoprecipitó con perlas recubiertas con anti-Egr2 o perlas vacías, y la asociación de Egr2 con los genes indicados se determinó por un ensayo ChIP. Los datos se presentan como media /- DE y son representativos de tres experimentos independientes, **p < 0,01.
Figura 3. qPCR-RT confirmatorio en objetivos seleccionados de Egr2. Los clones CAR Tg x Egr2flox/flox Th1 se infectaron con un adenovirus que expresa EV o Cre para deletar Egr2. Posteriormente, las células se dejaron sin tratar (control) o se anergizaron con un mAb anti-CD3 inmovilizado (anérgico), y la expresión de los genes indicados se examinó por una qPCR-RT. Los datos se presentan como media /- DE y son representativos de tres experimentos independientes, *p < 0,05, *p < 0,01.
Figuras 4A-4D. Expresión de proteína confirmatoria en objetivos seleccionados de Egr2. Los clones CAR Tg x Egr2flox/flox Th1 se infectaron con un adenovirus que expresa EV o Cre para deletar Egr2. Posteriormente, las células se dejaron sin tratar (control) o se anergizaron con un mAb anti-CD3 inmovilizado (anérgico) y se examinaron las expresiones de Ccl1, Sema7A, Crtam y Crabp2 por un análisis de ELISA (A), inmunotransferencia (B y D), y análisis de citometría de flujo (C), respectivamente. Los datos se presentan como media /- DE y son representativos de dos a seis experimentos independientes, *p < 0,01.
Figura 5. El papel de Egr2 en la regulación de los genes indicados se confirma en células T del clon 11 CAR Tg x Egr2flox/flox Th1. (A-B) Se infectaron células del clon 11 CAR Tg x Egr2flox/flox Th1 con un adenovirus que expresa EV o Cre para deletar Egr2. Posteriormente, las células se dejaron sin tratar (control) o se anergizaron con un mAb anti-CD3 inmovilizado (anérgico), y la expresión de los genes indicados se examinó por una qPCR-RT. Los datos se presentan como media /-DE y son representativos de dos experimentos independientes, *p < 0,05, **p < 0,01.
Figura 6. El papel de Egr2 en la regulación de los genes indicados se confirma en células T del clon 46 CAR Tg x Egr2flox/flox Th1. (A-B) Se infectaron células del clon 46 CAR Tg x Egr2flox/flox Th1 con un adenovirus que expresa EV o Cre para deletar Egr2. Posteriormente, las células se dejaron sin tratar (control) o se anergizaron con un mAb anti-CD3 inmovilizado (anérgico), y la expresión de los genes indicados se examinó por una qPCR-RT. Los datos se presentan como media /-DE y son representativos de dos experimentos independientes, **p < 0,01.
Figura 7. Modelo para DGK-a en anergia de las células T.
Figura 8. DGK-a parece estar regulado por Egr2.
Figura 9. Adeno-Cre-transducción de células CAR Tg x Egr2f1/f1 Th1 para la deleción de Egr2.
Figura 10. La deleción de Egr2 lleva a la resistencia a la inducción de anergia in vitro.
Figura 11. Egr2 regula directamente la mayoría de los genes asociados a la anergia conocidos: qPCR-RT.
Figura 12. Modelo para Egr2 como regulador transcripcional central de la anergia de las células T.
Figura 13. Estrategia para determinar el programa transcripcional global impulsado por Egr2 en células T anérgicas. Figura 14. 46 genes identificados como objetivos de Egr2 por arreglo de genes x ChIP-SEQ en anergia.
Figura 15. Nuevos genes asociados a la anergia dependiente de Egr2.
Figura 16. PD1 (por sus siglas en inglés), Lag3 y Crtam están altamente regulados positivamente en los linfocitos infiltrantes de tumores (TIL, por sus siglas en inglés) CD8+ en el contexto del melanoma B16.
Figura 17. Los TIL Lag3+ Crtam+ CD8+ son defectuosos en la producción de IL-2 tras la estimulación ex vivo.
Figura 18. Los TIL Lag3+ Crtam+ CD8+ son hipoproliferativos tras la estimulación ex vivo.
Figura 19. Los genes asociados a la anergia están enriquecidos en TIL Lag3+ Crtam+ CD8+.
Figura 20. La deleción condicional de Egr2 en las células T conduce a una respuesta inmunitaria antitumoral mejorada y un crecimiento tumoral más lento.
Figura 21. Tratamiento tumoral B16.SIY (por sus siglas en inglés) con inmunización pasiva de anticuerpos anti-4-1BB o anti-Lag3. Los tratamientos con anticuerpos se realizaron los días 4, 7, 10 y 13 después de la inoculación de las células tumorales. La dosis de anticuerpo es de 100 mg de cada anticuerpo, por ratón, por tratamiento.
Descripción de realizaciones ilustrativas
I. Anergia de las células T
Ciertas realizaciones están dirigidas a métodos relacionados con el diagnóstico o la determinación de anergia de las células T o células T en un estado hiporreactivo. Otras realizaciones se dirigen a métodos relacionados con aplicaciones terapéuticas, de pronóstico y de diagnóstico relacionadas con la anergia de las células T, las células T anérgicas y las células T en un estado hiporreactivo, tales como aquellos métodos y composiciones relacionadas con el cáncer.
En algunas realizaciones, los métodos están dirigidos a detectar la expresión de genes asociados con la anergia de las células T o la hiporreactividad de las células T. En otras realizaciones, los métodos están dirigidos al tratamiento o a afectar la expresión de genes involucrados en la anergia de las células T o la hiporreactividad de las células T. En ciertas realizaciones, los métodos de diagnóstico involucran medir la expresión de proteínas o ácidos nucleicos del espectro de genes/productos de genes regulados positivamente de una manera dependiente de Egr2. En otras realizaciones, los métodos de tratamiento involucran afectar la expresión del espectro de genes/productos de genes regulados positivamente de una manera dependiente de Egr2.
II. Ácidos nucleicos
Las moléculas de ácido nucleico idénticas o complementarias a todo o una parte de cualquiera de los genes anérgicos de células T se pueden emplear en métodos y composiciones de diagnóstico, de pronóstico y terapéuticos descritos en la presente.
En los métodos divulgados, los ácidos nucleicos se pueden etiquetar, usar como sondas, en análisis de arreglos o emplear en otras aplicaciones de diagnóstico o de pronóstico, particularmente aquellas relacionadas con la detección de anergia de las células T, condiciones patológicas de las células T y/o cáncer. La expresión de genes asociados con anergia de las células T, una condición anérgica de las células T o hiporreactividad de las células T se puede ensayar o detectar por métodos usados para detectar y/o medir la expresión de un ácido nucleico como se describen a continuación.
Además, los ácidos nucleicos se pueden usar como moléculas antisentido o de ARNsi dirigidas a un gen anérgico de las células T para usar en la reducción de la expresión de ese gen. En ciertas realizaciones, la reducción de la expresión proporciona la inhibición de la anergia de las células T y, en consecuencia, la inducción de una respuesta de las células T. En el contexto del cáncer, la infiltración de las células T de un tumor tiene beneficios y la anergia de las células T está contraindicada con la infiltración de las células T. Estos ácidos nucleicos terapéuticos se pueden modificar para potenciar su estabilidad en almacenamiento o in vivo, su biodisponibilidad, actividad o ubicación.
Los ácidos nucleicos pueden haber sido endógenamente producidos por una célula, o pueden haber sido sintetizados o producidos química o recombinantemente. Se pueden aislar y/o purificar. Los ácidos nucleicos usados en los métodos y composiciones divulgados en la presente pueden tener regiones de identidad o complementariedad con otro ácido nucleico, tal como un gen anérgico de las células T. Se contempla que la región de complementariedad o identidad puede ser de como mínimo 5 residuos contiguos, aunque específicamente se contempla que la región es, es como mínimo, o es como máximo 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21,22, 23, 24, 25, 26, 27, 28, 29, 30, 31, 32, 33, 34, 35, 36, 37, 38, 39, 40, 41,42, 43, 44, 45, 46, 47, 48, 49, 50, 51, 52, 53, 54, 55, 56, 57, 58, 59, 60, 61, 62, 63, 64, 65, 66, 67, 68, 69, 70, 71, 72, 73, 74, 75, 76, 77, 78, 79, 80, 81, 82, 83, 84, 85, 86, 87, 88, 89, 90, 91, 92, 93, 94, 95, 96, 97, 98, 99, 100, 110, 120, 130, 140, 150, 160, 170, 180, 190, 200, 210, 220, 230, 240, 250, 260, 270, 280, 290, 300, 310, 320, 330, 340, 350, 360, 370, 380, 390, 400, 410, 420, 430, 440, 441, 450, 460, 470, 480, 490, 500, 510, 520, 530, 540, 550, 560, 570, 580, 590, 600, 610, 620, 630, 640, 650, 660, 670, 680, 690, 700, 710, 720, 730, 740, 750, 760, 770, 780, 790, 800, 810, 820, 830, 840, 850, 860, 870, 880, 890, 900, 910, 920, 930, 940, 950, 960, 970, 980, 990 ó 1000, o cualquier rango derivado del mismo, nucleótidos contiguos. Se entiende además que la longitud de la complementariedad dentro de un gen, un transcrito génico o entre un objetivo génico y un ácido nucleico son tales longitudes. Más aún, la complementariedad se puede expresar como un porcentaje, lo que significa que la complementariedad entre una sonda y su objetivo es de 90% o más sobre la longitud de la sonda. En algunas realizaciones, la complementariedad es o es como mínimo 90%, 95% ó 100%, o cualquier rango derivado del mismo. En particular, dichas longitudes se pueden aplicar a cualquier ácido nucleico que comprenda una secuencia de ácido nucleico identificada. El nombre de uso común de los genes o de los objetivos génicos se proporciona a lo largo de la solicitud. La identificación de la secuencia del gen se proporciona por el número del gen de Entrez en la Tabla de la Figura 1. Esto se puede usar para diseñar la secuencia de cualquier sonda, cebador o molécula de ARNsi que sea complementaria o idéntica a un gen anérgico de las células T objetivo identificado en la presente.
Se entiende que un ácido nucleico se puede derivar de secuencias genómicas o de un gen. A este respecto, el término "gen" se usa por simplicidad para referirse a la secuencia genómica que codifica el transcrito para una secuencia de aminoácidos dada. Sin embargo, las realizaciones pueden involucrar secuencias genómicas de un gen que están involucradas en su expresión, tales como un promotor u otras secuencias reguladoras.
El término "recombinante" generalmente se refiere a una molécula que ha sido manipulada in vitro o que es un producto replicado o expresado de tal molécula.
El término "ácido nucleico" es bien conocido en la técnica. Un "ácido nucleico", como se usa en la presente, se referirá generalmente a una molécula (una o más hebras) de ADN, ARN o un derivado o análogo del mismo, que comprende una nucleobase. Una nucleobase incluye, por ejemplo, una base de purina o pirimidina natural que se encuentra en el ADN (por ejemplo, una adenina "A", una guanina "G", una timina "T", o una citosina "C"), o ARN (por ejemplo, una A, una G, un uracilo "U", o una C). El término "ácido nucleico" abarca los términos "oligonucleótido" y "polinucleótido", cada uno como un subgénero del término "ácido nucleico".
Como se usa en la presente, "hibridación", "hibridar" o "capaz de hibridarse" se entiende que significa la formación de una molécula de doble o triple hebra o una molécula con naturaleza parcial de doble o triple hebra. El término "recocer" es sinónimo de "hibridar". El término "hibridación", "hibridar" o "capaz de hibridarse" abarca los términos de producidos en "condiciones rigurosas" o "alta rigurosidad" y los términos "baja rigurosidad" o "condiciones de baja rigurosidad".
Como se usa en la presente, "condiciones rigurosas" o "alta rigurosidad" son aquellas condiciones que permiten la hibridación entre o dentro de una o más hebras del ácido nucleico que contienen secuencias complementarias, pero excluyen la hibridación de secuencias aleatorias. Las condiciones rigurosas toleran poca o ninguna falta de concordancia entre un ácido nucleico y una hebra objetivo. Tales condiciones son bien conocidas por los expertos en la técnica y se prefieren para aplicaciones que requieren una alta selectividad. Las aplicaciones no limitantes incluyen el aislamiento de un ácido nucleico, tal como un gen o un segmento de ácido nucleico del mismo, o la detección de como mínimo un transcrito de ARNm específico o un segmento de ácido nucleico del mismo, y similares.
Las condiciones rigurosas pueden comprender condiciones de baja salinidad y/o alta temperatura, tales como las proporcionadas por de aproximadamente 0,02 M a aproximadamente 0,5 M de NaCl, a temperaturas de aproximadamente 42 °C a aproximadamente 70 °C. Se entiende que la temperatura y la fuerza iónica de una rigurosidad deseada están determinadas en parte por la longitud de los ácidos nucleicos particulares, la longitud y el contenido de nucleobases de las secuencias objetivo, la composición de carga de los ácidos nucleicos, y a la presencia o concentración de formamida, cloruro de tetrametilamonio u otros disolventes en una mezcla de hibridación.
También se entiende que estos rangos, composiciones y condiciones para la hibridación se mencionan solamente a modo de ejemplos no limitantes, y que la rigurosidad deseada para una reacción de hibridación particular a menudo se determina empíricamente en comparación con uno o más controles positivos o negativos. Dependiendo de la aplicación prevista, se prefiere emplear condiciones variables de hibridación para lograr grados variables de selectividad de un ácido nucleico hacia una secuencia objetivo. En un ejemplo no limitante, la identificación o el aislamiento de un ácido nucleico objetivo relacionado que no se hibrida con un ácido nucleico bajo condiciones rigurosas se puede lograr por hibridación a baja temperatura y/o alta fuerza iónica. Tales condiciones se denominan "baja rigurosidad" o "condiciones de baja rigurosidad", y los ejemplos no limitantes de las mismas incluyen la hibridación realizada en de aproximadamente 0,15 M a aproximadamente 0,9 M de NaCl a un rango de temperatura de aproximadamente 20 °C a aproximadamente 50 °C. Por supuesto, está dentro de la habilidad de un experto en la técnica modificar aún más las condiciones de baja o alta rigurosidad para adaptarse a una aplicación particular.
Un ácido nucleico puede comprender, o estar compuesto enteramente por, un derivado o análogo de una nucleobase, un resto enlazador de nucleobases, y/o un resto de la cadena principal que puede estar presente en un ácido nucleico que ocurre naturalmente. El ARN con análogos de ácidos nucleicos también se puede etiquetar de acuerdo con los métodos divulgados en la presente. Como se usa en la presente, un "derivado" se refiere a una forma químicamente modificada o alterada de una molécula que ocurre naturalmente, mientras que los términos "imitador" o "análogo" se refieren a una molécula que se puede o no parecer estructuralmente a una molécula o resto que ocurren naturalmente, pero posee funciones similares. Como se usa en la presente, un "resto" generalmente se refiere a un componente químico o molecular más pequeño de una estructura química o molecular más grande. Los análogos o derivados de nucleobases, nucleósidos y nucleótidos son bien conocidos en la técnica y ya se han descrito (ver, por ejemplo, Scheit, 1980).
Los ejemplos adicionales no limitantes de nucleósidos, nucleótidos o ácidos nucleicos que comprenden un azúcar de 5 carbonos y/o derivados o análogos de restos de la cadena principal, incluyen aquellos en: la patente de EE. UU. 5,681,947, que describe oligonucleótidos que comprenden derivados de purina que forman hélices triples con y/o previenen la expresión de ADNds; las patentes de EE. UU. 5,652,099 y 5,763,167, que describen ácidos nucleicos que incorporan análogos fluorescentes de nucleósidos que se encuentran en el ADN o el ARN, particularmente para su uso como sondas de ácidos nucleicos fluorescentes; la patente de EE. UU. 5,614,617, que describe análogos de oligonucleótidos con sustituciones en los anillos de pirimidina que poseen estabilidad de nucleasa potenciada; las patentes de EE. UU.
5,670,663, 5,872,232 y 5,859,221, que describen análogos de oligonucleótidos con azúcares de 5 carbonos modificados (es decir, restos de 2'-desoxifuranosilo modificados) usados en la detección de ácidos nucleicos; la patente de EE. UU.
5,446,137, que describe oligonucleótidos que comprenden como mínimo un resto de azúcar de 5 carbonos sustituido en la posición 4' con un sustituyente distinto al hidrógeno que se pueden usar en ensayos de hibridación; la patente de EE. u U. 5,886,165, que describe oligonucleótidos con desoxirribonucleótidos con enlaces internucleotídicos 3'-5' y ribonucleótidos con enlaces internucleotídicos 2'-5'; la patente de EE. UU. 5,714,606, que describe un enlace entre nucleótidos modificado en donde el oxígeno de la posición 3' del enlace internucleotídico se reemplaza por un carbono para potenciar la resistencia a la nucleasa de los ácidos nucleicos; la patente de EE. UU. 5,672,697, que describe oligonucleótidos que contienen uno o más enlaces internucleotídicos de fosfonato de metileno en 5' que potencian la
resistencia a las nucleasas; las patentes de EE. UU. 5,466,786 y 5,792,847, que describen el enlace de un resto sustituyente que puede comprender un fármaco o una etiqueta al carbono 2' de un oligonucleótido para proporcionar una estabilidad de nucleasa y una capacidad para administrar fármacos o restos de detección potenciadas; la patente de EE. UU. 5,223,618, que describe análogos de oligonucleótidos con un enlace de cadena principal de 2 ó 3 carbonos que une la posición 4' y la posición 3' del resto de azúcar de 5 carbonos adyacente para potenciar la captación celular, la resistencia a nucleasas y la hibridación con el ARN objetivo; la patente de EE. UU. 5,470,967, que describe oligonucleótidos que comprenden como mínimo un enlace internucleotídico de sulfamato o sulfamida que son útiles como sonda de hibridación de ácidos nucleicos; las patentes de EE. UU. 5,378,825, 5,777,092, 5,623,070, 5,610,289 y 5,602,240, que describen oligonucleótidos con un resto enlazador de tres o cuatro átomos que reemplaza al resto fosfodiéster de la cadena principal usado para mejorar la resistencia a nucleasa, la captación celular y la regulación de la expresión de ARN; la patente de EE. UU. 5,858,988, que describe un agente transportador hidrofóbico unido a la posición 2'-O de los oligonucleótidos para potenciar la permeabilidad y la estabilidad de su membrana; la patente de EE. UU. 5,214,136, que describe oligonucleótidos conjugados con antraquinona en el extremo 5' que poseen una hibridación potenciada con ADN o ARN; una estabilidad a nucleasas potenciada; la patente de EE. UU. 5,700,922, que describe quimeras PNA-ADN-PNA (por sus siglas en inglés) en donde el ADN comprende nucleótidos de 2'-desoxieritropentofuranosilo para potenciar la resistencia a nucleasas, la afinidad de unión y la capacidad para activar la ARNasa H; la patente de EE.UU. 5,708,154, que describe un ARN unido a un ADN para formar un híbrido ADN-ARN; y la patente de EE. UU. 5,728,525, que describe el etiquetado de análogos de nucleósidos con una etiqueta fluorescente universal.
Las enseñanzas adicionales para análogos de nucleósidos y análogos de ácidos nucleicos se encuentran en la patente de EE. UU. 5,728,525, que describe análogos de nucleósidos que están etiquetados en un extremo; la patente de EE. UU. 5,637,683, 6,251,666 (sustituciones de L-nucleótidos) y 5,480,980 (nucleótidos de 7-desaza-2'desoxiguanosina y análogos de ácidos nucleicos de los mismos).
A. Nucleótidos modificados
Los métodos y kits de etiquetado pueden usar nucleótidos que se modifican para la unión de una etiqueta y se pueden incorporar en una molécula de ácido nucleico. Tales nucleótidos incluyen aquellos que se pueden etiquetar con un colorante, que incluye un colorante fluorescente, o con una molécula tal como la biotina. Los nucleótidos etiquetados están fácilmente disponibles; se pueden adquirir comercialmente o se pueden sintetizar por reacciones conocidas por los expertos en la técnica.
Los nucleótidos modificados para uso en los métodos y composiciones no son nucleótidos que ocurren naturalmente, sino que se refieren a nucleótidos preparados que tienen un resto reactivo en ellos. Las funcionalidades reactivas específicas de interés incluyen: amino, sulfhidrilo, sulfoxilo, aminosulfhidrilo, azido, epóxido, isotiocianato, isocianato, anhídrido, monoclorotriazina, diclorotriazina, piridina mono- o dihalógena sustituida, diazina mono- o disustituida, maleimida, epóxido, aziridina, haluro de sulfonilo, haluro de ácido, haluro de alquilo, haluro de arilo, sulfonato de alquilo, éster de N-hidroxisuccinimida, imidoéster, hidracina, azidonitrofenilo, azida, 3-(2-piridilditio)propionamida, glioxal, aldehído, yodoacetilo, éster de cianometilo, p-nitrofeniléster, o-nitrofeniléster, hidroxipiridinéster, carbonilimidazol, y otros grupos químicos similares. En algunas realizaciones, la funcionalidad reactiva se puede unir directamente a un nucleótido, o se puede unir al nucleótido a través de un grupo de enlace. El resto funcional y cualquier enlazador no pueden afectar sustancialmente la capacidad del nucleótido para adicionarse a la molécula de ácido nucleico o para etiquetarse. Los grupos de enlace representativos incluyen grupos de enlace que contienen carbono, típicamente en el rango de aproximadamente 2 a 18, usualmente de aproximadamente 2 a 8 átomos de carbono, en donde los grupos de enlace que contienen carbono pueden o no incluir uno o más heteroátomos, por ejemplo, S, O, N, etc., y pueden o no incluir uno o más sitios de insaturación. De particular interés, en algunas realizaciones, son los grupos de enlace de alquilo, típicamente grupos de enlace de alquilo inferior de 1 a 16, usualmente de 1 a 4 átomos de carbono, en donde los grupos de enlace pueden incluir uno o más sitios de instauración. Los nucleótidos funcionalizados (o cebadores) usados en los métodos anteriores de generación de objetivos funcionalizados se pueden fabricar usando protocolos conocidos o comprar a proveedores comerciales, por ejemplo, a Sigma, Roche, Ambion, etc. Los grupos funcionales se pueden preparar de acuerdo con los modos conocidos por aquellos expertos en la técnica, que incluye la información representativa que se encuentra en las patentes de EE. UU. 4,404,289; 4,405,711; 4,337,063 and 5,268,486, y la patente del Reino Unido 1,529,202.
Los nucleótidos modificados con amina se usan en algunas realizaciones. El nucleótido modificado con amina es un nucleótido que tiene un grupo amino reactivo para la unión de la etiqueta. Se contempla que cualquier ribonucleótido (G, A, U o C) o desoxirribonucleótido (G, A, T o C) se puede modificar para el etiquetado. Los ejemplos incluyen, pero no se limitan, los siguientes ribo- y desoxirribonucleótidos modificados: 5-(3-aminoalil)-UTP; 8-[(4-amino)butil]amino-ATP y 8-[(6-amino)butil]amino-ATP; N6-(4-amino)butil-ATP, N6-(6-amino)butil-ATP, N4-[2,2-oxi-bis(etilamina)]-CTP; N6-(6-amino)hexil-ATP; 8-[(6-amino)hexil]amino-ATP; 5-propargilamino-CTP, 5-propargilamino-UTP; 5-(3-aminoalil)-dUTP; 8-[(4-amino)butil]amino-dATP y 8-[(6-amino)butil]amino-dATP; N6-(4-amino)butil-dATP, N6-(6-amino)butil-dATP, N4-[2,2-oxi-bis(etilamina)]-dCTP; N6-(6-amino)hexil-dATP; 8-[(6-amino)hexil]amino-dATP; 5-propargilamino-dCTP, y 5-propargilamino-dUTP (por sus siglas en inglés, respectivamente). Tales nucleótidos se pueden preparar de acuerdo con los métodos conocidos por los expertos en la técnica. Más aún, un experto en la técnica podría preparar otras entidades de nucleótidos con la misma modificación de amina, como 5-(3-aminoalil)-CTP, GTP, ATP, dCTP, dGTP, dTTP o dUTP (por sus siglas en inglés, respectivamente) en lugar de una 5-(3-aminoalil)-UTP.
Además, las moléculas de ácido nucleico se pueden modificar por una unión covalente, enlace, fusión o conjugación con uno o más compuestos. Los ejemplos de modificaciones incluyen las identificadas en las publicaciones de patentes de EE. UU. 20050261218 y 20090286969. Una o más modificaciones pueden estar en el extremo 5', en el extremo 3', en ambos, así como en una o varias hebras de una molécula de doble hebra. En algunas realizaciones, la modificación está en la hebra que es la hebra antisentido en relación con el transcrito objetivo, o puede estar en la hebra complementaria a la hebra antisentido. Las modificaciones pueden ser en la molécula de azúcar o en la cadena principal del residuo de ácido nucleico.
En algunas realizaciones, las moléculas de ácido nucleico comprenden como mínimo 50%, como mínimo 60%, como mínimo 70%, como mínimo 75%, como mínimo 80% o como mínimo 85% de complementariedad de secuencia con una región objetivo dentro del ácido nucleico objetivo. En otras realizaciones, las moléculas comprenden como mínimo 90% de complementariedad de secuencia con una región objetivo dentro del ácido nucleico objetivo. En otras realizaciones, las moléculas comprenden como mínimo 95% o como mínimo 99% de complementariedad de secuencia con una región objetivo dentro del ácido nucleico objetivo. Por ejemplo, una molécula de ácido nucleico en donde 18 de sus 20 nucleobases son complementarias a una secuencia objetivo representaría 90 por ciento de complementariedad. En este ejemplo, las nucleobases no complementarias restantes pueden estar agrupadas o intercaladas con nucleobases complementarias y no es necesario que sean contiguas entre sí o con nucleobases complementarias. Como tal, un compuesto oligomérico que tiene 18 nucleobases de longitud que tiene 4 nucleobases no complementarias que están flanqueadas por dos regiones de complementariedad completa con el ácido nucleico objetivo tendría una complementariedad total de 77,8% con el ácido nucleico objetivo. El porcentaje de complementariedad de un compuesto oligomérico con una región de un ácido nucleico objetivo se puede determinar de forma rutinaria usando programas de BLAST (herramientas básicas de búsqueda de alineamiento local) y programas de PowerBLAST conocidos en la técnica (Altschul et al., J. Mol. Biol., 1990, 215, 403-410; Zhang and Madden, Genome Res., 1997, 7, 649-656).
Una molécula de ácido nucleico se "dirige" a una molécula (es decir, un ácido nucleico) en algunas realizaciones. Esto significa que hay suficiente complementariedad de secuencias para lograr un nivel de hibridación que alcance un objetivo particular con respecto a la molécula de ácido nucleico, tal como en el contexto de ser una sonda, un cebador o un ARNsi. En algunas realizaciones, se modulará la expresión o la función. Este ácido nucleico objetivo (o ácido nucleico o gen objetivo) puede ser, por ejemplo, un ARNm transcrito a partir de un gen celular cuya expresión está asociada con un trastorno o estado de enfermedad en particular, un ARN pequeño no codificante o su precursor, o una molécula de ácido nucleico de un agente infeccioso.
El proceso de direccionamiento usualmente también incluye la determinación de como mínimo una región, segmento o sitio objetivo dentro del ácido nucleico objetivo para que ocurra la interacción de modo tal que resulte en el efecto deseado, por ejemplo, la modulación de los niveles, de la expresión o la función. Dentro del contexto de la presente invención, el término "región" se define como una parte del ácido nucleico objetivo que tiene como mínimo una secuencia, estructura, función o característica identificable. Dentro de las regiones de los ácidos nucleicos objetivo hay segmentos. Los "segmentos" se definen como porciones más pequeñas o subporciones de regiones dentro de un ácido nucleico objetivo. Los "sitios", como se usan en la presente invención, se definen como posiciones específicas dentro de un ácido nucleico objetivo. Los términos región, segmento y sitio también se pueden usar para describir un compuesto oligomérico de la invención tal como, por ejemplo, un compuesto oligomérico con espacios que tiene tres segmentos separados.
Los objetivos de las moléculas de ácido nucleico descritas en las realizaciones incluyen secuencias de ácido nucleico tanto codificantes como no codificantes. Para las secuencias de ácido nucleico codificantes, el codón de inicio de la traducción típicamente es 5'-AUG (en moléculas de ARNm transcritas; 5'-ATG en la molécula de ADN correspondiente), el codón de inicio de la traducción también se denomina "codón AUG", el "codón de inicio" o el "codón de inicio AUG". Una minoría de genes tiene un codón de inicio de la traducción que tiene la secuencia de ARN 5'-GUG, 5'-UUG o 5'-CUG, y se ha demostrado que 5'-AUA, 5'-ACG y 5'-CUG funcionan in vivo. Por lo tanto, los términos "codón de inicio de la traducción" y "codón de inicio" pueden abarcar muchas secuencias de codones, incluso aunque el aminoácido iniciador en cada caso sea típicamente metionina (en eucariotas). También se sabe en la técnica que los genes eucariotas y procariotas pueden tener dos o más codones de inicio alternativos, cualquiera de los cuales se puede usar preferiblemente para el inicio de la traducción en un tipo de célula o tejido particular, o bajo un conjunto particular de condiciones. En el contexto de la invención, "codón de inicio" y "codón de inicio de la traducción" se refieren al codón o codones que se usan in vivo para iniciar la traducción de un ARNm transcrito a partir de un gen que codifica un ácido nucleico objetivo, independientemente de las secuencias de tales codones. También se sabe en la técnica que un codón de terminación de la traducción (o "codón de terminación") de un gen puede tener una de tres secuencias, es decir, 5'-UAA, 5'-UAG y 5'-UGA (las secuencias de ADN correspondientes son 5'-TAA, 5'-TAG y 5'-TGA, respectivamente).
B. Preparación de ácidos nucleicos
Un ácido nucleico se puede preparar por cualquier técnica conocida por un experto en la técnica, tal como por ejemplo, síntesis química, producción enzimática o producción biológica. Se contempla específicamente que las sondas de ácido nucleico se sinteticen químicamente.
En algunas realizaciones, los ácidos nucleicos se recuperan o aíslan de una muestra biológica. Los ácidos nucleicos
pueden ser recombinantes o pueden ser naturales o endógenos a la célula (producidos a partir del genoma de la célula). Se contempla que una muestra biológica se pueda tratar de modo tal que se potencie la recuperación de moléculas de ARN pequeñas tales como ARNm o miARN. La solicitud de patente de EE.UU. con No. de Serie 10/667,126 describe tales métodos. Generalmente, los métodos implican lisar células con una solución que tiene guanidinio y un detergente.
Alternativamente, la síntesis de ácidos nucleicos se realiza de acuerdo con los métodos estándar. Ver, por ejemplo, Itakura and Riggs (1980). Además, las patentes de EE. UU. 4,704,362, 5,221,619 y 5,583,013 describen cada una varios métodos para preparar ácidos nucleicos sintéticos. Los ejemplos no limitantes de un ácido nucleico sintético (por ejemplo, un oligonucleótido sintético) incluyen un ácido nucleico elaborado por síntesis química in vitro usando fosfotriéster, fosfito o fosforamidita, y técnicas en fase sólida como las descritas en EP 266.032, o mediante los intermediarios de un desoxinucleósido H-fosfonato como se describe por Froehler et al., 1986 y la patente de EE.UU. 5,705,629. En algunos métodos, se pueden usar uno o más oligonucleótidos. Se han divulgado varios mecanismos diferentes de síntesis de oligonucleótidos, por ejemplo, en las patentes de EE. UU. 4,659,774, 4,816,571, 5,141,813, 5,264,566, 4,959,463, 5,428,148, 5,554,744, 5,574,146, 5,602,244.
Un ejemplo no limitante de un ácido nucleico producido enzimáticamente incluye uno producido por enzimas en reacciones de amplificación tales como PCRTM (por sus siglas en inglés; ver, por ejemplo, las patentes de EE. UU. 4,683,202 y 4,682,195), o la síntesis de un oligonucleótido como se describe en la patente de EE. UU. 5,645,897. Un ejemplo no limitante de un ácido nucleico producido biológicamente incluye un ácido nucleico recombinante producido (es decir, replicado) en una célula viva, tal como un vector de ADN recombinante replicado en bacterias (ver, por ejemplo, Sambrook et al., 2001).
La síntesis de oligonucleótidos es bien conocida por los expertos en la técnica. Se han divulgado varios mecanismos diferentes de síntesis de oligonucleótidos, por ejemplo, en las patentes de EE. UU. 4,659,774, 4,816,571, 5,141,813, 5,264,566, 4,959,463, 5,428,148, 5,554,744, 5,574,146, 5,602,244.
Básicamente, la síntesis química se puede lograr por el método de diéster, el método de triéster, el método de la polinucleótido fosforilasa, y la química en fase sólida. El método diéster fue el primero en desarrollarse hasta un estado utilizable, principalmente por Khorana y colaboradores. (Khorana, 1979). El paso básico es juntar de dos desoxinucleótidos adecuadamente protegidos para formar un didesoxinucleótido que contiene una unión fosfodiéster.
La principal diferencia entre los métodos de diéster y triéster es la presencia en el último de un grupo protector adicional en los átomos de fosfato de los reactivos y productos (Itakura et al., 1975). Las purificaciones se realizan típicamente en soluciones de cloroformo. Otras mejoras en el método incluyen (i) el acoplamiento de bloques de trímeros y oligómeros más grandes, (ii) el uso extensivo de cromatografía líquida de alto rendimiento para la purificación de productos intermediarios y finales, y (iii) síntesis en fase sólida.
El método de a polinucleótido fosforilasa es un método enzimático de síntesis de ADN que se puede usar para sintetizar muchos oligonucleótidos útiles (Gillam et al., 1978; Gillam et al., 1979). Bajo condiciones controladas, la polinucleótido fosforilasa adiciona predominantemente un único nucleótido a un oligonucleótido corto. La purificación cromatográfica permite obtener el aducto único deseado. Se requiere como mínimo un trímero para iniciar el procedimiento, y este cebador se debe obtener por algún otro método. El método de la polinucleótido fosforilasa funciona y tiene la ventaja de que los procedimientos involucrados son familiares para la mayoría de los bioquímicos.
Los métodos de fase sólida se basan en la tecnología desarrollada para la síntesis de polipéptidos en fase sólida. Ha sido posible unir el nucleótido inicial al material de soporte sólido y proceder con la adición de nucleótidos paso a paso. Todos los pasos de mezcla y lavado se simplifican y el procedimiento se vuelve susceptible de automatización. Estas síntesis ahora se llevan a cabo rutinariamente usando sintetizadores automáticos de ácidos nucleicos.
La química de la fosforamidita (Beaucage and Lyer, 1992) se ha convertido en la química de acoplamiento más usada para la síntesis de oligonucleótidos. La síntesis de fosforamidita de oligonucleótidos involucra la activación de los precursores del monómero de fosforamidita de nucleósido por reacción con un agente activador para formar intermediarios activados, seguido de la adición secuencial de los intermediarios activados a la cadena de oligonucleótidos en crecimiento (generalmente anclada en un extremo a un soporte sólido adecuado) para formar el producto de oligonucleótidos.
Los métodos recombinantes para producir ácidos nucleicos en una célula son bien conocidos por los expertos en la técnica. Estos incluyen el uso de vectores (virales y no virales), plásmidos, cósmidos y otros vehículos para administrar un ácido nucleico a una célula, que puede ser la célula objetivo (por ejemplo, una célula cancerosa) o simplemente una célula huésped (para producir grandes cantidades de la molécula de ARN deseada). Alternativamente, tales vehículos se pueden usar en el contexto de un sistema libre de células siempre que estén presentes los reactivos para generar la molécula de ARN. Tales métodos incluyen los descritos en Sambrook, 2003, Sambrook, 2001 y Sambrook, 1989.
En ciertas realizaciones, las moléculas de ácido nucleico no son sintéticas. En algunas realizaciones, la molécula de ácido nucleico tiene una estructura química de un ácido nucleico que ocurre naturalmente y una secuencia de un ácido nucleico que ocurre naturalmente. Además del uso de tecnología recombinante, tales ácidos nucleicos no sintéticos se pueden generar químicamente, tal como, por ejemplo, empleando tecnología usada para crear oligonucleótidos.
C. Aislamiento de ácidos nucleicos
Los ácidos nucleicos se pueden aislar usando técnicas bien conocidas por los expertos en la técnica, aunque en realizaciones particulares, se pueden emplear métodos para aislar moléculas pequeñas de ácido nucleico y/o aislar moléculas de ARNm. La cromatografía es un proceso que se usa a menudo para separar o aislar ácidos nucleicos de proteínas o de otros ácidos nucleicos. Tales métodos pueden implicar electroforesis con una matriz de gel, columnas de filtración, precipitación con alcohol y/u otra cromatografía. Si se va a usar o evaluar ARNm de células, los métodos generalmente involucran lisar las células con un caotrópico (por ejemplo, isotiocianato de guanidinio) y/o un detergente (por ejemplo, W-lauroilsarcosina) antes de implementar procesos para aislar poblaciones particulares de ARN.
En métodos particulares para separar el ARNm de otros ácidos nucleicos, se prepara una matriz de gel usando poliacrilamida, aunque también se puede usar agarosa. Los geles se pueden clasificar por la concentración o pueden ser uniformes. Se pueden usar placas o tubos para sostener la matriz de gel para la electroforesis. Usualmente se emplea la electroforesis unidimensional para la separación de ácidos nucleicos. Las placas se usan para preparar un gel en bloque, mientras que los tubos (típicamente de vidrio o caucho) se pueden usar para preparar un gel en tubo. La frase "electroforesis en tubo" se refiere al uso de un tubo o tubería, en lugar de placas, para formar el gel. Los materiales para implementar la electroforesis en tubo pueden ser preparados fácilmente por un experto en la técnica o se pueden comprar.
Los métodos pueden involucrar el uso de disolventes orgánicos y/o alcohol para aislar ácidos nucleicos, particularmente el ARN usado en los métodos y composiciones divulgados en la presente. Algunas realizaciones se describen en la Solicitud de Patente de EE. UU. con No. de serie 10/667,126. Generalmente, esta divulgación proporciona métodos para aislar eficientemente moléculas de ARN pequeñas de células que comprenden: adicionar una solución de alcohol a un lisado celular y aplicar la mezcla de alcohol/lisado a un soporte sólido antes de eluir las moléculas de ARN del soporte sólido. En algunas realizaciones, la cantidad de alcohol adicionada a un lisado celular lograr una concentración de alcohol de aproximadamente 55% a 60%. Si bien se pueden emplear diferentes alcoholes, el etanol funciona bien. Un soporte sólido puede ser cualquier estructura e incluye perlas, filtros y columnas, que pueden incluir un soporte mineral o polimérico con grupos electronegativos. Un filtro o columna de fibra de vidrio puede funcionar particularmente bien para tales procedimientos de aislamiento.
En realizaciones específicas, los procesos de aislamiento de ARN incluyen: a) lisar células en la muestra con una solución de lisis que comprende guanidinio, en donde se produce un lisado con una concentración de como mínimo aproximadamente 1 M de guanidinio; b) extraer moléculas de ARN del lisado con una solución de extracción que comprende fenol; c) adicionar al lisado una solución de alcohol para formar una mezcla de lisado/alcohol, en donde la concentración de alcohol en la mezcla está entre aproximadamente 35% y aproximadamente 70%; d) aplicar la mezcla de lisado/alcohol a un soporte sólido; e) eluir las moléculas de ARN del soporte sólido con una solución iónica; y, f) capturar las moléculas de ARN. Por lo general, la muestra se seca y se resuspende en un líquido y volumen apropiado para la manipulación subsecuente.
D. Etiquetas y técnicas de etiquetado
En algunas realizaciones, los ácidos nucleicos y/o las sondas de ácidos nucleicos están etiquetados. Se contempla que los ácidos nucleicos se pueden aislar y/o purificar primero antes del etiquetado. Esto puede lograr una reacción que etiquete los ácidos nucleicos más eficientemente, a diferencia de otros ácidos nucleicos en una muestra en donde los ácidos nucleicos no se aíslan o purifican antes del etiquetado. En realizaciones particulares, la etiqueta no es radiactiva. Generalmente, los ácidos nucleicos se pueden etiquetar adicionando nucleótidos etiquetados (proceso de un solo paso) o adicionando nucleótidos y etiquetando los nucleótidos adicionados (proceso de dos pasos).
1. Técnicas de etiquetado
En algunas realizaciones, los ácidos nucleicos se etiquetan adicionando catalíticamente al ácido nucleico un nucleótido o nucleótidos ya etiquetados. Se pueden adicionar uno o más nucleótidos etiquetados a las moléculas de ácidos nucleicos. Ver la patente de EE. UU. 6,723,509.
En otras realizaciones, uno o varios nucleótidos sin etiquetar se adicionan catalíticamente a los ácidos nucleicos, y el nucleótido sin etiquetar se modifica con un resto químico que permite que se etiqueta subsecuentemente. En algunas realizaciones, el resto químico es una amina reactiva de modo tal que el nucleótido es un nucleótido modificado con amina. Los expertos en la técnica conocen bien ejemplos de nucleótidos modificados con amina, muchos de los cuales están disponibles comercialmente.
A diferencia del etiquetado de ADNc durante su síntesis, el problema del etiquetado de ácidos nucleicos ya sintetizados es cómo etiquetar la molécula ya existente. Algunos aspectos se refieren al uso de una enzima capaz de usar un ribonucleótido o desoxirribonucleótido di- o trifosfato como sustrato para su adición a los ácidos nucleicos. Más aún, en realizaciones específicas, se adiciona un ribonucleótido di- o trifosfato modificado al extremo 3' de un ácido nucleico. La fuente de la enzima no es limitante. Los ejemplos de fuentes de enzimas incluyen levaduras, bacterias Gram negativas, tales como E. coli, Lactococcus lactis y el virus de la viruela ovina.
Las enzimas capaces de adicionar tales nucleótidos incluyen, pero no se limitan a, la poli(A) polimerasa, la transferasa terminal y la polinucleótido fosforilasa. En realizaciones específicas, se considera que una ligasa no es la enzima usada para adicionar la etiqueta y, en su lugar, se emplea una enzima que no es una ligasa.
La transferasa terminal puede catalizar la adición de nucleótidos al extremo 3' de un ácido nucleico. La polinucleótido fosforilasa puede polimerizar nucleótidos difosfato sin necesidad de un cebador.
2. Etiquetas
Las etiquetas en ácidos nucleicos o sondas de ácidos nucleicos pueden ser colorimétricos (incluye espectro visible y ultravioleta, que incluyen los fluorescentes), luminiscentes, enzimáticos o emisores de positrones (que incluyen los radiactivos). La etiqueta se puede detectar directa o indirectamente. Las etiquetas radiactivas incluyen I125, P32, P33 y S35. Los ejemplos de etiquetas enzimáticas incluyen la fosfatasa alcalina, la luciferasa, la peroxidasa de rábano picante, y la p-galactosidasa. Las etiquetas también pueden ser proteínas con propiedades luminiscentes, por ejemplo, la proteína verde fluorescente y la ficoeritrina.
Las etiquetas colorimétricas y fluorescentes contempladas para su uso como conjugados incluyen, pero no se limitan a, colorantes Alexa Fluor, colorantes BODIPY (por sus siglas en inglés), tales como BODIPY f L; azul Cascade; amarillo Cascade; cumarina y sus derivados, tales como 7-amino-4-metilcumarina, aminocumarina e hidroxicumarina; colorantes de cianina, tales como Cy3 y Cy5 (por sus siglas en inglés); eosinas y eritrosinas; fluoresceína y sus derivados, tales como isotiocianato de fluoresceína; quelatos macrocíclicos de iones lantánidos, tales como Quantum Dye™; azul Marina; verde Oregon; colorantes de rodamina, tales como rojo de rodamina, tetrametilrodamina y rodamina 6G; rojo Texas; colorantes fluorescentes de transferencia de energía, tales como heterodímero de etidio-naranja de tiazol; y TOTAB (por sus siglas de inglés).
Los ejemplos específicos de colorantes incluyen, pero no se limitan a, los identificados anteriormente y los siguientes: Alexa Fluor 350, Alexa Fluor 405, Alexa Fluor 430, Alexa Fluor 488, Alexa Fluor 500, Alexa Fluor 514, Alexa Fluor 532, Alexa Fluor 546, Alexa Fluor 555, Alexa Fluor 568, Alexa Fluor 594, Alexa Fluor 610, Alexa Fluor 633, Alexa Fluor 647, Alexa Fluor 660, Alexa Fluor 680, Alexa Fluor 700, y Alexa Fluor 750; colorantes BODIPY reactivos con amina, tales como BODIPY 493/503, BODIPY 530/550, BODIPY 558/568, BODIPY 564/570, BODIPY 576/589, BODIPY 581/591, BODIPY 630/650, BODIPY 650/655, BODIPY FL, BODIPY R6G, BODIPY TMR y BODIPY-TR; Cy3, Cy5, 6-FAM (por sus siglas en inglés), isotiocianato de fluoresceína, HEX (por sus siglas en inglés), 6-JOE (por sus siglas en inglés), verde Oregon 488, verde Oregon 500, verde Oregon 514, azul Pacific, REG (por sus siglas en inglés), verde de rodamina, rojo de rodamina, renografina, ROX (por sus siglas en inglés), SYPRO, TAMRA, 2',4',5',7'-tetrabromosulfonafluoresceína, y TET (por sus siglas en inglés).
Los ejemplos específicos de ribonucleótidos etiquetados con fluorescencia incluyen Alexa Fluor 488-5-UTP, fluorescencia-12-UTP, BODIPY FL-14-UTP, BODIPY TMR-14-UTP, tetrametilrodamina-6-UTP, Alexa Fluor 546-14-UTP, rojo Texas-5-UTP, y BODIPY TR-14-UTP. Otros ribonucleótidos fluorescentes incluyen Cy3-UTP y Cy5-UTP.
Los ejemplos de desoxirribonucleótidos etiquetados con fluorescencia incluyen dinitrofenilo (DNP, por sus siglas en inglés)-11-dUTP, azul Cascade-7-dUTP, Alexa Fluor 488-5-dUTP, fluorescencia-12-dUTP, verde Oregon 488-5-dUTP, BODIPY FL-14-dUTP, verde de rodamina-5-dUTP, Alexa Fluor 532-5-dUTP, BODIPY TMR-14-dUTP, tetrametilrodamina-6-dUTP, Alexa Fluor 546-14- dUTP, Alexa Fluor 568-5-dUTP, rojo Texas-12- dUTP, rojo Texas-5-dUTP, BODIPY TR-14-dUTP, Alexa Fluor 594-5-dUTP, BODIPY 630/650-14-dUTP, BODIPY 650/665-14-dUTP; Alexa Fluor 488-7-OBEA-dCTP, Alexa Fluor 546-16-OBEA-dCTP, Alexa Fluor 594-7-OBEA-dCTP, y Alexa Fluor 647-12-OBEA-dCTP.
Se contempla que los ácidos nucleicos se puedan etiquetar con dos etiquetas diferentes. Asimismo, la transferencia de energía de resonancia de fluorescencia (FRET, por sus siglas en inglés) se puede emplear en los métodos divulgados (por ejemplo, en Klostermeier et al., 2002; Emptage, 2001; Didenko, 2001).
Alternativamente, la etiqueta puede no ser detectable per se, pero indirectamente detectable o permitir el aislamiento o la separación del ácido nucleico objetivo. Por ejemplo, la etiqueta podría ser biotina, digoxigenina, cationes polivalentes, grupos quelantes y otros ligandos, que incluyen ligandos para un anticuerpo.
E. Técnicas de visualización
Están fácilmente disponibles un número de técnicas para visualizar o detectar ácidos nucleicos etiquetados. Tales técnicas incluyen microscopía, arreglos, fluorometría, cicladores de luz u otras máquinas de PCR en tiempo real, análisis FACS (por sus siglas en inglés), contadores de centelleo, fosfocámaras, contadores Geiger, MRI (por sus siglas en inglés), CAT (por sus siglas en inglés), métodos de detección basados en anticuerpos (inmunotransferencia tipo Western, inmunofluorescencia, inmunohistoquímica), técnicas histoquímicas, HPLC (por sus siglas en inglés) (Griffey et al., 1997), espectroscopia, electroforesis en gel capilar (Cummins et al., 1996), espectroscopia; espectroscopia de masas; técnicas radiológicas; y técnicas de balance de masas.
Cuando se emplean dos o más etiquetas de colores diferentes, se pueden emplear técnicas de transferencia de energía por resonancia fluorescente (FRET) para caracterizar la asociación de uno o más ácidos nucleicos. Asimismo, un experto en la técnica conoce muy bien las formas de visualizar, identificar y caracterizar los ácidos nucleicos etiquetados y, en consecuencia, se pueden usar tales protocolos. Los ejemplos de herramientas que se pueden usar también incluyen microscopía fluorescente, un BioAnalyzer, un lector de placas, Storm (Dinámica molecular), escáner de arreglos, FACS (clasificador de células activadas por fluorescencia), o cualquier instrumento con la capacidad de excitar y detectar una molécula fluorescente.
F. Preparación y cribado de arreglos
1. Preparación de arreglos
Algunas realizaciones involucran la preparación y el uso de arreglos de ácidos nucleicos o arreglos de sondas de ácidos nucleicos, que son macroarreglos o microarreglos ordenados de moléculas de ácido nucleico (sondas) que son total o casi complementarias o idénticas a una pluralidad de moléculas de ácido nucleico o moléculas precursoras de ácido nucleico, y que se colocan sobre un soporte o material de soporte en una organización separada espacialmente. Los macroarreglos suelen ser láminas de nitrocelulosa o nylon sobre las que se han colocado sondas. Los microarreglos colocan las sondas de ácido nucleico de manera más densa, de modo tal que se pueden colocar hasta 10.000 moléculas de ácido nucleico en una región típicamente de 1 a 4 centímetros cuadrados. Los microarreglos se pueden fabricar colocando moléculas de ácido nucleico, por ejemplo, genes, oligonucleótidos, etc., en sustratos o fabricando secuencias de oligonucleótidos in situ en un sustrato. Las moléculas de ácido nucleico manchadas o fabricadas se pueden aplicar en una matriz de arreglo de alta densidad de hasta aproximadamente 30 moléculas de ácido nucleico no idénticas por centímetro cuadrado o más, por ejemplo, hasta aproximadamente de 100 o incluso 1000 por centímetro cuadrado. Los microarreglos típicamente usan vidrio recubierto como el soporte sólido, en contraste con el material basado en nitrocelulosa de los arreglos de filtros. Al tener un arreglo ordenado de muestras de ácidos nucleicos que complementan los genes, la posición de cada muestra se puede rastrear y enlazar a la muestra original. Los expertos en la técnica conocen una variedad de dispositivos de arreglos diferentes, en donde una pluralidad de sondas de ácido nucleico distintas están asociadas establemente con la superficie de un soporte sólido. Los sustratos útiles para los arreglos incluyen nylon, vidrio, metal, plástico y silicona. Tales arreglos pueden variar de varias maneras diferentes, incluida la longitud promedio de la sonda, la secuencia o los tipos de sondas, la naturaleza de la unión entre la sonda y la superficie del arreglo, por ejemplo, covalente o no covalente, y similares. Los métodos de etiquetado y cribado no están limitados con respecto a ningún parámetro excepto que las sondas detectan ácidos nucleicos; en consecuencia, los métodos y las composiciones se pueden usar con una variedad de diferentes tipos de arreglos de ácidos nucleicos.
Se han descrito métodos y aparatos representativos para preparar un microarreglo, por ejemplo, en las patentes de EE UU. 5,143,854; 5,202,231; 5,242,974; 5,288,644; 5,324,633; 5,384,261; 5,405,783; 5,412,087; 5,424,186; 5,429,807 5,432,049 5,436,327 5,445,934 5,468,613 5,470,710 5,472,672 5,492,806 5,525,464 5,503,980 5,510,270 5,525,464 5,527,681 5,529,756 5,532,128 5,545,531 5,547,839 5,554,501 5,556,752 5,561,071 5,571,639 5,580,726 5,580,732 5,593,839 5,599,695 5,599,672 5,610;287 5,624,711 5,631,134 5,639,603 5,654,413 5,658,734 5,661,028 5,665,547 5,667,972 5,695,940 5,700,637 5,744,305 5,800,992 5,807,522 5,830,645 5,837,196 5,871,928 5,847,219 5,876,932 5,919,626 6,004,755 6,087,102 6,368,799 6,383,749 6,617,112 6,638,717 6,720,138, así como en WO 93/17126; WO 95/11995; WO 95/21265; WO 95/21944; WO 95/35505; WO 96/31622; WO 97/10365; WO 97/27317; WO 99/35505; WO 09923256; WO 09936760; WO0138580; WO 0168255; WO 03020898; WO 03040410; WO 03053586; WO 03087297; WO 03091426; WO03100012; WO 04020085; WO 04027093; EP 373203; EP 785280; EP 799897 y UK 8803000.
Se contempla que los arreglos pueden ser arreglos de alta densidad, de forma que contienen 2, 20, 25, 50, 80, 100 o más sondas diferentes, o cualquier número entero derivado del mismo. Se contempla que pueden contener 1000, 16.000, 65.000, 250.000 ó 1.000.000 o más sondas diferentes, o cualquier número entero o rango derivado del mismo. Las sondas se pueden dirigir a objetivos en uno o más organismos o tipos de células diferentes. En algunas realizaciones, las sondas de oligonucleótidos pueden variar de 5 a 50, de 5 a 45, de 10 a 40, de 9 a 34, o de 15 a 40 nucleótidos de longitud. En ciertas realizaciones, las sondas de oligonucleótidos tienen una longitud de 5, 10, 15, 20, 25, 30, 35, 40 nucleótidos, que incluye todos los números enteros y los rangos entre sí.
Más aún, la gran cantidad de sondas diferentes puede ocupar un área relativamente pequeña proporcionando un arreglo de alta densidad que tiene una densidad de sonda generalmente mayor que aproximadamente 60, 100, 600, 1000, 5.000, 10.000, 40.000, 100.000 ó 400.000 sondas de oligonucleótidos diferentes por cm2 El área superficial del arreglo puede ser aproximadamente o menor que aproximadamente 1, 1,6, 2, 3, 4, 5, 6, 7, 8, 9 ó 10 cm2.
Además, un experto en la técnica podría analizar fácilmente los datos generados usando un arreglo. Tales protocolos se describen en la presente o se pueden encontrar, por ejemplo, en WO 9743450; WO 03023058; WO 03022421; WO 03029485; WO 03067217; WO 03066906; WO 03076928; WO 03093810; WO 03100448A1.
2. Preparación de muestras
Se contempla que los ácidos nucleicos de una amplia variedad de muestras se puedan analizar usando arreglos, sondas
de ácidos nucleicos, o tecnologías de arreglos. Aunque se contempla el uso de ácidos nucleicos endógenos con composiciones y métodos divulgados en la presente, los ácidos nucleicos recombinantes - que incluyen los ácidos nucleicos que son complementarios o idénticos a los ácidos nucleicos endógenos - también se pueden manipular y analizar como se describe en la presente. Las muestras pueden ser muestras biológicas, en cuyo caso, pueden ser de biopsia, aspirados con aguja fina, exfoliados, sangre, tejidos, órganos, semen, saliva, lágrimas, otros fluidos corporales, folículos pilosos, piel o cualquier muestra que contenga o constituya células. En ciertas realizaciones, las muestras pueden ser, pero no se limitan a, frescas, congeladas, fijadas, fijadas en formalina, incrustadas en parafina, o fijadas en formalina e incrustadas en parafina. Alternativamente, la muestra puede no ser una muestra biológica, sino una mezcla química, como una mezcla de reacción libre de células (que puede contener una o más enzimas biológicas).
Después de que se prepara un arreglo o un conjunto de sondas de ácido nucleico y se etiquetan los ácidos nucleicos en la muestra, la población de ácidos nucleicos objetivo se pone en contacto con el arreglo o las sondas bajo condiciones de hibridación, en donde tales condiciones se pueden ajustar, según se desee, para proporcionar un nivel óptimo de especificidad en vista del ensayo particular que se está realizando. Las condiciones de hibridación adecuadas son bien conocidas por los expertos en la técnica y se revisan en Sambrook et al. (2001) y WO 95/21944. De particular interés en las realizaciones es el uso de condiciones rigurosas durante la hibridación. Las condiciones rigurosas son conocidas por los expertos en la técnica.
Se contempla específicamente que un único arreglo o conjunto de sondas se puede poner en contacto con múltiples muestras. Las muestras se pueden etiquetar con etiquetas diferentes para distinguir las muestras. Por ejemplo, un único arreglo se puede poner en contacto con una muestra de tejido tumoral etiquetada con Cy3 y una muestra de tejido normal etiquetada con Cy5. Las diferencias entre las muestras para ácidos nucleicos particulares correspondientes a las sondas en el arreglo se pueden determinar y cuantificar fácilmente.
El área de superficie pequeña del arreglo permite condiciones de hibridación uniformes, tal como la regulación de la temperatura y el contenido de sal. Más aún, debido al área pequeña ocupada por los arreglos de alta densidad, la hibridación se puede llevar a cabo en volúmenes de fluido extremadamente pequeños (por ejemplo, aproximadamente de 250 mL o menos, que incluyen volúmenes de aproximadamente o menos de 5, 10, 25, 50, 60 , 70, 80, 90, 100 mL, o cualquier rango derivado del mismo). En pequeños volúmenes, la hibridación puede proceder muy rápidamente.
3. Análisis de expresión diferencial
Los arreglos se pueden usar para detectar diferencias entre dos muestras. Las aplicaciones específicamente contempladas incluyen identificar y/o cuantificar diferencias entre ácidos nucleicos o ARNm de una muestra que es normal y de una muestra que no es normal, entre muestras anérgicas de las células T y muestras no anérgicas de las células T y/o una condición cancerosa y una condición no cancerosa, o entre dos muestras tratadas de manera diferente. Además, los ácidos nucleicos o el ARNm se pueden comparar entre una muestra que se cree que es susceptible a una enfermedad o condición particular y una que se cree que no es susceptible o resistente a esa enfermedad o condición. Una muestra que no es normal es aquella que exhibe rasgos fenotípicos de una enfermedad o condición, o una que se cree que no es normal con respecto a esa enfermedad o condición. Se puede comparar con una célula que es normal con respecto a esa enfermedad o condición. Los rasgos fenotípicos incluyen síntomas de, o susceptibilidad a, una enfermedad o condición de la cual un componente es o puede o no ser genético o causado por una célula o células hiperproliferativas o neoplásicas.
Un arreglo comprende un soporte sólido con sondas de ácido nucleico unidas al soporte. Los arreglos típicamente comprenden una pluralidad de diferentes sondas de ácido nucleico que se acoplan a una superficie de un sustrato en diferentes ubicaciones conocidas. Estos arreglos, también descritos como "microarreglos" o coloquialmente "chips", se han descrito generalmente en la técnica, por ejemplo, en las patentes de EE.UU. No. 5,143,854, 5,445,934, 5,744,305, 5,677,195, 6,040,193, 5,424,186, y Fodor et al., 1991). Estos arreglos generalmente se pueden producir usando métodos de síntesis mecánica o métodos de síntesis dirigidos por luz que incorporan una combinación de métodos fotolitográficos y métodos de síntesis en fase sólida. Las técnicas para la síntesis de estos arreglos usando métodos de síntesis mecánica se describen, por ejemplo, en la patente de EE.Uu . No. 5,384,261. Aunque se usa una superficie de arreglo plana en ciertos aspectos, el arreglo se puede fabricar en una superficie de prácticamente cualquier geometría o incluso en una multiplicidad de superficies. Los arreglos pueden ser ácidos nucleicos en perlas, geles, superficies poliméricas, fibras tales como fibras ópticas, vidrio o cualquier otro sustrato apropiado (ver las patentes de EE. UU. No. 5,770,358, 5,789,162, 5,708,153, 6,040,193 y 5,800,992). Los arreglos se pueden empaquetar de modo tal que permitan el diagnóstico u otra manipulación de un dispositivo completo (ver, por ejemplo, las patentes de EE. UU. No. 5,856,174 y 5,922,591). Ver también la solicitud de patente de EE.UU. No. 09/545,207, presentada el 7 de abril de 2000.
Particularmente, los arreglos se pueden usar para evaluar las muestras con respecto a enfermedades o condiciones que incluyen, pero no se limitan a: anergia de las células T, pancreatitis crónica; cáncer de páncreas; SIDA, enfermedades autoinmunes (artritis reumatoide, esclerosis múltiple, diabetes dependiente y no dependiente de insulina, lupus eritematoso sistémico y enfermedad de Graves); cáncer (por ejemplo, maligno, benigno, metastásico, precanceroso); enfermedades cardiovasculares (enfermedad del corazón o enfermedad de las arterias coronarias, accidente cerebrovascular isquémico y hemorrágico, y enfermedad reumática del corazón); enfermedades del sistema nervioso; e infección por microorganismos patógenos (pie de atleta, varicela, resfriado común, enfermedades diarreicas, gripe, herpes
genital, paludismo, meningitis, neumonía, sinusitis, enfermedades de la piel, faringitis estreptocócica, tuberculosis, infecciones del tracto urinario, infecciones vaginales, hepatitis viral); inflamación (alergia, asma); enfermedades priónicas (por ejemplo, CJD, kuru, GSS, FFI, por sus siglas en inglés, respectivamente).
Los cánceres que se pueden evaluar por los métodos y composiciones divulgados incluyen células y células cancerosas de vejiga, sangre, hueso, médula ósea, cerebro, mama, colon, esófago, gastrointestinal, encías, cabeza, riñón, hígado, pulmón, nasofaringe, cuello, ovario, próstata, piel, estómago, testículos, lengua o útero. Además, el cáncer puede ser específicamente del siguiente tipo histológico, aunque no se limita a estos: neoplasma maligno; carcinoma; carcinoma, indiferenciado; carcinoma de células fusiformes y gigantes; carcinoma de células pequeñas; carcinoma papilar; carcinoma de células escamosas; carcinoma linfoepitelial; carcinoma de células basales; carcinoma de la pilomatriz; carcinoma de células de transición; carcinoma papilar de células de transición; adenocarcinoma; gastrinoma maligno; colangiocarcinoma; carcinoma hepatocelular; carcinoma hepatocelular y colangiocarcinoma combinados; adenocarcinoma trabecular; carcinoma quístico adenoide; adenocarcinoma en pólipo adenomatoso; adenocarcinoma, poliposis coli familiar; carcinoma sólido; tumor carcinoide maligno; adenocarcinoma branquioloalveolar; adenocarcinoma papilar; carcinoma cromófobo; carcinoma acidófilo; adenocarcinoma oxifílico; carcinoma basófilo; adenocarcinoma de células claras; carcinoma de células granulares; adenocarcinoma folicular; adenocarcinoma papilar y folicular; carcinoma esclerosante no encapsulante; carcinoma de la corteza suprarrenal; carcinoma endometrioide; carcinoma de apéndices cutáneos; adenocarcinoma apocrino; adenocarcinoma sebáceo; adenocarcinoma ceruminoso; carcinoma mucoepidermoide; cistoadenocarcinoma; cistoadenocarcinoma papilar; cistoadenocarcinoma seroso papilar; cistoadenocarcinoma mucinoso; adenocarcinoma mucinoso; carcinoma de células en anillo de sello; carcinoma de conducto infiltrante; carcinoma medular; carcinoma lobulillar; carcinoma inflamatorio; enfermedad de Paget, mamario; carcinoma de células acinares; carcinoma adenoescamoso; adenocarcinoma con metaplasia escamosa; timoma maligno; tumor del estroma ovárico, maligno; tecoma maligno; tumor maligno de células granulosas; androblastoma maligno; carcinoma de células de Sertoli; tumor maligno de células de Leydig; tumor de células lipídicas, maligno; paraganglioma maligno; paraganglioma extramamario, maligno; feocromocitoma; glomangiosarcoma; melanoma maligno; melanoma amelanótico; melanoma de extensión superficial; melanoma maligno en nevus pigmentado gigante; melanoma de células epitelioides; nevus azul, maligno; sarcoma; fibrosarcoma; histiocitoma fibroso maligno; mixosarcoma; liposarcoma; leiomiosarcoma; rabdomiosarcoma; rabdomiosarcoma embrionario; rabdomiosarcoma alveolar; sarcoma estromal; tumor mixto, maligno; tumor mixto mülleriano; nefroblastoma; hepatoblastoma; carcinosarcoma; mesenquimoma maligno; tumor de Brenner, maligno; tumor filoides, maligno; sarcoma sinovial; mesotelioma maligno; disgerminoma; carcinoma embrionario; teratoma maligno; estruma de ovarios, maligno; coriocarcinoma; mesonefroma, maligno; hemangiosarcoma; hemangioendotelioma maligno; sarcoma de Kaposi; hemangiopericitoma maligno; linfangiosarcoma; osteosarcoma; osteosarcoma yuxtacortical; condrosarcoma; condroblastoma maligno; condrosarcoma mesenquimatoso; tumor de células gigantes del hueso; sarcoma de Ewing; tumor odontogénico maligno; odontosarcoma ameloblástico; ameloblastoma maligno; fibrosarcoma ameloblástico; pinealoma maligno; cordoma; glioma maligno; ependimoma; astrocitoma; astrocitoma protoplásmico; astrocitoma fibrilar; astroblastoma; glioblastoma; oligodendroglioma; oligodendroblastoma; neuroectodérmico primitivo; sarcoma cerebeloso; ganglioneuroblastoma; neuroblastoma; retinoblastoma; tumor neurogénico olfativo; meningioma maligno; neurofibrosarcoma; neurilemoma maligno; tumor de células granulares, maligno; linfoma maligno; enfermedad de Hodgkin; linfoma de Hodgkin; paragranuloma; linfoma maligno, de linfocitos pequeños; linfoma maligno, de células grandes, difuso; linfoma maligno folicular; micosis fungoide; otros linfomas especificados no Hodgkin; histiocitosis maligna; mieloma múltiple; sarcoma de mastocitos; enfermedad inmunoproliferativa del intestino delgado; leucemia; leucemia linfoide; leucemia de células plasmáticas; eritroleucemia; leucemia de células de linfosarcoma; leucemia mieloide; leucemia basófila; leucemia eosinofílica; leucemia monocítica; leucemia de mastocitos; leucemia megacarioblástica; sarcoma mieloide; y leucemia de células pilosas. Más aún, la anergia de las células T se puede evaluar en precánceres, tales como metaplasia, displasia e hiperplasia.
Se contempla específicamente que los métodos y composiciones divulgados se puedan usar para evaluar las diferencias entre etapas de la enfermedad,tal como entre hiperplasia, neoplasia, precáncer y cáncer, o entre un tumor primario y un tumor metastásico. Una muestra de tumor o una muestra de cáncer de un paciente puede incluir células cancerosas o células sospechosas de ser cancerosas.
Más aún, se contempla que también se puedan comparar muestras con diferencias en la actividad de ciertas rutas. Estas rutas incluyen las siguientes y aquellas que involucran los siguientes factores: respuesta de anticuerpos, apoptosis, señalización de calcio/NFAT (por sus siglas en inglés), ciclo celular, migración celular, adhesión celular, división celular, citocinas y receptores de citocinas, metabolismo de fármacos, factores de crecimiento y receptores de factores de crecimiento, respuesta inflamatoria, señalización de insulina, señalización NEk-B (por sus siglas en inglés), angiogénesis, adipogénesis, adhesión celular, infección viral, infección bacteriana, senescencia, motilidad, transporte de glucosa, respuesta al estrés, oxidación, envejecimiento, extensión de telómeros, acortamiento de telómeros, transmisión neural, coagulación sanguínea, diferenciación de células madre, señalización del receptor acoplado a proteína G (GPCR, por sus siglas en inglés) y activación de p53 (por sus siglas en inglés).
Las rutas celulares que se pueden perfilar también incluyen, pero no se limitan a las siguientes: cualquier ruta de adhesión o motilidad, que incluye, pero no se limita a, las que involucran AMP cíclico, proteína cinasa A, receptores acoplados a proteínas G, adenilil ciclasa, L-selectina, E-selectina, PECAM, VCAM-1, a-actinina, paxilina, cadherinas, AKT, integrinaa, integrina-p, RAF-1, Erk, PI-3 cinasa, vinculina, metaloproteinasas de matriz, Rho GTPasas, p85, factores trefoil, profilina, FAK, MAP cinasa, Ras, caveolina, calpaína-1, calpaína-2, receptor del factor de crecimiento epidérmico, ICAM1, ICAM-2, cofilina, actina, gelsolina, RhoA, RAC1, cinasa de cadena ligera de miosina, derivado de plaquetas receptor del factor de crecimiento o ezrina (por sus siglas en inglés, respectivamente); cualquier ruta de apoptosis, que incluye, pero no se limita a, las que involucran a AKT, ligando de Fas, NFk-B, caspasa-9, PI-3 cinasa, caspasa-3, caspasa-7, ICAD, CAD, EndoG, granzima B, Bad, Bax, Bid, Bak, APAF-1, citocromo C, p53, ATM, Bcl2, PARP, Chk1, Chk2, p21, c-Jun, p73, Rad51, Mdm2, Rad50, c-Abl, BRCA-1, perforina, caspasa-4, caspasa- 8, caspasa-6, caspasa-1, caspasa-2, caspasa-10, Rho, Jun cinasa, Jun cinasa cinasa, Rip2, lamina-A, lamina-B1, lamina-B2, receptor Fas, H2O2, granzima A, Na Dp H oxidasa, HMG2, CD4, CD28, CD3, TRADD, IKK, FADD, GADD45, receptor de muerte DR3, receptor de muerte DR4/5, FLIP, APO-3, GRB2, SHC, Erk, MEK, RAF-1, AMP cíclico, proteína cinasa A, E2F, proteína de retinoblastoma, Smac/Diablo, receptor ACH, 14-3-3, FAK, SODD, receptor TNF, RIP, ciclina-D1, PCNA, Bcl-XL, PIP2, PIP3, PTEN, ATM, Cdc2, proteína cinasa C, calcineurina, IKKa, IKKp, IKKy, SOS-1, c-Fos, Trafl, Traf2, kBp o el proteasoma (por sus siglas en inglés, respectivamente); cualquier ruta de activación celular, que incluye, pero no se limita a, las que involucran la proteína cinasa A, óxido nítrico, caveolina-1, actina, calcio, proteína cinasa C, Cdc2, ciclina B, Cdc25, GRB2, proteína cinasa SRC, factores de ribosilación de ADP (ARF, fosfolipasa D, AKAP95, p68, Aurora B, CDK1, Eg7, histona h 3, PKAc, CD80, PI-3 cinasa, WASP, Arp2, Arp3, p16, p34, p20, PP2a , angiotensina, enzima convertidora de angiotensina, receptor activado por proteasa-1, receptor 4 activado por proteasa, Ras, RAF-1, PLCp, PLCy, COX-1, receptores acoplados a proteína G, fosfolipasa A2, IP3, SUMO1, SUMO 2/3, ubiquitina, Ran, Ran-GAP , Ran-GEF, p53, glucocorticoides, receptor de glucocorticoides, componentes del complejo SWI/SNF, RanBP1, RanBP2, importinas, exportinas, RCC1, c D40, ligando CD40, p38, IKKa, IKKp, NFkB, Traf2, Traf3, Traf5, Traf6, IL-4, receptor de IL-4, CDK5, factor de transcripción AP-1, CD45, CD4, receptores de las células T, MAP cinasa, factor de crecimiento nervioso, receptor del factor de crecimiento nervioso, c-Jun, c-Fos, Jun cinasa, GRB2, SOS-1, Erk-1, Erk, JAK2, STAT4, IL-12, receptor de IL-12, óxido nítrico sintasa, TYK2, IFNy, elastasa, IL-8, epitelinas, IL-2, receptor de IL-2, CD28, SMAD3, SMAD4, TGFp o receptor de TGFp (por sus siglas en inglés, respectivamente); cualquier ruta de regulación, señalización o diferenciación del ciclo celular, que incluye, pero no se limita a, las que involucran TNF, proteína cinasa SRC, Cdc2, ciclina B, GRB2, SOS-1, SHC, p68, cinasas Aurora, proteína cinasa A, proteína cinasa C, Eg7, p53, ciclinas, cinasas dependientes de ciclina, factor de crecimiento neural, factor de crecimiento epidérmico, proteína de retinoblastoma, ATF-2, ATM, ATR, AKT, CHK1, CHK2, 14-3-3, WEE1, CDC25 CDC6, proteínas del complejo de reconocimiento de origen, p15, p16, p27, p21, ABL, c-ABL, SMAD, ubiquitina, SUMO, proteínas de choque térmico, Wnt, GSK-3, angiotensina, p73, cualquier PpAR, TGFa, TGFp, p300, MDM2, GADD45, Notch, Cdc34, BRCA-1, BRCA-2, SKP1, proteasoma, CUL1, E2F, p107, hormonas esteroides, receptores de hormonas esteroides, kBa, kBp, Sin3A, proteínas de choque térmico, Ras, Rho, Erk, IKK, PI-3 cinasa, Bcl-2, Bax, PCNA, MAP cinasas, dineína , RhoA, PKAc, ciclina AMP, Fa K, PIP2, PIP3, integrinas, trombopoyetina, Fas, ligando de Fas, PLK3, MEK, JAK, STAT, acetilcolina, paxilina calcineurina, p38, importinas, exportinas, Ran, Rad50, Rad51, ADN polimerasa , ARN polimerasa, Ran-GAP, Ran-GEF, NuMA, Tpx2, RCC1, proteína Sonic Hedgehog, Crm1, Patched (Ptc-1), MPF, CaM cinasas, tubulina, actina, proteínas asociadas al cinetocoro, proteínas de unión al centrómero, telomerasa, TERT, PP2A, c-Myc, insulina, receptores de células T, receptores de células B, CBP, IKp, NEkB, RAC1, RAF-1, EPO, diacilglicerol, c-Jun, c-Fos, Jun cinasa, factores inducibles por hipoxia, GATA4, p-catenina, a-catenina, calcio, arrestina, survivina, caspasas , procaspasas, CREB, CREM, cadherinas, PECAM, corticosteroides, factores estimulantes de colonias, calpaínas, adenilil ciclasa, factores de crecimiento, óxido nítrico, receptores transmembrana, retinoides, proteínas G, canales iónicos, activadores transcripcionales, coactivadores transcripcionales, represores transcripcionales, interleucinas, vitaminas, interferones, correpresores transcripcionales, poro nuclear, nitrógeno, toxinas, proteólisis o fosforilación (por sus siglas en inglés, respectivamente); o cualquier ruta metabólica, que incluye, pero no se limita a, las que involucran la biosíntesis de aminoácidos, oxidación de ácidos grasos, biosíntesis de neurotransmisores y otras moléculas de señalización celular, biosíntesis de poliaminas, biosíntesis de lípidos y esfingolípidos, catabolismo de aminoácidos y nutrientes, síntesis de nucleótidos, eicosanoides, reacciones de transporte de electrones, degradación asociada a ER, glucólisis, fibrinólisis, formación de cuerpos cetónicos, formación de fagosomas, metabolismo del colesterol, regulación de la ingesta de alimentos, homeostasis energética, activación de protrombina, síntesis de lactosa y otros azúcares, resistencia a múltiples fármacos, biosíntesis de fosfatidilcolina, proteasoma, proteína precursora de amiloide, Rab GTPasas, síntesis de almidón, glicosilación, síntesis de fosfatidilcolina, vitaminas, ciclo del ácido cítrico, receptor de IGF-1, ciclo de la urea, transporte vesicular o rutas de salvamento (por sus siglas en inglés, respectivamente). Se contempla además que las moléculas de ácidos nucleicos divulgadas se pueden emplear en métodos de diagnóstico y terapéuticos con respecto a cualquiera de las rutas o factores anteriores. Así, en algunas realizaciones, un gen anérgico de las células T se puede expresar diferencialmente con respecto a una o más de las rutas o factores anteriores.
Los rasgos fenotípicos también incluyen características tales como longevidad, morbilidad, apariencia (por ejemplo, calvicie, obesidad), fuerza, velocidad, resistencia, fertilidad, susceptibilidad o receptividad a fármacos o tratamientos terapéuticos particulares (eficacia de los fármacos) y riesgo de toxicidad por fármacos. Las muestras que difieren en estos rasgos fenotípicos también se pueden evaluar usando los arreglos y los métodos descritos.
En ciertas realizaciones, se pueden generar perfiles de ácidos nucleicos o de ARNm para evaluar y correlacionar esos perfiles con la farmacocinética. Por ejemplo, se pueden crear y evaluar perfiles de ácidos nucleicos o de ARNm para muestras de sangre y de tumores del paciente antes de que el paciente sea tratado o durante el tratamiento para determinar si hay ácidos nucleicos o ARNm cuya expresión se correlaciona con el resultado del paciente. La identificación de ácidos nucleicos diferenciales o de un ARNm puede llevar a un ensayo de diagnóstico que los involucre y que se pueda usar para evaluar muestras de sangre y/o de tumores para determinar qué régimen farmacológico se debe proporcionar al paciente. Además, la identificación de ácidos nucleicos o de ARNm diferenciales se puede usar para identificar o seleccionar pacientes adecuados para un ensayo clínico particular. Si se determina que un perfil de ácidos nucleicos o de ARNm está correlacionado con la eficacia o la toxicidad del fármaco, esto puede ser relevante para determinar si ese
paciente es un paciente apropiado para recibir un fármaco o para una dosis particular de un fármaco.
G. Amplificación de ácidos nucleicos
PCR cuantitativa y semicuantitativa. Estos métodos de amplificación se pueden emplear para evaluar, valorar o medir el nivel de expresión del gen anérgico de las células T. La PCR semicuantitativa se usa como se describe por Murphy et al., 1993; Salvi et al., 1995. Estos métodos de amplificación pueden involucrar cebadores o pares de cebadores que sean complementarios a la secuencia por detectar.
H. Otros ensayos de ácidos nucleicos
Además del uso de arreglos y microarreglos, se contempla que se podrían emplear un número de ensayos diferentes para analizar genes, genes expresados, genes que regulan o son regulados por los mismos, sus actividades, y sus efectos. Tales ensayos incluyen, pero no se limitan a, amplificación de ácidos nucleicos, reacción en cadena de la polimerasa, PCR cuantitativa, r T-PCR, hibridación in situ, hibridación tipo Northern, ensayo de protección de hibridación (HPA, por sus siglas en inglés), ensayo de ADN ramificado (ADNb), amplificación de círculo rodante (RCA, por sus siglas en inglés), detección de hibridación de una única molécula, ensayo Invader, y/o ensayo Bridge Litigation.
I. Inmunoensayos
Como alternativa a, o en tándem con los métodos de detección de ácidos nucleicos, se pueden lisar células aisladas de muestras de pacientes o biopsias, y se pueden determinar los niveles de proteína del gen anérgico de las células T por métodos de inmunotransferencia tipo Western con anticuerpos específicos del gen anérgico de las células T. Los anticuerpos de la presente invención se pueden usar para caracterizar el contenido de proteína del gen de la anergia de las células T de tejidos o células en fluidos corporales, tales como sangre, fluido cerebroespinal, orina, fluido prostático o semen, a través de técnicas tales como RIA, ELISA e inmunotransferencia tipo Western (por sus siglas en inglés, respectivamente).
Los inmunoensayos se pueden clasificar de acuerdo con el tipo de ensayo, el método de ensayo y el método de etiquetado del punto final. Estos tres criterios principales de clasificación que tienen la mayor influencia en el rendimiento de la prueba son, i) el uso de un formato de reactivo limitado (tipo II) o excesivo (tipo I), ii) el uso de un formato homogéneo y heterogéneo, iii) el uso de un formato de ensayo con etiqueta o sin etiqueta, y la elección de la etiqueta. Se contempla que se pueden emplear todos estos tipos de inmunoensayos.
En los formatos de ensayo de tipo I, en donde el antígeno se une a un exceso de anticuerpo, el método más común es el ensayo en sándwich. En este enfoque, el primer anticuerpo (Ab de captura) en exceso se acopla a una fase sólida. Posteriormente, el antígeno unido se detecta con un segundo anticuerpo (Ab indicador) etiquetado con varios indicadores, tales como enzimas, fluoróforos, radioisótopos, partículas, etc. En este ensayo, la cantidad de anticuerpo indicador capturado en la fase sólida es directamente proporcional a la cantidad de antígeno en la muestra.
En algunas realizaciones, se contempla particularmente un ensayo ELISA. Por ejemplo, los anticuerpos contra genes anérgicos de células T se pueden inmovilizar sobre una superficie seleccionada, por ejemplo, una superficie tal como un pozo de microtitulación, una membrana, un filtro, una perla o una tira reactiva. Después de lavar para remover el material adsorbido de forma incompleta, es deseable unir o recubrir la superficie con un agente no específico que se sabe es antigénicamente neutral con respecto a la muestra de prueba, por ejemplo, albúmina de suero bovino (BSA, por sus siglas en inglés), caseína o soluciones de leche en polvo. Esto permite el bloqueo de sitios de adsorción no específicos en la superficie de inmovilización y, por lo tanto, reduce el fondo causado por la unión no específica del anticuerpo al antígeno en la superficie.
Después de la unión del anticuerpo a la superficie y al recubrimiento, la superficie se expone a la muestra de tumor lisado, sangre, plasma sanguíneo, suero sanguíneo, orina, fluido prostático o semen del paciente. Después de la formación de inmunocomplejos específicos entre antígenos en la sangre y el anticuerpo, y el subsecuente lavado, se puede determinar la ocurrencia e incluso la cantidad de formación de inmunocomplejos sometiendo los mismos a un segundo anticuerpo con especificidad por el antígeno. Las condiciones apropiadas incluyen preferiblemente la dilución de la muestra con diluyentes tales como BSA, gamma globulina bovina (BGG, por sus siglas en inglés) y solución amortiguadora salina de fosfato (PBS, por sus siglas en inglés)/Tween. Estos agentes adicionados también tienden a ayudar en la reducción de un fondo no específicos. Posteriormente, se deja incubar el anticuerpo de detección por de aproximadamente 2 a aproximadamente 4 horas, a temperaturas preferiblemente del orden de aproximadamente 25 °C a aproximadamente 27 °C. Después de la incubación, la superficie se lava para remover el material no inmunocomplejado. Un procedimiento de lavado preferido incluye el lavado con una solución tal como PBS/Tween o un amortiguador de borato.
Para proporcionar un medio de detección, el segundo anticuerpo puede tener una etiqueta asociada, por ejemplo, una enzima que generará un desarrollo de color tras la incubación con un sustrato cromogénico apropiado. Así, por ejemplo, se deseará poner en contacto e incubar el segundo anticuerpo por un período de tiempo y bajo condiciones que favorezcan el desarrollo de la formación de inmunocomplejos (por ejemplo, incubación por 2 horas a temperatura ambiente en una solución con PBS, tal como PBS/ Tween).
Después de la incubación con el segundo anticuerpo y subsecuente al lavado para remover el material no unido, se puede cuantificar la cantidad de la etiqueta (por ejemplo, por incubación con un sustrato cromogénico tal como urea y púrpura de bromocresol o ácido 2,2'-azino-di-(3-etilbenzotiazolina)-6-sulfónico (ABTS, por sus siglas en inglés) y peróxido de hidrógeno en el caso de la peroxidasa como etiqueta enzimática). Posteriormente, se logra la cuantificación midiendo la etiqueta, por ejemplo, el grado de generación de color, por ejemplo, usando un espectrofotómetro de espectro visible.
Otras posibles etiquetas incluyen radioetiquetas, etiquetas fluorescentes, colorantes y moléculas quimioluminiscentes (por ejemplo, luciferasa).
En los formatos de ensayo de tipo II, se usa una cantidad limitada de anticuerpo (insuficiente para unirse a todo el antígeno) una cantidad prefijada de antígeno etiquetado compite con el antígeno no etiquetado en la muestra de prueba por un número limitado de sitios de unión de anticuerpos. La concentración del antígeno no etiquetado en la muestra se puede determinar a partir de la porción de antígeno etiquetado que se une al anticuerpo. Dado que la mayoría de las moléculas de analitos no son lo suficientemente grandes para proporcionar dos epítopos diferentes en este método, la respuesta será inversamente proporcional a la concentración de antígeno desconocida.
El uso de ensayos competitivos o inmunométricos requiere diferenciar la etiqueta unida de la libre. Esto se puede archivar separando la etiqueta unida de la libre usando un medio para remover el anticuerpo (heterogéneo) o modulando la señal de la etiqueta cuando el antígeno está unido al anticuerpo en comparación con cuando está libre (homogéneo).
La mayoría de los inmunoensayos en fase sólida pertenecen a la categoría de ensayo heterogéneo. Hay muchas formas de separar la etiqueta unida de la libre, tal como la precipitación del anticuerpo, métodos cromatográficos y el anticuerpo acoplado en fase sólida. Los ensayos homogéneos no requieren ningún paso de separación para distinguir el anticuerpo unido al antígeno del anticuerpo libre. Tiene una ventaja en la automatización y, por lo general, es más rápido, más fácil de realizar y más rentable, pero su especificidad y sensibilidad son menores.
Poner en contacto la muestra biológica elegida con el primer anticuerpo bajo condiciones efectivas y por un período de tiempo suficiente para permitir la formación de complejos inmunitarios (complejos inmunitarios primarios) generalmente consiste simplemente en adicionar la composición de anticuerpos a la muestra e incubar la mezcla por un período de tiempo lo suficientemente largo para que los anticuerpos formen inmunocomplejos con, es decir, se unan, a cualquier complejo de anti proteínas de anergia de las células T. Después de este tiempo, la composición de la muestra y el anticuerpo, tal como una sección de tejido, una placa de ELISA, una transferencia puntual o una inmunotransferencia tipo Western, generalmente se lavará para remover cualquier especie de anticuerpo no unido específicamente, permitiendo que solamente se detecten aquellos anticuerpos que se unen específicamente dentro de los inmunocomplejos primarios.
En general, la detección de la formación de inmunocomplejos es bien conocida en la técnica y se puede lograr por la aplicación de numerosos enfoques. Estos métodos generalmente se basan en la detección de una etiqueta o marcador, tales como cualquiera de esas etiquetas radiactivas, fluorescentes, biológicas y enzimáticas. Las patentes de EE. UU. relativas al uso de tales etiquetas incluyen las patentes de EE. UU. No. 3,817,837; 3,850,752; 3,939,350; 3,996,345; 4,277,437; 4,275,149 y 4,366,241. Por supuesto, se pueden encontrar ventajas adicionales por el uso de un ligando de unión secundario tal como un segundo anticuerpo y/o una arreglo de unión de ligando de biotina/avidina, como se conoce en la técnica. Todos los ensayos anteriores para detectar inmunocomplejos se basan en complejos autólogos generados por los propios anticuerpos y antígenos del paciente. La presente invención es diferente en que los ensayos de la presente invención detectan inmunocomplejos como resultado de un enfoque terapéutico.
El antígeno, anticuerpo o complejo antígeno:anticuerpo empleado en la detección se puede enlazar a una etiqueta detectable, en donde simplemente se detectaría esta etiqueta, permitiendo así determinar la cantidad de los inmunocomplejos primarios en la composición. Alternativamente, el primer anticuerpo que se une dentro de los inmunocomplejos primarios se puede detectar por medio de un segundo ligando de unión que tiene afinidad de unión por el anticuerpo. En estos casos, el segundo ligando de unión se puede unir a una etiqueta detectable. El segundo ligando de unión es a menudo un anticuerpo, que por lo tanto se puede denominar anticuerpo "secundario". Los inmunocomplejos primarios se ponen en contacto con el ligando de unión secundario etiquetado, o anticuerpo, bajo condiciones efectivas y por un período de tiempo suficiente para permitir la formación de inmunocomplejos secundarios. Posteriormente, los inmunocomplejos secundarios generalmente se lavan para remover cualquier anticuerpo o ligando secundario etiquetado no unido específicamente, y posteriormente se detecta la etiqueta restante en los inmunocomplejos secundarios.
Otros métodos incluyen la detección de inmunocomplejos primarios por un enfoque de dos pasos. Un segundo ligando de unión, tal como un anticuerpo, que tiene afinidad de unión por el anticuerpo, se usa para formar inmunocomplejos secundarios, como se describió anteriormente. Después del lavado, los inmunocomplejos secundarios se ponen en contacto con un tercer ligando de unión o anticuerpo que tiene afinidad de unión por el segundo anticuerpo, nuevamente bajo condiciones efectivas y por un período de tiempo suficiente para permitir la formación de inmunocomplejos (inmunocomplejos terciarios). El tercer ligando o anticuerpo se une a una etiqueta detectable, lo que permite la detección de los inmunocomplejos terciarios así formados. Este sistema puede proporcionar una amplificación de señal si se desea.
Como se detalló anteriormente, los inmunoensayos, en su sentido más simple y/o directo, son los ensayos de unión.
Ciertos inmunoensayos preferidos son los varios tipos de ensayos inmunoabsorbentes enlazados a enzimas (ELISA) y/o radioinmunoensayos (RIA), conocidos en la técnica. La detección inmunohistoquímica usando secciones de tejido también es particularmente útil. Sin embargo, se apreciará fácilmente que la detección no se limita a tales técnicas, y/o también se pueden usar inmunotransferencias tipo Western, inmunotransferencias por puntos, análisis de FACS, y/o similares.
Los inmunoensayos abarcados por la presente invención incluyen, pero no se limitan a, los descritos en la patente de EE.UU. No. 4,367,110 (ensayo sándwich de anticuerpo monoclonal doble), y la patente de EE.UU. No. 4,452,901 (inmunotransferencia tipo Western). Otros ensayos incluyen inmunoprecipitación de ligandos etiquetados e inmunocitoquímica, tanto in vitro como in vivo.
Los inmunoensayos generalmente son ensayos de unión. Ciertos inmunoensayos útiles son los varios tipos de ensayos inmunoabsorbentes enlazados a enzimas (ELISA) y/o radioinmunoensayos (RIA), conocidos en la técnica. La detección inmunohistoquímica usando secciones de tejido también es particularmente útil.
En un ejemplo de ELISA, los anticuerpos se inmovilizan en una superficie seleccionada, tal como un pozo en una placa de microtitulación de poliestireno, una tira reactiva o un soporte de columna. Posteriormente, se adiciona a los pozos una composición de prueba que se sospeche que contiene el antígeno deseado, tal como una muestra clínica. Después de la unión y el lavado para remover los inmunocomplejos unidos de forma no específica, se puede detectar el antígeno unido. La detección generalmente se logra por la adición de otro anticuerpo, específico para el antígeno deseado, que está enlazado a una etiqueta detectable. Este tipo de ELISA se conoce como "ELISA sándwich". La detección también se puede lograr por la adición de un segundo anticuerpo específico para el antígeno deseado, seguido de la adición de un tercer anticuerpo que tiene afinidad de unión por el segundo anticuerpo, estando el tercer anticuerpo unido a una etiqueta detectable.
Los expertos en la técnica conocen variaciones de las técnicas de ELISA. En una de tales variaciones, las muestras sospechosas de contener el antígeno deseado se inmovilizan sobre la superficie del pozo y posteriormente se ponen en contacto con los anticuerpos de la invención. Después de la unión y el lavado apropiado, se detectan los inmunocomplejos unidos. Cuando los anticuerpos específicos de antígeno iniciales están enlazados a una etiqueta detectable, los inmunocomplejos se pueden detectar directamente. De nuevo, los inmunocomplejos se pueden detectar usando un segundo anticuerpo que tiene afinidad de unión por el primer anticuerpo específico de antígeno, estando el segundo anticuerpo unido a una etiqueta detectable.
Los ensayos ELISA de competencia también son posibles, en donde las muestras de prueba compiten por la unión con cantidades conocidas de antígenos o anticuerpos etiquetados. La cantidad de especies reactivas en la muestra desconocida se determina mezclando la muestra con las especies etiquetadas conocidas antes o durante la incubación con pozos recubiertos. La presencia de especies reactivas en la muestra actúa para reducir la cantidad de especies etiquetadas disponibles para unirse al pozo y, por lo tanto, reduce la señal final.
Independientemente del formato empleado, los ensayos ELISA tienen ciertos atributos en común, tales como el recubrimiento, la incubación o la unión, el lavado para remover las especies no unidas específicamente, y la detección de los inmunocomplejos unidos. Estos se describen a continuación.
El antígeno o los anticuerpos también se pueden unir a un soporte sólido, tal como en forma de placa, perlas, tira reactiva, membrana o matriz de columna, y la muestra que se va a analizar se aplica al antígeno o anticuerpo inmovilizado. Al recubrir una placa con antígeno o anticuerpo, generalmente se incubarán los pozos de la placa con una solución del antígeno o anticuerpo, ya sea durante la noche o por un período específico. Posteriormente, se lavarán los pozos de la placa para remover el material adsorbido de forma incompleta. Cualquier superficie disponible restante de los pozos se "recubre" con una proteína no específica que es antigénicamente neutra con respecto a los antisueros de prueba. Estos incluyen albúmina de suero bovino (BSA), caseína y soluciones de leche en polvo. El recubrimiento permite el bloqueo de sitios de adsorción no específicos en la superficie de inmovilización y, por lo tanto, reduce el fondo causado por la unión no específica de antisueros a la superficie.
En los ensayos ELISA, es más habitual usar un medio de detección secundario o terciario en lugar de un procedimiento directo. Así, después de la unión del antígeno o anticuerpo al pozo, el recubrimiento con un material no reactivo para reducir el fondo y el lavado para remover el material no unido, la superficie inmovilizadora se pone en contacto con la muestra clínica o biológica que se analizará bajo condiciones efectivas para permitir formación de inmunocomplejos (antígeno/anticuerpo). La detección del inmunocomplejo requiere entonces un ligando o anticuerpo de unión secundario etiquetado, o un ligando o anticuerpo de unión secundario junto con un anticuerpo terciario etiquetado o un tercer ligando de unión.
"Bajo condiciones efectivas para permitir la formación de inmunocomplejos (antígeno/anticuerpo)" significa que las condiciones generalmente incluyen la dilución de los antígenos y anticuerpos con soluciones como BSA, gamma globulina bovina (BGG) y solución amortiguadora salina de fosfato (PBS)/Tween (polisorbato). Estos agentes adicionados también tienden a ayudar en la reducción de un fondo no específico.
Las condiciones adecuadas también significan que la incubación se realiza a una temperatura y por un período de tiempo
suficiente para permitir una unión efectiva. Los pasos de incubación son típicamente de aproximadamente 1 a 2 a 4 horas, a temperaturas que pueden ser del orden de 25 °C a 27 °C, o pueden ser durante la noche a aproximadamente 4 °C o similar.
Después de seguir todos los pasos de incubación en un ensayo ELISA, la superficie de contacto se lava para remover el material no complejado. El lavado a menudo incluye lavar con una solución de PBS/Tween o un amortiguador de borato. Después de la formación de inmunocomplejos específicos entre la muestra de prueba y el material unido originalmente, y el subsecuente lavado, se puede determinar la aparición de incluso cantidades mínimas de inmunocomplejos.
Para proporcionar un medio de detección, el segundo o tercer anticuerpo tendrá una etiqueta asociada para permitir la detección. En algunas realizaciones, esta será una enzima que generará el desarrollo de color tras la incubación con un sustrato cromogénico apropiado. Así, por ejemplo, se deseará poner en contacto e incubar el primer o segundo complejo inmunitario con un anticuerpo conjugado con ureasa, glucosa oxidasa, fosfatasa alcalina o peroxidasa de hidrógeno por un período de tiempo y bajo condiciones que favorezcan el desarrollo de una formación adicional de complejos inmunitarios, por ejemplo, incubación por 2 horas a temperatura ambiente en una solución que contiene PBS, tal como PBS/Tween.
Después de la incubación con el anticuerpo etiquetado y el subsecuente lavado para remover el material no unido, se cuantifica la cantidad de etiqueta, por ejemplo, por incubación con un sustrato cromogénico, tal como urea y púrpura de bromocresol, o ácido 2,2'-azino-di-(3-etilbenzotiazolina- 6-sulfónico (ABTS), y H2O2, en el caso de la peroxidasa como etiqueta de la enzima. Posteriormente se logra la cuantificación midiendo el grado de generación de color, por ejemplo, usando un espectrofotómetro de espectros visibles.
Alternativamente, la etiqueta puede ser quimioluminiscente. El uso de dichas etiquetas se describe en las patentes de EE.UU. No. 5,310,687, 5,238,808 y 5,221,605.
También se contempla que los reactivos anteriores se puedan empaquetar en un kit que se puede producir comercialmente para medir los antígenos solubles, anticuerpos o complejos anticuerpo:antígeno descritos en la presente.
J. Anticuerpos y moléculas similares a anticuerpos
En ciertos aspectos, se pueden obtener o producir uno o más anticuerpos o moléculas similares a anticuerpos (por ejemplo, polipéptidos que comprenden dominios CDR de anticuerpos) que tienen una especificidad por un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (Cd 74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). Estos anticuerpos se pueden usar en varias aplicaciones terapéuticas o de diagnóstico descritas en la presente.
Como se usa en la presente, el término "anticuerpo" pretende referirse ampliamente a cualquier agente de unión inmunológica, tal como IgG, IgM, IgA, IgD e IgE (por sus siglas en inglés, respectivamente), así como a polipéptidos que comprenden dominios CDR de anticuerpos que conservan la actividad de unión al antígeno. Por lo tanto, el término "anticuerpo" se usa para referirse a cualquier molécula similar a un anticuerpo que tiene una región de unión a antígeno e incluye fragmentos de anticuerpos como Fab', Fab, F(ab')2 (por sus siglas en inglés), anticuerpos de dominio único (DAB, por sus siglas en inglés), Fv (por sus siglas en inglés), scFv (Fv de cadena sencilla, por sus siglas en inglés), y polipéptidos con CDR de anticuerpos, dominios de andamio que despliegan las CDR (por ejemplo, anticalinas) o un nanocuerpo. Por ejemplo, el nanocuerpo puede ser un VHH (por sus siglas en inglés) específico de antígeno (por ejemplo, un VHH recombinante) de una IgG2 o IgG3 de camélido, o un marco que despliega CDR de tal Ig de camélido. Las técnicas para preparar y usar varios constructos y fragmentos basados en anticuerpos son bien conocidas en la técnica. Los medios para preparar y caracterizar anticuerpos también son bien conocidos en la técnica (ver, por ejemplo, Antibodies: A Laboratory Manual, Cold Spring Harbor Laboratory, 1988).
También se contemplan "minianticuerpos" o "minicuerpos" para su uso con las realizaciones. Los minicuerpos son cadenas polipeptídicas de scFv que incluyen dominios de oligomerización en su C-terminal, separados del scFv por una región bisagra. Pack et al., (1992). El dominio de oligomerización comprende a-hélices autoasociables, por ejemplo, cremalleras de leucina, que se pueden estabilizar aún más por puentes disulfuro adicionales. El dominio de oligomerización está diseñado para ser compatible con el plegamiento vectorial a través de una membrana, un proceso pensado para facilitar el plegamiento in vivo del polipéptido en una proteína de unión funcional. Generalmente, los minicuerpos se producen usando métodos recombinantes bien conocidos en la técnica. Ver, por ejemplo, Pack et al., (1992); Cumber et al., (1992).
Los peptidomiméticos de unión similares a anticuerpos también se contemplan en las realizaciones. Liu et al., (2003) describen "peptidomiméticos de unión similares a anticuerpos" (ABiP, por sus siglas en inglés), que son péptidos que actúan como anticuerpos reducidos y tienen ciertas ventajas de una vida media sérica más prolongada, así como métodos de síntesis menos engorrosos.
Los andamios alternativos para los péptidos de unión a antígeno, tales como las CDR, también están disponibles y se pueden usar para generar moléculas de unión para un producto génico de anergia de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), de acuerdo con las realizaciones. Generalmente, un experto en la técnica sabe cómo determinar el tipo de andamio de proteína sobre el cual injertar como mínimo una de las CDR que surgen del anticuerpo original. Más particularmente, se sabe que para ser seleccionados, tales andamios deben cumplir el mayor número de criterios como sigue (Skerra, 2000): buena conservación filogenética; estructura tridimensional conocida (tal como, por ejemplo, por cristalografía, espectroscopía de NMR (por sus siglas en inglés) o cualquier otra técnica conocida por un experto en la técnica); tamaño pequeño; pocas o ninguna modificación postranscripcional; y/o fácil de producir, expresar y purificar.
El origen de tales andamios proteicos puede ser, pero no se limita a, las estructuras seleccionadas entre: fibronectina y preferiblemente fibronectina tipo III dominio 10, lipocalina, anticalina (Skerra, 2001), proteína Z derivada del dominio B de la proteína A de Staphylococcus aureus, tiorredoxina A o proteínas con un motivo repetido como la "repetición de anquirina" (Kohl et al., 2003), la "repetición de armadillo", la "repetición rica en leucina", y la "repetición de tetratricopéptido". Por ejemplo, las anticalinas o los derivados de la lipocalina son un tipo de proteínas de unión que tienen afinidades y especificidades por varias moléculas objetivo y se pueden usar como moléculas de unión para un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (Cd 74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1). Estas proteínas se describen en las publicaciones de patentes de EE. UU. No. 20100285564, 20060058510, 20060088908, 20050106660, y la publicación PCT No. WO2006/056464.
Los andamios derivados de toxinas tales como, por ejemplo, toxinas de escorpiones, insectos, plantas, moluscos, etc., y las proteínas inhibidoras de la NO sintasa neuronal (PIN, por sus siglas en inglés) también se pueden usar en ciertos aspectos.
Se reconoce que los anticuerpos monoclonales (mAb) tienen ciertas ventajas, por ejemplo, reproducibilidad y producción a gran escala. Las realizaciones incluyen anticuerpos monoclonales de origen humano, murino, de mono, de rata, de hámster, de conejo y de pollo.
También se contemplan anticuerpos "humanizados", como son los anticuerpos quiméricos de ratón, rata u otra especie, que tienen dominios de región constante y/o variable humana, anticuerpos biespecíficos, anticuerpos recombinantes y modificados genéticamente, y fragmentos de los mismos. Como se usa en la presente, el término inmunoglobulina "humanizada" se refiere a una inmunoglobulina que comprende una región marco humana y una o más CDR de una inmunoglobulina no humana (usualmente de ratón o rata). La inmunoglobulina no humana que proporciona las CDR se denomina "donadora" y la inmunoglobulina humana que proporciona el marco se denomina "aceptora". Un "anticuerpo humanizado" es un anticuerpo que comprende una cadena ligera humanizada y una inmunoglobulina de cadena pesada humanizada.
1. Métodos para generar anticuerpos
Los métodos para generar anticuerpos (por ejemplo, anticuerpos monoclonales y/o anticuerpos monoclonales) son conocidos en la técnica. Brevemente, se prepara un anticuerpo policlonal inmunizando a un animal con un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (Cd 74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), o una porción del mismo de acuerdo con las realizaciones, y recolectando antisueros de ese animal inmunizado.
Se puede usar una amplia gama de especies animales para la producción de antisueros. Típicamente, el animal usado para la producción de antisueros es un conejo, un ratón, una rata, un hámster, un cobayo, o una cabra. La elección del animal se puede decidir sobre la facilidad de manipulación, los costos o la cantidad deseada de sueros, como lo sabrá un experto en la técnica. Se apreciará que los anticuerpos también se pueden producir transgénicamente a través de la generación de un mamífero o planta que es transgénico para las secuencias de cadena pesada y ligera de inmunoglobulina de interés y la producción del anticuerpo en una forma recuperable a partir del mismo. En relación con la producción transgénica en mamíferos, los anticuerpos se pueden producir y recuperar de la leche de cabras, vacas u otros mamíferos. Ver, por ejemplo, las patentes de e E.UU. No. 5,827,690, 5,756,687, 5,750,172, y 5,741,957.
Como también es bien conocido en la técnica, la inmunogenicidad de una composición inmunógena particular se puede potenciar por el uso de estimuladores no específicos de la respuesta inmunitaria, conocidos como adyuvantes. Los adyuvantes adecuados incluyen cualquier compuesto inmunoestimulador aceptable, tales como citocinas, quimiocinas, cofactores, toxinas, plasmodios, composiciones sintéticas o vectores que codifican tales adyuvantes.
Los adyuvantes que se pueden usar de acuerdo con las realizaciones incluyen, pero no se limitan a, IL-1, IL-2, IL-4, IL-7, IL-12, interferón, GMCSP, BCG, hidróxido de aluminio, compuestos MDP, tales como thur-MDP y nor-MDP, CGP (MTP-PE), lípido A y monofosforil lípido A (MPL), (por sus siglas en inglés, respectivamente). También se contempla RIBI (por sus siglas en inglés), que contiene tres componentes extraídos de bacterias, MPL, dimicolato de trehalosa (TDM, por sus siglas en inglés) y esqueleto de pared celular (CWS, por sus siglas en inglés) en una emulsión de escualeno al 2%/Tween 80. Incluso se pueden usar antígenos del MHC. Los adyuvantes ejemplares pueden incluir el adyuvante completo de Freund (un estimulador no específico de la respuesta inmunitaria que contiene Mycobacterium tuberculosis muerto), adyuvantes incompletos de Freund y/o el adyuvante de hidróxido de aluminio.
Además de los adyuvantes, puede ser conveniente coadministrar modificadores de la respuesta biológica (BRM, por sus siglas en inglés), que se ha mostrado que regulan positivamente la inmunidad de las células T o regulan negativamente la actividad de las células supresoras. Tales BRM incluyen, pero no se limitan a, cimetidina (CIM, por sus siglas en inglés; 1200 mg/d) (Smith/Kline, PA); dosis bajas de ciclofosfamida (CYP, por sus siglas en inglés; 300 mg/m2) (Johnson/ Mead, NJ), citocinas como interferón, IL-2 o IL-12, o genes que codifican proteínas involucradas en funciones auxiliares inmunitarias, tal como B-7 (por sus siglas en inglés).
La cantidad de composición de inmunógeno usada en la producción de anticuerpos varía según la naturaleza del inmunógeno así como del animal usado para la inmunización. Se puede usar una variedad de vías para administrar el inmunógeno que incluyen pero no se limitan a, subcutánea, intramuscular, intradérmica, intraepidérmica, intravenosa e intraperitoneal. La producción de anticuerpos se puede controlar tomando muestras de sangre del animal inmunizado en varios puntos después de la inmunización.
También se puede administrar una segunda dosis de refuerzo (por ejemplo, proporcionada en una inyección). El proceso de refuerzo y titulación se repite hasta que se logra un título adecuado. Cuando se obtiene un nivel deseado de inmunogenicidad, el animal inmunizado se puede sangrar y el suero se puede aislar y almacenar, y/o el animal se puede usar para generar mAb.
Para la producción de anticuerpos policlonales de conejo, se puede sangrar al animal a través de una vena de la oreja o, alternativamente, por punción cardíaca. La sangre extraída se deja coagular y posteriormente se centrifuga para separar los componentes del suero de las células enteras y los coágulos de sangre. El suero se puede usar tal cual para diversas aplicaciones o bien la fracción de anticuerpo deseada se puede purificar por métodos bien conocidos, tales como la cromatografía de afinidad usando otro anticuerpo, un péptido unido a una matriz sólida o usando, por ejemplo, cromatografía de proteína A o proteína G, entre otros.
Los mAb se pueden preparar fácilmente por el uso de técnicas bien conocidas, como las que se ejemplifican en la patente de EE.UU. 4,196,265. Típicamente, esta técnica involucra inmunizar a un animal adecuado con una composición inmunógena seleccionada, por ejemplo, una proteína, polipéptido, péptido o dominio purificado o parcialmente purificado, ya sea una composición de tipo silvestre o mutante. La composición inmunizante se administra de una manera efectiva para estimular las células productoras de anticuerpos.
Los métodos para generar anticuerpos monoclonales (mAb) generalmente comienzan de la misma manera que aquellos para preparar anticuerpos policlonales. En algunas realizaciones, se usan roedores tales como ratones y ratas para generar anticuerpos monoclonales. En algunas realizaciones, se usan células de conejo, oveja o rana para generar anticuerpos monoclonales. El uso de ratas es bien conocido y puede proporcionar ciertas ventajas (Goding, 1986, p. 60 61). Los ratones (por ejemplo, ratones BALB/c, por sus siglas en inglés) se usan rutinariamente, y generalmente dan un alto porcentaje de fusiones estables.
A los animales se les inyecta un antígeno, generalmente como se describe anteriormente. El antígeno se puede mezclar con un adyuvante, tales como el adyuvante completo o incompleto de Freund. Las administraciones de refuerzo con el mismo antígeno o ADN que codifica el antígeno pueden ocurrir en intervalos de aproximadamente dos semanas.
Después de la inmunización, las células somáticas con potencial para producir anticuerpos, específicamente los linfocitos B (células B), se seleccionan para su uso en el protocolo de generación de mAb. Estas células se pueden obtener a partir de biopsias de bazo, amígdalas o ganglios linfáticos, o de una muestra de sangre periférica. En general, las células del bazo son una fuente rica de células productoras de anticuerpos que se encuentran en la etapa de división plasmoblástica. Típicamente, las células de sangre periférica se pueden obtener fácilmente, ya que la sangre periférica es fácilmente accesible.
En algunas realizaciones, se habrá inmunizado un panel de animales y se extraerá el bazo de un animal con el título de anticuerpos más alto y se obtendrán los linfocitos del bazo, homogeneizando el bazo con una jeringa. Típicamente, un bazo de un ratón inmunizado contiene aproximadamente 5 x 107 a 2 x 108 linfocitos.
Los linfocitos B productores de anticuerpos del animal inmunizado se fusionan posteriormente con células de una célula de mieloma inmortal, generalmente una de la misma especie que el animal que se inmunizó. Las líneas celulares de mieloma adecuadas para su uso en procedimientos de fusión que producen hibridomas preferiblemente no producen anticuerpos, tienen una alta eficiencia de fusión, y deficiencias enzimáticas que las hacen incapaces de crecer en ciertos medios selectivos que sostienen solamente el crecimiento de las células fusionadas deseadas (hibridomas).
Se puede usar cualquiera de un número células de mieloma, como saben los expertos en la técnica (Goding, p. 65-66, 1986; Campbell, p. 75-83, 1984). Por ejemplo, cuando el animal inmunizado es un ratón, se puede usar P3 X63/Ag8, X63 Ag8.653, NS1/1.Ag 4 1, Sp2/0 Ag14, FO, NSO/U, MPC 11, MPC11 X45 GTG 1.7 y S194 /5XXO Bul (por sus siglas en inglés, respectivamente); para ratas, se puede usar R210.RCY3, Y3 Ag 1.2.3, IR983f y 4B210; y U 266, GM1500 GRG2, LICR LON HMy2 y UC7296 (por sus siglas en inglés, respectivamente), que son todos útiles en relación con las fusiones de células humanas. Ver Yoo et al., (2002), para una discusión de los sistemas de expresión del mieloma.
Una célula de mieloma murino es la línea celular de mieloma NS-1 (por sus siglas en inglés, también denominada P3-NS-1-Ag4-1), que está fácilmente disponible en el depósito de células mutantes genéticas humanas del NIGMS (por sus siglas en inglés) solicitando el número de depósito de línea celular GM3573. Otra línea celular de mieloma de ratón que se puede usar es la línea celular no productora SP2/0 de mieloma murino de ratón resistente a 8-azaguanina.
Los métodos para generar híbridos de células de bazo o de ganglios linfáticos productores de anticuerpos y células de mieloma usualmente comprenden mezclar células somáticas con células de mieloma en una proporción de 2:1, aunque la proporción puede variar de aproximadamente 20:1 a aproximadamente 1:1, respectivamente, en el presencia de un agente o agentes (químicos o eléctricos) que promueven la fusión de las membranas celulares. Los métodos de fusión que usan el virus Sendai han sido descritos por Kohler and Milstein (1975; 1976), y los que usan polietilenglicol (PEG, por sus siglas en inglés), tal como PEG al 37% (v/v), por Gefter et al., (1977). El uso de métodos de fusión eléctricamente inducida también es apropiado (Goding, p. 71-74, 1986).
Los procedimientos de fusión generalmente producen híbridos viables a bajas frecuencias, alrededor de 1 x 10'6 a 1 x 10 8 Sin embargo, esto no plantea un problema, ya que los híbridos fusionados viables se diferencian de las células originales no fusionadas (particularmente las células de mieloma no fusionadas que normalmente continuarían dividiéndose indefinidamente) cultivándolas en un medio selectivo. El medio selectivo es generalmente uno que contiene un agente que bloquea la síntesis de novo de nucleótidos en los medios de cultivo de tejidos. Los agentes ejemplares y preferidos son la aminopterina, el metotrexato y la azaserina. La aminopterina y el metotrexato bloquean la síntesis de novo de tanto purinas como pirimidinas, mientras que la azaserina bloquea solamente la síntesis de purinas. Cuando se usa aminopterina o metotrexato, el medio se complementa con hipoxantina y timidina como fuente de nucleótidos (medio HAT, por sus siglas en inglés). Cuando se usa azaserina, el medio se complementa con hipoxantina.
El medio de selección preferido es HAT. Solamente las células capaces de operar rutas de recuperación de nucleótidos pueden sobrevivir en el medio HAT. Las células de mieloma son defectuosas en enzimas clave de la ruta de salvamiento, por ejemplo, hipoxantina fosforribosil transferasa (HPRT, por sus siglas en inglés), y no pueden sobrevivir. Las células B pueden operar esta ruta, pero tienen una vida útil limitada en cultivo y generalmente mueren en aproximadamente dos semanas. Por lo tanto, las células que pueden sobrevivir en los medios selectivos solamente son los híbridos formados a partir del mieloma y las células B.
Este cultivo proporciona una población de hibridomas a partir de la cual se seleccionan hibridomas específicos. Típicamente, la selección de hibridomas se realiza cultivando las células por dilución de un único clon en placas de microtitulación, seguido de la prueba de los sobrenadantes clonales individuales (después de aproximadamente dos o tres semanas) para determinar la reactividad deseada. El ensayo debe ser sensible, simple y rápido, tal como los radioinmunoensayos, inmunoensayos enzimáticos, ensayos de citotoxicidad, ensayos de placas, ensayos de inmunounión de puntos, y similares.
Posteriormente, los hibridomas seleccionados se diluirían en serie y se clonarían en líneas celulares productoras de anticuerpos individuales, clones que posteriormente se pueden propagar indefinidamente para proporcionar mAb. Las líneas celulares se pueden explotar para la producción de mAb de dos formas básicas. En primer lugar, se puede inyectar una muestra del hibridoma (a menudo en la cavidad peritoneal) en un animal histocompatible al tipo que se usó para proporcionar las células somáticas y de mieloma para la fusión original (por ejemplo, un ratón singénico). Opcionalmente, los animales se ceban con un hidrocarburo, especialmente aceites tal como pristano (tetrametilpentadecano) antes de la inyección. El animal inyectado desarrolla tumores que secretan el anticuerpo monoclonal específico producido por el híbrido de células fusionadas. Los fluidos corporales del animal, tales como el suero o el fluido de ascitis, se pueden aprovechar para proporcionar mAb en altas concentraciones. En segundo lugar, las líneas celulares individuales se podrían cultivar in vitro, en donde los mAb se secretan de forma natural en el medio de cultivo del que se pueden obtener fácilmente en altas concentraciones.
Además, la expresión de anticuerpos (u otros restos de los mismos) a partir de líneas celulares de producción se puede potenciar usando una serie de técnicas conocidas. Por ejemplo, los sistemas de expresión génica de glutamina sintetasa y DHFR (por sus siglas en inglés) son enfoques comunes para potenciar la expresión bajo ciertas condiciones. Los clones
de células de alta expresión se pueden identificar usando técnicas convencionales, tales como la clonación de dilución limitada y la tecnología Microdrop. El sistema GS (por sus siglas en inglés) se analiza total o parcialmente en relación con las patentes europeas No. 0216846, 0256055 y 032399,7 y la solicitud de patente europea No. 89303964.4.
Los mAb producidos por cualquier medio se pueden purificar además, si se desea, usando filtración, centrifugación y varios métodos cromatográficos, tales como HPLC o cromatografía de afinidad. Los fragmentos de los anticuerpos monoclonales se pueden obtener a partir de los anticuerpos monoclonales así producidos por métodos que incluyen digestión con enzimas, tales como pepsina o papaína, y/o por escisión de puentes disulfuro por reducción química. Alternativamente, los fragmentos de anticuerpos monoclonales se pueden sintetizar usando un sintetizador de péptidos automatizado.
También se contempla que se puede usar un enfoque de clonación molecular para generar anticuerpos monoclonales. En una realización, las bibliotecas de fagémidos de inmunoglobulina combinatoria se preparan a partir de ARN aislado del bazo del animal inmunizado, y los fagémidos que expresan los anticuerpos apropiados se seleccionan por escaneo usando células que expresan el antígeno y células de control. Las ventajas de este enfoque sobre las técnicas de hibridoma convencionales son que se pueden producir y cribar aproximadamente 104 veces más anticuerpos en una única ronda, y que se generan nuevas especificidades por la combinación de cadenas H y L, lo que aumenta aún más la posibilidad de encontrar anticuerpos apropiados.
Otra realización divulgada se refiere a la producción de anticuerpos, por ejemplo, como se encuentra en la patente de EE. UU. No. 6,091,001, que describe métodos para producir una célula que expresa un anticuerpo a partir de una secuencia genómica de la célula que comprende un locus de inmunoglobulina modificado usando recombinación específica de sitio mediada por Cre (por sus siglas en inglés). El método consiste en transfectar primero una célula productora de anticuerpos con un vector dirigido por homología que comprende un sitio lox (por sus siglas en inglés) y una secuencia dirigida homóloga a una primera secuencia de ADN adyacente a la región de los loci de inmunoglobulina de la secuencia genómica que se va a convertir en una región modificada, por lo que el primer sitio lox se inserta en la secuencia genómica mediante una recombinación homóloga específica del sitio. Posteriormente, la célula se transfecta con un vector dirigido a lox que comprende un segundo sitio lox adecuado para la recombinación mediada por Cre con el sitio lox integrado y una secuencia modificadora para convertir la región de los loci de inmunoglobulina en la región modificada. Esta conversión se realiza por la interacción de los sitios lox con Cre in vivo, de modo tal que la secuencia modificadora se inserta en la secuencia genómica mediante la recombinación específica de sitio mediada por Cre de los sitios lox.
Alternativamente, los fragmentos de anticuerpos monoclonales se pueden sintetizar usando un sintetizador de péptidos automatizado, o por la expresión de un gen de longitud completa o de fragmentos de genes en E. coli.
2. Conjugados de anticuerpos y polipéptidos
Las realizaciones proporcionan anticuerpos y moléculas similares a anticuerpos contra un producto del gen anérgico de las células T de la Tabla 2 o contra un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (Cd 74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), que están enlazados a como mínimo un agente para formar un anticuerpo conjugado o una carga útil. Con el fin de aumentar la eficacia de las moléculas de anticuerpo como agentes de diagnóstico o terapéuticos, es convencional unir o unir covalentemente, o formar complejos con como mínimo una molécula o un resto deseados. Tal molécula o resto puede ser, pero no se limita a, como mínimo una molécula reportera o efectora. Las moléculas efectoras comprenden moléculas que tienen una actividad deseada, por ejemplo, una actividad citotóxica. Los ejemplos no limitantes de moléculas efectoras que se han unido a anticuerpos incluyen toxinas, enzimas terapéuticas, antibióticos, nucleótidos radioetiquetados, y similares. Por el contrario, una molécula reportera se define como cualquier resto que se pueda detectar usando un ensayo. Los ejemplos no limitantes de moléculas indicadoras que se han conjugado con anticuerpos incluyen enzimas, radioetiquetas, haptenos, etiquetas fluorescentes, moléculas fosforescentes, moléculas quimioluminiscentes, cromóforos, moléculas luminiscentes, moléculas de fotoafinidad, partículas coloreadas o ligandos, tal como la biotina.
Ciertos ejemplos de conjugados de anticuerpos son aquellos conjugados en donde el anticuerpo está unido a una etiqueta detectable. Las "etiquetas detectables" son compuestos y/o elementos que se pueden detectar debido a sus propiedades funcionales específicas y/o características químicas, cuyo uso permite detectar el anticuerpo al que están unidas y/o además, si se desea, cuantificarlo.
Generalmente se prefieren los conjugados de anticuerpos para su uso como agentes de diagnóstico. Los diagnósticos de anticuerpos generalmente caen dentro de dos clases, los que se usan en diagnósticos in vitro, tal como en una variedad de inmunoensayos, y/o los que se usan en protocolos de diagnóstico in vivo, generalmente conocidos como "formación de imágenes dirigidas por anticuerpos". En la técnica se conocen muchos agentes de formación de imágenes apropiados, al igual que métodos para su unión a anticuerpos (ver, por ejemplo, las patentes de EE.UU. No. 5,021,236; 4,938,948; y 4,472,509). Los restos de formación de imágenes usados pueden ser iones paramagnéticos; isótopos radioactivos; fluorocromos; sustancias detectables por NMR; imágenes de rayos X.
En el caso de los iones paramagnéticos, se podrían citar a modo de ejemplo, iones tales como cromo (III), manganeso (II), hierro (III), hierro (II), cobalto (II), níquel (II), cobre (II), neodimio (III), samario (III), iterbio (III), gadolinio (III), vanadio (II), terbio (III), disprosio (III), holmio (III). y/o erbio (III), con siendo particularmente preferido el gadolinio. Los iones útiles en otros contextos, como la formación de imágenes por rayos X, incluyen, pero no se limitan a, lantano (III), oro (III), plomo (II), y especialmente bismuto (III).
En el caso de isótopos radiactivos para aplicación terapéutica y/o diagnóstica, se podría usar astato211, carbono14, cromo51, cloro36, cobalto57, cobalto58, cobre67, Eu152, galio67, hidrógeno3, yodo123, yodo125, yodo131, indio111, hierro59, fósforo32, renio186, renio188, selenio75, azufre35, tecnicio99m, y/o itrio90. El I125 se usa a menudo en ciertas realizaciones, y el tecnicio99m y/o el indio111 también se usan a menudo debido a su baja energía y su adecuabilidad para la detección de largo rango. Los anticuerpos monoclonales etiquetados radiactivamente se pueden producir de acuerdo con métodos bien conocidos en la técnica. Por ejemplo, los anticuerpos monoclonales pueden ser yodados por contacto con yoduro de sodio y/o potasio y un agente oxidante químico, tal como el hipoclorito de sodio, o un agente oxidante enzimático, tal como la lactoperoxidasa. Los anticuerpos monoclonales se pueden etiquetar con tecnecio99m por un proceso de intercambio de ligandos, por ejemplo, reduciendo el pertecnetato con solución estannosa, quelando el tecnecio reducido en una columna de Sephadex y aplicando el anticuerpo a esta columna. Alternativamente, se pueden usar técnicas de etiquetado directo, por ejemplo, incubando pertecnetato, un agente reductor, tal como SNCb, una solución amortiguadora, tal como la solución de ftalato de sodio y potasio, y el anticuerpo. Los grupos funcionales intermediarios que se usan a menudo para unir radioisótopos que existen como iones metálicos al anticuerpo son el ácido dietilentriaminopentaacético (DTPA, por sus siglas en inglés) o el ácido etilendiaminotetraacético (EDTA, por sus siglas en inglés).
Entre las etiquetas fluorescentes contempladas para usar como conjugados se incluyen Alexa 350, Alexa 430, AMCA, BODIPY 630/650, BODIPY 650/665, BODIPY-FL, BODIPY-R6G, BODIPY-TMR, BODIPY-TRX, azul Cascade, Cy3, Cy5 ,6-FAM, isotiocianato de fluoresceína, HEX, 6-JOE, verde Oregon 488, verde Oregon 500, verde Oregon 514, azul Pacific, REG, verde de rodamina, rojo de rodamina, renografina, ROX, TAMRA, TET, tetrametilrodamina y/o rojo Texas, entre otros.
Los conjugados de anticuerpos incluyen aquellos destinados principalmente para uso in vitro, en donde el anticuerpo se une a un ligando de unión secundario y/o a una enzima (una etiqueta enzimática) que generará un producto coloreado al entrar en contacto con un sustrato cromogénico. Los ejemplos de enzimas adecuadas incluyen, pero no se limitan a, ureasa, fosfatasa alcalina, peroxidasa de hidrógeno (rábano picante) o glucosa oxidasa. Los ligandos de unión secundarios preferidos son compuestos de biotina y/o avidina y estreptavidina. El uso de dichas etiquetas es bien conocido por los expertos en la técnica y se describen, por ejemplo, en las patentes de EE.UU. 3,817,837; 3,850,752; 3,939,350; 3,996,345; 4,277,437; 4,275,149 y 4,366,241.
Todavía otro método conocido de unión específica de sitio de moléculas a anticuerpos comprende la reacción de anticuerpos con etiquetas de afinidad basadas en hapteno. Esencialmente, las etiquetas de afinidad basadas en hapteno reaccionan con los aminoácidos en el sitio de unión al antígeno, destruyendo así este sitio y bloqueando la reacción del antígeno específico. Sin embargo, esto puede no ser ventajoso ya que resulta en la pérdida de unión al antígeno por parte del conjugado de anticuerpo.
Las moléculas que contienen grupos azido también se pueden usar para formar uniones covalentes con proteínas a través de intermediarios de nitreno reactivos que se generan con luz ultravioleta de baja intensidad (Potter & Haley, 1983). En particular, los análogos 2- y 8-azido de los nucleótidos de purina se han usado como fotosondas dirigidas al sitio para identificar proteínas de unión a nucleótidos en extractos crudos de células (Owens & Haley, 1987; Atherton et al., 1985). Los 2- y 8-azido nucleótidos también se han usado para mapear dominios de unión de nucleótidos de proteínas purificadas (Khatoon et al., 1989; King et al., 1989; y Dholakia et al., 1989) y se pueden usar como agentes de unión a anticuerpos.
En la técnica se conocen varios métodos para la unión o conjugación de un anticuerpo a su resto conjugado. Algunos métodos de unión implican el uso de un complejo de quelato metálico que emplea, por ejemplo, un agente quelante orgánico, tal como el anhídrido del ácido dietilentriaminopentaacético (DTPA); el ácido etilenodiaminotetracético; W-clorop-toluenosulfonamida; y/o 1,3,4,6-tetracloro-3a,6a-difenilglicouril unido al anticuerpo (patentes de EE.UU. No. 4,472,509 y 4,938,948). Los anticuerpos monoclonales también pueden reaccionar con una enzima en presencia de un agente de acoplamiento como el glutaraldehído o el peryodato. Los conjugados con marcadores de fluoresceína se preparan en presencia de estos agentes de acoplamiento o por reacción con un isotiocianato. En la patente de EE. UU. No. 4,938,948, la formación de imágenes de tumores de mama se logra usando anticuerpos monoclonales y los restos de formación de imágenes detectables se unen al anticuerpo usando enlazadores tales como metil-p-hidroxibencimidato o W-succinimidil-3-(4-hidroxifenil)propionato.
En algunas realizaciones, se contempla la derivatización de inmunoglobulinas por la introducción selectiva de grupos sulfhidrilo en la región Fc de una inmunoglobulina, usando condiciones de reacción que no alteran el sitio de combinación del anticuerpo. Se divulga que los conjugados de anticuerpos producidos de acuerdo con esta metodología exhiben longevidad, especificidad y sensibilidad mejoradas (patente de EE.UU. No. 5,196,066). También se ha descrito en la bibliografía (O'Shannessy et al., 1987) la unión específica del sitio de moléculas reporteras o efectoras, en donde la molécula reportera o efectora está conjugada con un residuo de carbohidrato en la región Fc. Se ha informado que este
enfoque produce anticuerpos prometedores desde el punto de vista diagnóstico y terapéutico que se encuentran actualmente en evaluación clínica.
En algunas realizaciones, los anticuerpos contra un producto del gen anérgico de las células T de la Tabla 2 o un receptor de superficie celular relacionado con la anergia de las células T seleccionado de la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, CD9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1), se enlazan a nanocristales semiconductores como los descritos en las patentes de EE.UU. No. 6,048,616; 5,990,479; 5,690,807; 5,505,928; 5,262,357; así como la Publicación PCT No. 99/26299 (publicada el 27 de mayo de 1999). En particular, los materiales ejemplares para usar como nanocristales semiconductores en los ensayos biológicos y químicos incluyen, pero no se limitan a, los descritos anteriormente, incluidos los semiconductores del grupo II-VI, III-V y grupo IV, tales como ZnS, ZnSe, ZnTe, CdS, CdSe, CdTe, MgS, MgSe, MgTe, CaS, CaSe, CaTe, SrS, SrSe, SrTe, BaS, BaSe, BaTe, GaN, GaP, GaAs, GaSb, InP, InAs, InSb, AlS, AlP, AlSb, PbS, PbSe, Ge y Si, y mezclas ternarias y cuaternarias de los mismos. Los métodos para enlazar nanocristales semiconductores a anticuerpos se describen en las patentes de EE. UU. No. 6,630,307 y 6,274,323.
3. Métodos terapéuticos
A. ARNsi terapéutico
El ARN de interferencia pequeño (ARNsi), a veces conocido como ARN de interferencia corto o ARN silenciador, son moléculas de ARN de doble cadena, de 20 a 25 pares de bases de longitud. Los ARNsi forman parte de la ruta de interferencia de ARN (ARNi), en donde interfieren con la expresión de genes específicos con secuencia de nucleótidos complementaria. Cualquiera de las realizaciones discutidas anteriormente con respecto a los ácidos nucleicos se puede implementar con respecto a las moléculas de ARNsi.
Se puede administrar ARNsi terapéutico a un paciente para modular la expresión de uno o más de los genes identificados como involucrados en la anergia de las células T. El ARNsi terapéutico también puede tener como objetivo la expresión del espectro de genes/productos génicos regulados positivamente de forma dependiente de Egr2. El diseño de ARNsi para dirigir la expresión de un gen es un proceso bien conocido en la técnica (Nat Biotechnol. 2004 marzo; 22 (3): 326 30. Rational sírNa design for RNA interference. Reynolds A, Leake D, Boese Q, Scaringe S, Marshall WS, Khvorova A.). El diseño de ARNsi para dirigirse a cualquiera de los genes identificados en la anergia de las células T o la hiporreactividad de las células T se puede realizar usando las referencias de secuencias por el número de referencia de genes de Entrez que se enumeran en la Figura 1C.
La generación de moléculas de ARNsi puede, pero no se limita a, seguir la metodología descrita en los párrafos anteriores. Además, las moléculas de ácido nucleico descritas anteriormente se pueden emplear como moléculas de ARNsi dirigidas a un gen anérgico de las células T.
La inmunoterapia se puede usar en conjunto con los métodos de ARNsi descritos anteriormente. Los enfoques de inmunoterapia pueden incluir enfoques ex vivo e in vivo para aumentar la inmunogenicidad de las células tumorales del paciente, tal como la transfección con citocinas, tales como las interleucinas (tales como la interleucina-2 o la interleucina-4), los interferones (a, p, y) o el factor estimulante de colonias de granulocitos y macrófagos. Los enfoques de inmunoterapia también pueden involucrar el uso de células inmunitarias transfectadas tales como células dendríticas transfectadas con citocinas, o enfoques que usan líneas de las células tumorales transfectadas con citocinas y el uso de anticuerpos antiidiotípicos.
Los enfoques de inmunoterapia también pueden incluir enfoques para disminuir la función de las células inmunosupresoras, tales como las células T reguladoras, las células supresoras derivadas de mieloides o las células dendríticas que expresan IDO (por sus siglas en inglés, indolamina 2,3,-desoxigenasa), y enfoques que usan vacunas contra cáncer que consisten en proteínas o péptidos derivados de antígenos asociados a tumores como NY-ESO-1, MAGE-3, WT1 o Her2/neu (por sus siglas en inglés, respectivamente).
Los enfoques de inmunoterapia también pueden dirigirse a PD-1 y otras moléculas que emiten señales a través de interacciones con PD-1, tal como el ligando de muerte programada 1 (PD-L1, por sus siglas en inglés) y el ligando de muerte programada 2 (PD-L2, por sus siglas en inglés). La inhibición de la señalización de PD-L1 se puede usar como medio inmunoterapéutico para potenciar la inmunidad de las células T para el tratamiento del cáncer (por ejemplo, inmunidad tumoral) y la infección.
B. Terapia con anticuerpos
En ciertos enfoques de inmunoterapia, se puede administrar un polipéptido de unión que reconoce y se une específicamente a una sustancia, tal como otro polipéptido, para modular la actividad de una o más proteínas involucradas en la anergia de las células T. En ciertas instancias, el polipéptido de unión es un anticuerpo o un fragmento de unión de un anticuerpo. El polipéptido de unión puede comprender como mínimo 1,2, 3, 4, 5 ó 6 CDR de un anticuerpo monoclonal.
Ciertos tipos de inmunoterapia pueden comprender terapia de anticuerpos que comprende anticuerpos monoclonales.
La inmunoterapia que comprende la terapia con anticuerpos contempla específicamente un anticuerpo que es parte de la terapia con anticuerpos y se une a un producto del gen anérgico de las células T de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. En otros métodos inmunoterapéuticos específicos, el anticuerpo se une a un receptor de superficie celular que es el producto de como mínimo uno de los genes anérgicos de células T enlistados en la Tabla 2. Algunos ejemplos incluyen un anticuerpo que se une a la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, también conocido como 4-1BB), neuritina (Nrn1), CLIP, (CD74), Tnfsf11 (RANKL, CD254), el inhibidor del receptor de prostaglandina F2 (Ptgfrn, c D9-P1, CD315), o el receptor de lipoproteínas de baja densidad oxidadas 1 (LOX1, OLR1).
La inmunoterapia que comprende terapia con anticuerpos puede comprender como mínimo uno o como mínimo dos anticuerpos que se unen a diferentes receptores de superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2. En realizaciones adicionales, la terapia con anticuerpos comprende como mínimo tres, cuatro o cinco anticuerpos que se unen a diferentes receptores de la superficie celular seleccionados de los genes anérgicos de células T de la Tabla 2.
La terapia con anticuerpos puede comprender un anticuerpo monoclonal que se une al gen 3 de activación de linfocitos (Lag3). Un anticuerpo Lag3 puede ser cualquiera de los anticuerpos Lag3 proporcionados a continuación o cualquier otro anticuerpo Lag3 conocido o comercialmente disponible. En ciertas realizaciones, el anticuerpo anti-Lag3 es el clon monoclonal C9B7W o cualquier anticuerpo humanizado o completamente humano que comprenda las CDR de C9B7W.
La terapia con anticuerpos puede comprender un anticuerpo monoclonal que se une a 4-1BB (también conocido como miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9)). Un anticuerpo 4-1BB puede ser cualquiera de los anticuerpos 4-1BB proporcionados a continuación o cualquier otro anticuerpo 4-1BB conocido o comercialmente disponible. En ciertos aspectos, el anticuerpo anti-4-1BB es el clon de anticuerpo monoclonal LOB12.3. En aún otras realizaciones, la terapia con anticuerpos comprende un anticuerpo monoclonal que se une a Lag3 y un anticuerpo monoclonal que se une a 4-1BB. En otras realizaciones más, la terapia con anticuerpos se puede administrar en combinación con otros tratamientos contemplados en la presente para suprimir la actividad o expresión de los genes anérgicos de células T o sus productos.
1. Anticuerpos Lag3
Un anticuerpo Lag3 puede ser cualquiera de los anticuerpos Lag3 proporcionados en la Tabla 3A a continuación. Específicamente, un anticuerpo Lag3 puede ser cualquiera de los monoclonales 17B4, 11E3, 1D4B, BMS-986016 o C9B7W o cualquier anticuerpo quimérico, humanizado o completamente humano que comprenda las CDR de los monoclonales anti-Lag3 17B4, 11E3, 1D4B, BMS-986016 o C9b 7w . En ciertas realizaciones, el anticuerpo anti-Lag3 es el clon monoclonal C9B7W. En algunas realizaciones, se usan 2, 3, 4 o más anticuerpos Lag diferentes.
Tabla 3A
Un anticuerpo Lag3 también puede ser cualquiera de los anticuerpos Lag3 divulgados en WO2010/019570. Estos anticuerpos Lag3 incluyen anti-Lag3 (clon 25F7), anti-Lag3 (clon 26H10), anti-Lag3 (clon 25E3), anti-Lag3 (clon 8B7), anti-Lag3 (clon 11F2) y anti-Lag3 (clon 17E5). Un anticuerpo Lag3 también puede ser cualquier anticuerpo quimérico, humanizado o completamente humano que comprenda las CDR de anti-Lag3 (clon 25F7), anti-Lag3 (clon 26H10), anti-Lag3 (clon 25E3), anti-Lag3 (clon 8B7), anti-Lag3 (clon 11F2) y anti-Lag3 (clon 17E5). Las CDR y las regiones variables de estos clones se indican en la Tabla 3B a continuación (VH = región variable de la cadena pesada; VK = región variable de la cadena ligera).
Tabla 3B
2. Anticuerpos 4-1BB
Un anticuerpo 4-1BB puede ser cualquiera de los anticuerpos 4-1BB proporcionados en la Tabla 4A a continuación. Específicamente, un anticuerpo 4-1BB puede ser cualquiera de LOB12.3 monoclonal, 4b4-1, el clon de ectodominio BBK-2, 5H5, BMS-663513 (también conocido como Urelumab) o BBK-2 o cualquier anticuerpo quimérico, humanizado o completamente humano que comprenda las CDR de los monoclonales anti-4-1BB LOB12.3, 4b4-1, el clon de ectodominio BBK-2, 5H5, BMS-663513 (también conocido como Urelumab) o BBK-2.
Tabla 4A
Un anticuerpo 4-1BB también puede ser cualquiera de los anticuerpos 4-1BB divulgados en la patente de EE.UU. No.
8,137,667 y la patente de EE.UU. No. 8,337,850. Estos anticuerpos 4-1BB incluyen los anticuerpos anti-4-1BB (anti-4-1-BB humano, MOR-6032 y MOR-7361) descritos en la Tabla 4b . Un anticuerpo 4-1BB también puede ser cualquier anticuerpo quimérico, humanizado o completamente humano que comprenda las CDR de los anticuerpos anti-4-1BB de la Tabla 4B. Las CDR y las regiones variables de estos clones se indican en la siguiente Tabla (HC = cadena pesada; LC = cadena ligera).
Tabla 4B
C. Terapia combinada
Las composiciones y los métodos relacionados, particularmente la administración de un ARNsi para inhibir la expresión del gen anérgico de las células T o un péptido, anticuerpo o fármaco para inhibir dicho producto génico a un paciente/sujeto, también se pueden usar en combinación con la administración de terapias tradicionales o inmunoterapias, tales como, por ejemplo, las terapias tradicionales contra cáncer (tales como quimioterapia, radiación y/o cirugía).
Las composiciones y los métodos relacionados, particularmente la administración de un ARNsi para inhibir la expresión del gen anérgico de las células T o un péptido, anticuerpo o fármaco para inhibir dicho producto génico a un paciente/sujeto, también se pueden usar en combinación con la administración de uno o más fármacos contra cáncer que incluyen, pero no se limitan a, Acetato de abiraterona, Abitrexato (Metotrexato), Abraxano (formulación de nanopartículas estabilizadas con albúmina de Paclitaxel), ABVD, ABVE, ABVE-PC, AC, AC-T (por sus siglas en inglés, respectivamente), Adcetris (Brentuximab Vedotina), ADE (por sus siglas en inglés), Ado-Trastuzumab Emtansina, Adriamicina (Clorhidrato de Doxorrubicina), Adrucil (Fluorouracilo), Dimaleato de Afatinib, Afinitor (Everolimus), Aldara (Imiquimod), Aldesleucina,
Alemtuzumab, Alimta (Pemetrexed de disodio), Aloxi (Clorhidrato de Palonosetrón), Amboclorina (Clorambucilo), Amboclorina (Clorambucilo), Ácido Aminolevulínico, Anastrozol, Aprepitant, Aredia (Pamidronato de disodio), Arimidex (Anastrozol), Aromasin (Exemestano), Arranon (Nelarabina), Trióxido de Arsénico, Arzerra (Ofatumumab), Asparaginasa de Erwinia chrysanthemi, Avastina (Bevacizumab), Axitinib, Azacitidina, BEACOPP (por sus siglas en inglés), Clorhidrato de Bendamustina, BEP (por sus siglas en inglés), Bevacizumab, Bexaroteno, Bexxar (Tositumomab y Tositumomab con yodo I131), Bleomicina, Bortezomib, Bosulif (Bosutinib), Bosutinib, Brentuximab Vedotina, Cabazitaxel, Cabozantinib-S-malato, CAF (por sus siglas en inglés), Campath (Alemtuzumab), Cetuximab, Clorambucilo, Clorambucilo-Prednisona, CHOP (por sus siglas en inglés), Cisplatino, Clafen (Ciclofosfamida), Clofarabina, Clofarex (Clofarabina), Clolar (Clofarabina), CMF (por sus siglas en inglés), Cometriq (Cabozantinib-S-malato), COPP, COPP-ABV (por sus siglas en inglés, respectivamente), Cosmegen (Dactinomicina), Crizotinib, CVP (por sus siglas en inglés), Ciclofosfamida, Cyfos (Ifosfamida), Citarabina, Citarabina, Liposomal, Cytosar-U (Citarabina), Citoxano (Ciclofosfamida), Dabrafenib, Dacarbazina, Dacogen (Decitabina), Dactinomicina, Dasatinib, Clorhidrato de Daunorrubicina, Decitabina, Degarelix, Denileucina, Diftitox, Denosumab, DepoCyt (Ditarabina Liposomal), DepoFoam (Citarabina Liposomal), Clorhidrato de Dexrazoxano, Docetaxel, Doxil (Clorhidrato de Doxorrubicina Liposomal), Clorhidrato de Doxorrubicina, Clorhidrato de Doxorrubicina liposomal, Dox-SL (Clorhidrato de Doxorrubicina Liposomal), DTIC-Dome, (Dacarbazina), Efudex (Fluorouracilo), Elitek (Rasburicasa), Ellence (Clorhidrato de Epirubicina), Eloxatin (Oxaliplatino), Eltrombopag Olamina, Emend (Aprepitant), Enzalutamida, Clorhidrato de Epirubicina, EP-OCH (por sus siglas en inglés), Erbitux (Cetuximab), Mesilato de Eribulina, Erivedge (Vismodegib), Clorhidrato de Erlotinib, Erwinaza (asparaginasa Erwinia chrysanthemi), Etopophos (Fosfato de Etopósido), Etopósido, Fosfato de Etopósido, Evacet (Clorhidrato de Doxorrubicina Liposomal), Everolimus, Evista (Clorhidrato de Raloxifeno), Exemestano, Fareston (Toremifeno), Faslodex (Fulvestrant), FEC (por sus siglas en inglés), Femara (Letrozol), Filgrastim, Fludara (Fosfato de Fludarabina), Fosfato de Fludarabina, Fluoroplex (Fluorouracilo), Fluorouracilo, Folex (Metotrexato), Folex PFS (Metotrexato), FOLFIRI, FOLFIRI-Bevacizumab, FOLFIRI-Cetuximab, Folfirinox, Folfox, Folotyn (Pralatrexato), FU-LV (por sus siglas en inglés), Fulvestrant, Gardasil (Vacuna tetravalente recombinante contra h Pv (por sus siglas en inglés)que comprende la proteína L1 recombinante de los tipos de HPV 6, 11, 16 y 18), Gazyva (Obinutuzumab), Gefitinib, Clorhidrato de Gemcitabina, Gemcitabina-Cisplatino, Gemcitabina-Oxaliplatino, Gemtuzumab Ozogamicina, Gemzar (Clorhidrato de Gemcitabina), Gilotrif (Dimaleato de Afatinib), Gleevec (Mesilato de Imatinib), Glucarpidasa, Acetato de Goserelina, Halaven (Mesilato de Eribulina), Herceptina (Trastuzumab), Vacuna bivalente contra HPV, recombinante, Vacuna tetravalente contra HPV, recombinante, Hicamtina (Clorhidrato de Topotecán), Ibritumomab Tiuxetan, Ibrutinib, ICE, Iclusig (Clorhidrato de Ponatinib), Ifex (Ifosfamida), Ifosfamida, Ifosfamidum (Ifosfamida), Mesilato de Imatinib, Imbruvica (Ibrutinib), Imiquimod, Inlyta (Axitinib), Intron A (Interferón alfa-2b recombinante), Tositumomab con yodo131 y Tositumomab, Ipilimumab, Iressa (Gefitinib), Clorhidrato de Irinotecán, Istodax (Romidepsina), Ixabepilona, Ixempra (Ixabepilona), Jakafi (Fosfato de Ruxolitinib), Jevtana (Cabazitaxel), Kadcyla (Ado-Trastuzumab Emtansina), Keoxifene (Clorhidrato de Raloxifeno), Kepivance (Palifermin), Kyprolis (Carfilzomib), Ditosilato de Lapatinib, Lenalidomida, Letrozol, Leucovorina de calcio, Leukeran (Clorambucilo), Acetato de Leuprolida, Levulan (Ácido Aminolevulínico), Linfolizin (Clorambucilo), LipoDox (Clorhidrato de Doxorrubicina Liposomal), Citarabina Liposomal, Lomustina, Lupron (Acetato de Leuprolida), Lupron Depot (Acetato de Leuprolida), Lupron Depot-Ped (Acetato de Leuprolida), Lupron Depot-3 meses (Acetato de Leuprolida), Lupron Depot-4 meses (Acetato de Leuprolida), Marqibo (Sulfato de Vincristina Liposomal), Matulano (Clorhidrato de Procarbazina), Clorhidrato de Mecloretamina, Megace (Acetato de Megestrol), Acetato de Megestrol, Mekinist (Trametinib), Mercaptopurina, Mesna, Mesnex (Mesna), Metazolastona (Temozolomida), Metotrexato, Metotrexato LPF (Metotrexato), Mexato (Metotrexato), Mexate-AQ (Metotrexato), Mitomicina C, Mitozytrex (Mitomicina C), MOPP (por sus siglas en inglés), Mozobil (Plerixafor), Mustargen (Clorhidrato de Mecloretamina), Mutamicina (mitomicina C), Mylosar (Azacitidina), Mylotarg (Gemtuzumab Ozogamicina), nanopartículas de Paclitaxel (formulación de nanopartículas estabilizadas con albúmina de Paclitaxel), Navelbine (Tartrato de Vinorelbina), Nelarabina, Neosar (Ciclofosfamida), Neupogen (Filgrastim), Nexavar (Tosilato de Sorafenib), Nilotinib, Nolvadex (Citrato de Tamoxifeno), Nplate (Romiplostim), Obinutuzumab, Ofatumumab, Mepesuccinato de Omacetaxina, Oncaspar (Pegaspargasa), Ontak (Denileucina Diftitox), OEPA, OPPA (por sus siglas en inglés, respectivamente), Oxaliplatino, Paclitaxel, formulación de nanopartículas estabilizadas con albúmina de Paclitaxel, Palifermina, Clorhidrato de Palonosetrón, Pamidronato de disodio, Panitumumab, Paraplat (Carboplatino), Paraplatino (Carboplatino), Clorhidrato de Pazopanib, Pegaspargasa, Peginterferón alfa-2b, PEG-Intron (Peginterferón alfa-2b), Pemetrexed de disodio, Perjeta (Pertuzumab), Pertuzumab, Platinol (Cisplatino), Platinol-aq (Cisplatino), Plerixafor, Pomalidomida, Pomalyst (Pomalidomida), Clorhidrato de Ponatinib, Pralatrexato, Prednisona, Clorhidrato de Procarbazina, Proleucina (Aldesleucina), Prolia (Denosumab), Promacta (Eltrombopag Olamina), Provenge (Sipuleucel-T), Purinetol (Mercaptopurina), Dicloruro de radio223, Clorhidrato de Raloxifeno, Rasburicasa, R-CHOP, R-CVP, Vacuna bivalente contra HPV recombinante, Vacuna tetravalente contra HPV recombinante, Interferón alfa-2b recombinante, Regorafenib, Revlimid (Lenalidomida), Rheumatrex (Metotrexato), Rituxan (Rituximab), Rituximab, Romidepsina, Romiplostim, Rubdomicina (Clorhidrato de Daunorrubicina), Fosfato de Ruxolitinib, aerosol intrapleural de Esclerosol (Talco), Sipuleucel-T, Tosilato de Sorafenib, Sprycel (Dasatinib), STANFORD V, polvo de talco estéril (Talco), Steritalc (talco), Stivarga (Regorafenib), Malato de Sunitinib, Sutent (Malato de Sunitinib), Sylatron (Peginterferón alfa-2b), Synovir (Talidomida), Synribo (Mepesuccinato de Omacetaxina), TAC (por sus siglas en inglés), Tafinlar (Dabrafenib), Talco, Citrato de Tamoxifeno, Tarabina PFS (Citarabina), Tarceva (Clorhidrato de Erlotinib), Targretin (Bexaroteno), Tasigna (Nilotinib), Taxol (Paclitaxel), Taxotere (Docetaxel), Temodar (Temozolomida), Temozolomida, Temsirolimus, Talidomida, Thalomid (Talidomida), Toposar (Etopósido), Clorhidrato de Topotecan, Toremifeno, Torisel (Temsirolimus), Tositumomab y Tositumomab con Yodo I131, Totect (Clorhidrato de Dexrazoxano), Trametinib, Trastuzumab, Treanda (Clorhidrato de Bendamustina), Trisenox (Trióxido de Arsénico), Tykerb (Ditosilato de Lapatinib), Vandetanib, VAMP (por sus siglas en inglés), Vectibix (Panitumumab), VeIP (por sus siglas en inglés), Velban (Sulfato de Vinblastina), Velcade (Bortezomib), Velsar (Sulfato de Vinblastina), Vemurafenib, VePesid (Etopósido), Viadur (Acetato de Leuprolida), Vidaza
(Azacitidina), Sulfato de Vinblastina, Vincasar PFS (Sulfato de Vincristina), Sulfato de Vincristina, liposoma de Sulfato de Vincristina, Tartrato de Vinorelbina, Vismodegib, Voraxaze (Glucarpidasa), Vorinostat, Votrient (clorhidrato de Pazopanib), Wellcovorin (Leucovorina de calcio), Xalkori (Crizotinib), Xeloda (Capecitabina), XELOX (por sus siglas en inglés), Xgeva (Denosumab), Xofigo (Dicloruro de radio223), Xtandi (Enzalutamida), Yervoy (Ipilimumab), Zaltrap (Ziv-Aflibercept), Zelboraf (Vemurafenib), Zevalin (Ibritumomab Tiuxetano), Zinecard (Clorhidrato de Dexrazoxano), Ziv-Aflibercept, Zoladex (Acetato de Goserelina), Ácido Zoledrónico, Zolinza (Vorinostat), Zometa (Ácido Zoledrónico), y Zytiga (Acetato de Abiraterona).
Las composiciones y los métodos relacionados, particularmente la administración de un ARNsi para inhibir la expresión del gen anérgico de las células T o un péptido, anticuerpo o fármaco para inhibir dicho producto génico a un paciente/sujeto, también se pueden usar en combinación con la administración de radioterapia que incluye, pero no se limita a, rayos X, rayos gamma y partículas cargadas. La radiación puede ser administrada por una máquina fuera del cuerpo (radioterapia de haz externo) o puede provenir de material radiactivo colocado en el cuerpo cerca de las células cancerosas (radioterapia interna o braquiterapia). La radioterapia interna puede ser sistémica (por ejemplo, con yodo radiactivo). La radioterapia de haz externo puede incluir, pero no se limita a, radioterapia conformada tridimensional (3D-CRT, por sus siglas en inglés), radioterapia de intensidad modulada (IMRT, por sus siglas en inglés), radioterapia guiada por imágenes (IGRT, por sus siglas en inglés), tomoterapia, radiocirugía estereotáctica (SRS, por sus siglas en inglés), radioterapia corporal estereotáctica (SBRT, por sus siglas en inglés), terapia de protones, u de otros haces de partículas cargadas (por ejemplo, haces de electrones). La radioterapia interna o braquiterapia puede comprender braquiterapia intersticial que usa una fuente de radiación colocada dentro del tejido tumoral y se puede usar para administrar una dosis más alta que la radiación de haz externo, que causa menos daño al tejido normal. La braquiterapia se puede administrar como un tratamiento de tasa de dosis baja o de tasa de dosis alta. En realizaciones adicionales, la braquiterapia puede ser permanente o temporal. La radioterapia puede comprender radioterapia sistémica. La radioterapia sistémica puede comprender una sustancia radiactiva ingerida o inyectada, que incluye, pero no se limita a, cualquier dosis única, múltiple o combinada de yodo radiactivo (I131), ibritumomab tiuxetan (Zevalin®), tositumomab131 (Bexxar®), samario-lexidronam153 (Quadramet®) y cloruro de estroncio89 (Metastron®), o cualquier monoclonal unido a una sustancia radiactiva. La dosis de radiación de acuerdo con diferentes realizaciones se puede adaptar a la enfermedad, condición o cáncer específico que se está tratando. En algunas realizaciones, la dosis única o total puede ser de 1-10 gray (Gy), 10-20 Gy, 20-40 Gy, 40-60 Gy, o 60-80 Gy, o cualquier valor o rango derivado del mismo. En algunas realizaciones, la radioterapia o la dosis se pueden fraccionar. En una realización, una dosis total se puede fraccionar por día o por semana. En ciertas realizaciones, la dosis fraccionada diaria puede ser de 1,8-2 Gy. Se contempla que una dosis total se puede fraccionar en dosis diarias o semanales en el rango de 0,1 a 10 Gy.
En un aspecto, se contempla que se use una terapia en conjunto con el tratamiento contra cáncer. Alternativamente, la terapia puede preceder o seguir al tratamiento con otro agente en intervalos que van desde minutos hasta semanas. En las realizaciones en donde los otros tratamientos y/o proteínas o polinucleótidos se administran separadamente, generalmente se aseguraría de que no transcurriera un período de tiempo significativo entre el momento de cada administración, de modo tal que la composición terapéutica aún podría ejercer un efecto combinado ventajoso sobre el sujeto. En tales instancias, se contempla que se pueden administrar ambas modalidades dentro de aproximadamente 12 24 h entre sí y, más preferiblemente, dentro de aproximadamente 6-12 h entre sí. Sin embargo, en algunas situaciones, puede ser deseable extender significativamente el período de tiempo para la administración, en donde varios días (2, 3, 4, 5, 6 ó 7) a varias semanas (1, 2, 3, 4, 5, 6, 7 u 8) transcurren entre las respectivas administraciones.
Se pueden emplear varias combinaciones de terapia, por ejemplo, la terapia contra cáncer o la inmunoterapia es "A" y un ARNsi que se dirige al gen relacionado con la anergia de las células T es "B":
A/B/A B/A/B B/B/A A/A/B A/B/B B/A/A A/B/B/B B/A/B/B
B/B/B/A B/B/A/B A/A/B/B A/B/A/B A/B/B/A B/B/A/A
B/A/B/A B/A/A/B A/A/A/B B/A/A/A A/B/A/A A/A/B/A
La administración de las composiciones de anticuerpos a un paciente/sujeto seguirá los protocolos generales para la administración de tales compuestos, teniendo en cuenta la toxicidad, si la hubiera, de la composición. Se espera que los ciclos de tratamiento se repitan según sea necesario. También se contempla que varias terapias estándar, tal como la hidratación, se pueden aplicar en combinación con la terapia descrita.
D. Composiciones farmacéuticas generales
En algunas realizaciones, las composiciones farmacéuticas se administran a un sujeto. Diferentes aspectos pueden involucrar la administración de una cantidad efectiva de una composición a un sujeto. En algunas realizaciones, se puede administrar al paciente un ARNsi terapéutico para alterar la expresión de genes asociados con la anergia de las células T. Alternativamente, se puede administrar a un paciente un vector de expresión que codifica uno o más de tales ARNsi como un tratamiento preventivo. Además, tales composiciones se pueden administrar en combinación con terapia tradicional o inmunoterapia, tal como una terapia tradicional contra cáncer. Tales composiciones generalmente se disolverán o dispersarán en un portador o medio acuoso farmacéuticamente aceptable.
Las frases "farmacéuticamente aceptable" o "farmacológicamente aceptable" se refieren a entidades y composiciones
moleculares que no producen reacciones adversas, alérgicas u otras reacciones perjudiciales cuando se administran a un animal o a un humano. Como se usa en la presente, "portador farmacéuticamente aceptable" incluye todos y cada uno de los disolventes, medios de dispersión, recubrimientos, agentes antibacterianos y antifúngicos, agentes isotónicos y de retraso de la absorción, y similares. El uso de tales medios y agentes para principios activos farmacéuticos es bien conocido en la técnica. Excepto en la medida en que cualquier medio o agente convencional sea incompatible con los principios activos, se contempla su uso en composiciones inmunogénicas y terapéuticas. También se pueden incorporar a las composiciones principios activos complementarios, tales como otros agentes antiinfecciosos y vacunas.
Los compuestos activos se pueden formular para su administración parenteral, por ejemplo, formularse para su inyección por vía intravenosa, intramuscular, subcutánea o incluso intraperitoneal. Típicamente, tales composiciones se pueden preparar como soluciones líquidas o suspensiones; también se pueden preparar formas sólidas adecuadas para su uso para preparar soluciones o suspensiones por la adición de un líquido antes de la inyección; y las preparaciones también se pueden emulsionar.
Las formas farmacéuticas adecuadas para uso inyectable incluyen soluciones o dispersiones acuosas estériles; formulaciones que incluyen aceite de sésamo, aceite de cacahuete o propilenglicol acuoso; y polvos estériles para la preparación extemporánea de soluciones o dispersiones inyectables estériles. En todos los casos, la forma debe ser estéril y debe fluir en la medida en que se pueda inyectar fácilmente. También debe ser estable bajo las condiciones de fabricación y almacenamiento, y se debe preservar contra la acción contaminante de microorganismos, tales como bacterias y hongos.
Las composiciones proteináceas se pueden formular en forma neutra o de sal. Las sales farmacéuticamente aceptables incluyen las sales de adición ácidas (formadas con los grupos amino libres de la proteína) y que se forman con ácidos inorgánicos tales como, por ejemplo, ácido clorhídrico o fosfórico, o ácidos orgánicos tales como acético, oxálico, tartárico, mandélico, y similares. Las sales formadas con los grupos carboxilo libres también se pueden derivar de bases inorgánicas, tales como, por ejemplo, hidróxido de sodio, potasio, amonio, calcio o férrico, y bases orgánicas tales como isopropilamina, trimetilamina, histidina, procaína, y similares.
Una composición farmacéutica puede incluir un disolvente o medio de dispersión que contiene, por ejemplo, agua, etanol, poliol (por ejemplo, glicerol, propilenglicol y polietilenglicol líquido y similares), mezclas adecuadas de los mismos, y aceites vegetales. La fluidez adecuada se puede mantener, por ejemplo, por el uso de un recubrimiento, tal como la lecitina, por el mantenimiento del tamaño de partícula requerido en el caso de la dispersión, y por el uso de tensioactivos. La prevención de la acción de los microorganismos se puede lograr por diversos agentes antibacterianos y antifúngicos, por ejemplo, parabenos, clorobutanol, fenol, ácido sórbico, timerosal, y similares. En muchos casos, será preferible incluir agentes isotónicos, por ejemplo, azúcares o cloruro de sodio. La absorción prolongada de las composiciones inyectables se puede lograr por el uso en las composiciones de agentes que retrasan la absorción, por ejemplo, monoestearato de aluminio y gelatina.
Las soluciones inyectables estériles se preparan incorporando los principios activos en la cantidad requerida en el disolvente apropiado con varios de los otros ingredientes enlistados anteriormente, según se requiera, seguido de esterilización por filtración o por un procedimiento equivalente. Generalmente, las dispersiones se preparan incorporando los diversos principios activos esterilizados en un vehículo estéril que contiene el medio de dispersión básico y los demás ingredientes requeridos entre los enlistados anteriormente. En el caso de polvos estériles para la preparación de soluciones inyectables estériles, los métodos de preparación preferidos son las técnicas de secado al vacío y liofilización, que producen un polvo del principio activo, más cualquier ingrediente adicional que se desee a partir de una solución filtrada previamente estéril del mismo.
La administración de las composiciones se realizará típicamente mediante cualquier vía común. Esto incluye, pero no se limita a la administración oral, nasal o bucal. Alternativamente, la administración puede ser por inyección ortotópica, intradérmica, subcutánea, intramuscular, intraperitoneal, intranasal o intravenosa. En ciertas realizaciones, una composición de vacuna se puede inhalar (por ejemplo, la patente de EE.UU. 6,651,655). Tales composiciones normalmente se administrarían como composiciones farmacéuticamente aceptables que incluyen portadores, amortiguadores u otros excipientes fisiológicamente aceptables.
Se determina una cantidad efectiva de composición terapéutica o profiláctica basada en el objetivo previsto. El término "dosis unitaria" o "dosificación" se refiere a unidades físicamente diferentes adecuadas para su uso en un sujeto, cada unidad contiene una cantidad predeterminada de la composición calculada para producir las respuestas deseadas discutidas anteriormente en asociación con su administración, es decir, la vía apropiada y su régimen. La cantidad a administrar, tanto en número de tratamientos como en dosis unitaria, depende de la protección deseada.
Las cantidades precisas de la composición también dependen del juicio del médico y son particulares para cada individuo. Los factores que afectan a la dosis incluyen el estado físico y clínico del sujeto, la vía de administración, el objetivo previsto del tratamiento (alivio de los síntomas contra la curación) y la potencia, la estabilidad y la toxicidad de la composición particular.
Tras la formulación, las soluciones se administrarán de una manera compatible con la formulación de dosificación y en
una cantidad tal que sea terapéutica o profilácticamente efectiva. Las formulaciones se administran fácilmente en una variedad de formas de dosificación, tal como el tipo de soluciones inyectables descritas anteriormente.
IV. Ejemplos
Los siguientes ejemplos se incluyen para demostrar realizaciones preferidas de la invención. Los expertos en la técnica deberían apreciar que las técnicas divulgadas en los ejemplos a continuación representan técnicas descubiertas por el inventor que funcionan bien en la práctica de la invención y, por lo tanto, se pueden considerar que constituyen modos preferidos para su práctica.
Ejemplo 1 - Métodos y materiales
Ratones y clones de las células T - Se generaron ratones CAR Tg que expresan el dominio extracelular de CAR bajo el control de un promotor Lck/potenciador de CD2 como se ha descrito anteriormente (Wan et al., 2000). Todos los ratones se alojaron en condiciones libres de patógenos en la Universidad de Chicago, y todos los protocolos de animales fueron aprobados por el Comité Institucional de Cuidado y Uso de Animales. Para generar clones CAR Tg 3 Egr2flox/flox Th1, se inmunizaron ratones CAR Tg 3 Egr2flox/flox en las patas traseras con ovoalbúmina de pollo (OVA, por sus siglas en inglés; A5503, Sigma) emulsionada en adyuvante completo de Freund (F5881, Sigma). Siete días después, se recolectaron los ganglios linfáticos de drenaje y se derivaron y mantuvieron clones de células CD4+ Th1 como se describió anteriormente (Fitch et al., 2006; Gajewski and Fitch, 1990).
Transducción de adenovirus - Se produjo un adenovirus que expresaba Cre como ya se ha descrito (Zha et al., 2006; Zha et al., 2008). Para la transducción de las células T, las células se suspendieron a una alta densidad de 10 x 106/mL en DMEM (por sus siglas en inglés) con FBS (por sus siglas en inglés) al 2%, se incubaron con un EV (por sus siglas en inglés) o el adenovirus Cre a 37 °C por 50 minutos, se transfirieron a DMEM con FBS al 10% y se cultivaron por otras 16 horas a baja densidad de 1 x 106/mL.
Inducción de anergia in vitro - Se indujo la anergia in vitro por el tratamiento de las células durante la noche con un mAb anti-CD3 inmovilizado (1 mg/mL; 145-2C11, BioXCell). Posteriormente, las células se recolectaron, lavaron y dejaron reposar por 1-2 días antes del análisis.
Análisis ChIP-seq - Se ligaron 100 ng de ADN de los ensayos ChIP a la mezcla de oligoadaptadores de Illumina de acuerdo con los protocolos del fabricante. Después de 16 ciclos de amplificación por PCR, el producto se separó en geles de agarosa al 2% y los fragmentos de ADN de entre 150 y 400 pb se purificaron usando un kit de purificación en gel (Qiagen). Se secuenciaron 8 pmol de ADN en un secuenciador Illumina GAII de acuerdo con los protocolos estándar. Para el análisis de datos, las imágenes obtenidas del secuenciador se procesaron por el software de canal de extracción de imágenes Illumina. Eland Extended se usó para alinear secuencias con el genoma del ratón (NCBI 37/mm9). Las secuencias no únicas que se alinearon con más de dos ubicaciones diferentes se descartaron antes del análisis subsecuente. Se usó QuEST (Valouev et al., 2008) para identificar regiones o picos de unión enriquecidos. MEME (por sus siglas en inglés), (Bailey et al., 2009) se usó para la identificación de motivos. Se realizaron dos experimentos ChIP-seq independientes y los genes presentes en ambos conjuntos de datos se consideraron positivos.
Análisis de perfiles de expresión génica- Todas las muestras de ARN usadas para el análisis de arreglo de genes tienen un número de integridad de ARN > 8,0, una relación OD260/280 y una relación OD 260/230 > 1,8 (por sus siglas en inglés). El ARN se etiquetó, fragmentó e hibridó con arreglos de expresión de genoma de ratón de Affymetrix 430 2.0 en el Centro de Genómica Funcional de la Universidad de Chicago (Chicago, IL). Posteriormente, se escanearon los arreglos y MicroArray Suite 5.0 generó archivos de intensidad CEL (por sus siglas en inglés). El análisis del arreglo de genes se realizó tres veces usando tres conjuntos de muestras independientemente manipuladas. Los resultados de los tres arreglos de genes se combinaron y analizaron usando el software dChip. Específicamente, los genes calificados como "ausentes" o con una intensidad de señal < 100 se descartaron primero. Entre los genes restantes, aquellos con un aumento mayor o igual a 2 veces en la expresión tras la inducción de anergia se consideraron genes asociados a anergia, y aquellos con una reducción de más de 1,5 veces tras la deleción de Egr2 se consideraron genes dependientes de Egr2. Los genes se consideraron positivos cuando el promedio de los cambios de veces de los tres conjuntos de muestras alcanzaron los umbrales enlistados anteriormente.
Ensayo de ChIP - Los ensayos de ChIP se realizaron siguiendo el protocolo del fabricante (Millipore). Brevemente, se lisaron 2,5 x 106 células en 500 mL de amortiguador de lisis SDS (por sus siglas en inglés), y el ADN celular se cizalló 6 veces con un pulso de 15 segundos más 60 segundos de descanso usando un Misonix Sonicator 3000 (Qsonica). Para la inmunoprecipitación, se diluyeron 5 veces 200 mL de sobrenadante de lisado celular (correspondiente a 1 x 106 células) en el amortiguador de dilución de ChIP y se adicionó el Ab anti-Egr2 a una dilución 1:100 (PRB-236P, Covance). Se llevó a cabo una qPCR-RT SYBR Green usando cebadores específicos para el intrón de Ccl1 (directo 5'-AAT-GGCCACATGGAAAACTC-3' [SEQ ID NO: 1], reverso 5'-CCAAACATACCTCGAATACGC-3' [SEQ ID NO: 2]); Intrón de Crtam (directo 5'-TCTGGACAGGAGGGGGATGT-3' [SEQ ID NO: 3], reverso 5'-AGGAAACACCCACAGCAAAG-3' [SEQ ID NO: 4]); Promotor central de Sema7A (directo 5'-GCTTTCTGCTGGTGTTCTGG-3' [SEQ ID NO: 5], reverso 5'-CGCCTACCTTTCCAGACG-3' [SEQ ID NO: 6]); Promotor central Lag3 (directo 5'-CTCCAGACCCAGTCCTTCTG-3' [SEQ ID NO: 7], reverso 5'-ACACTTTCCACTGCGAAGC-3' [SEQ ID NO: 8]); 4-1BB 5'UTR (directo 5'-AATCCTTTAACTCAGGAGAGACGTG-3' [SEQ ID NO: 9], reverso 5'-TTCCCACCACAGTGACATTC-3' [SEQ ID NO: 10]); Intrón de Nrgn (directo 5'-GGCTTGGCTCAGATCAGG-3' [SEQ ID NO: 11], reverso 5'-GGGAAAGAATGGTGCTGAAA-3' [SEQ ID NO: 12]); Promotor proximal Nrn1 (directo 5'-GTGACTGATTTTCATCCCAGTG-3' [SEQ ID NO: 13], reverso 5'-ACCAGGACTCCCCGTCTC-3' [SEQ ID NO: 14]); Promotor central Bcl2l11 (directo 5'-TCCACTTGGATTCACACCAC-3' [SEQ ID NO: 15], reverso 5'-CAGACATTGGGTGGACGAG-3' [SEQ ID NO: 16]); Promotor proximal Crabp2 (directo 5'-CTTGCCTTCTGACGCTTCTC-3' [SEQ ID NO: 17], reverso 5'-GGGTTCTCCAAGAGCCAAG-3' [SEQ ID NO: 18]). Se usaron cebadores específicos para GJA5 como controles (directo 5'-ACCATGGAGGTGGCCTTCA-3' [SEQ ID NO: 19], reverso 5'-CATGCAGGGTATCCAGGAAGA-3' [SEQ ID NO: 20]).
qPCR-RT - Los cebadores y las sondas se adquirieron de IDT, Roche y Applied Biosystems. La qPCR-RT usó cebadores y sondas específicos para Ccl1 (directo 5'-TCACCATGAAAc Cc ACt GC-3' [SEQ ID NO: 21], reverso 5'-AGCAGCAGCTATTGGAGACC-3' [SEQ ID NO: 22], CTGGCTGC [SEQ ID NO: 23]); Crtam (directo 5'-AGATC-CAACAACGAGGAGACA-3' [SEQ ID NO: 24], reverso 5'-TCATGCAACGCTTAGACTGG-3' [SEQ ID NO: 25], CTGGCTGC [SEQ ID NO: 23]); Sema7A (directo 5'-TCAATCGGCTGCAAGATGT-3' [SEQ ID NO: 26], reverso 5'-CGCAGACAGCTGAGTAGTTCC-3' [SEQ ID NO: 27], GAGCAGGA [SEQ ID NO: 28]); Lag3 (directo 5'-TGCTTT-GGGAAGCTCCAGT-3' [SEQ ID NO: 29], reverso 5'-GCTGCAGGGAAGATGGAC-3' [SEQ ID NO: 30], CCAGGAGG [SEQ ID NO: 31]); 4-1BB (directo 5'-GAACGGTACTGGCGTCTGTC-3' [SEQ ID NO: 32], reverso 5'-CCGGTCTTAAG-CACAGACCT-3' [SEQ ID NO: 33], CTGCTCTC [SEQ ID NO: 34]); Nrgn (directo 5'-AACACCGGCAATGGACTG-3' [SEQ ID NO: 35], reverso 5'-AAACTCGCCTGGATTTTGG-3' [SEQ ID NO: 36], GCTGGATG [SEQ ID NO: 37]); Nrn (directo 5'-TCCTCGCGGTGCAAATAG-3' [SEQ ID NO: 38], reverso 5'-GCCCTTAAAGACTGCATCACA-3' [SEQ ID NO: 39], CTGCTCTC [SEQ ID NO: 34]); Bcl2l11 (directo 5'-GGAGACGAGTTCAACGAAACTT-3' [SEQ ID NO: 40], reverso 5'-AACAGTTGTAAGATAACCATTTGAGG-3' [SEQ ID NO: 41], GGCTGAAG [SEQ ID NO: 42]); Crabp2 (directo 5'-AAATGGTGTGCGAGCAGAG-3' [SEQ ID NO: 43], reverso 5'-AACGTCATCTGCTGTCATTGTC-3' [ SEQ ID NO: 44], CCAGGAGG [SEQ ID NO: 31]). La abundancia relativa de ARN se determinó en función del ARN 18S del control (Hs99999901_s1, Applied Biosystems).
Análisis de inmunotransferencia - Se resuspendió un número igual de las células T en amortiguador de lisis enfriado con hielo con Tris 50 mM (pH 7,6), EDTA 5 mM, NaCl 150 mM, Triton x-100 al 0,5%, PMSF (por sus siglas en inglés) 1 mM, NaF 10 mM, Na3VO41 mM, y la mezcla 13 de inhibidores de proteasas (Roche). Después de una incubación de 30 minutos en hielo, las células se centrifugaron por 10 minutos a la máxima velocidad a 4 °C, y se recolectó el sobrenadante. El lisado celular se cargó en geles Tris-HCl al 10% (Bio-Rad Laboratories), se separó por SDS-PAGE (por sus siglas en inglés) y se transfirió a membranas de PVDF (por sus siglas en inglés), (Millipore). Las proteínas se detectaron usando anticuerpos primarios contra Sema7A (1:1000, AF1835, R&D System) y Crabp2 (1:1000, MAB5488, Millipore); los anticuerpos secundarios fueron IgG anti-ratón ligado a HRP (por sus siglas en inglés), (1:3000, GE Healthcare). La detección se realizó usando un kit de detección ECL (GE Healthcare).
Citometría de flujo - Para la tinción de Crtam, las células se incubaron con una IgG2a de ratón anti-Crtam (30 ng/mL, 10 mL por 1 x 106 células a 4 °C por 20 minutos, y posteriormente una IgG2a anti-ratón de cabra Alexa Fluor 647 (1:100; A21241, Invitrogen) a 4 °C por otros 20 minutos.
Ejemplo 2 - identificación del transcriptoma Egr2 usando perfiles de expresión génica basados en microarreglos y análisis ChIP-seq
Los clones de las células T Th1 anergizados por anti-CD3 inmovilizado se usaron como modelo de anergia de las células T de los inventores. Este modelo ha sido bien caracterizado y puede proporcionar suficiente material celular para el análisis de microarreglos y ChIP-seq (Schwartz, 2003). La deleción de Egr2 específica de las células T estuvo mediada por el uso de un adenovirus que expresa Cre y un receptor de Coxsackie/adenovirus (CAR) Tg 3 Egr2flox/flox en ratones, en donde el CAR se expresa exclusivamente en el compartimento de las células T de un promotor Lck/casete potenciador de CD2. Este sistema permite la deleción periférica de Egr2 sin afectar el desarrollo de las células T en el timo, como describieron recientemente los inventores (Zha et al., 2008). Brevemente, se generaron clones de las células Th1 específicas de OVA a partir de ratones CAR Tg 3 Egr2flox/flox (Fitch et al., 2006; Zha et al., 2008). Posteriormente, la deleción de Egr2 se logró por la transducción de los clones de las células T CAR Tg 3 Egr2flox/flox Th1 con el adenovirus Cre. Se demostró que este sistema es muy eficiente, la qRT-PCT y la inmunotransferencia confirmaron que la expresión de Egr2 inducida por anti-CD3 se redujo a niveles mínimos después de la deleción de Egr2 mediada por el adenovirus Cre (Zheng et al., 2012).
Con el fin de mapear el transcriptoma de Egr2 completo de las células T anérgicas, los inventores realizaron dos conjuntos de cribado de todo el genoma. El primero fue un análisis de perfiles de expresión génica basado en microarreglos en donde se compararon células Th1 anérgicas con o sin deleción previa de Egr2. Específicamente, se infectaron células T CAR Tg 3 Egr2flox/flox Th1 con un adenovirus vacío (EV) o que expresaba Cre. Tras la confirmación de la deleción de Egr2 por la inmunotransferencia, las células T se anergizaron con anti-CD3 inmovilizado por 16 horas y se realizó el microarreglo después de 1 día de reposo en el medio de cultivo. Este análisis ayudó a identificar el conjunto de genes regulados positivamente tras la inducción de anergia de una manera dependiente de Egr2 (Tabla complementaria 1). El análisis de arreglo de genes reveló que 938 del total de 45101 sondas demostraron como mínimo un aumento de 2 veces tras la inducción de anergia. Entre ellas, 90 sondas cumplían los criterios definidos por los inventores para la dependencia de Egr2, en el sentido de que la expresión génica elevada observada en la anergia se redujo en más de 1,5 veces en las células con Egr2 deletado.
Para identificar los objetivos transcripcionales directos de Egr2, los inventores también realizaron un análisis ChIP-seq. Las células T CAR Tg 3 Egr2flox/flox Th 1 no se trataron o se anergizaron con anti-CD3 inmovilizado, se reticularon y los fragmentos nucleares se inmunoprecipitaron con un Ab anti-Egr2. El análisis ChIP-seq se llevó a cabo en los fragmentos de ADN unidos a Egr2. Se encontró que Egr2 está asociado con una variedad de regiones reguladoras en el genoma de las células T anérgicas, de las cuales 13% está ubicado en los promotores centrales (50 pb cadena arriba del sitio de inicio de la transcripción (TSS, por sus siglas en inglés)) 40% en los promotores proximales (500 pb cadena arriba del TSS), 20% en la 5'UTR (por sus siglas en inglés) y 21% en intrones (Figura 1A). Estas interacciones de unión parecían ser específicas, ya que la secuencia de consenso del sitio de unión de Egr2 derivada de ChIP-seq es muy similar a la publicada en TRANSFAC, una base de datos integral de factores de transcripción (Figura 1B).
Cuando los resultados del arreglo de genes se fusionaron con los datos de ChIP-seq, se encontró que 62 de las 90 sondas que mostraban dependencia de Egr2 para su expresión estaban unidas directamente por Egr2. Debido a cierta duplicación, esas 62 sondas representaban 49 genes (Figura 1C). En resumen, 2,08% (938/45101) de las sondas del arreglo de genes demostraron una regulación positiva tras la inducción de anergia, de las cuales 9,59% (90/938) dependen de Egr2 y el 6,61% (62/938) están directamente reguladas por Egr2.
Ejemplo 3 - Caracterización de nuevas objetivos de Egr2 en las células T anérgicas
Los estudios mecanísticos previos de la anergia de las células T han centrado su atención en identificar los factores clave que son causales de la disfunción intrínseca de las células T. Sin embargo, un atributo llamativo de los genes adicionales identificados a través de los análisis de arreglo de genes/ChIP-seq es que varios de los productos de genes son moléculas de superficie o factores secretados. Esta observación sugiere que las células T anérgicas pueden tener propiedades funcionales adicionales dirigidas hacia otros componentes celulares del sistema inmunitario.
Nueve de los objetivos dependientes de Egr2 recientemente identificados se estudiaron con más detalle, incluida la quimiocina Ccl1; cinco receptores de superficie celular (la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), el miembro de la superfamilia del receptor del factor de necrosis tumoral 9 (Tnfrsf9, o 4-1BB), y neuritina (Nrn1)); y tres proteínas intracelulares (Bcl2-similar 11 (Bcl2l11 o Bim, por sus siglas en inglés, respectivamente), neurogranina (Nrgn) y proteína de unión al ácido retinoico celular 2 (Crapb2)). Ccl1 es un miembro de la familia de quimiocinas con motivo C-C, y una publicación reciente indicó que Ccl1 puede reclutar células T reguladoras Foxp3+ en el contexto tumoral (Hoelzinger et al., 2010). La semaforina 7A (Sema7A) pertenece a la familia de semaforinas unida a la membrana que se asocia con la membrana plasmática mediante un enlazador GPI (Suzuki et al., 2008). Crtam es una proteína transmembrana de tipo I con dominios Ig similares a V y C1 (Du Pasquier, 2004). Lag3, una proteína transmembrana relacionada con CD4, se une al MHC de clase II en las APC con mayor afinidad que CD4 y se ha informado que funciona como un receptor inhibidor (Baixeras et al., 1992; Grosso et al., 2007; Huang et al., 2004; Triebel et al., 1990). 4-1BB es un receptor de coestimulación inducible en las células T y pertenece a la superfamilia de receptores del factor de necrosis tumoral (Watts, 2005). Nrnl es un gen regulado por la actividad neuronal que codifica una pequeña proteína extracelular que actúa como neurotrofina para promover la neuritogénesis, la supervivencia neuronal y la plasticidad (Naeve et al., 1997; Nedivi et al., 1996; Nedivi et al., 1998). Nrgn es otra proteína que se ha estudiado principalmente en el sistema nervioso central (Diez-Guerra, 2010). Interactúa con la calmodulina y regula las concentraciones intracelulares de calcio y la señalización derivada del calcio en las sinapsis. Las funciones de Nrnl y Nrgn en el sistema inmunológico aún no se han aclarado. Bcl2l11 es una proteína pro-apoptosis en la ruta de apoptosis intrínseca y se ha demostrado que regula la deleción de las células T tanto en el timo como en la periferia (Bouillet and O'Reilly, 2009). Su interacción con la proteína pro-supervivencia Bcl-2 libera la proteína X asociada a Bcl-2 (Bax) y el antagonista/asesino de Bcl-2 (Bak) para desencadenar la apoptosis mediada por mitocondrias. Crabp2 es una proteína de unión al ácido retinoico, que suministra ácido retinoide desde el citoplasma a sus receptores selectivos ubicados en el núcleo (Hall et al., 2011).
La unión de Egr2 a estos nueve genes tras la inducción de anergia se confirmó por el ensayo de ChIP. Como se muestra en la Figura 2, Egr2 se asoció con regiones reguladoras variables de estos genes tras el tratamiento con anti-CD3 inmovilizado. La expresión de ARNm dependiente de Egr2 en células T anérgicas se confirmó por qPCR-RT. Como se ve en la Figura 3, el compromiso de TCR solamente regulaba positivamente altamente estos genes y sus expresiones se redujeron sustancialmente con la deleción de Egr2. También se observaron resultados similares en otros dos clones de las células T CAR Tg 3 Egr2flox/flox Th1 (Figuras 5 y 6). Para validar aún más los resultados de qPCR-RT, los inventores analizaron la expresión de cuatro productos de genes a nivel de proteína, ya que había reactivos disponibles para este análisis. En análisis ELISA reveló que Ccl1 fue secretado constitutivamente por células anérgicas de una manera dependiente de Egr2 (Figura 4A). La expresión de las proteínas Sema7A y Crapb2 se detectó por inmunotransferencia en células anérgicas, que se redujeron parcialmente en ausencia de Egr2 (Figuras 4B y 4D). Similarmente, la expresión de Crtam en la superficie celular se detectó por citometría de flujo en como mínimo 14.6061,88% de células anérgicas y disminuyó a 3.4160,2% cuando se eliminó Egr2 (la Figura 4C representa uno de seis experimentos). Estos resultados indican que Egr2 contribuye directamente a la expresión de estos nueve genes en células anérgicas.
Varios genes que codifican moléculas reguladoras negativas están regulados al alza en las células T anérgicas (ver las Figuras 7-9). Tales genes incluyen, por ejemplo, DGK-Z, Cbl-b, GRAIL, Itch, Tobl y Deltexl. También se demostró que las células T con Egr2 deletado son relativamente resistentes a la anergia in vitro (ver Figura 10) y también in vivo (datos no
mostrados). Se identificaron genes adicionales regulados por Egr2 usando estrategias que incluyen PCR en tiempo real y ensayos ChIP, así como perfiles de expresión génica de las células T condicionales con Egr2 deletado con el análisis ChIP-seq de genes que se unen directamente a Egr2. Estos experimentos demostraron que Egr2 es un importante regulador transcripcional del estado anérgico e identificaron el transcriptoma de Egr2 en la anergia de las células T (ver las Figuras 11-14). Otros estudios demostraron que Crtam (l molécula asociada a células T restringida al MHC de clase I) y Lag3 (gen de activación de linfocitos 3) son genes asociados a anergia dependientes de Egr2 (ver Figura 15) y pueden identificar la población de las células T anérgicas del microambiente tumoral ex vivo (ver las Figuras 16-20).
Ejemplo 4 - Caracterización de nuevas objetivos de Egr2 en las células T anérgicas
A ratones hembra C57BL/6 adquiridos de Taconic se les inyectaron 2 x 106 B16.SIY por vía subcutánea (Día 0). A partir del día 4, a los ratones se les inyectaron 100 mg de anti-4-1BB (anticuerpo 4-1BB clon LOB12.3) o anticuerpo anti-Lag3 (anticuerpo Lag3 clon C9B7W), o 100 mg del anticuerpo anti-4-1BB más 100 mg de anticuerpo anti-Lag3. Los ratones recibieron tratamientos en los Días 4, 7, 10 y 13. Los tumores se midieron a partir del Día 7. Las áreas del tumor se calcularon como el producto del diámetro tumoral más largo y el diámetro perpendicular a éste. Los tumores se midieron después del día 7 en los días indicados.
Los tratamientos con un único anticuerpo 4-1BB y Lag3 proporcionaron un control parcial del tumor; sin embargo, este control es temporal y los tumores volvieron a crecer. El tratamiento combinado con anticuerpos 4-1BB y Lag3 proporcionó un control tumoral muy sólido, con 60% de ratones en este grupo sin tumor palpable 30 días después de la inyección tumoral (Figura 21). Esto demuestra que la combinación de tratamientos contra dos o más objetivos asociadas a la anergia puede mejorar notablemente el control tumoral inmunomediado.
Tabla 2
Referencias
Bailey T. et al., Nucleic Acids Res. 37:W202-8, 2009.
Baixeras E. et al., J Exp Med. 176(2):327-37, 1992.
Bernardini G. et al., Blood. 96(13):4039-45, 2000.
Bouillet P. and O'Reilly L. A., Nat Rev Immunol. 9:514-519, 2009.
Chai J. G. et al., Eur J Immunol. 29(2):686-92, 1999.
Chavrier P. et al., EMBO J. 7(1):29-35, 1988.
Chuaqui R. F. et al., Nat Genet. 32 Suppl: 509-14, 2002.
Curran M. A. et al., PLoS ONE. 6(4):e19499, 2011.
Czopik A. K. et al., Immunity. 24(5):591-600, 2006.
Diez-Guerra F., J. IUBMB Life. 62(8):597-606, 2010.
Draghici S. et al., TRENDS in Genetics. 22(2):101-109, 2006.
Du Pasquier L., CR Biol. 327(6):591-601, 2004.
Fitch F. W. et al., Curr Protoc Immunol. Chapter 3, Unit 313, 2006.
Gajewski T. F. and Fitch F. W., J Immunol. 144(2):548-56, 1990.
Gajewski T. F. et al., Curr Opin Immunol. 23(2):286-92, 2011.
Gandhi M. K. et al., Blood. 108(7):2280-9, 2006.
Grosso J. F. et al., J Clin Invest. 117(11 ):3383-92, 2007.
Hall J. A. et al., Immunity. 35(1):13-22, 2011.
Harris J. E. et al., J Immunol. 173(12):7331-8, 2004.
Hoelzinger D. B. et al., J Immunol. 184(12):6833-42, 2010.
Huang C. T. et al., Immunity. 21(4):502-13, 2004.
Naeve G. S. et al., Proc Natl Acad Sci USA. 94(6):2648-53, 1997.
Nedivi E. et al., Proc Natl Acad Sci USA. 93(5):2048-53, 1996.
Nedivi E. et al., Science. 281(5384):1863-6, 1998.
Olenchock B. A. et al., Nat Immunol. 7(11):1174-81, 2006.
Patwardhan S. et al., Oncogene. 6(6):917-28, 1991.
Safford M. et al., Nat Immunol. 6(5):472-80, 2005.
Schwartz R. H., Annu Rev Immunol. 21:305-34, 2003.
Soler D. et al., J Immunol. 177(10):6940-51, 2006.
Suzuki K. et al., Nat Immunol. 9(1):17-23, 2008.
Suzuki K. et al., Nature. 446(7136):680-4, 2007.
Takeuchi A. et al., J Immunol. 183(7):4220-8, 2009.
Triebel F. et al., J Exp Med. 171(5):1393-405, 1990.
Valouev A. et al., Nat Methods. 5(9):829-34, 2008.
Wan Y. Y. et al., Proc Natl Aca Sci USA. 97(25): 13784-9, 2000.
Wang C. et al., Immunological Rev. 229:192-215, 2009.
Wang Z. et al., Nat Rev Genet. 10(1):57-63, 2009.
Watts T. H., Annu Rev Immunol. 23:23-68, 2005.
Woo S.R. et al., Cancer Res. 72:917-27, 2012.
Yeh J. H. et al., Cell. 132(5):846-59, 2008.
Zha Y. et al., Nat Immunol. 7(11):1166-73, 2006.
Zha Y. et al., J Immunol Methods. 311 (1-2):94-102, 2008.
Zheng Y. et al., J Exp Med. 209(12):2157-63, 2012.
Zheng Y. et al., EMBO Rep. 9(1):50-5, 2008.
Claims (8)
1. Un agente inmunoterapéutico para usar en un método para tratar a un paciente con inmunoterapia que comprende administrar dicho agente inmunoterapéutico al paciente después de que se identifique que el paciente tiene células T no anérgicas, en donde
se identifica que el paciente tiene células T no anérgicas al medir los niveles de expresión de genes anérgicos de las células T seleccionados de la Tabla 2 que comprende la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y (Nrn1), y comparar el nivel de expresión con un nivel de expresión de referencia o de control en células T anérgicas;
en donde el paciente es un paciente con cáncer; especialmente
) en donde la inmunoterapia comprende una inmunoterapia basada en células, o
i) en donde la inmunoterapia comprende una terapia con anticuerpos, o
ii) en donde la inmunoterapia comprende una vacuna contra cáncer.
2. Un método para evaluar la anergia de las células T en un paciente, particularmente en un paciente con cáncer, que comprende:
a) medir en las células T del paciente un aumento en los niveles de expresión de genes anérgicos de las células T seleccionados de la Tabla 2 que comprende la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y (Nrn1) en comparación con un nivel de expresión de referencia o de control en células T no anérgicas; e
b) identificar que el paciente tiene células T anérgicas; especialmente en donde la expresión se mide usando un arreglo o microarreglo.
3. El método de la reivindicación 2, en donde el aumento en la expresión es un aumento de aproximadamente cinco veces.
4. Un método para evaluar la anergia de las células T en un paciente, particularmente en un paciente con cáncer, que comprende:
a) medir en las células T del paciente un nivel de expresión de genes anérgicos de las células T seleccionados de la Tabla 2 que comprende la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y (Nrn1);
b) comparar el nivel de expresión con un nivel de expresión de referencia o de control en células T identificadas como anérgicas; y
c) identificar que el paciente tiene células T no anérgicas si se determina que las células T tienen un nivel de expresión que está disminuido o es menor a un aumento en la expresión de aproximadamente dos veces en comparación con un nivel de expresión de referencia o de control en las células T identificadas como anérgicas.; especialmente en donde la expresión se mide usando un arreglo o microarreglo.
5. El método de cualquiera de las reivindicaciones 2 a 4,
i) en donde los genes anérgicos de las células T comprenden además una citocina, o
ii) en donde los genes anérgicos de las células T que se miden comprenden además una proteína intracelular, particularmente donde la proteína intracelular es Bim, Nrgn y/o Crabp2.
6. El método de cualquiera de las reivindicaciones 2 a 5,
i) en donde las células T se han aislado de una muestra de sangre o una muestra de tumor o cáncer del paciente; y/o
ii) en donde medir un aumento en la expresión comprende medir un aumento en la expresión de ARN, particularmente en donde se mide un aumento en la expresión de ARN que comprende emplear un ensayo de hibridación y/o amplificación; y/o
iii) en donde medir un aumento en la expresión comprende generar ADNc a partir de los transcritos de ARNm codificados por los genes anérgicos de las células T; y/o
iv) que comprende además amplificar el ADNc correspondiente a los genes anérgicos de las células T, particularmente en donde la amplificación del ADNc comprende incubar el ADNc con uno o más conjuntos de cebadores específicos para el ADNc y realizar la reacción en cadena de la polimerasa (PCR).
7. El método de cualquiera de las reivindicaciones 2 a 6, en donde medir un aumento en la expresión comprende medir un aumento en la expresión de proteínas,
particularmente en donde se usa una o más proteínas de unión específicas para un polipéptido codificado por un gen anérgico de las células T, especialmente en donde una o más proteínas de unión específicas comprenden todo o una parte de un anticuerpo específico para un polipéptido codificado por un gen anérgico de las células T, en particular en
donde el método comprende además emplear un inmunoensayo cuantitativo para medir la expresión de proteínas.
8. Un medio tangible legible por computadora que comprende un código legible por computadora que, cuando es ejecutado por una computadora, causa que la computadora realice operaciones que comprenden:
a) recibir información correspondiente a un nivel de expresión génica en una muestra de las células T de un paciente que comprende genes anérgicos de células T seleccionados de la Tabla 2 que comprende la semaforina 7A (Sema7A), la molécula asociada a células T restringida al MHC de clase I (Crtam), el gen de activación de linfocitos 3 (Lag3), 4-1BB y Nrn1, y
b1) calcular una puntuación de riesgo para la muestra identificada como la muestra que contiene células T anérgicas, o
b2) calcular una puntuación de riesgo para la muestra identificada como la muestra que contiene células T que no son anérgicas; particularmente en donde calcular una puntuación de riesgo comprende usar una computadora y un algoritmo.
Applications Claiming Priority (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US201361794535P | 2013-03-15 | 2013-03-15 |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| ES2935257T3 true ES2935257T3 (es) | 2023-03-03 |
Family
ID=51538355
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES18181943T Active ES2935257T3 (es) | 2013-03-15 | 2014-03-14 | Métodos y composiciones relacionadas con la actividad de las células T |
Country Status (4)
| Country | Link |
|---|---|
| US (4) | US9944992B2 (es) |
| EP (3) | EP4163387A1 (es) |
| ES (1) | ES2935257T3 (es) |
| WO (1) | WO2014144666A2 (es) |
Families Citing this family (18)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| WO2014066834A1 (en) | 2012-10-26 | 2014-05-01 | The University Of Chicago | Synergistic combination of immunologic inhibitors for the treatment of cancer |
| US9562101B2 (en) | 2013-06-21 | 2017-02-07 | Novartis Ag | Lectin-like oxidized LDL receptor 1 antibodies and methods of use |
| AR096601A1 (es) | 2013-06-21 | 2016-01-20 | Novartis Ag | Anticuerpos del receptor 1 de ldl oxidado similar a lectina y métodos de uso |
| EP3470081A1 (en) | 2013-10-01 | 2019-04-17 | Mayo Foundation for Medical Education and Research | Methods for treating cancer in patients with elevated levels of bim |
| CN104715662A (zh) * | 2015-04-13 | 2015-06-17 | 苏州大学 | 超抗原与mhc及tcr的作用模式模型教具 |
| BR112018000903A2 (pt) | 2015-07-16 | 2018-09-11 | Biokine Therapeutics Ltd. | composições e métodos para o tratamento de câncer |
| US10875923B2 (en) | 2015-10-30 | 2020-12-29 | Mayo Foundation For Medical Education And Research | Antibodies to B7-H1 |
| PL3429596T3 (pl) * | 2016-03-18 | 2022-12-19 | Immune Sensor, Llc | Cykliczne związki dinukleotydowe i sposoby stosowania |
| EA037513B1 (ru) * | 2016-09-17 | 2021-04-06 | ИММЬЮН СЕНСОР, ЭлЭлСи | Циклические динуклеотидные соединения и способы их применения |
| JP2020505342A (ja) * | 2017-01-17 | 2020-02-20 | ザ・ユニバーシティ・オブ・シカゴThe University Of Chicago | 腫瘍微小環境内の機能不全抗原特異的cd8+t細胞 |
| BR112019020610A2 (pt) | 2017-05-30 | 2020-04-22 | Bristol-Myers Squibb Company | tratamento de tumores positivos para o lag-3 |
| BR112019021847A2 (pt) | 2017-05-30 | 2020-06-02 | Bristol-Myers Squibb Company | Composições compreendendo um anticorpo anti-lag-3 ou um anticorpo anti-lag-3 e um anticorpo anti-pd-1 ou anti-pd-l1 |
| WO2020018503A2 (en) * | 2018-07-16 | 2020-01-23 | Regeneron Pharmaceuticals, Inc. | Anti-il36r antibodies |
| WO2020146772A1 (en) * | 2019-01-11 | 2020-07-16 | The Johns Hopkins University | Neuritin regulation of t cell anergy and t regulatory cell function |
| US20220162326A1 (en) * | 2019-05-13 | 2022-05-26 | Regeneron Pharmaceuticals, Inc. | Anti-il36r antibodies |
| EP4149457A1 (en) | 2020-05-15 | 2023-03-22 | Immunesensor Therapeutics, Inc. | Sting agonist combination treatments with immune checkpoint inhibitors |
| AU2021362156A1 (en) * | 2020-10-13 | 2023-06-15 | Board Of Regents, The University Of Texas System | Combinatorial immunotherapeutic methods and compositions for pancreatic ductal adenocarcinoma treatment |
| US20230121320A1 (en) | 2021-07-23 | 2023-04-20 | Immunesensor Therapeutics, Inc. | Sting agonist combination treatments with cytokines |
Family Cites Families (192)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| GB880300A (en) | 1958-03-31 | 1961-10-18 | Bayer Ag | Process for the splitting of bis-(hydroxyphenyl)-alkanes or -cycloalkanes by hydrogenation |
| NL154598B (nl) | 1970-11-10 | 1977-09-15 | Organon Nv | Werkwijze voor het aantonen en bepalen van laagmoleculire verbindingen en van eiwitten die deze verbindingen specifiek kunnen binden, alsmede testverpakking. |
| US3817837A (en) | 1971-05-14 | 1974-06-18 | Syva Corp | Enzyme amplification assay |
| US3939350A (en) | 1974-04-29 | 1976-02-17 | Board Of Trustees Of The Leland Stanford Junior University | Fluorescent immunoassay employing total reflection for activation |
| US3996345A (en) | 1974-08-12 | 1976-12-07 | Syva Company | Fluorescence quenching with immunological pairs in immunoassays |
| GB1529202A (en) | 1976-02-20 | 1978-10-18 | Ciba Geigy Ag | Spectral sensitising dyes |
| US4196265A (en) | 1977-06-15 | 1980-04-01 | The Wistar Institute | Method of producing antibodies |
| US5583013A (en) | 1977-11-08 | 1996-12-10 | Genentech, Inc. | Method and means for microbial polypeptide expression |
| US4704362A (en) | 1977-11-08 | 1987-11-03 | Genentech, Inc. | Recombinant cloning vehicle microbial polypeptide expression |
| US5221619A (en) | 1977-11-08 | 1993-06-22 | Genentech, Inc. | Method and means for microbial polypeptide expression |
| US4275149A (en) | 1978-11-24 | 1981-06-23 | Syva Company | Macromolecular environment control in specific receptor assays |
| US4277437A (en) | 1978-04-05 | 1981-07-07 | Syva Company | Kit for carrying out chemically induced fluorescence immunoassay |
| JPS55116259A (en) | 1979-03-01 | 1980-09-06 | Fuji Photo Film Co Ltd | Microimmunoassay method |
| US4367110A (en) | 1979-07-02 | 1983-01-04 | Toppan Printing Co. | Decorative laminate and a manufacturing method therefor |
| US4452901A (en) | 1980-03-20 | 1984-06-05 | Ciba-Geigy Corporation | Electrophoretically transferring electropherograms to nitrocellulose sheets for immuno-assays |
| US4366241A (en) | 1980-08-07 | 1982-12-28 | Syva Company | Concentrating zone method in heterogeneous immunoassays |
| DE3170135D1 (en) | 1980-09-02 | 1985-05-30 | Fuji Photo Film Co Ltd | Method for immunochemical measurement of trace components |
| JPS5745460A (en) | 1980-09-02 | 1982-03-15 | Fuji Photo Film Co Ltd | Inspection sheet for measuring trace component and inspecting method using said sheet |
| US4957939A (en) | 1981-07-24 | 1990-09-18 | Schering Aktiengesellschaft | Sterile pharmaceutical compositions of gadolinium chelates useful enhancing NMR imaging |
| US4472509A (en) | 1982-06-07 | 1984-09-18 | Gansow Otto A | Metal chelate conjugated monoclonal antibodies |
| US5238808A (en) | 1984-10-31 | 1993-08-24 | Igen, Inc. | Luminescent metal chelate labels and means for detection |
| US5310687A (en) | 1984-10-31 | 1994-05-10 | Igen, Inc. | Luminescent metal chelate labels and means for detection |
| US5221605A (en) | 1984-10-31 | 1993-06-22 | Igen, Inc. | Luminescent metal chelate labels and means for detection |
| US4683202A (en) | 1985-03-28 | 1987-07-28 | Cetus Corporation | Process for amplifying nucleic acid sequences |
| WO1986005807A1 (en) | 1985-04-01 | 1986-10-09 | Celltech Limited | Transformed myeloma cell-line and a process for the expression of a gene coding for a eukaryotic polypeptide employing same |
| DE3529478A1 (de) | 1985-08-16 | 1987-02-19 | Boehringer Mannheim Gmbh | 7-desaza-2'desoxyguanosin-nukleotide, verfahren zu deren herstellung und deren verwendung zur nukleinsaeure-sequenzierung |
| US4682195A (en) | 1985-09-30 | 1987-07-21 | General Electric Company | Insulated gate device with configured emitter contact pad |
| US4938948A (en) | 1985-10-07 | 1990-07-03 | Cetus Corporation | Method for imaging breast tumors using labeled monoclonal anti-human breast cancer antibodies |
| US4959463A (en) | 1985-10-15 | 1990-09-25 | Genentech, Inc. | Intermediates |
| US4659774A (en) | 1985-11-01 | 1987-04-21 | American Hoechst Corporation | Support for solid-phase oligonucleotide synthesis |
| GB8601597D0 (en) | 1986-01-23 | 1986-02-26 | Wilson R H | Nucleotide sequences |
| CA1284931C (en) | 1986-03-13 | 1991-06-18 | Henry A. Erlich | Process for detecting specific nucleotide variations and genetic polymorphisms present in nucleic acids |
| US5268486A (en) | 1986-04-18 | 1993-12-07 | Carnegie-Mellon Unversity | Method for labeling and detecting materials employing arylsulfonate cyanine dyes |
| EP0266032A1 (en) | 1986-08-29 | 1988-05-04 | Beecham Group Plc | Modified fibrinolytic enzyme |
| US5202231A (en) | 1987-04-01 | 1993-04-13 | Drmanac Radoje T | Method of sequencing of genomes by hybridization of oligonucleotide probes |
| US5525464A (en) | 1987-04-01 | 1996-06-11 | Hyseq, Inc. | Method of sequencing by hybridization of oligonucleotide probes |
| US4816571A (en) | 1987-06-04 | 1989-03-28 | Applied Biosystems, Inc. | Chemical capping by phosphitylation during oligonucleotide synthesis |
| US5750172A (en) | 1987-06-23 | 1998-05-12 | Pharming B.V. | Transgenic non human mammal milk |
| GB8717430D0 (en) | 1987-07-23 | 1987-08-26 | Celltech Ltd | Recombinant dna product |
| GB8803000D0 (en) | 1988-02-10 | 1988-03-09 | Ekins Roger Philip | Determination of ambient concentrations of several analytes |
| GB8810400D0 (en) | 1988-05-03 | 1988-06-08 | Southern E | Analysing polynucleotide sequences |
| US5700637A (en) | 1988-05-03 | 1997-12-23 | Isis Innovation Limited | Apparatus and method for analyzing polynucleotide sequences and method of generating oligonucleotide arrays |
| US5602244A (en) | 1988-05-26 | 1997-02-11 | Competitive Technologies, Inc. | Polynucleotide phosphorodithioate compounds |
| GB8822228D0 (en) | 1988-09-21 | 1988-10-26 | Southern E M | Support-bound oligonucleotides |
| US5708154A (en) | 1989-02-24 | 1998-01-13 | City Of Hope | RNA-DNA hybrid molecules of nucleic acid |
| US5143854A (en) | 1989-06-07 | 1992-09-01 | Affymax Technologies N.V. | Large scale photolithographic solid phase synthesis of polypeptides and receptor binding screening thereof |
| US6040138A (en) | 1995-09-15 | 2000-03-21 | Affymetrix, Inc. | Expression monitoring by hybridization to high density oligonucleotide arrays |
| US5547839A (en) | 1989-06-07 | 1996-08-20 | Affymax Technologies N.V. | Sequencing of surface immobilized polymers utilizing microflourescence detection |
| US5242974A (en) | 1991-11-22 | 1993-09-07 | Affymax Technologies N.V. | Polymer reversal on solid surfaces |
| US5424186A (en) | 1989-06-07 | 1995-06-13 | Affymax Technologies N.V. | Very large scale immobilized polymer synthesis |
| US5800992A (en) | 1989-06-07 | 1998-09-01 | Fodor; Stephen P.A. | Method of detecting nucleic acids |
| US5527681A (en) | 1989-06-07 | 1996-06-18 | Affymax Technologies N.V. | Immobilized molecular synthesis of systematically substituted compounds |
| US5871928A (en) | 1989-06-07 | 1999-02-16 | Fodor; Stephen P. A. | Methods for nucleic acid analysis |
| US5744101A (en) | 1989-06-07 | 1998-04-28 | Affymax Technologies N.V. | Photolabile nucleoside protecting groups |
| DE3924454A1 (de) | 1989-07-24 | 1991-02-07 | Cornelis P Prof Dr Hollenberg | Die anwendung von dna und dna-technologie fuer die konstruktion von netzwerken zur verwendung in der chip-konstruktion und chip-produktion (dna chips) |
| US5141813A (en) | 1989-08-28 | 1992-08-25 | Clontech Laboratories, Inc. | Multifunctional controlled pore glass reagent for solid phase oligonucleotide synthesis |
| EP0942000B1 (en) | 1989-10-24 | 2004-06-23 | Isis Pharmaceuticals, Inc. | 2'-Modified oligonucleotides |
| EP0430881A3 (en) | 1989-11-29 | 1991-10-23 | Ciba-Geigy Ag | Photochromic compounds, process for their preparation and their use |
| US5633076A (en) | 1989-12-01 | 1997-05-27 | Pharming Bv | Method of producing a transgenic bovine or transgenic bovine embryo |
| US5872232A (en) | 1990-01-11 | 1999-02-16 | Isis Pharmaceuticals Inc. | 2'-O-modified oligonucleotides |
| US5859221A (en) | 1990-01-11 | 1999-01-12 | Isis Pharmaceuticals, Inc. | 2'-modified oligonucleotides |
| US5214136A (en) | 1990-02-20 | 1993-05-25 | Gilead Sciences, Inc. | Anthraquinone-derivatives oligonucleotides |
| US5288644A (en) | 1990-04-04 | 1994-02-22 | The Rockefeller University | Instrument and method for the sequencing of genome |
| US5470967A (en) | 1990-04-10 | 1995-11-28 | The Dupont Merck Pharmaceutical Company | Oligonucleotide analogs with sulfamate linkages |
| JPH049249A (ja) | 1990-04-27 | 1992-01-14 | Kusuda:Kk | 塗型剤吹き付け機 |
| US5602240A (en) | 1990-07-27 | 1997-02-11 | Ciba Geigy Ag. | Backbone modified oligonucleotide analogs |
| US5223618A (en) | 1990-08-13 | 1993-06-29 | Isis Pharmaceuticals, Inc. | 4'-desmethyl nucleoside analog compounds |
| US5610289A (en) | 1990-07-27 | 1997-03-11 | Isis Pharmaceuticals, Inc. | Backbone modified oligonucleotide analogues |
| ATE154246T1 (de) | 1990-07-27 | 1997-06-15 | Isis Pharmaceuticals Inc | Nuklease resistente, pyrimidin modifizierte oligonukleotide, die die gen-expression detektieren und modulieren |
| US5378825A (en) | 1990-07-27 | 1995-01-03 | Isis Pharmaceuticals, Inc. | Backbone modified oligonucleotide analogs |
| US5623070A (en) | 1990-07-27 | 1997-04-22 | Isis Pharmaceuticals, Inc. | Heteroatomic oligonucleoside linkages |
| US5672697A (en) | 1991-02-08 | 1997-09-30 | Gilead Sciences, Inc. | Nucleoside 5'-methylene phosphonates |
| DK0604552T3 (da) | 1991-09-18 | 1997-08-04 | Affymax Tech Nv | Fremgangsmåde til syntese af forskellige samlinger af oligomerer |
| US5639603A (en) | 1991-09-18 | 1997-06-17 | Affymax Technologies N.V. | Synthesizing and screening molecular diversity |
| IL103674A0 (en) | 1991-11-19 | 1993-04-04 | Houston Advanced Res Center | Method and apparatus for molecule detection |
| US5412087A (en) | 1992-04-24 | 1995-05-02 | Affymax Technologies N.V. | Spatially-addressable immobilization of oligonucleotides and other biological polymers on surfaces |
| US5324633A (en) | 1991-11-22 | 1994-06-28 | Affymax Technologies N.V. | Method and apparatus for measuring binding affinity |
| CA2124087C (en) | 1991-11-22 | 2002-10-01 | James L. Winkler | Combinatorial strategies for polymer synthesis |
| US5262357A (en) | 1991-11-22 | 1993-11-16 | The Regents Of The University Of California | Low temperature thin films formed from nanocrystal precursors |
| US5384261A (en) | 1991-11-22 | 1995-01-24 | Affymax Technologies N.V. | Very large scale immobilized polymer synthesis using mechanically directed flow paths |
| US5505928A (en) | 1991-11-22 | 1996-04-09 | The Regents Of University Of California | Preparation of III-V semiconductor nanocrystals |
| US5700922A (en) | 1991-12-24 | 1997-12-23 | Isis Pharmaceuticals, Inc. | PNA-DNA-PNA chimeric macromolecules |
| EP0628051B1 (en) | 1992-02-12 | 2003-07-02 | Chromagen, Inc. | Applications of fluorescent n-nucleosides and fluorescent structural analogs of n-nucleosides |
| US5652099A (en) | 1992-02-12 | 1997-07-29 | Conrad; Michael J. | Probes comprising fluorescent nucleosides and uses thereof |
| DE4204650C1 (es) | 1992-02-15 | 1993-07-08 | Hoffmeister, Helmut, Dr., 4400 Muenster, De | |
| EP1382386A3 (en) | 1992-02-19 | 2004-12-01 | The Public Health Research Institute Of The City Of New York, Inc. | Novel oligonucleotide arrays and their use for sorting, isolating, sequencing, and manipulating nucleic acids |
| DE69332665T2 (de) | 1992-03-11 | 2003-11-27 | Dana Farber Cancer Inst Inc | Methode um mrna zu klonieren |
| WO1993020236A1 (en) | 1992-04-03 | 1993-10-14 | Applied Biosystems, Inc. | Probe composition and method |
| US5428148A (en) | 1992-04-24 | 1995-06-27 | Beckman Instruments, Inc. | N4 - acylated cytidinyl compounds useful in oligonucleotide synthesis |
| US5438131A (en) | 1992-09-16 | 1995-08-01 | Bergstrom; Donald E. | 3-nitropyrrole nucleoside |
| US5554501A (en) | 1992-10-29 | 1996-09-10 | Beckman Instruments, Inc. | Biopolymer synthesis using surface activated biaxially oriented polypropylene |
| WO1994010571A1 (en) * | 1992-10-30 | 1994-05-11 | T Cell Sciences, Inc. | Measurement of total molecule in a sample and methods based thereon |
| US5503980A (en) | 1992-11-06 | 1996-04-02 | Trustees Of Boston University | Positional sequencing by hybridization |
| US5858988A (en) | 1993-02-24 | 1999-01-12 | Wang; Jui H. | Poly-substituted-phenyl-oligoribo nucleotides having enhanced stability and membrane permeability and methods of use |
| EP0804070B1 (en) | 1993-03-09 | 2000-05-24 | Genzyme Corporation | Process of isolation of proteins from milk |
| US5580726A (en) | 1994-04-29 | 1996-12-03 | Geron Corporation | Method and Kit for enhanced differential display |
| US6048616A (en) | 1993-04-21 | 2000-04-11 | Philips Electronics N.A. Corp. | Encapsulated quantum sized doped semiconductor particles and method of manufacturing same |
| US5858659A (en) | 1995-11-29 | 1999-01-12 | Affymetrix, Inc. | Polymorphism detection |
| US5472672A (en) | 1993-10-22 | 1995-12-05 | The Board Of Trustees Of The Leland Stanford Junior University | Apparatus and method for polymer synthesis using arrays |
| US5470710A (en) | 1993-10-22 | 1995-11-28 | University Of Utah | Automated hybridization/imaging device for fluorescent multiplex DNA sequencing |
| US6045996A (en) | 1993-10-26 | 2000-04-04 | Affymetrix, Inc. | Hybridization assays on oligonucleotide arrays |
| EP0730663B1 (en) | 1993-10-26 | 2003-09-24 | Affymetrix, Inc. | Arrays of nucleic acid probes on biological chips |
| US5429807A (en) | 1993-10-28 | 1995-07-04 | Beckman Instruments, Inc. | Method and apparatus for creating biopolymer arrays on a solid support surface |
| US5610287A (en) | 1993-12-06 | 1997-03-11 | Molecular Tool, Inc. | Method for immobilizing nucleic acid molecules |
| US5446137B1 (en) | 1993-12-09 | 1998-10-06 | Behringwerke Ag | Oligonucleotides containing 4'-substituted nucleotides |
| US5827690A (en) | 1993-12-20 | 1998-10-27 | Genzyme Transgenics Corporatiion | Transgenic production of antibodies in milk |
| US5519134A (en) | 1994-01-11 | 1996-05-21 | Isis Pharmaceuticals, Inc. | Pyrrolidine-containing monomers and oligomers |
| GB9401833D0 (en) | 1994-02-01 | 1994-03-30 | Isis Innovation | Method for discovering ligands |
| EP0743989B1 (en) | 1994-02-14 | 2007-03-21 | Smithkline Beecham Corporation | Methed of identifying differentially expressed genes |
| US5571639A (en) | 1994-05-24 | 1996-11-05 | Affymax Technologies N.V. | Computer-aided engineering system for design of sequence arrays and lithographic masks |
| US5807522A (en) | 1994-06-17 | 1998-09-15 | The Board Of Trustees Of The Leland Stanford Junior University | Methods for fabricating microarrays of biological samples |
| US5574146A (en) | 1994-08-30 | 1996-11-12 | Beckman Instruments, Inc. | Oligonucleotide synthesis with substituted aryl carboxylic acids as activators |
| US5554744A (en) | 1994-09-23 | 1996-09-10 | Hybridon, Inc. | Method for loading solid supports for nucleic acid synthesis |
| US5604097A (en) | 1994-10-13 | 1997-02-18 | Spectragen, Inc. | Methods for sorting polynucleotides using oligonucleotide tags |
| US5556752A (en) | 1994-10-24 | 1996-09-17 | Affymetrix, Inc. | Surface-bound, unimolecular, double-stranded DNA |
| US5830645A (en) | 1994-12-09 | 1998-11-03 | The Regents Of The University Of California | Comparative fluorescence hybridization to nucleic acid arrays |
| US5599695A (en) | 1995-02-27 | 1997-02-04 | Affymetrix, Inc. | Printing molecular library arrays using deprotection agents solely in the vapor phase |
| US6091001A (en) | 1995-03-29 | 2000-07-18 | Abgenix, Inc. | Production of antibodies using Cre-mediated site-specific recombination |
| GB9507238D0 (en) | 1995-04-07 | 1995-05-31 | Isis Innovation | Detecting dna sequence variations |
| US5624711A (en) | 1995-04-27 | 1997-04-29 | Affymax Technologies, N.V. | Derivatization of solid supports and methods for oligomer synthesis |
| DE19518505A1 (de) | 1995-05-19 | 1996-11-21 | Max Planck Gesellschaft | Verfahren zur Genexpressionsanalyse |
| US5545531A (en) | 1995-06-07 | 1996-08-13 | Affymax Technologies N.V. | Methods for making a device for concurrently processing multiple biological chip assays |
| US5856174A (en) | 1995-06-29 | 1999-01-05 | Affymetrix, Inc. | Integrated nucleic acid diagnostic device |
| US5637683A (en) | 1995-07-13 | 1997-06-10 | Cornell Research Foundation, Inc. | Nucleic acid analog with amide linkage and method of making that analog |
| US5690807A (en) | 1995-08-03 | 1997-11-25 | Massachusetts Institute Of Technology | Method for producing semiconductor particles |
| US5661028A (en) | 1995-09-29 | 1997-08-26 | Lockheed Martin Energy Systems, Inc. | Large scale DNA microsequencing device |
| US5658734A (en) | 1995-10-17 | 1997-08-19 | International Business Machines Corporation | Process for synthesizing chemical compounds |
| US5705629A (en) | 1995-10-20 | 1998-01-06 | Hybridon, Inc. | Methods for H-phosphonate synthesis of mono- and oligonucleotides |
| JP2002515738A (ja) | 1996-01-23 | 2002-05-28 | アフィメトリックス,インコーポレイティド | 核酸分析法 |
| US5837196A (en) | 1996-01-26 | 1998-11-17 | The Regents Of The University Of California | High density array fabrication and readout method for a fiber optic biosensor |
| US5670663A (en) | 1996-02-14 | 1997-09-23 | Regents Of The University Of California | Recovery of taxanes from conifers |
| US6458530B1 (en) | 1996-04-04 | 2002-10-01 | Affymetrix Inc. | Selecting tag nucleic acids |
| US5886165A (en) | 1996-09-24 | 1999-03-23 | Hybridon, Inc. | Mixed backbone antisense oligonucleotides containing 2'-5'-ribonucleotide- and 3'-5'-deoxyribonucleotides segments |
| US6251666B1 (en) | 1997-03-31 | 2001-06-26 | Ribozyme Pharmaceuticals, Inc. | Nucleic acid catalysts comprising L-nucleotide analogs |
| NO972006D0 (no) | 1997-04-30 | 1997-04-30 | Forskningsparken I Aas As | Ny metode for diagnose av sykdommer |
| US5919626A (en) | 1997-06-06 | 1999-07-06 | Orchid Bio Computer, Inc. | Attachment of unmodified nucleic acids to silanized solid phase surfaces |
| US6368799B1 (en) | 1997-06-13 | 2002-04-09 | Affymetrix, Inc. | Method to detect gene polymorphisms and monitor allelic expression employing a probe array |
| DE19742706B4 (de) | 1997-09-26 | 2013-07-25 | Pieris Proteolab Ag | Lipocalinmuteine |
| US5990479A (en) | 1997-11-25 | 1999-11-23 | Regents Of The University Of California | Organo Luminescent semiconductor nanocrystal probes for biological applications and process for making and using such probes |
| US6121058A (en) | 1998-01-02 | 2000-09-19 | Intel Corporation | Method for removing accumulated solder from probe card probing features |
| US6087102A (en) | 1998-01-07 | 2000-07-11 | Clontech Laboratories, Inc. | Polymeric arrays and methods for their use in binding assays |
| US6004755A (en) | 1998-04-07 | 1999-12-21 | Incyte Pharmaceuticals, Inc. | Quantitative microarray hybridizaton assays |
| AU4701200A (en) | 1999-05-07 | 2000-11-21 | Quantum Dot Corporation | A method of detecting an analyte using semiconductor nanocrystals |
| US6638717B2 (en) | 1999-05-19 | 2003-10-28 | Aventis Pharmaceuticals, Inc. | Microarray-based subtractive hybridzation |
| US6201112B1 (en) | 1999-07-22 | 2001-03-13 | Agilent Technologies Inc. | Method for 3′ end-labeling ribonucleic acids |
| CA2392474A1 (en) | 1999-11-26 | 2001-05-31 | Jonathan M. Rothberg | Nucleic acid probe arrays |
| US6383749B2 (en) | 1999-12-02 | 2002-05-07 | Clontech Laboratories, Inc. | Methods of labeling nucleic acids for use in array based hybridization assays |
| US6651655B1 (en) | 2000-01-18 | 2003-11-25 | Quadrant Technologies Limited | Inhaled vaccines |
| US6447723B1 (en) | 2000-03-13 | 2002-09-10 | Packard Instrument Company, Inc. | Microarray spotting instruments incorporating sensors and methods of using sensors for improving performance of microarray spotting instruments |
| US20030082604A1 (en) | 2000-09-27 | 2003-05-01 | Swanson Melvin J. | High density arrays |
| US6617112B2 (en) | 2000-10-11 | 2003-09-09 | Monsanto Technology Llc | Methods for gene array analysis of nuclear runoff transcripts |
| US20030143571A1 (en) | 2001-08-08 | 2003-07-31 | North Carolina State University | Infectious disease microarray |
| AU2002331777A1 (en) | 2001-08-30 | 2003-03-18 | Spectral Genomics, Inc. | Arrays comprising pre-labeled biological molecules and methods for making and using these arrays |
| US20040241696A1 (en) | 2001-09-06 | 2004-12-02 | Peinado Miguel A | Genetic analysis of biological samples in arrayed expanded representations of their nucleic acids |
| US7332328B2 (en) | 2001-09-07 | 2008-02-19 | Corning Incorporated | Microcolumn-platform based array for high-throughput analysis |
| CA2464690A1 (en) | 2001-09-27 | 2003-04-10 | Pieris Proteolab Ag | Muteins of apolipoprotein d |
| WO2003029462A1 (en) | 2001-09-27 | 2003-04-10 | Pieris Proteolab Ag | Muteins of human neutrophil gelatinase-associated lipocalin and related proteins |
| EP1434883A2 (en) | 2001-10-02 | 2004-07-07 | Azign Bioscience A/S | Specific differential display arrays |
| EP1434596B1 (en) * | 2001-10-09 | 2009-07-08 | Mayo Foundation For Medical Education And Research | Enhancement of immune responses by agonist 4-1bb-antibodies |
| CA2463725A1 (en) | 2001-10-12 | 2003-11-06 | Spectral Genomics, Inc. | Compilations of nucleic acids and arrays and methods of using them |
| WO2003040410A1 (en) | 2001-11-02 | 2003-05-15 | Nimblegen Systems, Inc. | Detection of hybridization oligonucleotide microarray through covalently labeling microarray probe |
| US20030157700A1 (en) | 2001-12-19 | 2003-08-21 | Affymetrix, Inc. | Apparatus and methods for constructing array plates |
| US20030148362A1 (en) | 2002-02-07 | 2003-08-07 | Eastern Virginia Medical School Of The Medical College Of Hampton Roads | Diagnostic microarray and method of use thereof |
| AU2003212954A1 (en) | 2002-02-08 | 2003-09-02 | Integriderm, Inc. | Skin cell biomarkers and methods for identifying biomarkers using nucleic acid microarrays |
| AU2003207708A1 (en) | 2002-02-20 | 2003-09-09 | Sirna Therapeutics, Inc. | Rna interference mediated inhibition of map kinase genes |
| EP1488228A4 (en) | 2002-03-07 | 2008-09-17 | Univ Utah Res Found | METHODS OF IDENTIFYING MAJOR SUBASSEMBLIES OF GENES EXPRESSED DIFFERENTIALLY AS A FUNCTION TO MULTI-VARIABLE MICROARRAY DATA ANALYSIS |
| DE60323625D1 (de) | 2002-05-03 | 2008-10-30 | Vialogy Llc | Verfahren zur charakterisierung der ausgangssignale eines microarrays |
| JP4544989B2 (ja) | 2002-05-24 | 2010-09-15 | ニンブルゲン システムズ インコーポレイテッド | 単一マイクロアレイ上で多数の試料のハイブリダイゼーション反応を行うマイクロアレイ及びその方法 |
| AUPS261402A0 (en) | 2002-05-28 | 2002-06-20 | Compusign Pty Ltd | Array monitoring |
| AU2003267583A1 (en) | 2002-09-19 | 2004-04-08 | The Chancellor, Master And Scholars Of The University Of Oxford | Molecular arrays and single molecule detection |
| AU2003285586A1 (en) * | 2002-12-03 | 2004-06-23 | Medical Research Council | Regulatory t-cells |
| WO2004074437A2 (en) | 2003-02-14 | 2004-09-02 | University Of Southern California | Compositions and methods for cancer immunotherapy |
| SI1897548T1 (sl) * | 2003-02-28 | 2013-12-31 | The Johns Hopkins University | Regulacija celic T |
| CA2533701A1 (en) | 2003-07-31 | 2005-02-17 | Isis Pharmaceuticals, Inc. | Oligomeric compounds and compositions for use in modulation of small non-coding rnas |
| US7288638B2 (en) | 2003-10-10 | 2007-10-30 | Bristol-Myers Squibb Company | Fully human antibodies against human 4-1BB |
| US7381401B2 (en) * | 2004-01-08 | 2008-06-03 | The University Of Chicago | T cell anergy is reversed by active Ras and regulated by diacylglycerol kinase |
| EP2366717A3 (en) | 2004-10-29 | 2011-12-14 | University of Southern California | Combination Cancer Immunotherapy with Co-Stimulatory Molecules |
| CA2586913A1 (en) * | 2004-11-09 | 2006-05-18 | University Of Southern California | Targeted innate immunity |
| EP2899277A1 (en) | 2004-11-26 | 2015-07-29 | Pieris AG | Compound with affinity for the cytotoxic T lymphocyte-associated antigen (CTLA-4) |
| US20070072209A1 (en) | 2005-07-07 | 2007-03-29 | Ashlee Moses | Methods of treatment and diagnosis of Kaposi's sarcoma (KS) and KS related diseases |
| AU2006287315B2 (en) * | 2005-09-09 | 2013-02-21 | The Johns Hopkins University | Manipulation of regulatory T cell and DC function by targeting neuritin gene using antibodies, agonists and antagonists |
| WO2009023256A2 (en) | 2007-08-14 | 2009-02-19 | Curant, Inc. | Devices for supporting, elevating, or compressing internal structures |
| WO2009033161A1 (en) * | 2007-09-07 | 2009-03-12 | The John Hopkins University | Adenosine receptor agonists and antagonists to modulate t cell responses |
| WO2009036760A2 (en) | 2007-09-18 | 2009-03-26 | Dako Denmark A/S | A rapid and sensitive method for detection of biological targets |
| CA2721651A1 (en) | 2008-04-18 | 2009-12-03 | University Of Tennessee Research Foundation | Single nucleotide polymorphisms (snp) and association with resistance to immune tolerance induction |
| AR072999A1 (es) | 2008-08-11 | 2010-10-06 | Medarex Inc | Anticuerpos humanos que se unen al gen 3 de activacion linfocitaria (lag-3) y los usos de estos |
| EP2272977A1 (en) * | 2009-07-08 | 2011-01-12 | Universite Libre De Bruxelles | Diagnostic method and kit for the detection of a lymphocytic variant of hypereosinophilic syndrome |
| EP3441404A1 (en) | 2010-09-09 | 2019-02-13 | Pfizer Inc | 4-1bb binding molecules |
| US10022440B2 (en) | 2011-06-23 | 2018-07-17 | University Of Florida Research Foundation, Incorporated | Materials and methods for modulating immune responses |
| EP2877087B1 (en) | 2012-07-25 | 2016-08-31 | Cardiac Pacemakers, Inc. | Temporary implantable lead with electrodes formed by exposed filar portions |
| WO2014066834A1 (en) | 2012-10-26 | 2014-05-01 | The University Of Chicago | Synergistic combination of immunologic inhibitors for the treatment of cancer |
| CN103848810A (zh) | 2012-11-30 | 2014-06-11 | 北京赛林泰医药技术有限公司 | 鲁顿酪氨酸激酶抑制剂 |
-
2014
- 2014-03-14 EP EP22194278.2A patent/EP4163387A1/en not_active Withdrawn
- 2014-03-14 EP EP14763660.9A patent/EP2970909A4/en not_active Withdrawn
- 2014-03-14 US US14/777,123 patent/US9944992B2/en active Active
- 2014-03-14 EP EP18181943.4A patent/EP3404116B1/en active Active
- 2014-03-14 ES ES18181943T patent/ES2935257T3/es active Active
- 2014-03-14 WO PCT/US2014/029173 patent/WO2014144666A2/en active Application Filing
-
2018
- 2018-03-27 US US15/937,044 patent/US10815531B2/en active Active
-
2020
- 2020-09-18 US US16/948,455 patent/US11802316B2/en active Active
-
2023
- 2023-10-19 US US18/489,962 patent/US20240102107A1/en active Pending
Also Published As
| Publication number | Publication date |
|---|---|
| US10815531B2 (en) | 2020-10-27 |
| US20160024593A1 (en) | 2016-01-28 |
| US9944992B2 (en) | 2018-04-17 |
| EP2970909A2 (en) | 2016-01-20 |
| EP3404116A1 (en) | 2018-11-21 |
| EP4163387A1 (en) | 2023-04-12 |
| WO2014144666A2 (en) | 2014-09-18 |
| EP2970909A4 (en) | 2017-02-15 |
| US20240102107A1 (en) | 2024-03-28 |
| WO2014144666A3 (en) | 2014-12-18 |
| US11802316B2 (en) | 2023-10-31 |
| EP3404116B1 (en) | 2022-10-19 |
| US20180312929A1 (en) | 2018-11-01 |
| US20210139994A1 (en) | 2021-05-13 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| ES2935257T3 (es) | Métodos y composiciones relacionadas con la actividad de las células T | |
| US11186825B2 (en) | Compositions and methods for evaluating and modulating immune responses by detecting and targeting POU2AF1 | |
| EP3368689B1 (en) | Composition for modulating immune responses by use of immune cell gene signature | |
| US11180730B2 (en) | Compositions and methods for evaluating and modulating immune responses by detecting and targeting GATA3 | |
| BR112020026386A2 (pt) | Composições e métodos para modulação de fenótipos inflamatórios com monócitos e macrófagos e usos de imunoterapia dos mesmos | |
| CN106459989A (zh) | 人间皮素嵌合抗原受体及其用途 | |
| AU2015249374A1 (en) | Tumor suppressor and oncogene biomarkers predictive of anti-immune checkpoint inhibitor response | |
| EP3655004A2 (en) | Compositions and methods to treat cancer | |
| CN108138234A (zh) | 治疗骨髓增生性障碍的方法 | |
| US20200231695A1 (en) | Use of Circ-CDH1 Inhibitors | |
| CN111148518A (zh) | 使用cdk4/6抑制剂调控调节性t细胞和免疫应答的方法 | |
| EP3149167B1 (en) | Aptamer targeting mage-a3 peptide and uses thereof | |
| CN107250378A (zh) | 癌的脑转移的诊断、预防及治疗方法、以及用于通过血脑屏障的药物传输系统 | |
| CN104611449B (zh) | Wwp1基因在制备骨肉瘤诊断产品和治疗药物中的应用 | |
| EP3463398A1 (en) | Immune checkpoint inhibitors and cytotoxic t cells for the treatment of cancer | |
| WO2022174234A2 (en) | Biomarkers for cancer treatment | |
| JP2023513605A (ja) | がんを処置するためのスプライシング由来抗原を含む組成物および方法 | |
| Wu et al. | Universal theranostic crispr/cas13a rna-editing system for glioma | |
| JP6839707B2 (ja) | Gpr160を過剰発現する癌の予防、診断および治療 | |
| KR102202120B1 (ko) | 알츠하이머 질환의 진단 또는 치료를 위한 Ube2h의 용도 | |
| US20240124610A1 (en) | Methods for treating her2-negative or her2-low cancer | |
| CN115212308B (zh) | Gasdermin e通路的靶向剂在治疗胰腺癌中的应用 | |
| US20230406949A1 (en) | Combinatorial immunotherapeutic methods and compositions for pancreatic ductal adenocarcinoma treatment | |
| US20240139197A1 (en) | Inhibition of kdm5a for promoting antigen presentation, increasing cd8+ t cell infiltration and boosting anti-tumor immune response | |
| WO2023064784A1 (en) | Cd274 rearrangements as predictors of response to immune checkpoint inhibitor therapy |